Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Endocrinología
versión On-line ISSN 1561-2953
Rev Cubana Endocrinol vol.27 no.1 Ciudad de la Habana ene.-abr. 2016
Rev Cubana Endocrinol. 2016;27(1)
PRESENTACIÓN DE CASO
Necrobiosis lipoidica en un paciente con prediabetes
Necrobiosis lipoidica in a prediabetic patient
Dagoberto Álvarez Aldana, Yaisis Tapia Milián, Adoración Duarte Vilariño, Yuliet Rodríguez Bebert
Centro de Atención y Educación al Diabético. Ciego de Ávila, Cuba.
RESUMEN
La necrobiosis lipoidica es una dermatosis poco frecuente, de origen desconocido. Puede observarse en pacientes sin alteración de la glucosa, pero frecuentemente está asociada a la diabetes mellitus bien establecida. Menos común es que estas lesiones en la piel aparezcan en estadios prediabéticos. Se describe el caso de una paciente femenina, de 65 años de edad, que hace 10 años comenzó a presentar una lesión papuloeritematosa de 1 cm, con bordes bien definidos, en la cara lateral interna de la pierna derecha. Recientemente le realizan biopsia de la lesión dermatológica y prueba de tolerancia a la glucosa oral, y se diagnostica necrobiosis lipoidica y tolerancia a la glucosa alterada respectivamente. Se piensa que los pacientes con esta enfermedad deben tener seguimiento a largo plazo, para diagnosticar oportunamente diabetes mellitus u otros estados prediabéticos.
Palabras clave: necrobiosis lipoidea; estado prediabético; diabetes mellitus; informes de casos.
ABSTRACT
Necrobiosis lipoidica is a rare dermatosis of unknown origin. It can be observed in patients with unaltered glucose indexes but frequently associated to well-established diabetes mellitus. It is even less common that this type of skin lesions occur in pre-diabetic staging. This is the case of 65 years-old woman, who had presented 1 cm-long papulloerythematous lesion with well-defined contours for 10 years in the inner lateral side of her right leg. She had been recently biopsied in her cutaneous lesion and made a glucose-tolerance test, which yielded necrobiosis lipoidica and altered glucose tolerance. It is considered that the patients with this disease should be followed-up for a long period to timely diagnose diabetes mellitus or other pre-diabetic conditions.
Keywords: necrobiosis lipodica; pre-diabetic status; diabetes mellitus; case reports.
INTRODUCCIÓN
La necrobiosis lipoidica (NL) es una afección poco frecuente, descrita en 1929 por Oppenheim, y Urbach, en 1932, le añadió el término diabeticorum, por su asociación a la diabetes mellitus (DM). Su origen es desconocido, y se evocan la interrelación de múltiples factores (genéticos, vasculares, inmunológicos, alteraciones en la colágena, en los lípidos y en la función leucocitaria).1-3
Esta dermatosis está asociada a la DM, pero solo un bajo por ciento la desarrolla. Se ha reportado que aparece con mayor incidencia en pacientes diabéticos tipo 1 y con otras enfermedades autoinmunes. Se presenta generalmente después de la tercera década de vida, y más en la mujer que en los hombres (relación 3,3:1).4-6
El diagnóstico es clínico, y habitualmente las lesiones se localizan en regiones pretibiales y caras laterales de piernas, de forma única o múltiple, pero también pueden tener presentaciones atípicas (tronco, muslos, región poplítea, pies, cara, cuero cabelludo, dedos, pene, pezones y cicatrices posquirúrgicas). Casi siempre son asintomáticas, pero en ocasiones se acompañan de ardor, dolor, hiperestesia, prurito, alopecia parcial, hipohidrosis y anestesia.1,7
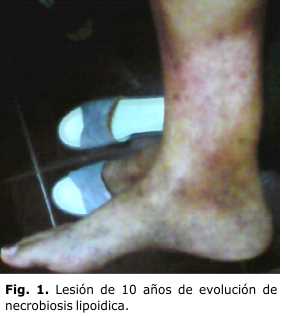
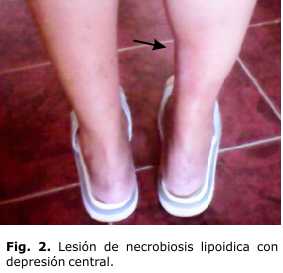
Las lesiones se observan inicialmente como pápulas eritematosas y/o placas amarillo-café, bien circunscritas, con telangiectasias en la superficie, deprimidas en el centro, el cual tiene aspecto céreo, atrófico. Los bordes son elevados, bien limitados. Suelen aumentar su tamaño en forma lenta y progresiva de manera centrífuga. A veces su aspecto es esclerodermiforme por aumento del tejido fibroso. Las lesiones pueden ulcerarse espontáneamente o por traumatismos.4,7
Histopatológicamente esta dermatitis granulomatosa crónica se distingue por la presencia del granuloma necrobiótico en empalizada, presente en la dermis profunda. Tiene focos de necrobiosis consistente en edema o degeneración eosinofílica de la colágena, la cual suele estar hialinizada, rodeada por un infiltrado de linfocitos e histiocitos en número variable. Generalmente existe un infiltrado perivascular de leve a moderado en la dermis adyacente, que está constituido por linfocitos, células plasmáticas, histiocitos y fibroblastos, y con frecuencia se visualizan células gigantes multinucleadas. Se pueden observan cambios vasculares, que consisten en engrosamiento de las paredes y proliferación de células endoteliales, y granulomas en palizada en pacientes con DM u otra enfermedad sistémica.7
El pronóstico de esta afección es variable. La evolución es insidiosa y recidivante, sobre todo, en aquellos casos asociados a DM, en ocasiones a pesar de un adecuado control de la glucemia. La mayoría de las pacientes muestra una progresión continua, aun con tratamiento. En algunos casos, la NL se autolimita, y como secuelas suelen verse cicatrices residuales, desfiguración cosmética, atrofia central y ulceración. Aunque se han empleado múltiples tratamientos (tópicos, intralesionales, sistémicos y físicos), ninguno ha sido verdaderamente eficaz.1
La LN puede observarse en pacientes sin alteraciones de la glucosa, pero en 60-65 % de los casos está presente la DM. En el 25 % de las pacientes, ambas afecciones se presentan al mismo tiempo, mientras que más raro es que los trastornos del metabolismo de la glucosa se presenten varios años después de la aparición de la NL, como se reporta en este caso.4,7,8
PRESENTACIÓN DEL CASO CLÍNICO
Paciente femenina, de 65 años de edad, que hace 10 años comenzó a presentar una lesión papuloeritematosa de 1 cm, con bordes bien definidos, en la cara lateral interna de la pierna derecha. Refiere que la lesión fue creciendo con el tiempo. Los exámenes de glucemia realizados durante esos años no detectaron ninguna alteración del metabolismo de los carbohidratos. Niega antecedentes familiares de diabetes u otro trastorno del metabolismo de la glucosa.
Recientemente fue remitida al Centro de Atención al Diabético por presentar una glucemia elevada (7,5 mmol/L), que fue repetida en varias ocasiones y se encontraron valores entre 6,0 y < 7,0 mmol/L. Tiene en estos momentos en la cara lateral interna de la pierna derecha una lesión eritematosa de 15 cm aproximadamente, con el centro hipocrómico, deprimido centralmente, y con cambios atróficos, de superficie lisa y brillante (Fig. 1 y 2).
Esta lesión se acompañada de hipersensibilidad y dolor a la palpación en la parte superior, y tiene, al examen físico, limitación de los movimientos articulares del tobillo derecho. Se le realiza estudio de los lípidos séricos, que dan valores normales, prueba de tolerancia a la glucosa oral (PTGO) con los resultados siguientes: ayuna: 5,4 mmo/L y 2 h: 8,8 mmo/L; y biopsia de piel (B-1520-14). Se concluye que la paciente tiene una NL y prediabetes (tolerancia a la glucosa alterada [TGA]).
DISCUSIÓN
La NL es una enfermedad degenerativa crónica de tejido conjuntivo dérmico, y tiene muy baja prevalencia (0,05 al 1,4 % de los pacientes diabéticos adultos, y el 0,06 % de los niños diabéticos llegan a desarrollarla).1,6,9
Los estudios que han tratado de buscar una asociación entre la NL y la DM han tenido resultados controversiales, pues esta dermatopatía puede aparecer sin la presencia de TGA.10 No obstante, se ha llegado a considerar a la NL como un marcador dermatológico de esta endocrinopatía, pues en muchas ocasiones se ve asociado a esta.11
Se ha observado que entre los individuos con esta afección cutánea, en el momento de su diagnóstico, de 50 a 60 % presenta DM y 25 %, antecedentes familiares de DM.12,13 En una investigación se encontró que el 90 % de los pacientes con NL eran diabéticos, desarrollarían diabetes, o tenían antecedentes familiares de esta enfermedad.14 Rodríguez y otros, en un estudio de prevalencia de NL en un hospital mexicano, reportaron que el 55 % de los pacientes tenían DM; y de ellos, el 80 % era tipo 1.9 Se describe que es más frecuente en la DM 1 (6,5 %) y en la tipo MODY (2,8 %) que en la DM 2 (0,4 %), y algunos trabajos han documentado la asociación de NL y complicaciones de la DM, en especial microvasculares (nefropatía y retinopatía).4,15,16
Se ha reportado el caso de una paciente con obesidad mórbida que, después de la cirugía bariátrica, no solo remitió la DM, sino también esta complicación dermatológica.17
En cuanto al control glucémico, se ha descrito que la NL es más común, y la evolución clínica de las lesiones es peor en las personas con diabetes que presentan un peor control metabólico.18,19 En el estudio de prevalencia realizado en el hospital mexicano, todos los pacientes con NL y DM tenían descontrol glucémico.13 Se ha señalado que en pacientes diabéticos a los que le realizaron trasplante de páncreas, la normalización de los niveles de glucosa en sangre pudo haber jugado un papel en la resolución de NL.20
Está descrito que la NL pude estar presente antes que la diabetes en 25 % de los casos.9,12 Mucho más raro es encontrar en la literatura reportes que relacionen estados prediabéticos con la NL.
Muller y otros, en la década del 60, concluyeron que la NL estaba relacionada con los estados prediabéticos.14 Algunos autores han descrito que la alteración de la sobrecarga oral de glucosa puede estar presente de 20 a 30 % de los pacientes con NL.6,11,12,21 Otros afirman que la NL en 15 % de los pacientes puede predecir la DM con 2 años de anticipación.18,21
En el caso expuesto en este artículo la TGA tardó alrededor de 10 años en aparecer, pues durante este período la paciente mostró glucemias inferiores a 5,5 mmol/L. Otro hecho que hace singular a este caso es la presencia de limitación de los movimientos articulares, específicamente, de la articulación del tobillo correspondiente a la pierna donde se asienta la lesión dermatológica. Esta observación fue referida solo en una publicación dentro de la literatura revisada. Es posible que la glucosilación no enzimática, así como alteración en el colágeno, puedan estar relacionados con la limitación de los movimientos articulares.22 Estas razones fueron el motivo fundamental para la realización de esta presentación.
Se concluye que el caso reportado evidencia que los estados prediabéticos, como la TGA, pueden aparecer muchos años después de la presentación de las lesiones propias de la NL. Es por ello que estos pacientes deben tener un seguimiento a la largo plazo, incluso, aun cuando el cuadro dermatológico se resuelva, para detectar a tiempo prediabetes o la DM ya establecida.
REFERENCIAS BIBLIOGRÁFICAS
1. Larrea-Gallegos D, Pomar-Morante R, Castillo-Farneschi W, Chian-García C. Necrobiosis lipoidica de localización atípica. Dermatología [serie en Internet]. 2013 [citado 20 de julio de 2014];23(1). Disponible en: http://www.imbiomed.com.mx/1/1/articulos.php?id_revista=319&id_ejemplar=9747
2. Ferringer T, Miller F. Cutaneous manifestations of diabetes mellitus [resumen]. Dermatol Clin [serie en Internet]. 2002 [citado 20 de julio de 2014];20(3). Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/12170881
3. Reid SD, Ladizinski B, Lee K, Baibergenova A, Alavi A. Update on necrobiosis lipoidica: A review of etiology, diagnosis, and treatment options [resumen] JAAD [serie en Internet]. 2013 [citado 20 de julio de 2014];69(5). Disponible en: http://www.jaad.org/article/S0190-9622%2813%2900653-1/abstract
4. Hammami H, Youssef S, Jaber K, Raouf Dhaoui M, Doss N. Perforating necrobiosis lipoidica in a girl with type 1 diabetes mellitus: A new case reported. Dermatology Online Journal [serie en Internet]. 2008 [citado 20 de julio de 2014];14(7). Disponible en: http://preview.ncbi.nlm.nih.gov/pubmed/18718195
5. Wee SA, Possick P. Necrobiosis lipoidica. Dermatol Online J [serie en Internet]. 2004 [citado 20 de julio de 2014];10(3). Disponible en: http://escholarship.org/uc/item/3bp016zz
6. Martínez Estrada V, Villanueva Otamendi A, González González M, Maya Aranda SE, Yoseff Ríos H. Necrobiosis lipoidica. Comunicación de dos casos. Revista del Centro Dermatológico Pascua [serie en Internet]. 2011 [citado 20 de julio de 2014];20(3). Disponible en: http://new.medigraphic.com/cgi-bin/resumen.cgi?IDREVISTA=34&IDARTICULO=31287&IDPUBLICACION=3390
7. Pérez Armas R, Cortés Ros OM, Escalona Veloz R. Necrobiosis lipoidica diabética. MEDISAN [serie en Internet]. 2014 [citado 20 de julio de 2014];18(2). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1029-30192014000200018&lng=es&nrm=iso&tlng=es
8. Grillo E, Rodríguez-Muñoz D, González-García A, Jaén P. Necrobiosis lipoidica. Australian Family Physician [serie en Internet]. 2014 [citado 20 de julio de 2014];43(3). Disponible en: http://www.racgp.org.au/afp/2014/march/necrobiosis-lipoidica/
9. Rodríguez ED, García L, Saeb M, Orozco R. Prevalencia de la necrobiosis lipoidica en pacientes atendidos en el Instituto Nacional de Ciencias Médicas y Nutrición "Salvador Zubirán". Dermatología Revista Mexicana [serie en Internet]. 2011 [citado 20 de julio de 2014];55(4). Disponible en: http://new.medigraphic.com/cgi-bin/resumen.cgi?IDREVISTA=86&IDARTICULO=30761&IDPUBLICACION=3336
10. O'Toole EA, Kennedy U, Nolan JJ, Young MM, Rogers S, Barnes L. Necrobiosis lipoidica: only a minority of patients have diabetes mellitus. British Journal of Dermatology [serie en Internet]. 1999 [citado 20 de julio de 2014];140(2). Disponible en: http://preview.ncbi.nlm.nih.gov/pubmed/10233223
11. Fourati M, Marrak H, Fenniche S, Zakraoui H, Zghal M, Khayat O. Necrobiosis lipoidica. Report of 4 cases and review of the literature. Tunis Med [serie en Internet]. 2003 [citado 20 de julio de 2014];81(6). Disponible en: http://preview.ncbi.nlm.nih.gov/pubmed/14534951
12. Khurshid A, Zardad M, Iftikhar Q. Prevalence of cutaneous manifestations of diabetes mellitus. J Ayub Med Coll Abbottabad [serie en Internet]. 2009 [citado 20 de julio de 2014];21(2). Disponible en: http://ayubmed.edu.pk/JAMC/PAST/21-2/Khurashid.pdf
13. Dissemond J. Images in clinical medicine. Necrobiosis lipoidica diabeticorum. N Engl J Med [serie en Internet]. 2012 [citado 20 de julio de 2014];366(26). Disponible en: http://www.nejm.org/doi/pdf/10.1056/NEJMicm1109700
14. Muller SA, Winkelmann RK. Necrobiosis Lipoidica Diabeticorum Results of Glucose-Tolerance Tests in Nondiabetic Patients [resumen]. JAMA [serie en Internet]. 1966 [citado 20 de julio de 2014];195(6). Disponible en: http://jama.jamanetwork.com/article.aspx?articleid=658057
15. Verrotti A, Chiarelli F, Amerio P, Morgese G. Necrobiosis lipoidica diabeticorum in children and adolescents: a clue for underlying renal and retinal disease. Pediatr Dermatol [serie en Internet]. 1995 [citado 20 de julio de 2014];12(3). Disponible en: http://onlinelibrary.wiley.com/doi/10.1111/j.1525-1470.1995.tb00162.x/pdf
16. Pătraşcu V, Giurcă C, Ciurea RN, Cristian Georgescu CC, Ciurea ME. Ulcerated necrobiosis lipoidica to a teenager with diabetes mellitus and obesity. Rom J Morphol Embryol [serie en Internet]. 2014 [citado 20 de julio de 2014];55(1). Disponible en: http://www.rjme.ro/RJME/resources/files/550114171176.pdf
17. Bozkurt S, Coskun H, Kadioglu H, Memmi N, Cipe G, Ersoy YE, et al. Remission of ulcerated necrobiosis lipoidica diabeticorum after bariatric surgery [resumen]. Dermatol Med [serie en Internet]. 2013 [citado 20 de julio de 2014];2013:352579. Disponible en: http://preview.ncbi.nlm.nih.gov/pubmed/23762652
18. Cohen O, Yaniv R, Karasik A, Trau H. Necrobiosis lipoidica and diabetic control revisited. Med Hypotheses [serie en Internet]. 1996 [citado 20 de julio de 2014];46(4). Disponible en: http://preview.ncbi.nlm.nih.gov/pubmed/8733162
19. Acuña Aguilarte PM, Chichay Torres L, Araújo Herrera O, Marichal Madrazo S, Aliaga Montalvo D. Necrobiosis lipoídica en la edad pediátrica. Presentación de un caso. Revista Habanera de Ciencias Médicas [serie en Internet]. 2011 [citado 20 de julio de 2014];10(3). Disponible en: http://scielo.sld.cu/pdf/rhcm/v10n3/rhcm06311.pdf
20. Souza AD, El-Azhary RA, Gibson LE. Does pancreas transplant in diabetic patients affect the evolution of necrobiosis lipoidica? [resumen]. Int J Dermatol [serie en Internet]. 2009 [citado 20 de julio de 2014];48(9). Disponible en: http://onlinelibrary.wiley.com/doi/10.1111/j.1365-4632.2008.04019.x/abstract
21. Fajre X, Pérez L, Pardo J, Dreyse J, Herane MI. Manifestaciones cutáneas de Diabetes mellitus. Rev Med Chile [serie en Internet]. 2009 [citado 20 de julio de 2014];137(7). Disponible en: http://www.scielo.cl/pdf/rmc/v137n7/art05.pdf
22. Boulton AJ, Cutfield RG, Abouganem D, Angus E, Flynn HW Jr., Skyler JS, et al. Necrobiosis lipoidica diabeticorum: a clinicopathologic study [resumen]. J Am Acad Dermatol [serie en Internet]. 1988 [citado 20 de julio de 2014];18(3). Disponible en: http://preview.ncbi.nlm.nih.gov/pubmed/3351015
Recibido: 23 de junio de 2015.
Aprobado: 27 de septiembre de 2015.