My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Cubana de Endocrinología
On-line version ISSN 1561-2953
Rev Cubana Endocrinol vol.29 no.2 Ciudad de la Habana May.-Aug. 2018
ARTÍCULO ORIGINAL
Diagnóstico clínico, ultrasonográfico y citohistológico del carcinoma diferenciado del tiroides
Clinical, ultrasonographic and cytohistological diagnosis of differentiated thyroid carcinoma
Emilio Bustillo Solano,I María del Carmen Naranjo Guevara,II Manuel Rivero Avella,I Emilio Bustillo MadrigalI
IHospital General Provincial "Camilo Cienfuegos". Sancti Spíritus, Cuba.
IIHospital General de Trinidad. Sancti Spiritus, Cuba.
RESUMEN
Introducción: el carcinoma diferenciado del tiroides representa la neoplasia maligna más frecuente en Endocrinología. Su presentación clínica y su diagnóstico se han modificado gracias a la disponibilidad de herramientas diagnósticas, tales como, el ultrasonido tiroideo y la biopsia aspirativa con aguja fina.
Objetivos: describir las características clínicas, ultrasonográficas y citohistológicas de los pacientes intervenidos quirúrgicamente por enfermedad tiroidea maligna, y evaluar en ellos la prevalencia de hipocalcemia crónica y el valor de la hormona estimulante del tiroides.
Métodos: se realizó un estudio descriptivo retrospectivo, en el cual se revisaron los informes consecutivos de Anatomía Patológica de todos los pacientes intervenidos quirúrgicamente por enfermedad tiroidea nodular en el Hospital General Provincial "Camilo Cienfuegos" en el periodo comprendido de enero de 2012 a diciembre 2014. La muestra estuvo conformada por 118 historias clínicas de pacientes operados por enfermedad tiroidea nodular que reunieron los criterios siguientes: datos clínicos, resultados según los criterios de Bethesda de la punción aspirativa con aguja fina, del ultrasonido del tiroides y la biopsia. A estos pacientes se les citó para una evaluación clínica y se les determinó en ayunas, la hormona estimulante del tiroides y en 2 días diferentes, la calcemia. Los pacientes fueron clasificados en portadores de: enfermedad tiroidea maligna (n= 39) y enfermedad tiroidea benigna (n= 79).
Resultados: clínicamente solo el 15,4 % de los pacientes con enfermedad tiroidea maligna presentaron dolor o molestia espontánea y/o a la palpación de la glándula del tiroides. La enfermedad tiroidea maligna se diagnosticó en todas las categorías del citodiagnóstico: I: 1/1 (100 %), II: 8/83 (9,6 %), III: 4/6 (66,7 %), IV: 2/2 (100 %), V: 18/20 (90 %), VI: 6/6 (100 %). El carcinoma papilar representó la neoplasia más frecuentemente diagnosticada (37/39 pacientes), el 33,3 % de estos enfermos mostraron cifras de hormona estimulante del tiroides por encima de 2,0 mU/L, y hubo un 46,15 % de hipocalcemia crónica.
Conclusiones: el carcinoma papilar fue la neoplasia más frecuentemente diagnosticada en los pacientes operados por enfermedad tiroidea maligna. La mayoría de estos pacientes tuvieron un comportamiento subclínico, un tercio de valores no óptimos de la hormona estimulante del tiroides y una prevalencia alta de hipocalcemia crónica.
Palabras clave: carcinoma diferenciado del tiroides; carcinoma papilar; PAAF; TSH; hipocalcemia crónica; hipoparatiroidismo posquirúrgico.
ABSTRACT
Introduction: differentiated thyroid carcinoma represents the most frequent malignant neoplasia in Endocrinology. Its clinical presentation and diagnosis have been modified thanks to the availability of diagnostic tools, such as thyroid ultrasound and fine needle aspiration biopsy.
Objectives: to describe the clinical, ultrasonographic and cytohistological characteristics of patients undergoing surgery for malignant thyroid disease, and to evaluate in them the prevalence of chronic hypocalcemia and the value of the thyroid´s stimulating hormone.
Methods: a retrospective descriptive study was carried out, in which consecutive reports of Pathological Anatomy of all patients surgically treated for nodular thyroid disease at "Camilo Cienfuegos" Provincial General Hospital in the period from January 2012 to December 2014 were reviewed. The sample consisted of 118 medical records of patients operated on for nodular-thyroid disease that met the following criteria: clinical data, results according to the Bethesda criteria of fine needle aspiration, thyroid ultrasound and biopsy. These patients were called for a clinical evaluation and they were indicated to be fasting. The patients were classified into carriers of: ETM (n=. 39) and benign thyroid disease (n= 79).
Results: in clinical terms, only 15.4 % of the patients with malignant thyroid disease presented spontaneous pain or discomfort, and / or during palpation of the thyroid glands. Malignant thyroid disease was diagnosed in all categories of cytodiagnosis: I: 1/1 (100 %), II: 8/83 (9.6 %), III: 4/6 (66.7 %), IV: 2/2 (100 %), V: 18/20 (90 %), VI: 6/6 (100 %). Papillary carcinoma represented the most frequently diagnosed neoplasm (37/39 patients); 33.3 % of these patients showed thyroid stimulating hormone levels above 2.0 mU / L, and there was 46.15 % of chronic hypocalcemia.
Conclusions: papillary carcinoma was the most frequently diagnosed neoplasm in patients operated of malignant thyroid disease. The majority of these patients had a subclinical behavior, a third of non-optimal values of the thyroid stimulating hormone and a high prevalence of chronic hypocalcemia.
Keywords: differentiated thyroid carcinoma; papillary carcinoma; PAAF; TSH; chronic hypocalcemia; post-surgical hypoparathyroidism.
INTRODUCCIÓN
El cáncer tiroideo diferenciado representa el 1-2 % de todas las enfermedades malignas, y es la neoplasia maligna más frecuente en Endocrinología.1,2 Resultados de estudios epidemiológicos realizados con anterioridad en diferentes países y en Cuba, han reportado un incremento significativo de la incidencia del cáncer tiroideo; sin embargo, este aumento es a expensas particularmente del carcinoma papilar tiroideo, mientras que los carcinomas pobremente diferenciados, anaplásicos y medulares, han permanecido prácticamente estables durante todo este tiempo.3-9
Las guías clínicas nacionales e internacionales de diagnóstico y seguimiento de la enfermedad tiroidea nodular (ETN), recomiendan una evaluación clínica integral inicial, seguido de la realización de diferentes pruebas diagnósticas, entre las cuales se citan las siguientes: un ultrasonido tiroideo (US-T) y del cuello, la determinación de la hormona estimulante del tiroides (TSH) y la prueba diagnóstica de oro, la punción aspirativa con aguja fina (PAAF).10-13 Esta punción puede ser guiada por palpación, o por US-T, en dependencia de las características del nódulo. Esta prueba fácil de realizar, rápida, segura, exacta y mínimamente invasiva, permite en un por ciento importante de los pacientes seleccionar quiénes serán sometidos a tratamiento quirúrgico y quiénes serán seguidos clínicamente.14,15
En el año 2008, durante la reunión internacional de citopatólogos en Bethesda, se logró unificar la terminología y los criterios morfológicos para el diagnóstico citológico de los nódulos tiroideos.16 Esta clasificación nueva del citodiagnóstico de Bethesda para la ETN agrupa en 6 categorías los resultados: no útil, benigna, lesión folicular de significado indeterminado, neoplasia folicular o de células de Hürthle, sospechosa de malignidad y maligna.16
El Hospital General Provincial "Camilo Cienfuegos", recientemente comenzó a informar el citodiagnóstico del nódulo tiroideo a través de la clasificación de Bethesda. Motivado por esta nueva clasificación, y por la ausencia de un estudio de verificación de la exactitud diagnostica de este informe con la biopsia quirúrgica, se realizó esta investigación retrospectiva. Otros de los objetivos de la investigación fue describir en el paciente: el cuadro clínico antes de la intervención quirúrgica, los antecedentes personales y familiares, los signos ultrasonográficos de la ETN, el valor de la TSH y la frecuencia de la hipocalcemia crónica.
MÉTODOS
Se realizó un estudio descriptivo retrospectivo, en el cual se revisaron los informes consecutivos de Anatomía Patológica de todos los pacientes intervenidos quirúrgicamente por ETN en el Hospital General Provincial "Camilo Cienfuegos", en el periodo comprendido de enero de 2012 a diciembre 2014. Se seleccionaron los datos generales y el número de la historia clínica de los enfermos cuya biopsia quirúrgica fue positiva de enfermedad tiroidea maligna (ETM). Por cada paciente con este diagnóstico, se eligió como mínimo 2 pacientes operados por ETN, cuya biopsia resultó ser negativa de neoplasia maligna. La muestra estuvo finalmente conformada por 118 historias clínicas que lograron reunir los criterios de inclusión siguientes:
- Datos clínicos de la consulta especializada de tiroides, resultados según los criterios de Bethesda de la PAAF, del US-T prequirúrgico y la biopsia de la pieza quirúrgica.
Se excluyeron del análisis los pacientes con ETM, que habían fallecido por diversas causas no atribuibles a la enfermedad de base o al proceder quirúrgico. Los grupos de personas incluidas en la investigación estuvieron conformados de la manera siguiente:
- Grupo A: pacientes con ETM (39 personas).
- Grupo B: pacientes con enfermedad tiroidea benigna (ETB) (79 personas).
Los pacientes incluidos en la investigación fueron citados a una consulta en el Hospital General Provincial "Camilo Cienfuegos", en la cual se precisaron las variables clínicas siguientes: edad en años en el momento del tratamiento quirúrgico -y fueron posteriormente agrupados por décadas a partir de los 20 años y hasta los 80 años-, el sexo biológico (masculino y femenino), el cuadro clínico de sospecha de malignidad previo al tratamiento quirúrgico, los meses de evolución del tratamiento quirúrgico; así como los antecedentes personales siguientes: exposición a radiaciones externas y a radio yodo 131 (prueba diagnóstica o dosis terapéutica), ingestión de medicamentos bociógenos (amiodarona y carbonato de litio), enfermedades autoinmunes (vitíligo, insuficiencia suprarrenal primaria, bocio tóxico difuso y diabetes mellitus tipo 1). Además, se tuvo en cuenta, como antecedente familiar, la ETM diagnosticada previamente a través de la biopsia quirúrgica.
A los sujetos se les realizaron en ayunas de 8 horas las 2 determinaciones en días diferentes de calcemia y una determinación de la TSH. La calcemia fue realizada a través de un método enzimático (rango de referencia: 2,02-2,60 mmol/L), y la TSH se realizó por el método inmuno-radiométrico (IRMAs) de naturaleza isotópica (valores de referencia: 0, 5-3, 5 mU/L) en el Departamento de Medicina Nuclear.
Se calculó la frecuencia de la ETM en cada categoría del citodiagnóstico según la clasificación de Bethesda. Se distribuyó a los pacientes teniendo en cuenta el diagnóstico definitivo de la biopsia quirúrgica. La prueba de chi cuadrado de Pearson, o de Fisher, se utilizó para contrastar las variables cualitativas entre los pacientes con y sin ETM. Las medias de variables continuas de los grupos clínicos fueron comparadas a través de la prueba diferencias de medias de muestras independientes. Los valores de TSH fueron agrupados en diferentes rangos: < 0,1; 0,1-0,5; 0,51-2,0 y mayores de 2,0 mU/L. El nivel de significación estadística fue de p< 0,05, y el programa estadístico empleado fue el SPSS versión 15.
RESULTADOS
En la tabla 1 se muestran las variables clínicas evaluadas en el estudio. La ETM se presentó más frecuentemente en los pacientes del sexo masculino y en aquellos con sobrepeso y obesidad. La forma clínica de presentación de la ETM con respecto a la ETB fue diferente, pues se observa una frecuencia superior de presentación de la neoplasia tiroidea maligna en la persona con nódulo único visible. Los pacientes con ETM tuvieron una tendencia a presentar más familiares con antecedentes de neoplasia maligna tiroidea. No hubo en ningún grupo antecedente personal de interés clínico (antecedentes de enfermedades autoinmune, ingestión previa de medicamentos bociógenos, y exposición a radiaciones externas y a radio yodo 131, datos no presentados en la tabla).
Los pacientes con ETM no presentaron un cuadro clínico de sospecha de malignidad (tos nocturna, disfonía, disfagia, estridor laríngeo y crecimiento del nódulo de forma rápida). Clínicamente, el 15,4 % presentó dolor o molestia espontánea y/o a la palpación de la glándula del tiroides, el resto estaba asintomático (datos no presentados en tabla). En esta tabla se observa que la ETM se distribuyó en todos los grupos de edades.
Sobre la base de los criterios diagnósticos de Bethesda (tabla 2), hubo un predominio de resultados benignos (n= 83 [70,33 %]) y sospechoso de malignidad (n= 20 [16,94 %]). El 5,08 % de las PAAF resultaron malignos y con lesión atípica, o lesión folicular indeterminada respectivamente. La categoría IV se diagnosticó en el 1,69 % del total de pacientes estudiados. Finalmente, solo hubo un resultado no útil, explicado porque en nuestra institución todo paciente con esta categoría, se le repite la PAAF guiado por US como máximo 2 veces, esperando siempre 3 meses para la próxima PAAF (datos no representados en la tabla).
Dentro de los criterios benignos llama la atención que el informe de bocio nodular con hiperplasia papilar y el bocio nodular con cambios degenerativos, fueron los citodiagnósticos que con mayor frecuencia presentaron resultados falsos negativos. La lesión folicular de significado indeterminado resultó ser una lesión maligna en el 66,7 % de los pacientes, así como el citodiagnóstico de tumor folicular o de células de Hürthle mostró una positividad de ETM en 100 %. Los citodiagnósticos de sospechoso de células neoplásicas y del carcinoma papilar fueron corroborados en un por cierto elevado con la biopsia quirúrgica.
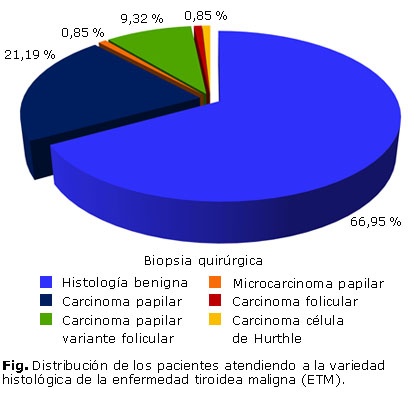
La figura refleja las variedades de la ETM. Obsérvese cómo el carcinoma papilar en sus diversas variedades histológicas, representó el carcinoma diferenciado del tiroides más frecuentemente diagnosticado (94,87 % de la ETM, dato no presentado en la figura). Solo un enfermo tuvo un carcinoma folicular y otro un carcinoma de células de Hürthle.
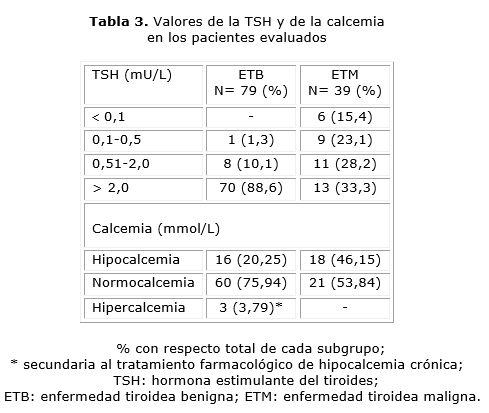
En la tabla 3 se muestran los valores de la TSH en diferentes rangos, así como los resultados de la calcemia en los pacientes estudiados. Trece pacientes (33,3 %) con ETM tuvieron la TSH por encima 2,0 mU/L, y dentro de este rango, hubo 10 pacientes con TSH superior a 3,5 mU/L, característico de un hipotiroidismo subclínico (10,2 ± 5,8 mU/L, IC-95 %: 6,1-14,4 mU/L, dato no presentado en la tabla).
La hipocalcemia, después de 6 meses de efectuada la intervención quirúrgica (hipocalcemia crónica), se presentó más frecuentemente en los pacientes intervenidos quirúrgicamente por ETM: 46,15 % vs. ETB: 28,3 %. Globalmente la hipocalcemia se presentó en 37 pacientes estudiados (31,35 %), subgrupo en el que se incluyeron 3 pacientes con ETB, que presentaron hipercalcemia ligera como consecuencia iatrogénica del tratamiento farmacológico impuesto por hipocalcemia crónica.
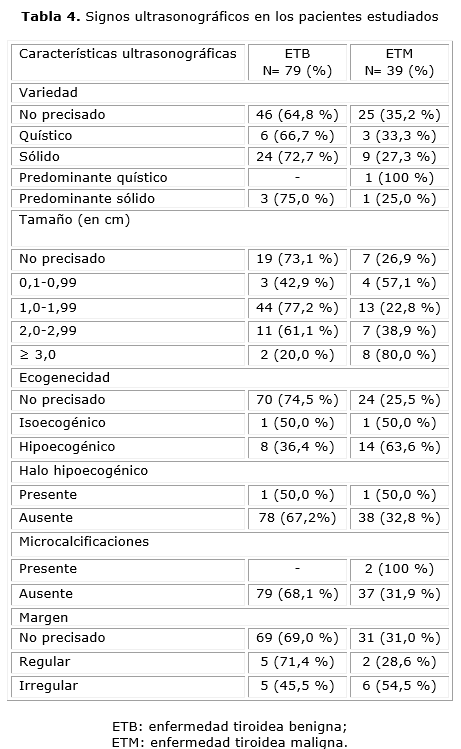
Los signos ultrasonográficos reflejados en los informes en las historia clínicas de los pacientes mostraron una falta de uniformidad (tabla 4), con predominio de muchos de ellos que no fueron descritos (variedad, tamaño, ecogenecidad y margen). Llamativamente el nódulo maligno se distribuyó en todos los rangos de diámetro, sin embargo, hubo un ligero predominio en los nódulos de 3 o más cm. Solo hubo 2 pacientes con presencia de micro-calcificaciones y sus biopsias fueron positivas de malignidad.
DISCUSIÓN
Un resultado relevante obtenido en la investigación fue observar que los pacientes con ETM presentaron un índice de masa corporal superior, y tuvieron, además, muchos más pacientes en las categorías de sobrepeso corporal y obesidad respectivamente. Estudios epidemiológicos anteriores reportaron que individuos en estas categorías clínicas, tuvieron un alto riesgo de padecer del cáncer tiroideo.17-19 Sin poder afirmar o negar la importancia del grado de asociación entre el sobrepeso corporal y la obesidad y el cáncer tiroideo por el tipo de investigación realizada, los hallazgos obtenidos resultaron de interés clínico, por lo que se necesitarán de otros estudios con un diseño metodológico apropiado para esclarecer definitivamente si esta condición clínica representa un factor de riesgo relevante para la neoplasia maligna del tiroides.
El sexo masculino es reconocido un factor de riesgo del cáncer tiroideo. Estudio reciente halló que la ETM apareció 2 veces más frecuente en el hombre, cuando se comparó con el sexo femenino.20 En la investigación realizada, a este género se le diagnosticó más frecuentemente el cáncer tiroideo.
Otra de las variables clínicas relacionada con la ETM, fue el nódulo tiroideo único visible, como su forma clínica de presentación, sin embargo, el bocio multinodular o nodular no es excluyente de la ETM,21 como se demostró en la muestra de los pacientes estudiados.
¿Por que hubo una mayor representabilidad del nódulo tiroideo único en los pacientes con ETM? Una explicación a este resultado pudiera ser que el médico de atención primaria y/o secundaria le presta más atención al nódulo tiroideo único para su remisión al cirujano. El cuadro clínico natural de la ETM se ha modificado sin dudas. En la actualidad, con el acceso fácil de los pacientes de nuestra provincia a las diversas formas de atención médica, permite que los pacientes asistan más tempranamente a las consultas especializadas, lo cual, unido a la disponibilidad del US-T y al estudio citológico del nódulo tiroideo a través del PAAF, ha facilitado diagnósticos más tempranos donde no aparece el cuadro clínico de sospecha de malignidad. Apoya esta afirmación el hecho que hubo 4 pacientes con micro-carcinoma papilar sin que tuvieran signos de compresión sobre estructuras anatómicas del cuello. Otra justificación es que la variedad histológica estudiada fue exclusivamente carcinomas tiroideos bien diferenciados, y sobre todo, el carcinoma papilar, el cual tiene como característica de tener un crecimiento lento.12
Otra información importante obtenida del estudio fue que se logró evaluar la utilidad diagnóstica del PAAF, en la ETN, en el Hospital General Provincial "Camilo Cienfuegos"; sin embargo, como toda prueba diagnóstica, su exactitud puede ser variable. En la muestra estudiada, los resultados del PAAF mostraron un por ciento relativamente alto de falsos negativos por encima de lo referido por la literatura para los grado del I al IV, en los que se supone que la incidencia de la ETM sea inferior.16,22-27
¿Qué comentario se merece estos resultados no satisfactorios? Aunque no se puede afirmar categóricamente el por qué de los errores diagnósticos del PAAF en nuestro hospital, debido a que las variables: destreza del operador, la técnica del PAAF, la preparación de la muestra y la interpretación de la citología, están relacionadas con la exactitud del resultado, no fueron controlados en la investigación,27,28 estos datos merecen un comentario. Los diagnósticos citológicos que presentaron más falsos negativos fueron los siguientes: el bocio nodular con hiperplasia papilar, el bocio quístico con cambios degenerativos y la lesión atípica de significado indeterminado/lesión folicular de significado indeterminado. Este último citodiagnóstico, que es la categoría III en la clasificación de Bethesda, en la actualidad su significación es controversial. Análisis de pacientes intervenidos quirúrgicamente demostraron que el riesgo de malignidad en esta categoría, fue más elevado a lo reportado inicialmente: 5-15 % vs. 6-48 %,29-39 conclusión que coincidió con el estudio efectuado. Esta variabilidad en el rango de malignidad, sin dudas, refleja criterios contradictorios en la aplicación de esta categoría.40
La conducta médica ante un paciente con un nódulo tiroideo con un citodiagnóstico categoría III en nuestro hospital, estaría basada en las recomendaciones de Asociación Americana del Tiroides (AAT).27 De los resultados obtenidos -y sumado a la imposibilidad de realizar en nuestra institución marcadores tumorales diagnósticos-, nos guiaremos por los factores de riesgo clínicos de malignidad del paciente, clasificaremos los rasgos ultrasonográficos teniendo en cuenta el riesgo de neoplasia maligna del nódulo tiroideo, y con una nueva re-valoración del citodiagnóstico por un especialista de experiencia, decidiremos el seguimiento clínico del paciente o la incisión quirúrgica diagnóstica.
A pesar que hubo una baja representabilidad de pacientes con ETN con categoría IV de Bethesda, a los 2 pacientes en la biopsia quirúrgica se les diagnosticó una ETM. Este citodiagnóstico, todo parece indicar, que merece el diagnóstico definitivo por incisión quirúrgica.27
Los pacientes intervenidos quirúrgicamente por una ETM mostraron valores disímiles de la TSH. Las guías de la AAT recomiendan que, en los años de seguimiento el grado de inhibición o no de la función de las células tirótropas de la adenohipofisis, podrá ser de mayor o menor magnitud, en dependencia de las características histológicas, de la clasificación TNM del cáncer tiroideo y del riesgo de recurrencia de la enfermedad neoplásica, pero siempre el valor de la TSH deberá estar dentro de 0,5-2,0 mU/L, o por debajo del rango de normalidad (0,1-0,5 mU/L o < 0,1 mU/L).27
Este análisis fue imposible efectuarlo porque las historias clínicas carecían de los datos necesarios para clasificar, según TNM, a la neoplasia tiroidea, y tampoco, para evaluar el riesgo de recurrencia de la ETM. Se debe resaltar que es inadmisible, independientemente que no pudo evaluarse el riesgo de recurrencia de la ETM, que a pacientes intervenidos quirúrgicamente por ETM, se les diagnostique un hipotiroidismo posquirúrgico subclínico o clínico, o con valores superiores a 2,0 mU/L de la TSH, como se observó en un tercio de los pacientes con ETM.
El hipoparatiroidismo posquirúrgico es una complicación relativamente frecuente de la tiroidectomía total o casi total, proceder terapéutico realizado en los pacientes del estudio. Su frecuencia dependerá de la habilidad y de las precauciones del cirujano. Un resultado importante de la investigación fue la frecuencia elevada de la hipocalcemia crónica.
La imposibilidad de determinar la hormona paratiroidea después de la intervención quirúrgica y de la calcemia previa al tratamiento quirúrgico, así como no disponer de un informe anatomopatológico detallado de la pieza quirúrgica, en el cual se hubiera descrito la presencia o no de las glándulas paratiroideas, y no haber realizado una evaluación clínica minuciosa para indagar por otras etiologías que bien pudieran justificar la hipocalcemia crónica, no nos permite afirmar con certeza que la hipocalcemia observada fue secundaria a un daño accidental de las glándulas paratiroideas.
A pesar de esta limitación, son válidos algunos comentarios. La prevalencia del hipoparatiroidismo posquirúrgico permanente es variable, según los reportes de la literatura, que señala una prevalencia del hipoparatiroidismo posquirúrgico permanente tan baja (0,1 %) en hospitales quirúrgicos con médicos especialistas experimentados en cirugía endocrinológica,41 como que en otros centros asistenciales la frecuencia puede alcanzar cifras superiores (5,8 %),41 hasta 7,0 %,42-44 y entre 3-30 %.45-48
A pesar que en el servicio de Cirugía del Hospital General Provincial "Camilo Cienfuegos" existe un grupo de cirujanos dedicados exclusivamente a las intervenciones quirúrgicas selectivas del tiroides, esta investigación analizó un subgrupo de pacientes intervenidos quirúrgicamente de la glándula del tiroides en los que, por las características del tratamiento realizado, las posibilidades de daño de las paratiroides es posible. La habilidad y experiencia quirúrgica, condiciones relevantes para evitar el hipoparatiroidismo posquirúrgico, no fue evaluada en este estudio. No obstante, para el futuro, todo paciente que sea sometido a cirugía de la glándula del tiroides en nuestra institución, necesitará una evaluación clínica integral a través de una consulta multidisciplinaria, donde esté la presencia, al menos, de un endocrinólogo, y será imprescindible la determinación de la calcemia antes del tratamiento quirúrgico, para, de esa manera, saber con mayor precisión si la hipocalcemia crónica es secundaria al hipoparatiroidismo posquirúrgico o no.
El US-T es una herramienta diagnóstica de incalculable valor para evaluar el riesgo de malignidad de la ETN. Algunos signos ultrasonográficos, tales como, microcalcificaciones, nódulos sólidos e hipoecogénicos, márgenes irregulares, ausencia de halo hipoecogénico, incremento de la vascularidad intranodular y un nódulo más alto que ancho, han sido tradicionalmente relacionados con riesgo de malignidad;48-53 sin embargo, ninguno de estos signos, aisladamente tienen suficiente valor para diagnosticar malignidad.54,55
Una de las mayores dificultades en nuestro hospital es que el médico especialista recibe informes del US-T de lugares disímiles de la provincia espirituana, donde, con frecuencia, no existe una uniformidad sobre cuáles son los signos ultrasonográficos que se deben informar. Esta dificultad se puso de manifiesto en el estudio, por lo que, en la mayoría de los informes, fue imposible clasificar el riesgo de malignidad de la ETN en: benigno, de muy bajo riesgo, de bajo riesgo, de riesgo intermedio y de alto riesgo.27 A pesar de esta limitación, el tamaño del nódulo de 3 o más cm y la presencia de microcalcificaciones, representaron los signos de mayor distribución en los pacientes con ETM.
Finalmente, se concluye que la clasificación citodiagnóstica de Bethesda es útil para definir en los pacientes con ETN la conducta médico o quirúrgica. El cuadro clínico de la ETN no aporta elementos de sospecha de ETM. Los signos ultrasonográficos de la ETN, de forma aislada, no muestran conformidad con el diagnóstico histológico y los informes resultan incompletos. El valor de la TSH, independientemente de no estar clasificado el paciente teniendo en cuenta el riesgo de recurrencia de la ETM, es inadecuado en un tercio de la muestra estudiada; y la frecuencia de la hipocalcemia crónica es alta en los pacientes evaluados.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses en la realización del estudio.
REFERENCIAS BIBLIOGRÁFICAS
1. Agate L, Lorusso L, Elisei R. New and old knowledge on differentiated thyroid cancer epidemiology and risk factors. J Endocrinol Invest. 2012;35(6 sup):3-9.
2. Wartofsky L. Increasing world incidence of thyroid cancer: increased detection or higher radiation exposure? Hormones (Athens). 2010;9(2):103-8.
3. Dong W, Zhang H, Zhang P, Li X, He L, Wang Z, et al. The changing incidence of thyroid carcinoma in Shenyang, China before and after universal salt iodization. Med Sci Monit. 2013 Jan 14;19:49-53.
4. Udelsman R, Zhang Y. The epidemic of thyroid cancer in the United States: The role of endocrinologists and ultrasounds. Thyroid. 2014;24(3):472-9.
5. Davies L, Welch HG. Increasing incidence of thyroid cancer in the United States, 1973-2002. JAMA. 2006;295(18):2164-7.
6. Langsteger W, Koltringer P, Wolf G, Dominik K, Buchinger W, Binter G, et al. The impact of geographical, clinical, dietary and radiation-induced features in epidemiology of thyroid cancer. Eur J Cancer. 1993;29A(11):1547-53.
7. Blomberg M, Feldt-Rasmussen U, Andersen KK, Kjaer SK. Thyroid cancer in Denmark 1943-2008, before and after iodine supplementation. Int J Cancer. 2012;131(10):2360-6.
8. Valenciaga Rodríguez JL, Galán Álvarez Y, Turcios Tristá SE, Piña Rivera Y, Navarro Despaigne D, Barroso López O. Cáncer de tiroides en Cuba: estudio de 14 años. Rev Cubana Endocrinol [serie en Internet]. 2005 Dic [citado 8 de abril de 2016];16(3). Disponible en: http://scieloprueba.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532005000300002&lng=es
9. Durante C, Costante G, Filetti S. Differentiated thyroid carcinoma: defining new paradigms for postoperative management. Endocrine Rel Cancer. 2013;20(4):R141-54.
10. Turcios Tristá SE, Yanes Quesada M, Cruz Hernández JI, Rodríguez González JC. Actualización de la conducta diagnóstica en el nódulo de tiroides. Rev Cubana Endocrinol. 2010;21(3):333-9.
11. Turcios Tristá SE, Infante Amorós A, González Rivero L. Nódulo de tiroides. Rev Cubana Endocrinol. 2012;23(3):234-41.
12. Cooper D, Doherty G, Haugen B, Kloos R, Lee S, Mandel S, et al. Revised American Thyroid Association management guidelines for patients with thyroid nodules and differentiated thyroid cancer. Thyroid. 2009;19(11):1167-76.
13. Rosário PW, Ward LS, Carvalho GA, Graf H, Maciel RMB, Maciel LMZ, et al. Thyroid nodules and differentiated thyroid cancer: update on the Brazilian consensus. Arq Bras Endocrinol Metab. 2013;57(4):240-64.
14. Misiakos EP, Margari N, Meristoudis C, Machairas N, Schizas D, Petropoulos K, et al. Cytopathologic diagnosis of fine needle aspiration biopsies of thyroid nodules. World J Clin Cases. 2016;4(2):38-8.
15. Castro MR, Gharib H. Thyroid fine-needle aspiration biopsy: progress, practice, and pitfalls. Endocr Pract. 2003;9(2):128-36.
16. Baloch ZW, Cibas ES, Clark DP, Layfield LJ, Ljung BM, Pitman MB, et al. Diagnostic terminology and morphologic criteria for cytologic diagnosis of thyroid lesions: a synopsis of the National Cancer Institute Thyroid fine needle aspiration state of the science conference. Diagn Cytopathol. 2008;36(6):425-37.
17. Kitahara CM, Platz EA, Freeman LE, Hsing AW, Linet MS, Park Y, et al. Obesity and thyroid cancer risk among U.S. men and women: a pooled analysis of five prospective studies. Cancer Epidemiol Biomarkers Prev. 2011;20(3):464-72.
18. Leitzmann MF, Brenner A, Moore SC, Koebnick C, Park Y, Hollenbeck A, et al. Prospective study of body mass index, physical activity and thyroid cancer. Int J Cancer. 2010;126(12):2947-56.
19. Rinaldi S, Lise M, Clavel-Chapelon F, Boutron-Ruault MC, Guillas G, Overvad K, et al. Body size and risk of differentiated thyroid carcinomas: findings from the EPIC study. Int J Cancer. 2012;131(6):E1004-14.
20. Tai JD, Yang JL, Wu SC, Wang BW, Chang CJ. Risk factors for malignancy in patients with solitary thyroid nodules and their impact on the management. J Cancer Research Therapeutics. 2012;8(3):379-83.
21. Frates MC, Benson CB, Doubilet PM, Kunreuther E, Contreras M, Cibas ES, et al. Prevalence and distribution of carcinoma in patients with solitary and multiple thyroid nodules on sonography. J Clinical Endocrinol Metab. 2006;91(9):3411-7.
22. Yassa L, Cibas ES, Benson CB, Frates MC, Doubilet PM, Gawande AA, et al. Long-term assessment of a multidisciplinary approach to thyroid nodule diagnostic evaluation. Cancer. 2007;111(6):508-16.
23. Wang HH. Reporting thyroid fine-needle aspiration: literature review and a proposal. Diagn Cytopathol. 2006;34(1):67-76.
24. Yang J, Schnadig V, Logrono R, Wasserman PG. Fine-needle aspiration of thyroid nodules: a study of 4703 patients with histologic and clinical correlations. Cancer. 2007;111(5):306-15.
25. Baloch ZW, Fleisher S, LiVolsi VA, Gupta PK. Diagnosis of "follicular neoplasm": A gray zone in thyroid fine-needle aspiration cytology. Diagn Cytopathol. 2002;26(1):41-4.
26. Wu HH, Jones JN, Osman J. Fine-needle aspiration cytology of the thyroid: ten years experience in a community teaching hospital. Diagn Cytopathol. 2006;34(2):93-6.
27. Haugen BR, Alexander EK, Bible KC, Doherty GM, Mandel SJ, Nikiforov YE, et al. 2015 American Thyroid Association management guidelines for adult patients with thyroid nodules and differentiated thyroid cancer. The American Thyroid Association guidelines task force on thyroid nodules and differentiated thyroid cancer. Thyroid. 2016;26(1):1-133.
28. Raab SS, Vrbin CM, Grzybicki DM, Sudilovsky D, Balassanian R, Zarbl RJ, et al. Errors in thyroid gland fine-needle aspiration. Am J Clin Pathol. 2006;125(6):873-82.
29. Faquin WC, Baloch ZW. Fine-needle aspiration of follicular patterned lesions of the thyroid: diagnosis, management, and follow-up according to National Cancer Institute (NCI) recommendations. Diagn Cytopathol. 2010;38(10):731-9.
30. Jo VY, Stelow EB, Dustin SM, Hanley KZ. Malignancy risk for fine needle aspiration of thyroid lesions according to the Bethesda System for reporting thyroid cytopathology. Am J Clin Pathol. 2010;134(3):450-6.
31. Layfield LJ, Morton MJ, Cramer HM, Hirschowitz S. Implications of the proposed thyroid fine-needle aspiration category of "follicular lesion of undetermined significance": a five-year multi-institutional analysis. Diagn Cytopathol. 2009;37(10):710-4.
32. Luu MH, Fischer AH, Pisharodi L, Owens CL . Improved preoperative definitive diagnosis of papillary thyroid carcinoma in FNAs prepared with both ThinPrep and conventional smears compared with FNAs prepared with ThinPrep alone. Cancer Cytopathol. 2011;119(1):68-73.
33. Marchevsky AM, Walts AE, Bose S, Gupta R, Fan X, Frishberg D, et al. Evidence based evaluation of the risks of malignancy predicted by thyroid fine-needle aspiration biopsies. Diagn Cytopathol. 2010;38(4):252-9.
34. Nayar R, Ivanovic M. The indeterminate thyroid fineneedle aspiration: experience from an academic center using terminology similar to that proposed in the 2007 National Cancer Institute thyroid fine needle aspiration state of the science conference. Cancer. 2009;117(3):195-202.
35. Renshaw AA. Should "atypical follicular cells" in thyroid fine-needle aspirates be subclassified? Cancer Cytopathol. 2010;118(4):186-9.
36. Shi Y, Ding X, Klein M, Sugrue C, Matano S, Edelman M, et al. Thyroid fine-needle aspiration with atypia of undetermined significance: a necessary or optional category? Cancer. 2009;117(5):298-304.
37. Somma J, Schlecht NF, Fink D, Khader SN, Smith RV, Cajigas A. Thyroid fine needle aspiration cytology: follicular lesions and the gray zone. Acta Cytol. 2010;54(2):123-31.
38. Theoharis CG, Schofield KM, Hammers L, Udelsman R, Chhieng DC . The Bethesda thyroid fine-needle aspiration classification system: year 1 at an academic institution. Thyroid. 2009;19(11):1215-23.
39. Allen Ho, Evan S, Kunal J, Hangjun W, Iain J, Ashok S, et al. Malignancy rate in thyroid nodules classified as Bethesda category III (AUS/FLUS). Thyroid. 2014;24(5):832-9.
40. Singh RS, Wang HH. Eliminating the "atypia of undetermined significance/follicular lesion of undetermined significance" category from the Bethesda System for reporting thyroid cytopathology. Am J Clin Pathol. 2011;136(6):896-902.
41. Clarke BL, Brown EM, Collins MT, Jüppner H, Lakatos P, Levine MA, et al. Epidemiology and diagnosis of Hypoparathyroidism. J Clin Endocrinol Metab. 2016;101(6):2284-99.
42. Shoback D. Clinical practice. Hypoparathyroidism. N Engl J Med. 2008;359(4):391-3.
43. Bilezikian JP, Khan A, Potts JT Jr., Brandi ML, Clarke BL, Shoback D, et al. Hypoparathyroidism in the adult: epidemiology, diagnosis, pathophysiology, target-organ involvement, treatment, and challenges for future research. J Bone Miner Res. 2011;26(10):2317-37.
44. De Sanctis V, Soliman A, Fiscina B. Hypoparathyroidism: from diagnosis to treatment. Curr Opin Endocrinol Diabetes Obes. 2012;19(6):435-42.
45. Edafe O, Antakia R, Laskar N, Uttley L, Balasubramanian SP. Systematic review and meta-analysis of predictors of post-thyroidectomy hypocalcemia. Br J Surg. 2014;101(7):307-20.
46. Lorente-Poch L, Sancho JJ, Ruiz S, Sitges-Serra A. Importance of in situ preservation of parathyroid glands during total thyroidectomy. Br J Surg. 2015;102(4):359-67.
47. Selberherr A, Scheuba C, Riss P, Niederle B. Postoperative hypoparathyroidism after thyroidectomy: efficient and cost-effective diagnosis and treatment. Surgery. 2015;157(2):349-53.
48. Giordano D, Valcavi R, Thompson GB. Complications of central neck dissection in patients with papillary thyroid carcinoma: results of a study on 1087 patients and review of the literature. Thyroid. 2012;22(9):911-7.
49. Kwak JY, Han KH, Yoon JH, Moon HJ, Son EJ, Park SH, et al. Thyroid imaging reporting and data system for US features of nodules: a step in establishing better stratification of cancer risk. Radiology. 2011;260(3):892-9.
50. Moon WJ, Jung SL, Lee JH, Na DG, Baek JH, Lee YH, et al. Benign and malignant thyroid nodules: US differentiation-multicenter retrospective study. Radiology. 2008;247(3):762-70.
51. Salmaslioglu A, Erbil Y, Dural C, Issever H, Kapran Y, Ozarmagan S, et al. Predictive value of sonographic features in preoperative evaluation of malignant thyroid nodules in a multinodular goiter. World J Surg. 2008;32(9):1948-54.
52. Remonti LR, Kramer CK, Leitão CB, Pinto LC, Gross JL. Thyroid ultrasound features and risk of carcinoma: a systematic review and meta-analysis of observational studies. Thyroid. 2015;25(5):538-50.
53. Unnikrishnan AG, Kalra S, Baruah M, Nair G, Nair V, Bantwal G, et al. Endocrine Society of India management guidelines for patients with thyroid nodules: A position statement. Indian J Endocrinol Metab. 2011;15(1):2-8.
54. Brophy C, Stewart J, O'Donovan N, McCarthy J, Murphy M, Sheahan P. Impact of Microcalcifications on Risk of Malignancy in Thyroid Nodules with Indeterminate or Benign Cytology. Otolaryngol Head Neck Surg. 2016;154(1):46-51.
55. Luciana RR, Kramer CK, Leitao CB, Pinto LCF, Gross JL. Thyroid Ultrasound Features and Risk of Carcinoma: A Systematic Review and Meta-Analysis of Observational Studies. Thyroid. 2015; 25(5):538-50.
Recibido: 13 de septiembre de 2017.
Aprobado: 3 de enero de 2018.