Introducción
El concepto de calidad de vida relacionada con la salud (CVRS) pretende que el bienestar de los pacientes sea un punto importante para ser considerado tanto en su tratamiento como en el sustento de vida.1 Desde su incorporación como una medida del estado de salud de las personas ha sido uno de los conceptos más utilizados, incluso de manera indistinta al de calidad de vida (CV). Frecuentemente la CVRS es usada indistintamente como estado de salud, estado funcional, calidad de vida o evaluación de necesidades.2,3,4,5
Burke C6 plantea que la CVRS es una parte de la calidad de vida general, mientras que otros autores sugieren que la CV debe ser diferenciada de la CVRS. El término es utilizado en el campo de la medicina en su interés por evaluar la calidad de los cambios y como resultado de las intervenciones médicas.5,7) Debe limitarse a la experiencia que el paciente tiene de su enfermedad, del resultado de los cuidados médicos, o para establecer el impacto de la enfermedad en la vida diaria.8
La CVRS, en el caso de las mujeres con el síndrome de ovario poliquístico (SOP), no ha sido ampliamente estudiada, aunque algunas investigaciones9,10,11,12,13) que han utilizado instrumentos generales para evaluarla demuestran que existe afectación.
El cuestionario creado en 1998 por Cronin y otros14 es considerado el instrumento específico para medir calidad de vida en salud en el SOP. Schmid y otros15 aplicaron este instrumento en mujeres musulmanas y austríacas con dicha enfermedad y encontraron que la CVRS se ve más afectada en las austríacas, a pesar de no haber diferencia en la sintomatología. Brady y otros16 realizaron una revisión del tema y plantearon que las pacientes con SOP tienen un impacto negativo significativo en su CV en muchos dominios, incluyendo la infertilidad. Como resultado se obtuvo que el 51 % de las pacientes vio comprometida este indicador frente al grupo de control.
Los estudios mencionados han sido realizados en población no latina. Solo encontramos uno realizado en Chile17) a un grupo de 80 mujeres afectadas por el síndrome a partir el instrumento desarrollado por Cronin, previa traducción y validación. El 62,5 % reportó que el SOP disminuye en algún grado su calidad de vida. Las dimensiones más afectadas correspondieron a las Alteraciones menstruales con una prevalencia de 98,7 %, al igual que la dimensión Emociones, seguidas por la dimensión Vello corporal en 90 %, Problemas de peso 86,2 % e Infertilidad con 73,5 %.
Motivados por la importancia del tema y lo poco abordado en nuestro medio, nos propusimos realizar esta investigación con el objetivo de evaluar la CVRS en mujeres con el SOP mediante el cuestionario PCOSQ.
Métodos
Se realizó un estudio transversal en 84 mujeres con diagnóstico de menos de tres meses de SOP, en el período de septiembre de 2019 a marzo de 2020 proveniente de las consultas de salud sexual y reproductiva del Instituto de Endocrinología (INEN). Se les aplicó el cuestionario Health-Related Quality of Life Questionnaire (PCOSQ) for women with Polycystic Ovary Syndrome, creado en 1998 por Cronin y otros.14 Fue validado previamente18,19 y traducido al español en una investigación realizada en población latina.17 Se trabajó también con la versión en español de la tesis de Ruano A y otros,20 realizada en España. Para los fines de esta investigación se hizo un estudio piloto en 20 mujeres no incluidas en el estudio para evaluar su comprensión y transculturación.
El cuestionario consta de 26 preguntas, medidas con escala de Likert, de siete alternativas (7= función óptima y 1= peor función) y agrupadas en cinco dominios: Emociones, Vello corporal, Infertilidad, Peso y Problemas menstruales. Para determinar el nivel de la calidad de vida se calcularon los percentiles (p) del puntaje total generándose los siguientes rangos: Alta calidad de vida (p≥75, puntaje total ≥143), Media (p≥50 y <75, puntaje total de ≥104 hasta 142) y Baja (p<50, puntaje total <104).
Los ítems de los diferentes dominios se categorizaron como afectación mayor (puntuación entre 1-3), afectación media (puntuación = 4), afectación menor (puntuación = 6) y no afectación (puntuación = 7). Se determinaron las distribuciones de frecuencia de las variables cualitativas (afectación en cada ítem y nivel de calidad de vida en general, según determinación de los percentiles), la media y la desviación estándar de las cuantitativas (puntaje total de los cinco dominios).
A cada paciente se le solicitó el consentimiento informado y la investigación fue aprobada por el Comité de Ética de la investigación del INEN.
Resultados
La media para los diferentes dominios fue la siguiente: Emociones, 3,81; Vello corporal, 4,26; Peso, 4,20; Infertilidad; 3,87 y Problemas menstruales, 3,83.
La tabla 1 presenta la distribución de las pacientes por ítems y sus diferentes niveles de afectación en el dominio Emociones.
Tabla 1 Nivel de afectaciones de las pacientes por ítem en el dominio Emociones, según el cuestionario PCOSQ
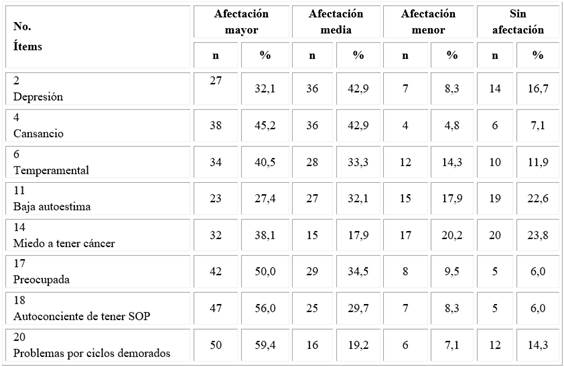
Entre los resultados más sobresalientes podemos mencionar como mayor afectación el 59,4 % de las pacientes en el ítem 20 (problemas por ciclos demorados), el 56,0 % en el ítem 18 (autoconsciente de tener SOP) y el 50,0 % en el ítem 17 (preocupada). En el ítem 2 (depresión), la afectación mayor correspondió al 42,9 % y en el ítem 14 (miedo a tener cáncer) el 38,1 %. Sin embargo, el ítem 11 (baja autoestima) el 32,1 % lo seleccionó como afectación media.
La tabla 2 refleja los resultados de las pacientes por ítems en el dominio Vello corporal.
Tabla 2 Nivel de afectaciones de las pacientes por ítem en el dominio Vello corporal, según el cuestionario (PCOSQ)
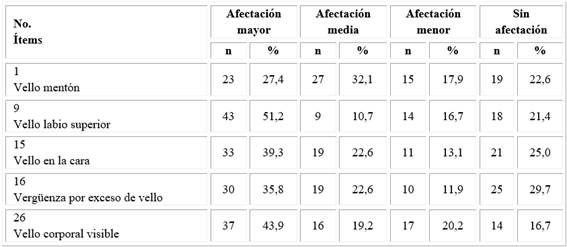
En relación a este dominio, seleccionaron como mayor afectación el 51,2 % de las mujeres en el ítem 9 (vello en labio superior), el 43,9 % del ítem 26 (vello corporal visible), el 35,8 % del ítem 16 (vergüenza por exceso de vellos) y el 43,9 % en el ítem 26 (vello corporal visible).
La tabla 3 muestra el nivel de afectaciones de los diferentes ítems del dominio Peso.
Tabla 3 Nivel de afectaciones de las pacientes por ítem en el dominio Peso, según el cuestionario (PCOSQ)
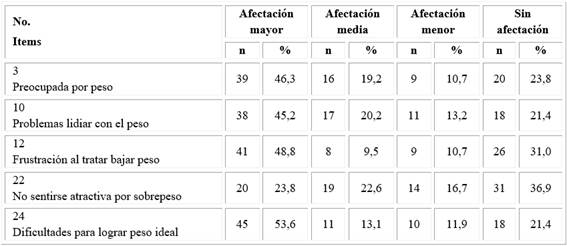
En el caso del dominio Peso, el 53,6 % de las mujeres estudiadas mostró mayor afectación en el ítem 12 (frustración por bajar de peso), el 46,3 % en el ítem 3 (preocupada por el peso). Sin embargo, el 36,9 % no mostró ninguna afectación en el ítem 22 (no sentirse atractiva por sobrepeso) y el 31,0 % en el ítem 12 (dificultad para lograr peso ideal).
La tabla 4 muestra el nivel de afectaciones de las pacientes en el dominio Infertilidad.
Tabla 4 Nivel de afectaciones de las pacientes por ítem en el dominio Infertilidad, según el cuestionario (PCOSQ)
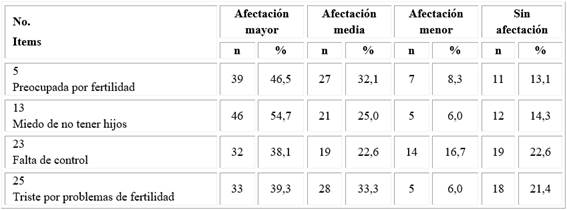
Como se expone en la tabla anterior, el 54,7 % mostró mayor afectación en el ítem 13 (miedo de no tener hijos) y el 46,5 % en el ítem 5 (preocupada por problemas de infertilidad). El mayor porciento sin afectación estuvo en el ítem 23 (falta de control) con un 22,6 %.
La tabla 5 muestra el comportamiento de los diferentes ítems del dominio Problemas menstruales, frente a los diferentes niveles de afectación.
Tabla 5 Nivel de afectaciones de las pacientes por ítem en el dominio Problemas menstruales, según el cuestionario (PCOSQ)
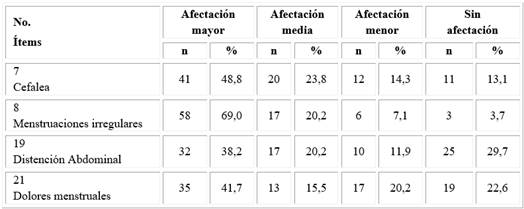
En este caso, el 69,0 % de las mujeres estudiadas mostró afectación mayor en el ítem 8 (menstruaciones irregulares), mientras que solo el 3,7 % no tuvo afectación en este ítem. A su vez, el 48,8 % tuvo afectación mayor en el ítem 7 (cefalea).
En cuanto a la distribución de las pacientes de acuerdo a la valoración global de la calidad de vida, el 47,6 % estuvo en la categoría Baja, el 42,9 % en la Media y el 9,5 % en la Alta.
Discusión
Como pudo observarse en los Resultados, las medias de los valores de todos los ítems mostraron valores en rango de afectación Media (entre 3 y 4). En este sentido, los resultados fueron muy similares a los obtenidos en una investigación realizada en 200 mujeres iraníes donde se evaluó la calidad de vida con igual instrumento. En esta ocasión se obtuvo una media en el dominio Emociones de 3,55 ± 1,63, en el de Vello corporal 3,80 ± 2,05, en el de Peso 4,32 ± 1,80, en el de Infertilidad 3,43 ± 1,63 y en Problemas menstruales 3,77 ± 1,36.21
Similar resultado se obtuvo en el estudio que incluyó mujeres austríacas y musulmanas, donde en la mayoría de los dominios la media estuvo alrededor de 3.15) Es decir, que se encuentra en valores que corresponden a una afectación entre mayor y media. Esto demuestra que existe un impacto negativo del SOP en la CVRS de las mujeres que lo padecen.
Cuando analizamos la distribución de mujeres según grado de afectación de los ítems de cada dominio, en todos los casos hubo más de la mitad con una mayor afectación en algunos de ellos. Específicamente en el dominio Emociones, un porciento importante tenía algún nivel de deterioro, y en más de la mitad era mayor en los ítems relacionados con problemas por tener ciclos demorados y autoconciencia de tener el síndrome. Esto coincide con el reporte de Muñoz y otros,17 y el de Schmid y otros,15 en que este fue el dominio con menor valor medio específicamente en las mujeres austríacas.
El padecer esta condición afecta emocionalmente, según quedó demostrado también en otras investigaciones que evalúan específicamente los trastornos psicoafectivos, donde se evidencia un mayor nivel de ansiedad y de depresión.22,23
En el caso del dominio Vello corporal, más de la mitad de las mujeres manifestó afectación importante por la presencia de vello en el labio superior. Este resultado es perfectamente comprensible si tenemos en cuenta que es uno de los signos del síndrome más visible y, por tanto, conlleva una repercusión psicológica ya que afecta los patrones de feminidad establecidos culturalmente.
Coffey y otros9 reportaron que alrededor del 90,0 % de las pacientes con SOP se sienten preocupadas por la posible aparición de hirsutismo. Por su parte, Keegan y otros24 informaron que este influye en la salud mental y en su calidad de vida. En este caso un 41,2 % se sienten preocupadas por su aspecto físico y un 51 % manifiestan conductas de rechazo respecto a actividades como reuniones sociales, debido al excesivo vello corporal.19 En el estudio chileno antes referido, el porciento de afectación en la calidad de vida en mujeres hirsutas fue de 90,0 %.17 Otros autores también han reportado afectación en la calidad de vida de estas mujeres relacionada con el exceso de vello corporal.25,26,27
En el caso del dominio Peso, más de la mitad de las mujeres mostró afectación mayor por no lograr la talla ideal, y cerca de este porciento se sentían preocupas y frustradas al tratar de bajar de peso. Estos resultados concuerdan con los reportados por Muñoz y otros,17) y con los de un estudio más reciente que incluyó mujeres con SOP normopeso y sobrepeso, así como un grupo control normopeso y otro con obesidad sin SOP. Demostró que el SOP per se afecta la calidad de vida y más si está acompañada de sobrepeso corporal.28
Se sabe que el exceso de peso es una de las manifestaciones clínicas que con frecuencia acompaña al síndrome y causa un impacto psicológico por verse afectado el ideal de figura esbelta y supuestamente bella de la mujer, según los estereotipos actuales. Cooney y otros29 realizaron un ensayo clínico aleatorizado donde evaluaron el impacto de una terapia cognitiva conductual para reducir el peso corporal en mujeres con el síndrome. Lograron una mejoría en la calidad de vida, lo cual reafirma que el exceso de peso sí afecta este indicador.
En relación al dominio Infertilidad, la mayoría de las pacientes tuvo una afectación mayor por el miedo a no tener hijos, y la gran mayoría se sentían afectadas, aunque en grado variable en todos los ítems. Estos resultados también coinciden con los del estudio realizado por Muñoz y otros,17 al parecer, por tratarse de mujeres latinas, ya que la influencia de la infertilidad en la calidad de vida puede variar según tradiciones, creencias religiosas y factores socioculturales.15 De hecho, la preocupación de sufrir infertilidad no afecta únicamente a mujeres que intentan quedar gestantes. Las adolescentes con SOP tienen una preocupación 3,4 veces mayor que las adolescentes sin SOP respecto a los posibles problemas futuros para lograr la gestación.12
Por su parte, el dominio Problemas menstruales presentó el porciento más elevado de mujeres con mayor afectación, relacionado con el ítem Menstruaciones irregulares. Este resultado es similar al de otros autores.17
En fecha muy reciente, se publicó una investigación20 en la que evaluaron la relación entre manifestaciones clínicas y calidad de vida en mujeres con SOP, mediante un cuestionario corto de 12 preguntas. Encontraron una relación estadísticamente significativa también con las alteraciones menstruales. Amiri y otros26 realizaron similar análisis, pero a través de un cuestionario confeccionado y validado por ellos de 43 ítems y 5 dominios. Este reflejó grandes desórdenes menstruales y el deterioro de la calidad de vida. Para la mayoría de las mujeres tener sus ciclos menstruales regulares es signo de salud y les ofrece seguridad, por tanto, es esperado que estas irregularidades les cause preocupación y repercuta en su CVRS.
En el análisis de la calidad de vida global, la mayor parte de las pacientes se encontraban dentro de la categoría de mala y regular. Un porciento muy bajo tuvo una buena calidad de vida, lo que es bastante sugerente y permite concluir que el padecer SOP afecta la CVRS de estas mujeres. Se debe tener en cuenta en la atención de las pacientes para tener una visión integradora, y proveer atención en este sentido siempre que se requiera.














