Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Ciencias Médicas de Pinar del Río
versión On-line ISSN 1561-3194
Rev Ciencias Médicas vol.18 no.4 Pinar del Río jul.-ago. 2014
PRESENTACIÓN DE CASO
Neumopericardio espontáneo en el recién nacido a término
Spontaneous pneumopericardium in the termed newborn
Omar León Vara Cuesta1, Yanett Sarmiento Portal1, Meylin Hernández Castro2, Yuris Belkys Pérez Lorenzo3, Sergio German Piloña Ruiz4
1Especialista de Primer Grado en Medicina General Integral. Especialista de Segundo Grado Neonatología. Máster en Atención integral al Niño. Máster en Urgencias Médicas. Investigador Agregado. Profesor Auxiliar. Hospital General Docente "Abel Santamaría Cuadrado". Pinar del Río. Correo electrónico: belkys@princesa.pri.sld.cu yanettsp@princesa.pri.sld.cu
2Especialista de Primer Grado en Medicina General Integral. Residente de Segundo de año Neonatología. Hospital General Docente "Abel Santamaría Cuadrado". Pinar del Río. Correo electrónico: yanettsp@princesa.pri.sld.cu
3Licenciada en Enfermería. Máster en Enfermería Comunitaria. Policlínico Universitario "Hermanos Cruz". Pinar del Río.
Correo electrónico: belkys@princesa.pri.sld.cu
4Especialista de Segundo Grado en Neonatología. Máster en Atención integral al Niño. Hospital General Docente "Abel Santamaría Cuadrado". Pinar del Río. Correo electrónico: sheila@princesa.pri.sld.cu
RESUMEN
Introducción: el neumopericardio es un trastorno poco frecuente pero potencialmente grave, definido por la presencia de aire en la cavidad pericárdica.
Caso clínico: se presentan dos casos de recién nacidos a término, con vías de nacimiento diferentes, que presentaron signos de dificultad respiratoria, ruidos cardiacos apagados, pulsos presentes pero disminuidos, demostrándose radiológicamente la presencia de neumomediastino y neumopericardio, así como microvoltaje en el electrocardiograma. Se egresan a los siete días de vida con una evolución favorable.
Conclusiones: el neumopericardio es una situación clínica infrecuente pero posible. Requiere un alto índice de sospecha clínica ya que es causa de inestabilidad hemodinámica y amenaza vital.
DeCS: Recién nacido, Neumopericardio, Enfisema mediatínico, Insuficiencia respiratoria.
ABSTRACT
Introduction: pneumopericardium is a little frequent but potentially serious disorder, defined by the presence of air in the pericardial cavity or space.
Clinical case: two cases of term newborn presented, by different birth ways, with respiratory difficulty signs, low cardiac sounds, presented but diminished pulses, radiologically proving the presence of pneumomediastinum and pneumopericardium, as well as microvoltage in the electrocardiogram. They were realized after seven days of life, with favorable evolution.
Conclusions: pneumopericardium is a infrequent clinical situation. It requires a high index of clinical suspicion, since it constitutes a cause for hemodynamic instability and threat to life.
DeCS: Newborn infant, Pneumopericardium, Mediastinal emphysema, Respiratory insufficiency.
INTRODUCCIÓN
Los escapes aéreos, se definen como la acumulación de aire extraalveolar. Pueden ocurrir hacia el espacio pleural (neumotórax), al intersticio pulmonar (enfisema pulmonar intersticial), al mediastino anterior (neumomediastino), o hacia la cavidad pericárdica (neumopericardio). El más frecuente en el periodo neonatal es el neumotórax, con incidencias descritas de entre 0,5-2 % de los recién nacidos.1-3
Los factores de riesgo más frecuentemente asociados con escapes aéreos son la prematuridad, el síndrome de dificultad respiratoria, la ventilación mecánica, sepsis, bronconeumonía, maniobras de reanimación vigorosas, síndrome aspirativo meconial y malformaciones congénitas pulmonares.1, 2
El neumopericardio es un trastorno poco frecuente pero potencialmente grave, ya que puede provocar taponamiento cardíaco, definido por la presencia de aire en la cavidad pericárdica, que habitualmente es secundaria a una enfermedad pulmonar o a una manipulación de órganos adyacentes con contenido aéreo, aunque también se han descrito casos de neumopericardio espontáneo idiopático.4,5 No suele ser tan raro en neonatos, sobre todo pretérminos, casi siempre como complicación de la ventilación mecánica. Su presencia puede condicionar la aparición de compromiso hemodinámico capaz de amenazar o empeorar la situación clínica del paciente, requiriendo en ocasiones una identificación y un manejo adecuados.6
El neumopericardio fue estudiado inicialmente por Bricketeau en 1844, quien describió en un paciente con hidroneumopericardio un particular sonido a la auscultación similar al producido por las aspas de un molino al chocar con el agua que denominó «bruit de moulin» o soplo en rueda de molino. Sin embargo, otros autores han descrito este signo en casos de neumopericardio aislado sin evidente derrame asociado.7
En la mayoría de los casos, el cuadro puede resolverse aplicando únicamente medidas de soporte, pero en otros, es causa de inestabilidad hemodinámica y amenaza vital.8
Se presentan dos casos de recién nacidos a término con neumopericardio espontáneo que se describen por su infrecuencia y por ser una entidad potencialmente letal.
PRESENTACIÓN DE CASOS
Caso 1
Recién nacido del sexo femenino, hijo de madre de 22 años, sin antecedentes patológicos personales, G2 A1 P0, que presentó una infección vaginal durante el embarazo, con serología no reactiva, Grupo B+ y tiempo de rotura de membranas ovulares 2 horas. Nace a las 42 semanas de gestación, producto de una cesárea por estado fetal intranquilizante, con líquido amniótico meconial xxx, sin alteraciones en los anejos ovulares, Apgar 9-9 y peso al nacer de 3080g.
Desde su nacimiento presenta signos de dificultad respiratoria dados por polipnea, tiraje subcostal, quejido a la manipulación, con un aumento del diámetro anteroposterior y asimetría torácica, frecuencia respiratoria 65 por minuto. Los ruidos cardiacos estaban apagados, no se auscultó soplo, pulsos periféricos presentes pero disminuidos, frecuencia cardiaca 148 latidos por minuto por monitorización cardiorrespiratoria continua, tensión arterial media 45 mmHg. El resto del examen físico ocurrió sin alteraciones.
Se colocó en incubadora con oxígeno suplementario y se indicaron complementarios que arrojaron los siguientes resultados: hematocrito: 0.60 L/L, glicemia: 4.6 mmol/L, ionograma normal, gasometria con una ligera acidosis respiratoria (PH 7.28, PCO2 47 mmmHg, PO2 44 mmHg, SB 21.9, EB-5.0).
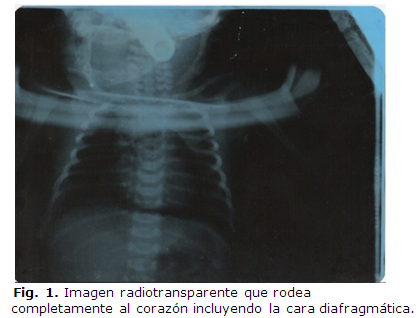
Se realizó electrocardiograma que mostraba ritmo sinusal, con microvoltaje y aplanamiento de las ondas T. En el Rx de tórax se observó imagen radiotransparente que rodeaba completamente al corazón incluyendo la cara diafragmática, correspondiendo con neumopericardio, acompañado además de imagen de neumomediastino bilateral.
Se observó además opacidad hacia la base pulmonar derecha con gránulos gruesos, que correspondía con el síndrome de aspiración meconial ligero. (Figura 1)
Caso 2
Recién nacido del sexo masculino, hijo de madre de 29 años, sin antecedentes patológicos personales, G3 A0 P2, con serología no reactiva, Grupo A+, tiempo de rotura de membranas ovulares 2 horas. Nace a las 40.1 semanas de gestación, producto de un parto transvaginal con distocia de hombros, con líquido amniótico claro, circular apretada al cuello, placenta normal, Apgar 9-9 y peso al nacer de 4510g.
Poco después del nacimiento presenta signos de dificultad respiratoria dados por polipnea superficial y discreto tiraje subcostal, con aumento del diámetro anteroposterior del tórax, sin asimetría torácica, frecuencia respiratoria 63 por minuto. Los ruidos cardiacos estaban disminuidos, con soplo sistólico I/VI en borde esternal izquierdo, pulsos periféricos presentes pero disminuidos, frecuencia cardiaca 136 latidos por minuto, tensión arterial media 50 mmHg.
Como otros datos positivos al examen físico presentaba cianosis facial traumática, fractura de clavícula izquierda y parálisis braqueal superior derecha. Resto del examen físico sin alteraciones.
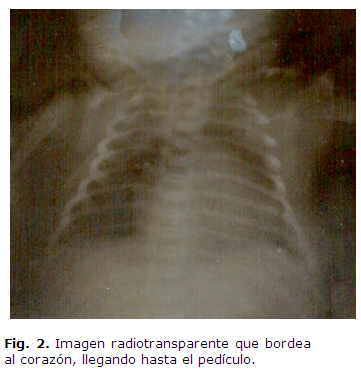
Se colocó en incubadora con oxigeno suplementario y se indicaron complementarios que arrojaron los siguientes resultados: hematocrito: 0.63 L/L, glicemia: 3.6mmol/L, ionograma y gasometría dentro de límites normales, Se realizó electrocardiograma que mostraba ritmo sinusal, con microvoltaje, sin otras alteraciones. En el Rx de tórax anteroposterior se observó imagen radiotransparente que llega hasta el pedículo, correspondiendo con un neumopericardio (Figura 2 )
Ambos pacientes fueron evaluados conjuntamente y teniendo en cuenta que no presentaban signos de compromiso hemodinámico severo, no estaban ventilados y sin signos de taponamiento cardiaco; se decidió mantener conducta expectante, con monitorización cardiorrespiratoria continua, así como seguimiento clínico y radiológico, además de la restricción hídrica y el apoyo con aminas vasoactivas. No fue posible obtener imágenes ecocardiográficas al ingreso por la interferencia del aire pericárdico al ultrasonido.
Evolutivamente ambos pacientes se mantuvieron con estabilidad clínica y hemodinámica, sin intensificación del distrés respiratorio, no quejidos, no eventos de desaturación, los ruidos cardíacos a las 24 horas ya eran más audibles y de mayor intensidad y los pulsos periféricos se palpaban mejor, también hubo ascenso de la tensión arterial media, con normalización de los gases sanguíneos.
La radiología de tórax evolutiva a las 24 horas mostró una mejoría tanto del neumomediastino como del neumopericardio y ya a las 72 horas se obtuvieron imágenes normales, con registros electrocardiográficos y ecocardiograma sin alteraciones en ambos pacientes. Se egresaron a los siete días de vida con una evolución favorable.
DISCUSIÓN
El neumopericardio asociado a síndromes de fuga aérea durante la ventilación mecánica es un proceso relativamente frecuente en el neonato. Hasta un 2% de pretérminos con enfermedad de la membrana hialina desarrollan esta complicación, particularmente los que requieren elevadas presiones inspiratorias.6, 8
Fisiopatológicamente se produce ruptura alveolar y el aire diseca a lo largo de las vainas perivasculares y peribronquiales y penetra en el espacio pericárdico por un punto débil situado en la reflexión pericárdica en torno a los orificios de las venas pulmonares. Generalmente se asocian neumotórax y neumomediastino.9
Los casos de neumopericardio en neonatos no sometidos a presión positiva en la vía aérea son, por el contrario, muy escasos. En estos pacientes, el mecanismo de producción es desconocido. Las vías de acceso del aire al espacio pericárdico serían las mismas anteriormente descritas, pero no existen circunstancias que justifiquen la ruptura de alvéolos.6, 7,9
En el primer caso descrito el mecanismo de producción del neumopericardio debió de ser un incremento brusco de la presión intraalveolar, ya que se pueden descartar otras posibles causas como las traumáticas, la presencia de fístulas desde estructuras vecinas y la infección por gérmenes productores de gas. El incremento de la presión intraalveolar en este caso pudiera estar justificado por el mecanismo de válvula secundario a la broncoaspiración de líquido amniótico meconial, con ruptura de algunos alveolos, a través de los cuales el aire alcanzaría el mediastino y traspasaría el pericardio parietal, lo que daría lugar al neumopericardio. En el segundo caso pudiera explicarse por el incremento de la presión intraalveolar al primer llanto en este recién nacido macrosómico y vigoroso, aunque no se pueden obviar las condiciones del nacimiento y las evidencias de trauma al nacer.
La forma de presentación de este proceso es variable. El hallazgo de tonos cardíacos apagados es constante. Cuando hay taponamiento se produce, teóricamente, pulso paradójico, pero es sumamente difícil apreciarlo en niños pequeños; sin embargo, sí puede ser detectado como equivalente un descenso de presión arterial durante la inspiración en pacientes sometidos monitorización invasiva de este parámetro.1, 9,10
El examen radiológico es diagnóstico, mostrando un halo oscuro en torno al corazón que no sobrepasa el borde superior del pericardio (nivel de los grandes vasos), lo que permite su diferenciación del neumomediastino, en el que se detecta aire en posición anterior con hiperlucencia detrás del esternón.9
La ecocardiografía está limitada por la interposición de aire, que origina una banda densa de ecos que imposibilita la recogida de la imagen cardíaca en cualquier proyección. Este hecho debe alertar por sí mismo sobre la posibilidad de neumopericardio.9 Por esta razón, fue imposible obtener imágenes ecocardiográficas al ingreso en ambos pacientes. El tratamiento de este proceso depende del grado de afectación clínica que produzca. Así, en los casos con taponamiento cardiaco debe realizarse inmediatamente punción y aspiración del aire y colocación de un drenaje pericárdico para evitar la reacumulación.1-3, 8,10
En otros casos, como en los descritos, no se produce compromiso hemodinámico severo y el aire se reabsorbe espontáneamente, por lo que basta la observación clínica estrecha y la aplicación de medidas de soporte.2, 10 La pequeña cuantía del neumopericardio explica la ausencia de repercusión hemodinámica en estos casos y la resolución espontánea sin necesidad de procedimientos invasivos. El pronóstico en los casos severos de neumopericardio es malo, con una mortalidad del 90%, siendo la muerte súbita la principal complicación.9
CONCLUSIONES
El neumopericardio es una situación clínica infrecuente pero posible. Puede ocurrir en el contexto de factores desencadenantes identificados o en ausencia de los mismos. Requiere un alto índice de sospecha clínica ya que es causa de inestabilidad hemodinámica y amenaza vital.
REFERENCIAS BIBLIOGRÁFICAS
1. Stuart MJ. Dificultad respiratoria y su diagnóstico diferencial. En: Sola A. Cuidados neonatales: descubriendo la vida de un recién nacido enfermo.1ª ed- Buenos Aires: Edimed-Ediciones Médicas; 2011: 831-45.
2. Colectivo de autores. Afecciones Respiratorias. En: Neonatología. Diagnóstico y Tratamiento. La Habana: Editorial Ciencias Médicas; 2012: 94-142.
3. Gomella TL, Eyal FG, Zenk KE. Air Leak Syndromes. In: Neonatology: Management, procedures, on-call problems, diseases, and drugs. 5th Ed. United States of America; Lange Medical Books/McGraw-Hill Medical Publishing Division by The McGraw-Hill Companies. 2004: 524-529.
4. Cafaro G, Viale M, Leandro T, Sánchez R, Zivano D, Monetti E. Neumopericardio. Federación Argentina de cardiología. [Internet]. 2011. 40(3): Disponible en: http://www.fac.org.ar/1/revista/11v40n3/imagenes/imag01/cafaro.php
5. Gambí Pisonero D, Garrido Menéndez F, Menéndez Sánchez P, Sancho Calatrava E. Secondary neumopericardium to pneumatosis intestinales. An uncommon complication of a rare disease. Rev esp enferm dig[Internet]. 2010; 102(12). Disponible en:http://scielo.isciii.es/scielo.php?script=sci_arttextpid=S1130-01082010001200011lng=en
6. Tapia Rombo, Quezada Cuevas SE, Uscanga Carrasco H, Aguilar Solano AMG, Castillo Pérez JJ. Parámetros de ventilación mecánica asociados a barotrauma en una unidad de cuidados intensivos neonatales. Revista de Investigación Clínica 2012; 64(5): 407-419.
7. Flores NG. Barotrauma en la etapa neonatal. Rev Hosp Gral Dr. M Gea González 2006; 7(1): 22-26.
8. Hansen T, Corbet A. Síndrome por bloqueo de aire. Tratado de neonatología de Avery. 7ed. Filadelfia: Harcourt United States of America; 2009: 631-33.
9. Zarauza SA, Fernández CB, Mozo del Castillo Y. Imagen en Pediatría Clínica. Haz tu diagnóstico. Pediatr Integral. 2011; 15(6): 603-608.
10. Ogino MT. Pulmonary Air Leak. En: Cloherty JP et al (eds): Manual of Neonatal Care. 5th ed; 2004: 371-377.
Recibido: 9 de septiembre del 2013.
Aprobado: 4 de noviembre del 2013.