INTRODUCCIÓN
Se define como linfedema: “una forma localizada de inflamación tisular causada por una excesiva retención de fluido linfático en el compartimiento intersticial”, caracterizándose por inflamación crónica y fibrosis; 1 este se genera por anomalías en el desarrollo linfático (linfedema primario) o por el daño a vasos linfáticos (linfedema secundario). 2 El linfedema primario es generalmente congénito y hereditario, el término congénito se refiere a cuando este se produce durante o poco después del nacimiento y se origina de un fallo intrínseco en los vasos linfáticos, su arquitectura, función o ambas por implicación de un origen genético. 3,4) Epidemiológicamente el linfedema primario es una enfermedad rara, con prevalencia de 1 en 100 000 e incidencia dos veces mayor en sexo femenino. 1 El linfedema congénito representa menos del 10 % de todos los primarios 5 e históricamente todos los casos han sido clasificados como enfermedad de Milroy. Sin embargo, se han reconocido múltiples mutaciones genéticas asociadas a esta enfermedad con similar comportamiento clínico al nacimiento. 3 A nivel mundial se han encontrado pocos reportes de casos 5,6,7 y desde 1972 no se reporta en Cuba caso alguno. 8
Un niño de 2 años del sexo masculino atendido en el CMF 15 del Policlínico Sur “Rudesindo Antonio García del Rijo” del municipio Sancti Spíritus. En el momento del nacimiento presentó linfedema bilateral en miembros inferiores, que persistió sin aparición de otras condiciones clínicas.
En Cuba no existen publicaciones recientes de linfedema congénito primario bilateral y nunca se ha estudiado su etiología genética. Este reporte tiene como objetivo presentar un caso diagnosticado con esta condición clínica y discutir su origen; para ello se solicitó autorización a la madre del paciente a través del consentimiento informado y se garantiza la confidencialidad de la identidad.
PRESENTACIÓN DEL CASO
Se realizó la evaluación del neonato de sexo masculino de 24 h de nacido, producto de un embarazo de alto riesgo obstétrico por placenta previa oclusiva parcial, anemia ligera, madre fumadora, ganancia brusca de peso y factor Rh negativo. Nació de parto distócico por cesárea a las 38.1 semanas de edad gestacional con un peso al nacer de 3336 grados y Apgar (7/8), además sin alteraciones en el cordón umbilical.
Otras mensuraciones al nacimiento: Talla: 48 cm, circunferencia cefálica: 33 cm, circunferencia torácica: 32 cm.
Al realizar el examen físico se constató buena vitalidad sin dismorfismos; examen cardiopulmonar y evaluación abdominal normales. Fue llamativo el edema en ambos miembros inferiores localizado en ambos dorsos, más marcado en el derecho, que alcanzaba los tobillos. Por sus características era firme, sin Godet y sin cambios de temperatura. (Figura 1)
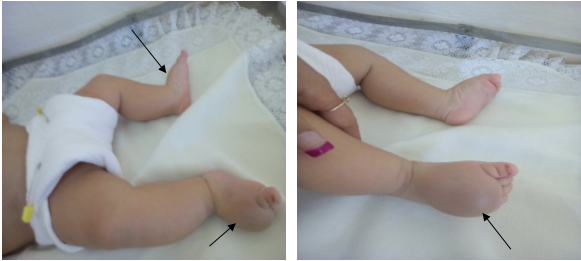
Fig. 1 Vistas frontales de los miembros inferiores al mes de nacido donde se apreciaba el aumento de volumen más marcado en el miembro inferior derecho.
Al examinar otros aparatos y sistemas no se encontraron evidencias de malformaciones anatómicas, ni asimetrías esqueléticas. Este neonato no tenía antecedentes patológicos familiares de linfedema.
Resultados de los exámenes complementarios:
Hb: 134 g/L
Hto: 0.48 L/L
Glicemia: 3.9 mmol/L
Prueba de Coombs (prueba de antiglobulina): negativa
Gasometría arterial con pH: 7.41 (alcalosis respiratoria compensada)
Ultrasonido abdominal: Sin alteraciones anatómicas.
Coagulograma, proteínas totales y albúmina: Negativos
Se interconsultó con la especialidad de Angiología que le diagnosticó el linfedema congénito primario bilateral y se orientó seguimiento, mantener el cuidado de la piel de los pies, evitar traumas locales, el drenaje linfático manual, ejercicios terapéuticos, uso de prendas de compresión y observar si aparecieran posibles complicaciones.
No se realizaron otros procederes terapéuticos ni diagnósticos debido a la edad del paciente. Por último, se brindó asesoramiento genético a la familia y se decidió el egreso del centro hospitalario.
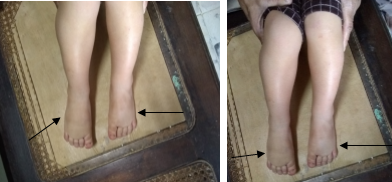
En la actualidad el paciente tiene 2 años y conserva el edema sin que este progrese, por el contrario, se evidencia una notable disminución del volumen del mismo; (Figura 2) este es firme sin signos de tumefacción más marcado en el dorso del pie derecho, con alteraciones visibles de las uñas dado por cambios tróficos en las mismas. Ha presentado 4 ingresos por infecciones cutáneas asociadas a su condición. No han aparecido aún signos de insuficiencia venosa, ni dilatación escrotal u otras alteraciones. A pesar de esta afección el paciente deambula sin dificultad y con la debida protección de ambos pies (uso de medias y calzados cerrado) para evitar los traumas en esta región.
DISCUSIÓN
La presencia de linfedema en un lactante debe hacer descartar algunos diagnósticos como el síndrome de Turner, el de Noonan y el de Milroy; también se deben descartar asociaciones del linfedema con malformaciones vasculares y de órganos a cualquier nivel. 6,9
A pesar de no contar con la posibilidad de realizar al paciente estudios genéticos determinados, lo que es fundamental para conocer su etología exacta, existen evidencias clínicas que hacen pensar que no se trata de una enfermedad de Milroy, al no ser que se presente como una mutación de novo; esta es una rara enfermedad autosómica dominante, con penetrancia incompleta y expresividad variable donde se constatan antecedentes familiares de linfedema previo, no encontrados en la familia de este paciente que reportamos. Su causa está dada por la mutación del gen FLT4, que codifica para el receptor 3 del factor de crecimiento del endotelio vascular (VEGFR-3). 10 En esta enfermedad existe aplasia o hipoplasia de los vasos linfáticos, con falla en drenaje de la linfa lo que lleva al acúmulo de proteínas en el líquido intersticial, esto con el acúmulo de fibroblastos explica el edema y la fibrosis. 3 La mayoría de los casos describe adicionalmente hidrocele bilateral, vascularización venosa prominente, papilomatosis, sobreposición de los dedos de los pies y alteraciones ungueales. 6
Existen otras mutaciones genéticas que explican la presencia de este cuadro clínico que deben ser consideradas. 4 El descubrimiento de mutaciones causales de linfedema primario ha cambiado radicalmente el enfoque clínico del diagnóstico y el manejo de esta enfermedad. En este momento más de 20 genes han sido conocidos como causantes de condiciones sindrómicas y no sindrómicas donde el hallazgo predominante es el linfedema primario; (Tabla 1) todo esto sin incluir otros síndromes que además de linfedema incluyen malformaciones severas, en los que el diagnóstico definitivo se realiza mediante pruebas genéticas que buscan la mutación genotípica que explica el fenotipo del linfedema. (1,3
El método conservador ha sido un pilar fundamental y es la forma de iniciar el tratamiento del linfedema, siendo de elección el drenaje linfático manual o por presoterapia. En cuanto al pronóstico es generalmente bueno cuando no existen malformaciones asociadas. 2,6
CONCLUSIONES
Existen múltiples mutaciones genéticas que explican el origen de un linfedema congénito primario, por lo que no necesariamente debe tratarse de una enfermedad de Milroy cuando este se presente. Además, se destaca como elemento importante que en el caso reportado no se evidenciaron antecedentes familiares, aunque no se pudieron realizar los estudios genéticos correspondientes. Se empleó el tratamiento conservador como conducta fundamental a seguir, se evidencia así en el paciente una notable mejoría clínica con el mismo.