Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Angiología y Cirugía Vascular
versión On-line ISSN 1682-0037
Rev Cubana Angiol Cir Vasc vol.16 no.1 La Habana ene.-jun. 2015
PRESENTACIÓN DE CASO
Diabetes mellitus de tipo 1 y pie de charcot en el tercer estadio de Eichenholtz
Type 1 diabetes mellitus and Charcot neuroarthropathy at Eichenholtz's stage III
Dr. Alfredo Salvador Vallés Gamboa, Dr. Wilver Velázquez Chacón, Dra. Caridad María Osorio Sosa
Hospital General Universitario "Guillermo Domínguez López". Puerto Padre. Las Tunas. Cuba.
RESUMEN
El propósito de este trabajo es describir el caso de una paciente con diabetes mellitus de tipo1 con pie de Charcot, el primero registrado en el Hospital General Universitario "Guillermo Domínguez López" en Las Tunas, 2013. Se trata de una paciente blanca, de 21 años de edad que llegó al Servicio de Angiología y Cirugía Vascular del citado hospital por presentar una artropatía neuropática de Charcot, en el estadio tres de Eichenholtz, en el curso de una diabetes mellitus de tipo 1, con 12 años de evolución y un mal control metabólico, complicación rara e infrecuente en nuestro medio. Se realizó interrogatorio, examen físico, y estudios analíticos e imagenológicos y se decidió su ingreso. En el primer ingreso se logró la compensación de la diabetes, de la hipertensión arterial, y que el pie disminuyera de volumen. Después presentó múltiples ingresos por uro-sepsis y descontrol metabólico, hasta que fue incorporada a la hemodiálisis por insuficiencia renal y en su posterior evolución comenzó a presentar pericarditis urémica con fallo cardiaco y fallecimiento posterior. Ante la presencia de un aumento de volumen, edema del pie, lesión articular por la que no se siente dolor, deformidad e inestabilidad articular con neuropatía sensitiva-motora en extremidades inferiores, se debe pensar en una neuroartropatía de Charcot y así evitar su evolución hacia la última etapa de Eichenholtz. Este caso es de gran interés para la atención médica de los pacientes diabéticos por todas las especialidades médicas y dirigido especialmente a la atención primaria de salud.
Palabras clave: diabetes mellitus de tipo 1, artropatía neuropática, pie de Charcot, estadios de Eichenholtz.
ABSTRACT
The objective of this paper was to describe the case of a female who suffered type 1 diabetes mellitus and Charcot neuroarthropathy, the first of this type managed in "Guillermo Dominguez Lopez" general university hospital in Las Tunas province in 2013. This patient was a 21 years-old Caucasian woman, who went to the angiology and vascular surgery service of the hospital, because she presented with Charcot neuropathic arthropathy at Eichenholtz´s stage III in the course of type 1 of diabetes mellitus of 12 years of evolution and inadequate metabolic control. This was a rare and uncommon complication in our setting. The patient was questioned about her symptoms and physically examined, then subjected to analytical and imaging studies; it was finally decided to admit her to hospital. In her first period of hospitalization, diabetes and blood hypertension were duly controlled and the foot swelling was reduced. After several admissions to hospital due to urinary sepsis and lack of metabolic control, she was accepted in the hemodyalisis treatment program due to renal failure, but later on, she began suffering uremic pericarditis, heart failure and finally died. In the face of raised volume, foot edema, painless joint injure, joint deformity and instability with sensory-motor neuropathy in lower limbs, one should think of Charcot neuroarthropathy and thus prevent the evolution into the last Eichenholtz´s stage. This is a case of great interest for the medical care of diabetic patients by all medical specialties and mainly aimed at the primary health care.
Keywords: type 1 diabetes mellitus, neuropathic artropathy, Charcot foot, Eichenholtz staging.
INTRODUCCIÓN
La articulación de Charcot (enfermedad neuropática articular o neuro-artropatía), es un síndrome asociado con la neuropatía caracterizado por fragmentación, destrucción ósea y articular que puede llevar a severas deformidades e incluso a la amputación.1 En Diabetes Foot Disorders2 se conceptualizó como la destrucción de huesos y articulaciones de causa no infecciosa, asociada con neuropatía. García y otros3 plantean que la artropatía está asociada a lesiones nerviosas centrales o periféricas, caracterizadas por una destrucción acentuada o una intensa neoformación ósea en huesos y articulaciones.
La enfermedad fue descrita por Charcot (1868) asociada con la tabes, que casi ha desaparecido gracias al tratamiento de la sífilis, entre otras causas. Es conocido que es la diabetes la causa más frecuente y que afecta primariamente el pie y el tobillo,1 y es consecuencia de lesiones de los nervios que no permiten la percepción del dolor articular por parte de la persona afectada. Las lesiones y fracturas insignificantes y repetitivas pasan inadvertidas, hasta que finalmente el deterioro acumulado destruye la articulación de forma permanente.1,4
Generalmente ocurre entre la quinta y sexta década de la vida, con un tiempo de evolución de la diabetes mellitus (DM) mayor de 10 años, sin predominio por el sexo. El 2/3 de los diabéticos con pie de Charcot tienen una DM de tipo 2.3
La prevalencia de la artropatía neuropática en la población diabética es muy variable, oscila entre el 0,8-7,5 %, mientras que entre el 9-35 % de los pacientes afectados la presentan de forma bilateral.5,6
El propósito de este trabajo es describir el caso de una paciente con diabetes mellitus de tipo1 con pie de Charcot, el primero registrado en el Hospital General Universitario "Guillermo Domínguez López" en Las Tunas.
DESCRIPCIÓN DEL CASO
Se presenta el caso de una paciente de la raza blanca, de 21 años de edad, y antecedente de DM de tipo 1 desde los 9 años de edad, es decir, con 12 años de evolución de la enfermedad y que realizaba el tratamiento para su diabetes con insulina de forma convencional. La paciente refirió estar ausente a las consultas de seguimiento de endocrinología durante dos años después del alta de la consulta de endocrinología pediátrica.
La familia al ver que la niña presentaba glucemias elevadas, edemas en los miembros inferiores, que tenía dificultad al deambular y un pie aumentado de volumen más que el otro y que no resolvían en la atención primaria, decidió llevarla de nuevo a la consulta especializada de endocrinología de adulto.
En el interrogatorio realizado a la paciente, esta refirió un marcado decaimiento, tener cefalea frontal y occipital, calambres y dolores en los miembros inferiores, una visión borrosa y dificultad al caminar, sobre todo al apoyar el pie derecho.
Examen físico
Aparato cardiorrespiratorio. Ausencia de alteraciones a la auscultación, con una tensión arterial de 180/100 mmHg y una frecuencia cardíaca central de 94 latidos/min.
Abdomen. No se encontraron visceromegalias, ascitis ni circulación colateral.
Sistema nervioso. Se encontró que los reflejos profundos estaban abolidos (ausencia de sensibilidad vibratoria y al monofilamento con ausencia de reflejos rotulianos y aquileanos, pulsos conservados).
Examen rectal y genital. Dentro de la normalidad.
Fondo de ojo. Se constató una retinopatía diabética proliferante.
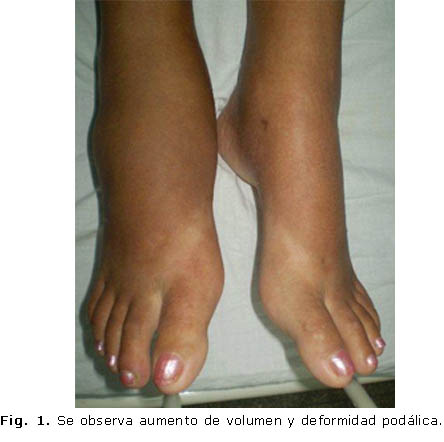
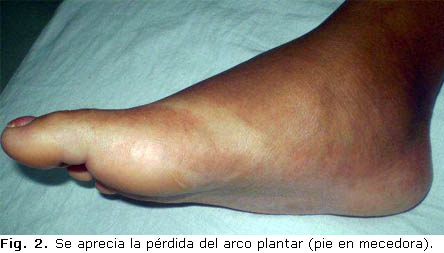
Pie derecho. Maléolo tibial y pie aumentado de volumen, deformado no doloroso (Fig. 1). Se muestra la pérdida del arco plantar con ensanchamiento antero posterior del ante-pie con aspecto de pie en mecedora (Fig. 2).
Se le realizaron estudios analíticos e imagenológicos con los siguientes resultados:
Estudios analíticos
Se le indicó una serie de pruebas de laboratorio que dieron los siguientes resultados: la hemoglobina con 90 g/L, creatinina con 255 mmol/L, urea con 10,2 mmol/L, ácido úrico con 233 mmol/L. Se encontró que los iones, las enzimas hepáticas y pancreáticas no mostraron alteraciones. La eritrosedimentación fue de 90 mm/h, el leucograma con fórmula diferencial mostró una desviación a la izquierda. En general, el estudio de la coagulación sanguínea fue normal confirmado por conteo de plaquetas, tiempos de coagulación, de sangrado y de protrombina, dentro de rangos normales.
La cituria fue positiva, con un urocultivo que informaba la presencia de Echerichia coli. El resultado del filtrado glomerular (VFG) fue igual a 51 mL/min/1,73 m2.
El perfil glucémico llevado a cabo registró el siguiente resultado:
- Glucemia en ayunas: 12 mmol/L.
- Glucemia dos horas después del desayuno: 15 mmol/L.
- Glucemia dos horas después del almuerzo: 20 mmol/L.
- Glucemia dos horas después de la comida: 21 mmol/ L.
Estudios imagenológicos
En la radiografía de tórax se observó la presencia de una cardiomegalia con predominio en el ventrículo izquierdo, en el electrocardiograma signos eléctricos de hipertrofia ventricular izquierda y en la ecografía abdominal se apreció que los riñones tenían una pobre diferenciación corteza-médula.
Se descartó la presencia de lesiones estenóticas y oclusivas de los vasos distales, así como trombosis venosa profunda o celulitis mediante un eco-doppler.
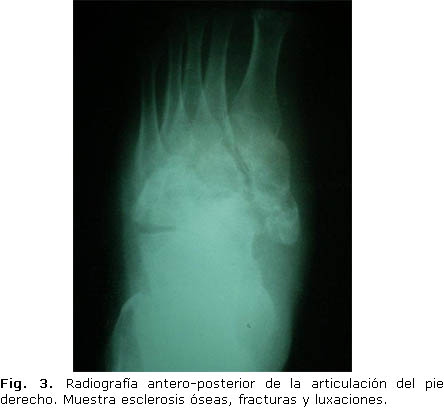
La radiografía antero-posterior de la articulación del pie derecho confirmó neo-formación ósea, fusión y puentes entre los fragmentos óseos y las articulaciones destruidas con maduración del callo de fractura y redondeo de los extremos óseos (Fig. 3).
La paciente fue valorada por un equipo multidisciplinario integrado por los servicios de endocrinología, angiología, nefrología, cardiología, psicología, oftalmología y ortopedia y se llegó a la confirmación del pie de Charcot por el interrogatorio, examen físico y la radiografía de pie y tobillo. Se descartaron otras causas como la osteomielitis, la celulitis, las artritis séptica y degenerativa, y la gota.
Se decidió ingresarla. El primer ingreso fue más de 20 días, donde se logró compensarla metabólicamente con el tratamiento dietético e insulínico optimizado, al igual que se compensó la hipertensión arterial. Se logró que el pie disminuyera de volumen. Posteriormente presentó múltiples ingresos por uro-sepsis, descompensación de la tensión arterial, de la nefropatía diabética y del control metabólico, hasta que fue incorporada a la hemodiálisis por insuficiencia renal por una VFG menor a 15 mL/min/1,73 m2. En su posterior evolución comenzó a presentar pericarditis urémica con fallo cardiaco y fallecimiento posterior.
DISCUSIÓN
Se han descrito dos teorías que pretenden explicar la patogenia de la neuroartropatía de Charcot y es factible que tanto los mecanismos neurotraumáticos y neurovasculares propuestos por cada una de ellas estén involucrados en este desorden.1,7 El principal mecanismo de producción es la polineuropatía simétrica y distal, que afecta nervios sensitivos, motores y autonómicos con la consecuente denervación simpática y aumento del flujo sanguíneo en hueso y piel, apertura de fístulas arterio-venosas, que provocan isquemia capilar. Además, aparece la hiperemia (microcirculación), aumenta la actividad osteoclástica con reabsorción ósea, lo que provoca atrofia de las estructuras óseas, disminución de la densidad mineral del hueso y la deambulación sobre una articulación insensible. Los micro traumatismos repetidos causan muy altas tensiones de esfuerzo en las estructuras óseas, que se manifiestan como microfracturas en trabéculas y produce laxitud de los ligamentos con la consecuente inestabilidad articular con degeneración y subluxación articular.
Algunas teorías descritas más recientemente involucran a las citocinas inflamatorias, como el factor de necrosis tumoral y la interleucina/1 (IL-1) en su patogénesis; a nivel molecular estos factores inducen un aumento de la expresión del factor-кB que a su vez estimula la formación de osteoclastos y, por lo tanto, su actividad.8
Para que se produzca un pie de Charcot es necesario la coexistencia de una neuropatía severa asociada a una buena vascularización.1,7,9 Alrededor del 50 % de los pacientes con esta enfermedad presentan traumatismos menores en las articulaciones,5 lo que pudo ocurrir en el caso que presentamos, durante su evolución unido a un pobre control metabólico de 12 años como principal factor de riesgo y que fue confirmado en el ingreso. Un mayor conocimiento sobre la enfermedad en la atención primaria de salud, en el manejo y la conducta de tal complicación facilitaría el diagnóstico precoz y su adecuada orientación especializada.10
Hay que tener presente que las enfermedades tales como osteomielitis, celulitis, distrofia simpático refleja, artritis séptica, artritis degenerativa y gota, entre otras, son parte del diagnóstico diferencial, ya que causan cambios articulares parecidos a la osteoartropatía neuropática diabética.11,12
Se ha señalado que la evolución natural del pie de Charcot se realiza a lo largo de tres etapas descritas por Eichenholtz desde el punto de vista clínico y radiológico:
1. La primera etapa, de desarrollo y fragmentación, dura de 3 a 4 meses. En ella se produce una gran hiperemia que conduce a la destrucción y fragmentación ósea. El pie se presenta tumefacto rojo, caliente, tiene un aspecto flemonoso que puede simular un proceso infeccioso, el RX puede ser normal o haber comenzado ya la etapa de fragmentación, fracturas periarticulares y luxaciones.
2. La segunda etapa, de coalescencia, dura de 8 a 12 meses. En esta comienza y predomina el proceso reparador. Clínicamente desaparece el rubor, disminuyen el edema y el calor y radiológicamente se evidencia neo-formación ósea, reacción perióstica con coalescencia, fusión y puentes entre los fragmentos óseos y las articulaciones destruidas.
3. La tercera y última etapa, de consolidación, es caracterizada por la consolidación y curación, generalmente con deformidad residual. Clínicamente desaparece el calor, pero puede persistir algo de tumefacción y radiográficamente hay maduración del callo de fractura, remodelación ósea con redondeo de los extremos óseos y puede disminuir la esclerosis. El pie queda muchas veces ensanchado con prominencias óseas en el sector plantar y en los bordes interno y externo y se ve con frecuencia el pie en mecedora.1,11-13
Se concluye que la neuroartropatía de Charcot es una enfermedad con gran dificultad diagnóstica de ahí que ante la presencia de aumento de volumen, edema del pie, lesión articular por la que no siente el dolor que debería sentir, deformidad e inestabilidad articular con neuropatía sensitiva-motora en extremidades inferiores, se debe pensar en esta entidad y así evitar su evolución hacia la última etapa de Eichenholtz. Este caso es de gran interés para la atención médica de los pacientes diabéticos en todas las especialidades médicas especialmente en la atención primaria de salud.
REFERENCIAS BIBLIOGRÁFICAS
1. Schinca N, Álvarez J. Artropatía neuropática o pie de Charcot. Traumatol Biomedicina. 2012;7(1):44-50.
2. Frykberg GR, Armstrong GD, Giurini J, Edward A, Kravettle M, Kravitz S, et al. Diabetic foot disorders. A clinical practice guideline: for the American collage of foot and ankle surgeons and the American collage of foot and ankle orthopedic and medicine. Am Acad Orthop Surg. 2000;39(5):1-60.
3. García Herrera AL, Fernández Montequín JI, Rodríguez Fernández R. El Pie Diabético. Madrid: Elsevier; 2004.
4. Marrero-Riverón L, Rondón-García O, Silverio-Cabrera A, Rodríguez-Román D. Articulación neuropática de Charcot en un niño. Rev Cubana de Orthop y Traumatol. 2013 [citado 11 Feb 2014];27(2). Disponible en: http://www.revortopedia.sld.cu/index.php/revortopedia/article/view/7
5. Sommer T, Lee T. Charcot foot: the diagnostic dilemma. Am Fam Phy. 2001;64:1591-7.
6. Rajbhandri S, Jenkins R, Daries C, Tesfafe S. Charcot neuro-arthropathy in diabetes mellitus. Diabetol. 2002;45:1085-96.
7. Pinzur MS. Current Concepts Review: Charcot arthropathy of the foot and ankle. Foot Ankle Int. 2007;28(8):952-9.
8. Van der Ven A, Chapman CB, Bowker JH. Charcot neuro-arthropathy of the foot and ankle. J Am Acad Orthop Surg. 2009;17(9):562-71.
9. Llanes Barrios JA, Fernández Montequín JI, Seuc Jo HA, Álvarez Duarte TH, Chirino Carreño N, Valdés Pérez C, et al. Utilidad del Michigan Neuropathy Program para identificar clínica de neuropatía diabética y evaluar su severidad. Angiología. 2008 [citado 1 Ene 2009];9(1):1-5. Disponible en: http://bvs.sld.cu/revistas/ang/vol9_1_08/ang16104.htm
10. Pinilla Análida E, Barrera M del P, Sánchez Ana L, Mejía A. Factores de riesgo en diabetes mellitus y pie diabético: un enfoque hacia la prevención primaria. Rev Colomb Cardiol. 2013;20(4):213-22.
11. Molina M, García Jodar J, Aliaga R, Ampudia-Blasco FJ, Real JT, Carmena R, et al. Diagnóstico diferencial entre osteomielitis de pie y artropatía de Charcot aguda. Av Diabetol. 2009;25:163-4.
12. Llanes Barrios JA, Álvarez Duarte HT, Toledo Fernández AM, Fernández Montequín JI, Torres OF, et al. Manual para la prevención, diagnóstico y tratamiento del pie diabético. Rev Cubana de Angiol Cir Vasc. 2009 [citado 12 Feb 2014];10(1):42-96. Disponible en: http://bvs.sld.cu/revistas/ang/vol10_01_11/ang08111.htm
13. Awad A, Chandan G.R, Kimberly K.A, Robert J.S. Charcot Arthropathy of the Shoulder Associated with Typical and Atypical Findings. Clin Anatomy. 2012 [cited 2012 Jun 13]. Available from: http://onlinelibrary.wiley.com/doi/10.1002/ca.22110/
Recibido: 30 de abril de 2014.
Aprobado: 13 de mayo de 2014.
Alfredo Salvador Vallés Gamboa. Hospital General Universitario "Guillermo Domínguez López". Carretera a Delicias Km 1½. Puerto Padre. Las Tunas. Cuba.
Dirección electrónica: alfredovalles@ltu.sld.cu