Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Angiología y Cirugía Vascular
versión On-line ISSN 1682-0037
Rev Cubana Angiol Cir Vasc vol.16 no.2 La Habana jul.-dic. 2015
Rev Cubana Angiol Cir Vasc. 2015;16(2)
ARTÍCULO ORIGINAL
Comportamiento de la hemoglobina glucosilada en diabéticos tipo 2 con macroangiopatía diabética de los miembros inferiores
Behavior of glycosylated hemoglobin type 2 in diabetics with diabetic macroangiopathy in the lower members
Lic. María Eugenia Triana Mantilla, Lic. Julia Ana Zapata Vinent, DrC. Santiago Ameneiro Pérez, Dra. Natalia Pol Marrón, Dr. José Agustín Llanes Barrios
Instituto Nacional de Angiología y Cirugía Vascular (INACV). La Habana, Cuba.
RESUMEN
Introducción: la hemoglobina glucosilada es utilizada para evaluar el grado de control glucémico. Se ha publicado que la disminución de este indicador en el 2 % reduce la aparición o progresión de las complicaciones micro- o macrovasculares.
Objetivo: determinar el comportamiento de la hemoglobina glucosilada en pacientes diabéticos tipo 2 con macroangiopatía diabética de los miembros inferiores.
Métodos: se estudiaron 100 pacientes diabéticos tipo 2 con o sin macroangiopatía diabética de los miembros inferiores; 36 hombres y 64 mujeres, con una edad promedio de 61,8 años (44-79 años). Se cuantificó el grado de glucosilación de la hemoglobina y se calculó su valor de referencia. Se identificó y describió el tipo de asociación del indicador con diferentes factores de riesgo y con el tipo de macroangiopatía diabética.
Resultados: se escogió el valor de 8,6 % de hemoglobina glucosilada por ser el punto de corte con los mayores valores de sensibilidad (73,7 %), especificidad (83,7 %) y razón de probabilidad (4,52). Se constató un mal control glucémico en el 48,3 % de los pacientes, donde la mayor proporción correspondió a la macroangiopatía de tipo ocluido (44,8 %). En los pacientes descompensados fue la dislipidemia el factor de riesgo que más predominó (58,3 %), así como la combinación del tabaquismo con la hipertensión arterial (35,3 %).
Conclusión: los pacientes diabéticos de tipo 2 con macroangiopatía diabética de los miembros inferiores de tipo ocluido mostraron valores muy elevados de hemoglobina glucosilada indicativo de un mal control metabólico.
ABSTRACT
Introduction: glycosylated hemoglobin is used to evaluate the level of glycemic control. It has been reported that its decrease by 2 % reduces the occurrence or progression of micro or macrovascular complications.
Objective: to determine the behavior of glycosylated hemoglobin in type 2 diabetes patients with macroangiopathy in lower limbs.
Method: study of one hundred type 2 diabetic patients with/without diabetic macroangiopathy in their lower limbs; 36 were males and 64 females averagely aged 61.8 years (44-74 years). The level of hemoglobin glycosylation was quantitated as well as the reference value was estimated. The kind of association of this indicator with several risk factors and with the type of diabetic macroangiopathy was also established and described.
Results: the reference value of 8.6 % of the glycosylated hemoglobin was chosen because it was the cutoff point with the highest sensitivity (73.7 %), specificity (83.7 %) and probability odds (4.52) values. Poor glycemic control was confirmed in 48.3 % of patients, mainly affected by occluded macroangiopathy (44.8 %). In decompensated patients, dyslipidemia was the predominant risk factor (58.3 %) along with the combination of smoking and blood hypertension (35.3 %).
Conclusions: the type 2 diabetic patients with occluded diabetic macroangiopathy of the lower limbs showed very high glycosylated hemoglobin values indicative of poor metabolic control.
INTRODUCCIÓN
La diabetes mellitus (DM) es una enfermedad de disfunción metabólica compleja, definida como un problema de salud en el ámbito internacional, por el alto número de personas que la padecen, y por amenazar la prosperidad sanitaria y económica.1,2
Actualmente en el mundo hay unos 300 millones de personas con diabetes, y más del 85 % de ellos son del tipo 2. Se prevé que para el 2030, el número total de afectados exceda los 435 millones, debido al envejecimiento demográfico de las poblaciones, y a los principales factores de riesgo relacionados con ella.2
La diabetes tipo 2 está asociada con una alta morbilidad y mortalidad por enfermedades vasculares (cardiovascular, cerebrovascular y vascular periférica). Se ha señalado que la tasa de mortalidad es tres veces mayor que en los no diabéticos, riesgo que incrementa en igual proporción cuando el tiempo de conocida la diabetes es de más de diez años, y no se ha podido concretar si el riesgo se reduce con un mejor control de la glucemia.3,4
Los estados de hiperglucemia crónica traen aparejado modificaciones estructurales de proteínas plasmáticas y tisulares. Se ha referido que existe una estrecha relación entre los elevados niveles de glucosa en sangre con la aparición y progresión de las complicaciones vasculares.5,6
Dentro de los estudios epidemiológicos realizados sobre el tema, sobresalen el ensayo clínico acerca del control y complicaciones de la diabetes (Diabetes Control and Complications Trial: DCCT)7,8 y el estudio prospectivo sobre la diabetes del Reino Unido (United Kingdon Prospective Diabetes Study: UKPDS)9 ambos fueron investigaciones prospectivas, por un período de diez años, llevadas a cabo en 5 000 diabéticos de ambos tipos, donde se utilizó la hemoglobina glucosilada (HbA1c) para evaluar el grado de control glucémico. Los resultados obtenidos fueron indiscutibles, ya que se logró demostrar que la disminución en el 2 % en los valores basales de HbA1c reducía la aparición o progresión de las complicaciones micro- o macrovasculares, lo que confirma la hipótesis de que la glucosa “per se” sí es perjudicial y mucho más dañina en la diabetes tipo 2.
Sin embargo, se ha observado en la práctica clínica que existe un grupo de diabéticos con un excelente control glucémico que desarrollan complicaciones vasculares severas; mientras que hay otro con un pobre control que escapan del daño vascular, lo que hace pensar que la hiperglucemia, por sí sola, no puede explicar el exceso de mortalidad por complicaciones vasculares. No hay que perder de vista la importancia de los factores de riesgo, tales como: la dislipidemia,10 el hábito de fumar,11 la hipertensión arterial12 y la obesidad,13 que pudieran influir directa o indirectamente en el desarrollo de dichas complicaciones.
Se han registrado una diversidad de valores de HbA1c para considerar el grado de control glucémico (bueno, aceptable o malo), lo que pudiera ser explicado, en principios, por el tipo de proceder utilizado en la medición del parámetro (colorimétrico, cromatográfico, turbidimétrico). Generalmente se trabaja con los valores de referencia obtenidos en los laboratorios o con los que recomienda el fabricante de los juegos de reactivos comerciales, lo que en ocasiones pudiera traer conflictos a la hora de comparar resultados de las investigaciones e incluso a la hora de tomar decisiones terapéuticas.
Existe la posibilidad, pero se desconoce, de que los valores de referencia utilizados en el laboratorio de la institución (método colorimétrico) coincidan o no con los publicados en la literatura,14 por lo que es objetivo del trabajo determinar el comportamiento de la HbA1c en pacientes diabéticos tipo 2 con macroangiopatía diabética de los miembros inferiores.
MÉTODOS
Se realizó un estudio descriptivo, retrospectivo, de corte transversal y analítico en 100 pacientes diabéticos tipo 2, ambulatorios, con el diagnóstico de una macroangiopatía diabética de los miembros inferiores, 36 hombres y 64 mujeres, con una edad promedio de 61,8 años (rango: 44-79 años) y un tiempo de conocida la diabetes de hasta 20 años. Los pacientes tenían sus dos miembros inferiores, sin lesiones externas y utilizaban dieta o Glibenclamida para el tratamiento de la diabetes. No presentaban secuela de enfermedad cerebrovascular, ni historia previa de infarto del miocardio.
El grupo de referencia estuvo integrado por 20 personas supuestamente sanas desde el punto de vista vascular (periferia, corazón y cerebro) comparable en edad y sexo con el grupo en estudio.
Se tuvieron en cuenta los siguientes criterios:
Dislipidemia: todo paciente con concentraciones séricas de colesterol total mayor o igual a 6,2 mmol/L o de triglicéridos mayor o igual a 1,7 mmol/L.15,16
Hipertensión arterial: todo paciente con cifras de tensión arterial mayor de 140/90 mmHg.17
Obesidad: todo paciente con un índice de masa corporal (IMC) superior o igual a 25 kg/m2.18
Tabaquismo: todos aquellos pacientes que informaron practicar el nocivo hábito.
El diagnóstico de la presencia o no de enfermedad vascular periférica se realizó por el especialista en Angiología y Cirugía Vascular, mediante la palpación de los pulsos de las arterias pedias, tibiales posteriores, poplíteas y femorales, así como la temperatura y la coloración de ambos miembros inferiores. La confirmación del diagnóstico se llevó a cabo por estudios hemodinámicos, el que consistió en las mediciones de los índices de presiones tobillo/brazo (ITB), mediante el uso de un manómetro de mercurio, utilizando un transductor de ocho MHz acoplado a un equipo Mini-Doppler (HADECO, ES-100X, Japón).
La macroangiopatía diabética se diagnosticó y tipificó según la Clasificación Hemodinámica de la Macroangiopatía Diabética,19 la cual agrupa a los pacientes, según los valores de los índices de presiones tobillo/brazo en: Normal (los dos miembros inferiores normales, es decir, el árbol vascular conservado), No ocluido (ambos miembros inferiores no ocluidos o uno no ocluido y el otro normal, Ocluido (los dos miembros inferiores ocluidos o uno ocluido y el otro normal) y Ocluido-calcificado (un miembro ocluido y el otro no ocluido).
La toma de muestra sanguínea se realizó en el horario de la mañana (07:00 y 09:00 h), después de un ayuno entre 12 y 14 h, mediante punción de la vena del antebrazo utilizando jeringuillas plásticas desechables con los pacientes en posición de sentado. La sangre se distribuyó en tubos de centrífuga plásticos o de cristal en dependencia de las pruebas a realizar.
Se cuantificaron las concentraciones de colesterol total, triglicéridos y de hemoglobina total utilizando juegos de reactivos de la firma comercial cubana HELFA® Diagnósticos. El grado de control glucémico se definió por el porcentaje de HbA1c medido por el método descrito por Trivielle y otros.20
Se confeccionó una base de datos con la información obtenida en el interrogatorio y en la revisión de las historias clínicas. Se recogieron las siguientes variables: edad, sexo, talla y peso real, grado de control glucémico, factores de riesgos asociados (hábito de fumar, dislipidemia, sobrepeso, hipertensión arterial), y tipo de macroangiopatía diabética de los miembros inferiores.
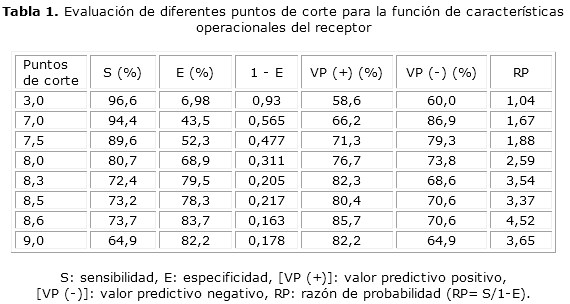
Análisis estadístico: Se calculó la media, como medida del valor central, la desviación estándar (DS), el error típico de la media (ETM), y el intervalo de confianza como medidas de dispersión en el caso de las variables cuantitativas. Se calcularon las proporciones en el caso de las variables cualitativas. Para la comparación de los grupos se utilizaron los siguientes estadísticos: el análisis de varianza de una vía (ANOVA), la prueba t de Student para muestras no pareadas y la prueba de hipótesis sobre igualdad de dos proporciones. Para determinar el valor de corte o de decisión de la HbA1c se estimaron los valores de: sensibilidad, especificidad, el valor predictivo positivo y negativo, los porcentajes de falsos positivo y negativo y la razón de probabilidad para los distintos puntos de corte o de decisión con la ayuda de la función Características Operacionales del Receptor (Receiver Operating Characteristic). Se trabajó con un nivel de significación del 95 % (α= 0,05).
RESULTADOS
Se escogió el valor de 8,6 % por ser el punto de corte con los mayores valores de: sensibilidad (73,7 %), especificidad (83,7 %), valor predictivo positivo [VP (+)= 85,7 %], valor predictivo negativo [VP (-)= 70,6 %] y razón de probabilidad (RP= 4,52) (tabla 1).
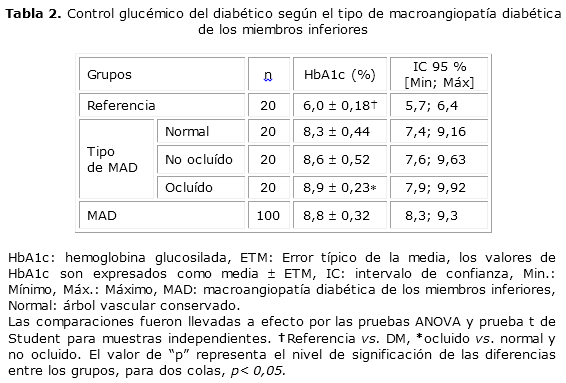
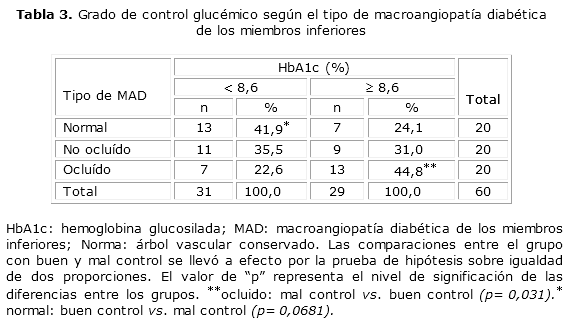
Al comparar los grupos entre sí se encontraron valores de HbA1c (%) significativamente superior (p< 0,05) en todos los grupos de diabéticos con respecto al de referencia. Entre los grupos de diabéticos, el de macroangiopatía diabética de tipo ocluido fue el que presentó los mayores valores (p< 0,05) (tabla 2) y en ellos, el 44,8 % de los pacientes estaban mal controlados (tabla 3).
Al asociar la presencia o no de factores de riesgo con el grado de control glucémico se encontró que en el grupo mal controlado fue la dislipidemia el factor de riesgo que más predominó (58,3 %), así como la combinación del tabaquismo con la hipertensión arterial (35,29 %) (tabla 4).
DISCUSIÓN
Es aceptado de que la HbA1c en los diabéticos es un indicador del estrés glucémico,5,6 aunque no existe un consenso sobre el valor de concentración de HbA1c para considerar si el control glucémico es bueno o malo.21 Al respecto, la Asociación Americana de la Diabetes (American Diabetes Association: ADA) recomendó las metas a alcanzar para su logro y organizó tres niveles teniendo en cuenta las concentraciones glucosa y las de HbA1c en sangre como: a) primer nivel o bueno: valores inferiores de 6,1 mmol/L para la glucosa y de 7 % para la HbA1c, b) segundo nivel o aceptable: la glucosa oscila entre 6,1 y 6,9 mmol/L y de HbA1c entre 7 y 7,9 % y c) tercer nivel o malo: valores de glucosa mayor o igual a 7 mmol/L y de HbA1c a 8 %.4
El resultado obtenido aquí en cuanto al valor de corte o de decisión de HbA1c (8,6 %) es superior al recomendado por la ADA, sin embargo, el haber alcanzado una especificidad de 83,7 % significa que cada 100 pacientes 84 fueron correctamente clasificados como poseedores de un buen control glucémico y lo mismo ocurrió con la sensibilidad, es decir, que el 73,7 % de los pacientes estaban mal controlados, lo que se confirmó con el elevado valor de la razón de probabilidad, por ser esta la proporción de pacientes con mal control sobre la proporción de pacientes con mal control dentro del grupo bien controlado, por lo que mientras más alto es el valor, indica que ese punto de corte escogido y evaluado es el adecuado. Además, las discrepancias observadas en los valores registrados pueden estar relacionadas con los procedimientos analíticos utilizados en la medición cuantitativa del parámetro, que pueden ser: químico, cromatográfico, o turbidimétrico (anticuerpos monoclonales).
Se ha planteado una posible vinculación entre los valores de HbA1c con la severidad de enfermedad vascular periférica,22,23 y de hecho los resultados encontrados al asociar el grado de control glucémico con la tipología de la macroangiopatía diabética de los miembros inferiores, está en concordancia con estos resultados.
Es conocido que la presencia y el orden de los factores de riesgos internacionalmente reconocidos (edad, hábito de fumar, dislipidemia, sobrepeso, hipertensión arterial, DM) juegan un papel importante en el inicio y progresión de la enfermedad vascular, pero pueden tener efectos distintos en dependencia de la localización del daño sobre el lecho vascular afectado, con diferentes implicaciones para el pronóstico del tipo de enfermedad.24,25
El haber encontrado a la dislipidemia como factor de riesgo de gran importancia, así como la combinación del tabaquismo con la hipertensión arterial está en correspondencia con lo publicado por otros investigadores.
Como conclusión, se pudo identificar el valor de 8,6 % de HbA1c para considerar un mal control glucémico y determinar el comportamiento del parámetro en los diabéticos tipo 2 con macroangiopatía de los miembros inferiores. Aquellos pacientes con enfermedad vascular de tipo ocluido mostraron valores muy elevado de HbA1c indicativo de un mal control metabólico.
REFERENCIAS BIBLIOGRÁFICAS
1. American Diabetes Association (ADA). Diagnosis and classification of diabetes mellitus. Position Statement Diabetes Care. 2012;35(suppl 1):s64-71. doi: 10.2337/dc12-s064.
2. Organización Mundial de la Salud. Las enfermedades no transmisibles, un problema de salud de primer orden para el siglo XXI. Estadísticas Sanitarias Mundiales 2012. Ginebra: OMS; 2012 [citado 30 oct 2013]:1-178. Disponible en: http://www.who.int/healthinfo/ES_WHS2012_Full.pdf
3. Bornfeldt KE. 2013 Russell Ross Memorial Lecture in Vascular Biology: Cellular and Molecular Mechanisms of Diabetes Mellitus-Accelerated Atherosclerosis. Arterioscler Thromb Vasc Biol. 2014 [cited 2014 Abr 17];34:705-14. doi: 10.1161/ATVBAHA.113.301928. Available from: http://atvb.ahajournals.org/content/34/4/705.full.pdf+html
4. American Diabetes Association. Standards of medical care in diabetes-2012. Diabetes Care. 2012;35:11-63.
5. Triana ME. La hiperglucemia y sus efectos tóxicos. Un concepto patogénico para la micro- y macroangiopatía [actualización]. Rev Cubana Angiol Cir Vasc 2001 [citado 15 Sept 2013];2(2):131-42. Disponible en: http://bvs.sld.cu/revistas/ang/vol2_2_01/ang102201.htm
6. Nathan DM. The pathophysiology of diabetic complications: how much does the glucose hypothesis explain? Ann Intern Med. 1996;124(1-2):36-9.
7. The Diabetes Control and Complications Trial Data Group. The relationship of glycemic exposure (HbA1c) to the risk of development and progression of retinopathy in the diabetes control and complications trial. Diabetes. 1995;44:968-83.
8. The Diabetes Control and Complications Trial (DCCT) Research Group. Effect of intensive diabetes management on macrovascular events and risk factors in the diabetes control and complications trial. Am J Cardiol. 1995;75:894-903.
9. The United Kingdon Prospective Diabetes Study Data Group. Intensive blood glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type2 diabetes. (UKPDS 33). Lancet. 1998;352:837-53.
10. Catapano AL, Reiner Z, de Backer G, Graham I, Taskinen MR, Wiklund O, et al. ESC/EAS Guidelines for the management of dyslipidaemias: the Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and the European Atherosclerosis Society (EAS). Atherosclerosis. 2011 [cited 2014 Abr 16];217(Suppl 1):S1-44. doi: 10.1016/ j. atherosclerosis.2011.06.012. Available from: http://www.sciencedirect.com/science/article/pii/S0021915011004898
11. Messner B, Bernhard D. ATVB in Focus: Tobacco related cardiovascular diseases in the 21st Century smoking and cardiovascular disease mechanisms of endothelial dysfunction and early atherogenesis. Arteriosclerot Thromb Vasc Biol. 2014;34:509-15. doi: 10.1161/?ATVBAHA.113.300156
12. James PA, Oparil S, Carter BL, et al. Evidence based-guideline for the management of high blood pressure in adults: Report from the panel members appointed to the Eighth Joint National Committee (JNC 8). JAMA. 2014 [cited 2014 Abr 16];152:1-14. doi:10.1001/jama.2013.284427. Available from: http://www.jama.jamanetwork.com/journal.aspx
13. Kerr M. Degree of obesity correlates with mortality risk. JAMA. 2006;296:79-86.
14. Llanes Barrios JA, Álvarez Duarte HT, Toledo Fernández AM, Fernández Montequín J, Torres Herrera OF, Chirino Carreño N, et al. Manual para la prevención, diagnóstico y tratamiento del pie diabético. Rev Cubana Angiol Cir Vasc. 2009 [citado 15 Sept 2013];10(1):42-96. Disponible en: http://bvs.sld.cu/revistas/ang/vol10_01_11/ang08111.htm
15. Stone NJ, Robinson JG, Lichtenstein AH, Bairey Merz CN, Blum CB, Eckel RH, et al. 2013 ACC/AHA Guideline on the Treatment of Blood Cholesterol to Reduce Atherosclerotic Cardiovascular Risk in Adults: A Report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. Circulation. 2014 [cited 2014 Nov 30];129:S1-S45. doi:10.1161/01.cir.0000437738.63853.7a. Available from: http://circ.ahajournals.org/content/129/25_suppl_2/S1.full.pdf+html
16. Bronas UG, Salisbury D. Clinical strategies for managing dyslipidaemias. Am J Lifestyle Med. 2013 [cited 2014 Jan 5];20(10):1-16. doi: 10.1177/1559827613507534. Available from: http://www.ajl.sagepub.com/content/early/2013/10/20/1559827613507534.full.pdf+html
17. Go AS, Bauman MA, Coleman King SM, Fonarow GC, Lawrence W, Williams KA, et al. An effective approach to high blood pressure control: A science advisory from the American Heart Association, the American College of Cardiology, and the Centers for disease control and prevention. Hypertension. 2014 [cited 2014 Abr 17];63:878-85. doi: 10.1161/HYP.0000000000000003. Available from: http://hyper.ahajournals.org/content/suppl/2013/11/12/HYP.0000000000000003.DC1.html
18. Examination Committee of criteria for obesity disease in Japan. Japan Society for the study of obesity. New criteria for obesity disease in Japan. Cir J. 2002;66:987-92.
19. Aldama A, Vega ME, Ley J, Fernández J, Lima B, Alvarez H, et al. Haemodinamic classification of diabetic macroangiopathy. J Vasc Invest. 1998;4(4):171-4.
20. Trivielle LA, Ranne THM, Lay HT. Haemoglobin components in patients with diabetes mellitus. N Engl J Med. 1971;284:353-7.
21. Trask LE, Abbott D, Lee HK. Low hemoglobin A1c: good diabetic control? Clin Chem. 2012;58:648-9.
22. Selvin E, Wattanakit K, Steffes MW, Coresh J, Sharrett AR. HbA1c and peripheral arterial disease in diabetes: the Atherosclerosis Risk in Communities study. Diabetes Care. 2006;29(4):877-82.
23. Aronow WS. Hemoglobin-A1c Linked to Peripheral Arterial Disease Severity in Diabetics. Am J Cardiol. 2007;99:1468-9.
24. Paraskevas KI, Bessias N, Papas TT, Gekas CD, Andrikopoulos V, Mikhailidis DP. Do different vascular risk factors affect all arteries equally? Angiology. 2008;59(4):397-401.
25.Gudbjörnsdottir S, Eeg-Olofsson K, Cederholm J, Zethelius B, Eliasson B, Nilsson PM. Risk factor control in patients with Type 2 diabetes and coronary heart disease: findings from the Swedish National Diabetes Register (NDR). Diabet Med. 2009;26(1):53-60.
Recibido: 30 de noviembre de 2014.
Aprobado: 24 de febrero de 2015.
María Eugenia Triana Mantilla. Departamento de Bioquímica. Instituto Nacional de Angiología y Cirugía Vascular. Calzada del Cerro 1 551 esquina a Domínguez. Cerro. CP: 12000. La Habana. Cuba.
Dirección electrónica: triana@infomed.sld.cu