Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Cubana de Angiología y Cirugía Vascular
versão On-line ISSN 1682-0037
Rev Cubana Angiol Cir Vasc vol.18 no.2 La Habana july.-dez. 2017
Rev Cubana Angiol Cir Vasc. 2017;18(2)
ARTÍCULO ORIGINAL
Fístulas arteriovenosas congénitas en Ecuador
Congenital arteriovenous fistulae in Ecuador
Carlos Manuel Hernández Cañete,I Juan Carlos Gaybor Luna,II Elsa Guerra VergaraI
I Hospital del Instituto Ecuatoriano del Seguro Social (IESS), Manta. Manabí, Ecuador.
II Hospital del Instituto Ecuatoriano del Seguro Social (IESS), Babahoyo. Los Ríos. Ecuador.
RESUMEN
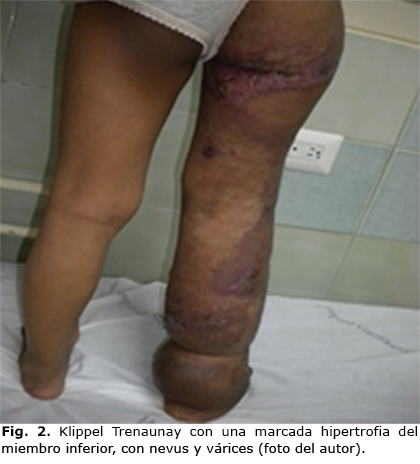
Introducción: El Síndrome de Klippel Trenaunay es uno de los síndromes congénitos neuro-cutáneos con afecciones vasculares, es de presentación poco frecuente y caracterizado por angioma o nevus flammeus, hipertrofia asimétrica de tejidos blandos y várices, aunque se pudieran observar otras alteraciones asociadas.
Objetivo: Identificar la frecuencia y las características de las fístulas arteriovenosas en Ecuador.
Métodos: De un total de 3 000 enfermos atendidos por distintas causas vasculares, se detectaron y estudiaron 23 pacientes diagnosticados con fístulas arteriovenosas congénitas por examen clínico y estudios complementarios (escaniometría de miembros, gasometría venosa comparativa de miembros, presión de oxígeno y angiotomografía axial computarizada dinámica). Se analizaron las siguientes variables: edad, sexo, localización de las fístulas y tratamiento.
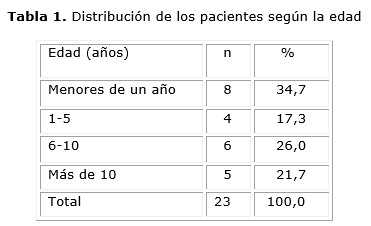
Resultados: Se encontró una elevada frecuencia de fístulas (34,7 %) en menores de un año, seguidos de grupo de edades entre 6 a 10 años (26 %). Se constató que la localización más frecuente (86,6 %) correspondió a los miembros inferiores y el tratamiento médico fue el más utilizado.
Conclusiones: En Ecuador existe una alta frecuencia de fístulas arteriovenosas congénitas, sobre todo en las edades tempranas de la vida. En el diagnóstico de esta enfermedad se destaca la importancia de la clínica y de la gasometría venosa comparativa.
Palabras clave: Fístulas arteriovenosas congénitas; gasometría venosa comparativa de miembros; AngioTAC dinámica; escaniometría de miembros.
ABSTRACT
Introduction: Klippel Trenaunay syndrome is an infrequent congenital neurocutaneos syndrome causing vascular conditions, and characterized by angioma or nevus flammeus, asymmetric hypertrophy of soft tissue and varicose veins, although other associated alterations might be observed.
Objective: To identify the frequency and characteristics of arteriovenous fistulae in Ecuador.
Methods: Out of 3 000 patients, who were seen because of various vascular causes, 23 patients were detected and studied. They had been diagnosed with congenital arteriovenous fistulas based on clinical examination and complementary studies (of limb scanning, comparative venous blood gasometry to determine oxygen pressure and dynamic axial angiotomography. The following variables were analyzed: age, sex, location of fistulas and treatment.
Results: High frequency of fistulas (34.7 %) was found in children aged less than one year, followed by 6- 10 years age group (26 %). The most frequent location (86.6 %) was in lower limbs and medical treatment was the most widely used.
Conclusions: In Ecuador, there is high frequency of congenital arteriovenous fistulae, above all at early ages of life. Clinic study and comparative venous blood gasometry are important for the diagnosis of this disease.
Keywords: Congenital arteriovenous fistulae; comparative venous gasometry in limbs; dynamic Angiotac; limb scanniometry.
INTRODUCCIÓN
En los inicios del siglo xx, Parkes Weber atendió a un paciente que tenía una mancha de color vino, várices e hipertrofia del miembro, tejido óseo y blando además de presentar malformaciones arteriovenosas; a lo que le llamó hemangiectasia hipertrófica; sin embargo, los primeros síntomas señalados por él fueron previamente reportados por dos médicos franceses quienes lo describieron en dos pacientes, denominándolo nevus vascular osteohipertrófico. Actualmente, se le llama a la triada síndrome de Klippel y Trenaunay y si hay fístulas arteriovenosas síndrome de Parkes Weber, aunque se considera ambos síndromes juntos.1
El síndrome de Klippel-Trenaunay es una enfermedad congénita, caracterizada por: hemangioma cutáneo, venas varicosas e hipertrofia del miembro comprometido.2-4 Es conocido que estas malformaciones arteriovenosas son complejas y difíciles de tratar, algunos autores las llaman anomalías de hipertrofia, su diagnóstico debe ser precoz para una mejor conducta a seguir.5
Se ha descrito que estas malformaciones arteriovenosas, también pueden ser linfáticas.6,7
La causa es desconocida, aunque existe la hipótesis de que pudiera ser causada por anormalidades en el mesodermo durante el desarrollo fetal y se cree que es como una displasia mixta del mesodermo y del ectodermo.8
Es un síndrome raro, descrito como una enfermedad autosómica dominante, por su asociación significativa a los genes AGGF1 y VG5Q.9 Se estima que la tasa de incidencia oscila entre 3 y 5 por 100 000 habitantes, mientras que la tasa de prevalencia es de 1 por 20 000 - 40 000 nacidos vivos.10.11
En los pacientes con un síndrome de Klippel-Trenaunay pueden encontrarse también problemas vasculares en los ojos (nervio óptico, iris, coroides, retina y orbitas),12 y malformaciones en otros órganos, tales como: el hígado, los intestinos, el bazo, y los riñones. Cuando la malformación está ubicada a nivel de los vasos de la columna vertebral puede ocasionar escoliosis por lesión ósea.13
Por todo lo anterior es objetivo de este trabajo identificar la frecuencia y las características de las fístulas arteriovenosas congénitas en Ecuador.
MÉTODOS
Se llevó a cabo un estudio observacional, descriptivo-prospectivo en 23 pacientes con fístulas arteriovenosas en los miembros, de un total de 3 000 enfermos atendidos por distintas causas vasculares en el Hospital del Instituto Ecuatoriano del Seguro Social (IESS) de Manta, Manabí, Ecuador. El período de estudio fue de septiembre de 2009 a septiembre de 2016.
El diagnóstico de fístulas arteriovenosas congénitas fue realizado por examen clínico y los siguientes estudios complementarios:
- Escaniometría comparativa de los miembros para determinar hipertrofia.
- Gasometría venosa comparativa de los miembros para determinar la presión de oxígeno.
- AngioTAC dinámica para determinar el tamaño de las fístulas y poder realizar tratamiento quirúrgico, de ser necesario.
Las variables analizadas fueron: edad, localización de las fístulas y tratamiento realizado.
Se confeccionó una base de datos para el procesamiento estadístico. Las variables cuantitativas se resumieron como frecuencias absolutas y relativas.
RESULTADOS
Se encontró que la mayor frecuencia de pacientes estuvo en el grupo de edades menores de un año (34,7 %), seguidos por el grupo de 6 a 10 años (26 %) (tabla 1) (Fig. 1).
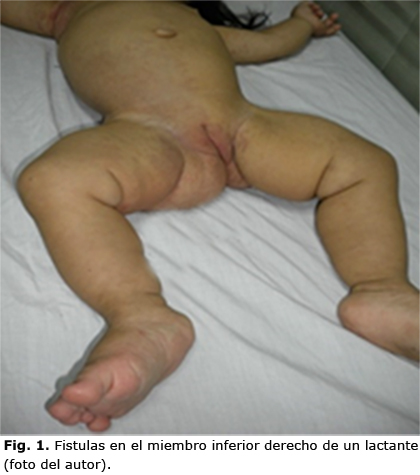
Se observó que el 86,9 % de las fístulas arteriovenosas predominaron en los miembros inferiores (tabla 2, (Fig. 2).
Se constató que el tratamiento médico fue el más utilizado (78,2 %); y solo el 21,7 % necesitó del tratamiento quirúrgico (tabla 3).
DISCUSIÓN
Es conocido que las fístulas arteriovenosas congénitas (síndrome de Klippel-Trenaunay-Weber) son también llamadas: angio-osteo-hipertrofia; nevus varicosos, síndrome osteo-hipertrófico; hemangiectasia hipertrófica; nevus verrucoso hipertrófico. Por ser una enfermedad congénita y rara, típicamente se presenta al nacer, con mancha vinosa, exceso de crecimiento de tejido óseo, tejido blando y venas varicosas. Además se debe señalar que estos pacientes pueden presentar sangramiento rectal y hematuria.2-4
Este síndrome se puede observar clínicamente en los miembros inferiores y los superiores (brazos, tronco, cabeza y cuello), aunque la localización en la cabeza y cuello es rara.14
En este estudio la edad que predominó fue la de menores de un año, pero hay que recordar que por ser una enfermedad congénita puede aparecer desde el nacimiento, y aunque la mancha vinosa es observada desde el inicio de la enfermedad, su diagnóstico no puede ser confirmado hasta la aparición de las venas varicosas y la hipertrofia del miembro afectado. Además, el hecho de haber encontrado en segundo lugar, una elevada frecuencia de fístulas arteriovenosas congénitas en el grupo de edades entre 6 y 10 años, está en correspondencia con los resultados de otros autores,15,16 ya que es en estas edades, y no antes, donde aparecen las várices.
En este trabajo se pudo constatar que más del 80 % de las fístulas estaban localizadas en los miembros inferiores, cifra superior a la publicada por Nahas17 y otros que en su serie de casos encuentran, a este nivel, una frecuencia de 70 %, sin embargo, los valores de frecuencia en los miembros superiores fueron superiores (11 % vs. 8,6 %).
Cabe recordar que en esta investigación el diagnóstico del síndrome en los pacientes se realizó por la clínica, la gasometría venosa comparativa entre el miembro enfermo y el miembro sano. Esta última técnica demostró una elevada presión parcial de oxígeno en el miembro enfermo con respecto al sano, explicado por el paso de la sangre oxigenada por las fístulas arteriovenosas; y el de la sangre arterial por estas vías.
Hay autores que señalan la importancia de la ultrasonografía y la relación clínico radiológica en el diagnóstico de las fístulas arteriovenosas congénitas, ya que en las imágenes se puede observar un alargamiento de los músculos y la conservación de su arquitectura.
Cuando hay sospecha de toma de los vasos linfáticos se recomienda realizar una resonancia magnética de estos,18-20 que si bien se registra su alta frecuencia en este síndrome,19 por razones justificadas no fue utilizada en este trabajo.
Un complementario que ayudaría la confirmación del diagnóstico, el pronóstico y la conducta médica a seguir lo constituye la resonancia magnética tridimensional contrastada ya que muestra las diferencias en el tamaño de los miembros, los problemas vasculares venosos, el estado del hemangioma, su tipo y tamaño, y las comunicaciones arteriovenosas.21
Existe el consenso de que el tratamiento más utilizado es el conservador o médico, lo que coincidió con el resultado obtenido, donde se trataron los enfermos con medias elásticas y la corrección ortopédica por la desigualdad del tamaño de los miembros.
Aunque en este trabajo no se incorporó fármaco en el tratamiento médico, hay que señalar que existen varios productos que son utilizados, como por ejemplo el Sirolimus (Rapamicina), que es un inmunosupresor usado para evitar el rechazo de órganos trasplantados, especialmente en el trasplante de riñón , además de ser eficaz en el combate de algunos tipos de cáncer porque frena la proliferación celular y el crecimiento de los tumores; también retarda la proliferación de las células musculares lisas y las del endotelio vascular. Es recomendado en las malformaciones complejas, capilares, venosas y linfáticas.22,23
Otro tratamiento médico utilizado es la Bleomicina, clasificado como un antibiótico antitumoral, que detiene o desacelera el crecimiento de células cancerígenas en el cuerpo debido a la rotura de la doble hélice de ADN, lo que contribuye a que la célula detenga su ciclo celular y se muera por apoptosis. También es recomendado, con resultados satisfactorios, cuando hay malformaciones linfáticas que acompañan al síndrome de Klippel-Trenaunay; su modo de administración es por vía intralesional para esclerosar el tumor.24,25
Spicer 26 y otros señalan que el tratamiento con láser está indicado en los hemangiomas y en aquellos casos con úlcera presente.
Hay que decir que es polémico el tratamiento quirúrgico de las várices y sus resultados son muy discutidos, no obstante, es lo más aceptado cuando ya existen úlceras y presencia de muchos síntomas; en estos casos está indicada la flebo-extracción de las safenas.27
El láser endovenoso es otra técnica quirúrgica practicada para las várices (safenas) combinado con otros procederes. 28 La embolización puede realizarse para la total desaparición de un problema cerebral o en cualquier otra parte del cuerpo, o para disminuir o eliminar el flujo arterial, sobre todo cuando se trata de fístulas grandes; al respecto Zhang 29 y otros, recientemente publicaron el caso de un paciente con el síndrome de Klippel-Trenaunay, que presentaba una esplenomegalia masiva donde se embolizó la arteria esplénica. Cabe señalar que este procedimiento se puede utilizar para tratar las malformaciones arteriovenosas, el aneurisma cerebral, la fístula cavernosa de la arteria carótida y ciertos tumores.30
En este trabajo el tratamiento quirúrgico se utilizó cuando se detectaron fístulas visibles. En este proceder se emplearon lupas quirúrgicas para el implante en la fístula de un chip de plata con la finalidad de interrumpir la comunicación. Todos los pacientes operados se mantienen con una evolución satisfactoria.
Es importante señalar que cuando hay una diferencia mayor de 2 cm entre la longitud o tamaño de los miembros inferiores, debe realizarse, cuando el paciente tenga entre los 10 y 14 años de edad, una epifisiodesis para asegurar la igualdad de los miembros; además, para controlar el crecimiento excesivo de los dedos puede realizarse la destrucción del cartílago de crecimiento.
Gómez JC,31 señala que cuando los pacientes tienen discordancia del tamaño del pie o exista una macrodactilia, pueden beneficiarse con la resección radial del mismo.
El objetivo del tratamiento quirúrgico es la obtención de un pie no doloroso y cosméticamente funcional, que se adapte a todo tipo de terreno por donde el niño se traslade.
Los procedimientos sugeridos son: la amputación del dedo, la epifisiodesis y reducción de los tejidos blandos acompañado de una resección parcial o total de la falange distal y la amputación en rayo (pie de princesa).
Finalmente se puede concluir que en Ecuador existe una alta frecuencia de fístulas arteriovenosas congénitas, sobre todo en las edades tempranas de la vida, de ahí la importancia de la clínica y de la gasometría venosa comparativa en el diagnóstico de esta enfermedad.
Conflictos de intereses
Los autores declaran que no hay conflicto de intereses económicos, laborales, étnicos ni personales, relacionados con este artículo.
REFERENCIAS BIBLIOGRÁFICAS
1. Weber FP. Hehaemangiectatic hypertrophy of limbs: congenital phlebacteriectasis and so-called congenital varicose veins. Brit J Dis Child Dis. 1918;15:13-7. Access: 2016 Nov 18. Available at: http://scielo.iics.una.py/scielo.php?pid=S1683-98032013000300007&script=sci_arttext
2. Gungor T, Jacquemyn Y. Klippel-Trenaunay Syndrome and pregnancy. Obstet Gynecol Int. 2010;10:1-3. Access:2016 Nov 18. Available at: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3010666/
3. Uihlein LC, Liang MG, Fishman SJ, Alomari AI, Mulliken JB . Capillary- venous malformation in the upper limb. Pediatr Dermatol. 2015;32(2):287-9.
4. García-Juárez JD, Tohen-Bienvenu A, Jiménez-Cabuto IC, Molina-Méndez J. Total hip arthroplasty in Klippel-Trenaunay syndrome: case report and literature review. Acta Ortop Mex. 2011;25(2):126-9. Access:2016 Nov 18. Available at: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2727816/
5. Uller W, Fishman SJ, Alomari AI . Overgrowth syndromes with complex vascular anomalies. Semin Pediatr Surg. 2014;23(4):208-15. Access: 2016 Nov 18. Available at: https://www.researchgate.net/publication/275589717
6. Bolo H, Ortiz LM, Samudio GC, Ruiz J. Síndrome de Klippel-Trenaunay asociado a litiasis renal. Reporte de un caso pediátrico y revisión de la literatura. Pediatr. 2013;40(3):247-51.
7. Maari C, Frieden IJ. Klippel-Trénaunay syndrome: The importance of "geographic stains" in identifying lymphatic disease and risk of complications. J Am Acad Dermat ol. 2004 [cited 2016 Nov 18];51(3):391-8. Available at: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4637471/
8. Kapoor N, Sarkar D, Rai GS, Anand S. Klippel-Trenaunay Syndrome - A case report. People's. J Sci Res. 2012;5(2):51-4. Access: 2016 Nov 18. Available at: http://www.peoplesuniversity.edu.in/uploads/PCMS/Teachingfacult_PCMS/publication%20faculty%20aug%20
9. Timura AA, Driscollc DJ, Wanga Q, Biomedicine and diseases: the Klippel-Trenaunay syndrome, vascular anomalies and vascular morphogenesis. Cell Mol Life Sci. 2005;62(13):1434-47. Access: 2016 Nov 18. Available at: http://scielo.iics.una.py/scielo.php?pid=S1683-98032013000300007&script=sci_arttext
10. Sung HM, Chung HY, Lee SJ . Clinical Experience of the Klippel-Trenaunay Syndrome. Arch Plast Surg. 2015 ;42(5):552-8. Access: 2016 Nov 18.Available at: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4579165/
11. Hu P, Zhang GY, Wang Y, Cheng Y, Wang LL. Klippel-Trenaunay Syndrome in combination with congenital dislocation of the hip. J Chin Med Assoc . 2013;76(4):229-31. Access: Nov 18. Available at: http://homepage.vghtpe.gov.tw/~jcma/76/4/229.pdf
12. Brod RD, Shields JA, Shields CL, Oberkircher OR, Sabol LJ. Unusual retinal and renal vascular lesions in the Klippel-Trenaunay-Weber syndrome. Retina. 1992;12(4):355-8. Access: 2016 Nov 18. Available at: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4084616/
13. Alomari AI, Orbach DB, Mulliken JB, Bisdorff A, Fishman SJ, Norbash A, et-al. Klippel-Trenaunay Syndrome and spinal arteriovenous malformations: an erroneous association. Am J Neurorad. 2010;31(9):1608-12. Access: 2016 Nov 19. Available at: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4361663
14. Akcali C, Inaloz S, Kirtak N, Ozkur A, Inaloz S. A case of Klippel-Trenaunay syndrome involving only upper limbs. G Ital Dermatol Venereol. 2008;143(4):267-9.
15. Martin KL. Vascular disorders. In: Kliegman RM, Stanton BF, St Geme JW III, Schor NF, editors. Nelson Textbook of Pediatrics. 20th ed. Philadelphia, PA: Elsevier; 2016. p. 3122-8.
16. Pereirade Godoy JM, Río A, García PD, Guerreiro MF. Lymphedema in Klippel-Trenaunay Syndrome: Is It Possible to Normalize? Case Reports. Vasc Med. 2016:1-4. Access:2016 Nov 20. Available at: https://www.hindawi.com/journals/crivam/2016/5230634/
17. Nahas Wong F, Back D. A case of femoral fracture in klippel-trenaunay syndrome. Case Reports. Orthopedic. 2014:1-5. doi: 10.1155/2016/8505038
18. Chaudry G, Yilmaz S, Alomari AI. Regarding additional imaging features of intramuscular capillary-type hemangioma and the importance of ultrasound. Pediatric Radiol . 2014;44(11):1475-1475.
19. Liu NF, Lu Q, Yan ZX. Lymphatic malformation is a common component of Klippel-Trenaunay syndrome. J Vasc Surg. 2010;52(6):1557-63. Access: 2016 Nov 20. Available at: https://www.ncbi.nlm.nih.gov/pubmed/20800418
20. Cebeci E, Demir S, Gursu M, Sumnu A, Yamak M, Doner B, et al. A case of newly diagnosed Klippel Trenaunay Weber Syndrome presenting with nephrotic syndrome. Nephrology. 2015:1-5. Access: 2016 Nov 20. Available at: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4426781 doi: 10.1155/2015/704379.
21. Kaddah RO, Lotfi U, Haggag M, EL Ghani HA. The role of radiology in the planning management of Klippel Trenaunay Syndrome (KTS). The Egyp J Radiol Nuc Med. 2011;42:201-10.
22. Kahan BD . Sirolimus: a comprehensive review. Expert Opin Pharmacother. 2001;2(11):1903-17. Access:2016 Nov 21. Available at: https://www.ncbi.nlm.nih.gov/pubmed/11825325
23. Vlahovic AM, Vlahovic NS, Haxhija EQ. Sirolimus for the treatment of a massive capillary-lymphatico-venous malformation: A case report. Pediatr. 2016;136(2):513-6. Access: 2016 Nov 22. Available at: https://www.ncbi.nlm.nih.gov/pubmed/26148957
24. Chaudry U, Guevara JC, Rialon KL, Kerr C, Mulliken JB, Greene AK, et al. Safety and efficacy of Bleomycin sclerotherapy for microcystic lymphatic malformation. Cardiovasc Interv Radiol . 2014;37(6):1476-81. Access: 2016 Nov 22. Available at: https://www.ncbi.nlm.nih.gov/pubmed/24938907
25. Cuervo JL, Galli E, Eisele G, Johannes E, Fainboim A, Tonini S, et al. Malformaciones linfáticas: tratamiento percutáneo con bleomicina. Arch Argent Pediatr. 2011;109(5):417-22. Acceso: 20 Nov 2016. Disponible en: http://www.scielo.org.ar/scielo.php?script=sci_arttext&pid=S0325-00752011000500008
26. Spicer MS, Goldberg DJ, Janniger CK. Lasers in pediatric dermatology. Cutis. 1995;55(5):270-2.
27. Baskerville PA, Ackroyd JS, Browse NL. The etiology of the Klippel-Trenaunay syndrome. Ann Surg. 1985;202(5):624-7. Access: 2016 Nov 24. Available at: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4579165/
28. Huang Y, Jiang M, Li W, Lu X, Huang X, Lu M. Endovenous laser treatment combined with a surgical strategy for treatment of venous insufficiency in lower extremity: a report of 208 cases. J Vasc Surg. 2005;42(3):494-501. Access: 2016 Nov 24. Available at: http://www.sciencedirect.com/science/article/pii/S0741521405008839
29. Zhang Z, Dasika NL, Englesbe MJ, Owens SR, Vellody R, Novelli PM, et al. Preoperative splenic artery embolization in klippel-Trenaunay syndrome with massive splenomegaly: A case report. Avicenna J Med. 2014;4(2):40-3.
30. Brinjikji W, Lanzino G, Cloft HJ, Rabinstein A, Kallmes DF. Endovascular treatment of very small (3 mm or smaller) intracranial aneurysms: report of a consecutive series and a meta-analysis. Stroke. 2010;41:116-21.
31. Gómez JC. Macrodactilia: A propósito de una serie de casos en el pie y revisión de la literatura. Rev Mex de Ortop Pediat. 2013;15(2):91-7.
Recibido: 25 de diciembre de 2016.
Aceptado: 6 de marzo de 2017.
Carlos Manuel Hernández Cañete. Hospital del Instituto Ecuatoriano del Seguro Social, Manta. Manabí, Ecuador. Centro de trabajo en Cuba. Hospital Provincial General Docente "Dr. Antonio Luaces Iraola". Calle Máximo Gómez s/n, Ciego de Ávila. Cuba
Correo electrónico: hernandezcanete@gmail.com