Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Médica Electrónica
versión On-line ISSN 1684-1824
Rev.Med.Electrón. vol.38 no.5 Matanzas sep.-oct. 2016
PRESENTACIÓN DE CASO
Labio-glosopexia de Routledge en un paciente con Secuencia Robin. Reporte de un caso
Rutledge’s lip-glossopexy in a patient with Robin sequence. Case report
Dra. Marisel del Busto García Chinea,I Dr. Abel Santana González-Chávez,I Dra. Damaris Calvo Pérez,I Dr. Carlos Orlando Peñate Sardiñas,I Dr.Orlando López Torres,I Dra. Camelia Valhuerdi Porto II
I Hospital Provincial Pediátrico Docente Eliseo Noel Caamaño. Matanzas, Cuba.
II Hospital Clñinico Quirúrgico Docente Jose Ramón Lópes Tabrane. Matanzas, Cuba.
RESUMEN
La secuencia Robin, previamente conocida como síndrome de Pierre Robin, se caracteriza por la presencia de micrognatia o retrognatia, glosoptosis con o sin fisura palatina. Los recién nacidos con este síndrome, pueden presentar obstrucción de la vía aérea, dificultad para la alimentación, retraso del crecimiento e hipoxemia crónica. La mitad de estos pacientes presentan malformaciones asociadas. La incidencia es aproximadamente de 1: 8,500. Las opciones actuales del tratamiento de la obstrucción de la vía aérea en estos pacientes, van desde la posición prona, intubación nasofaríngea, glosopexia con adhesión labial, distracción mandibular hasta la traqueostomía. Se presentó una variante de tratamiento quirúrgico de urgencia realizada a un recién nacido portador de una secuencia Robin con dificultad respiratoria. Se realizó una labio-glosopexia de Routledge. El paciente tuvo una evolución postoperatoria favorable sin dificultades en su ventilación y alimentación.
Palabras clave: secuencia Robin, labio-glosopexia de Routledge, micrognatia, obstrucción de la vía aérea en recién nacidos, fisura palatina.
ABSTRACT
The Robin sequence, previously known as Pierre Robin syndrome, is charaterized by the presence of micrognathia or retrognathia, glossoptosis with or without cleft palate. The newborns with this syndrome may present airway obstruction, feeding difficulties, growth retardation and chronic hypoxemia. Half of these patients have associated malformations. The incidence is almost 1: 8 500. The current options for the treatment of the airway obstruction in these patients range from prone position, nasofaringeal intubation, glossopexy with lip adhesion, mandibular distraction up to tracheostomy. We presented a variant of emergency surgical treatment carried out in a newborn having a Robin sequence with respiratory difficulty. A Routledge´s lip-glossopexy was made. The patient had a favorable post-surgery evolution in his ventilation and feeding.
Key words: Robin sequence, Routledge´s lip-glossopexy, airway obstruction in newborns, cleft palate.
INTRODUCCIÓN
La tríada de paladar hendido, micrognatia y obstrucción de la vía aérea fue inicialmente descrita por Hilaire, (1822); Fairbairn, (1846) y Shukowsky (1911). Pierre Robin, estomatólogo francés, fue el primero en reportar la asociación de micrognatia con glosoptosis en 1923, no obstante, el paladar hendido no era parte de la descripción original.(1-3)
En la actualidad ya no se denomina síndrome sino secuencia, ya que son una serie de anomalías causadas por una cascada de eventos iniciados por una malformación única.(2,3)
La incidencia de la secuencia Robin es 1:8,500 nacidos vivos, con una relación hombre-mujer 1:1 y un comportamiento autosómico recesivo en su herencia. En un 26 % se asocia a los síndromes de cabeza y cuello, dentro de los cuales están: síndrome de Beckwith-Wiedemann, disostosis mandíbulo facial, síndrome de Moebius, síndrome de Stickler, síndrome velocardiofacial, y a otros 46 síndromes más.(4) En Cuba se desconoce su prevalencia real por la falta de estudios y trabajos publicados al respecto.
En los pacientes con micrognatia o retrognatia, el mentón es desplazado posteriormente, causando la caída de la lengua hacia la región posterior de la pared faríngea.(5-7) Esto genera la obstrucción de la vía aérea durante la inspiración. El llanto en los niños tiende a mantener la vía aérea abierta, en cambio al caer dormidos puede generarse obstrucción de la misma.(8)
La dificultad para la alimentación en estos niños es muy severa, este hecho puede suscitar una secuencia de eventos: glosoptosis, obstrucción de la vía aérea, llanto, disminución de la ingesta oral; y por tanto retraso del crecimiento y desarrollo.(9) Si este círculo vicioso no es tratado, puede llevar al agotamiento, falla cardíaca y finalmente la muerte.(10)
El tratamiento de esta secuencia puede ser dividido en una terapia conservadora posicional versus quirúrgica.(11-14)
Para mejorar la permeabilidad de la vía aérea en los pacientes con secuencia Robin, además de la traqueostomía, se utilizan técnicas esqueléticas aplicadas en los tejidos blandos. Entre las más utilizadas se encuentran: la técnica de protrusión lingual de Duhamel, la técnica de labio-glosopexia, descrita por Routledge y la distracción osteogénica mandibular.(15-17)
PRESENTACIÓN DE CASOS
Recién nacido primogénito, masculino, blanco. Hijo de madre de 24 años con antecedentes de salud. Que nace por parto eutócico con una edad gestacional de 35.4 semanas, peso al nacer de 2 120 g. Conteo de Apgar 8/9. Tiempo rotura de membranas 8 h. Presentó dificultad respiratoria al nacer que se interpretó como hipotermia, edema pulmonar y sepsis; por lo que se comienza terapia ventilatoria y tratamiento antibiótico con ampicillina y amikacina.
Al examen físico se constata la tríada de la secuencia Robin: micrognatia, glosoptosis y paladar hendido.
La evolución clínica es favorable, sin signos clínicos ni radiológicos de edema pulmonar o sepsis, lo que permitió sacar al paciente de la ventilación mecánica a las 15 h.
A las 46 h de nacido, es necesario intubar y ventilar nuevamente al paciente por la hipercapnia y la dificultad respiratoria que no mejora, a pesar de las medidas posturales en decúbito prono. Se decide realizar una labio-glosopexia de Routledge (figura 1) y alimentar al paciente por sonda nasogástrica.
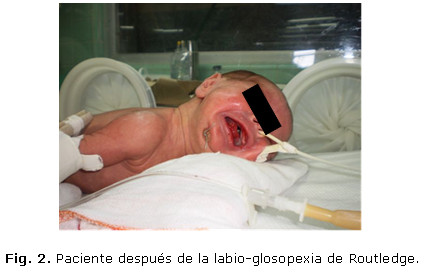
La evolución postoperatoria fue favorable sin dificultad respiratoria después de la extubación y con una adecuada alimentación oral. (Fig. 2) Se logró introducir la lactancia materna a los 10 días de operado.
DISCUSIÓN
Los neonatos portadores de una secuencia Robín tienen múltiples problemas médicos, por lo que requieren un enfoque especializado multidisciplinario.(18-21)
Un 10 % de los pacientes requieren, por la dificultad respiratoria que genera la obstrucción de la vía aérea superior, una intubación prolongada o la realización de una traqueostomía, proceder no exento de complicaciones (estenosis traqueales, sangrado, obstrucciones, infecciones, etc...).(22-24)
Los protocolos de tratamiento en estos casos portadores de este síndrome y con dificultad respiratoria, usualmente comienzan con medidas iniciales no invasivas, para tratar de lograr una ventilación adecuada y prevenir la hipoxemia e hipercapnia como es la colocación del paciente en decúbito prono, lo que provoca desplazamiento anterior de la lengua e incremento de la vía aérea superior obstruida. Esta medida mejora la ventilación en un 60 % de los casos. El resto de los pacientes requieren un tratamiento quirúrgico para mantener la vía aérea permeable.(22-25)
La mayoría de los autores proponen la distracción osteogénica mandibular con el fin de evitar la traqueostomía.(22-28) Este procedimiento requiere una serie de aditamentos no disponibles en ese momento, lo que provoca optar por la labio-glosopexia de Routledge para garantizar la permeabilidad de la vía aérea en el paciente.
Los principios de esta técnica quirúrgica fueron descritos inicialmente en 1911, la lengua fue simplemente suturada al labio inferior.(29,30)
En 1946, el concepto fue popularizado por Douglas.(31) En la técnica de Douglas,(31) un área rectangular era denudada debajo de la lengua a lo largo del piso de la boca, sobre el alveolo y en el labio inferior; entonces la lengua es llevada hacia adelante. Una sutura de colchonero es pasada desde el dorso de la lengua hasta el mentón. Esta técnica fue modificada en 1960 por Routledge,(32) y más recientemente por Argamaso.(22,33,34)
Los resultados de esta técnica quirúrgica son favorables, utilizada por primera vez en el Hospital Pediátrico de Matanzas, en un paciente con una secuencia Robin con dificultad respiratoria severa.
REFERENCIAS BIBLIOGRÁFICAS
1- Scott AR, Tibesar RJ, Sidman JD. Pierre Robin Sequence Evaluation, Management, Indications for Surgery, and Pitfalls. Otolaryngol Clin N Am [Internet]. 2012 [citado 12 Feb 2016];45(3):695–710. Disponible en: http://www.sciencedirect.com/science/article/pii/S0030666512000254
2- Robin P. Backward lowering of the root of the tongue causing respiratory disturbances. AAMC. 1923;89:117.
3- Costa MA, Tu MM, Murage KP, et al. Robin sequence: mortality, causes of death, and clinical outcomes. Plast Reconstr Surg. 2014;134(4):738-45. Citado en PUbMed, PMID:25357033.
4- Bacher M, Sautermeister J, Urschitz MS, et al. An oral appliance with velar extension for treatment of obstructive sleep apnea in infants with Pierre Robin sequence. Cleft Palate Craniofac J. 2011;48(3):331–6. Citado en PubMed; PMID:20180703.
5- Evans KN, Sie KC, Hopper RA, et al. Robin sequence: from diagnosis to development of an effective management plan. Pediatrics. 2011; 127(5):936-48. Citado en PubMed; PMID:21464188.
6- Van den Elzen AP, Semmekrot BA, Bongers EM , et al. Diagnosis and treatment of the Pierre Robin sequence: results of a retrospective clinical study and review of the literature. Eur J Pediatr. 2001;160(1):47. Citado en PubMed; PMID:11195018.
7- Maas C, Poets CF. Initial treatment and early weight gain of children with Robin Sequence in Germany: a prospective epidemiological study. Arch Dis Child Fetal Neonatal Ed. 2014;99(6):491-4. Citado en PubMed; PMID: 25164557.
8- Bütow KW, Hoogendijk CF, Zwahlen RA. Pierre Robin sequence: appearances and 25 years of experience with an innovative treatment protocol. J Pediatr Surg. 2009;44(11):2112-8. Citado en PubMed; PMID:19944218.
9- Poets CF, Bacher M. Treatment of upper airway obstruction and feeding problems in Robin-like phenotype. J Pediatr. 2011;159(6):887-92. Citado en PubMed; PMID:21885059.
10- Leboulanger N, Picard A, Soupre V, et al. Physiologic and clinical benefits of noninvasive ventilation in infants with Pierre Robin sequence. Pediatrics. 2010;126(5):1056-63. Citado en PubMed; PMID: 20956415.
11- Van Lieshout MJ, Voshol IE, Joosten KF, et al. Respiratory Distress Following Cleft Palate Repair in Children with Robin Sequence. Cleft Palate Craniofac J. 2016;53(2):203-9. Citado en PubMed; PMID: 26101809.
12- Parhizkar N, Saltzman B, Grote K, et al. Nasopharyngeal airway for management of airway obstruction in infants with micrognathia. Cleft Palate Craniofac J. 2011; 48(4):478-62. Citado en PubMed; PMID:20815716.
13- Abel F, Bajaj Y, Wyatt M, et al. The successful use of the nasopharyngeal airway in Pierre Robin sequence: an 11-year experience. Arch Dis Child. 2012;97(4):331-4. Citado en PubMed; PMID:22331679.
14- Flores RL, Tholpady SS, Sati S, et al. The surgical correction of Pierre Robin sequence: mandibular osteogenic distraction versus tongue-lip adhesion. Plast Reconstr Surg [Internet]. 2014 [citado 12 Fer 2016];133(6):1433-9. Disponible en: http://journals.lww.com/plasreconsurg/Abstract/2014/06000/The_Surgical_Correction_of_Pierre_Robin_Sequence__.23.aspx
15- Han KD, Seruya M, Oh AK, Zalzal GH, Preciado DA. "Natural" decannulation in patients with Robin sequence and severe airway obstruction. Ann Otol Rhinol Laryngol. 2012;121(1):44-50. Citado en PubMed; PMID:22312927.
16- Caouette-Laberge L, Bayet B, Larocque Y. The Pierre Robin sequence: review of 125 cases and evolution of treatment modalities. Plast Reconstr Surg. 1994;93(5):934. Citado en PubMed; PMID:8134485.
17- Li HY, Lo LJ, Chen KS. Robin sequence: review of treatment modalities for airway obstruction in 110 cases. Int J Pediatr Otorhinolaryngol. 2002;65(1):45. Citado en PubMed; PMID:12127222.
18- Bull MJ, Givan DC, Sadove AM. Improved outcome in Pierre Robin sequence: effect of multidisciplinary evaluation and management. Pediatrics. 1990;86(2):294-301. Citado en PubMed; PMID:2371106.
19- Kirschner RE, Low DW, Randall P. Surgical airway management in Pierre Robin sequence: is there a role for tongue-lip adhesion? Cleft Palate Craniofac J. 2003;40(1):13. Citado en PubMed; PMID:12498601.
20- Cozzi F, Totonelli G, Frediani S. The effect of glossopexy on weight velocity in infants with Pierre Robin syndrome. J Pediatr Surg. 2008;43(2):296-8. Citado en PubMed; PMID:18280277.
21- Murage KP, Tholpady SS, Friel M, et al. Outcomes analysis of mandibular distraction osteogenesis for the treatment of Pierre Robin sequence. Plast Reconstr Surg. 2013;132(2):419-21. Citado en PubMed; PMID:23897339.
22- Zochowski CG, Gosain AK. Pierre Robin sequence. En: Neligan PC, editores. Plastic Surgery 3 ed.[Internet]. NewYork: Elsevier Inc; 2013 [citado 19 Sept 2016]. p. 803-27. Disponible en: http://www.clinicalkey.es/service/content/pdf/watermarked/3-s2.0-B9781437717334003384.pdf?locale=es_ES
23- Handley SC, Mader NS, Sidman JD. Predicting surgical intervention for airway obstruction in micro-gnathic infants. Otolaryngol Head Neck Surg. 2013;148(5):847–51. Citado en PubMed; PMID:23426711.
24- Parhizkar N, Saltzman B, Grote K, et al. Nasopharyngeal airway for management of airway obstruction in infants with micrognathia. Cleft Palate Craniofac J. 2011;48(4):478-82. Citado en PubMed; PMID:20815716.
25- Olson TP, McMurray JS, Mount DL. Endoscopic changes in the upper airway after mandibular distraction osteogenesis. J Craniofac Surg. 2011;22(1):105–9. Citado en PubMed; PMID:21187768.
26- López Salgado ML, Reyes Castañeda EG. Distracción mandibular como tratamiento en secuencia de Robin. Caso clínico. Rev Mex Cir Bucal Max [Internet]. 2012 Sept-Dic [citado 19 Sept 2016];8(3):84-91. Disponible en: http://www.medigraphic.com/pdfs/cirugiabucal/cb-2012/cb123b.pdf
27- Fan K, Andrews BT, Liao E. Protection of the temporo mandibular joint during syndromic neonatal mandibular distraction using condylar unloading. Plast Reconstr Surg[Internet]. 2012 [citado 12 Feb 2016];129(5):1151–61. Disponible en: http://journals.lww.com/plasreconsurg/Abstract/2012/05000/Protection_of_the_Temporomandibular_Joint_during.20.aspx
28- Baujat G, Faure C, Zaouche A, et al. Oroesophageal motor disorders in Pierre Robin syndrome. J Pediatr Gastroenterol Nutr. 2001; 32(3):297–302. Citado en PubMed; PMID:11345179.
29- Baudon JJ, Renault F, Goutet JM, et al. Motor dysfunction of the upper digestive tract in Pierre Robin sequence as assessed by sucking-swallowing electromyography and esophageal manometry. J Pediatr. 2002;140(6):719–23. Citado en PubMed; PMID:12072876.
30- Jakobsen LP, Knudsen MA, Lespinasse J. The genetic basis of the Pierre Robin sequence. Cleft Palate Craniofac J. 2006;43(2):155-59. Citado en PubMed; PMID:16526920.
31- Douglas B. The treatment of micrognathia associated with obstruction by a plastic procedure. Plast Reconstr Surg. 1946;1(3):300-8. Citado en PubMed; PMID: 20278146.
32- Routledge RT. The Pierre Robin syndrome: A surgical emergency in the neonatal period. Br J Plast Surg. 1960;13:204. Citado en PubMed; PMID:13744041.
33- Argamaso RV. Gllossopexy for upper airway obstruction in Robin sequence. Cleft Palate Craniofac J. 1992;29(3):232. Citado en PubMed; PMID:1591256.
34- Lee JC, Bradley JP. Surgical Considerations in Pierre Robin Sequence. Clin Plastic Surg. 2014;41(2):211–17. Citado en PubMed; PMID:24607189.
Recibido: 4 de abril de 2016.
Aceptado: 23 de mayo de 2016.
Marisel Del Busto García Chinea. Hospital Provincial Pediátrico Docente Eliseo Noel Caamaño. Santa Isabel e/n América y Compostela. Matanzas, Cuba. Correo electrónico: maricelgarcia.mtz@infomed.sld.cu