INTRODUCCIÓN
En el cáncer de pulmón los resultados del tratamiento estándar son precarios, excepto para los pacientes con tumores más localizados. Todos los pacientes recién diagnosticados con cáncer de pulmón de células no pequeñas (CPCNP) son evaluables para participar en ensayos clínicos con nuevas formas de tratamiento. La cirugía es la principal opción terapéutica potencialmente curativa para esta enfermedad.1
La quimioterapia puede proporcionar un beneficio adicional para los pacientes de CPCNP resecado y en la enfermedad avanzada, ofrece mejorías modestas en la mediana de supervivencia, aunque la supervivencia general es desfavorable. Los estudios indican que, en la enfermedad avanzada, los síntomas relacionados con el tumor se pueden controlar con quimioterapia sin afectar de manera adversa la calidad de vida en general Los protocolos de quimioterapia que más se utilizan en el tratamiento del cáncer de pulmón son los esquemas basados en sales de platino. Los pacientes de edad avanzada en buena forma física y con buen estado general desde el punto de vista médico, obtienen los mismos beneficios del tratamiento que los pacientes más jóvenes.2
La radioterapia tiene su rol como tratamiento definitivo o paliativo en todas las etapas de la enfermedad. La irradiación craneal profiláctica (ICP) puede reducir la incidencia de metástasis cerebrales, pero no hay indicios de un beneficio en cuanto a la supervivencia y no se conoce su efecto en la calidad de vida.3 La inmunoterapia, opción terapéutica más joven en el cáncer de pulmón también juega su papel importante principalmente en los estadios avanzados de la enfermedad.4
En Cuba existen dos vacunas terapéuticas para el tratamiento de esta entidad: CIMAvaxEGF y VAXIRA (racotumomab-alúmina) y un anticuerpo monoclonal Nimotuzumab (Cimaher, Hr3).5
En pacientes con cáncer de pulmón de células pequeñas (CPCP) la quimioterapia y la radioterapia han mostrado mejorar la supervivencia, la quimioterapia mejora la supervivencia de los pacientes con enfermedad en estadio limitado (EL) o con enfermedad en estadio diseminado (ED), pero solo es curativa en una minoría de pacientes, debido a que los pacientes con CPCP tienden a presentar metástasis a distancia, las formas localizadas de tratamiento como la cirugía o radioterapia, pocas veces producen una supervivencia a largo plazo. Con los regímenes actuales de quimioterapia la supervivencia es prolongada, con un incremento de la calidad de vida y la mediana de supervivencia. La combinación de platino y etopóxido se considera el régimen estándar.6-8
Los pacientes cuyos cánceres se pueden controlar fuera del cerebro, cuentan con un 60% de riesgo actual para presentar metástasis del Sistema Nervioso Central (SNC), entre 2 y 3 años después de comenzar el tratamiento. La mayoría de estos pacientes presentan recaídas solo en el cerebro, y casi todos cuyas recaídas se presentan en el SNC, mueren de metástasis craneal.9
Este trabajo tiene como objetivo evaluar la supervivencia de este grupo de pacientes después de instaurada la metástasis cerebral según esquemas de tratamientos realizados.
MATERIALES Y MÉTODOS
Se realizó un estudio descriptivo y retrospectivo en pacientes con el diagnóstico de cáncer de pulmón y metástasis cerebral atendidos en la consulta externa del Centro Oncológico Provincial de Matanzas, en el período comprendido desde enero del 2013 a diciembre del 2016.
El universo incluyó 96 pacientes con confirmación cito-histológica de cáncer de pulmón; que en el curso de la enfermedad tuvieron metástasis cerebral se excluyeron los pacientes que se negaron a recibir tratamiento o que presentaban gran deterioro del estado clínico general. Como casos censurados fueron considerados los pacientes que no fallecieron durante el seguimiento y los fallecidos por otras causas. También se consideraron los que emigraron, los que se trasladaron a otras provincias y los que abandonaron la investigación durante el seguimiento.
Para obtener los datos necesarios se utilizaron las historias clínicas individuales de los enfermos y las bases de datos del Servicio de Radioterapia del Centro. Se confeccionó un cuestionario para describir las siguientes variables: tratamientos recibidos de quimioterapia, radioterapia, vacunas empleadas y cirugía, el tiempo de aparición de la metástasis cerebral teniendo en cuenta la fecha de diagnóstico del cáncer de pulmón, y determinar la fecha de fallecimiento en cada paciente o la fecha de última noticia del individuo como expresión de supervivencia global. Se creó una base de datos en Excel 2013 con toda la información recogida en los cuestionarios individuales. Para el análisis estadístico se utilizó el paquete estadístico SPSS Statistic 17.0, Chicago, USA. La estadística descriptiva se organizó por frecuencias absolutas y porcentajes; para calcular el tiempo de supervivencia en función de las terapias recibidas se utilizaron las curvas de supervivencia acumulada a través del método de Kaplan Meier y regresión de Cox, y así identificar dichas covariables independientes como factores pronósticos.
RESULTADOS
En la tabla 1, del total de pacientes incluidos (n=96), llevaron tratamiento con quimioterapia de primera línea 83 casos (86.5%).
Tabla 1 Tratamientos recibidos en los pacientes con MC en CP. (n=96)
| Tratamientos recibidos | Sí | No | |||
|---|---|---|---|---|---|
| No. | % | No. | % | ||
| Quimioterapia 1era Línea | 83 | 86,5 | 13 | 13,5 | |
| Radioterapia Cerebro | 73 | 76 | 23 | 24 | |
| CIMAher(HR3) | 59 | 61,5 | 37 | 38,5 | |
| MC Operada | 6 | 6,3 | 90 | 93,7 | |
Fuente: Historias clínicas individuales.
Cuando analizamos la tabla 2, y se aprecia el histograma, gráfico 1 de la supervivencia según la aplicación de quimioterapia de primera línea, nos demuestra que tienen un valor significativo en el tratamiento del cáncer de pulmón, se utilizaron intervalos de confianza del 95 % con límites inferior de 5.2 a 7.4 meses y superior de aproximadamente de 9.4 a 16.1 meses, un estimado de 7.3 a 11.8 meses con un estándar de error de 1-2.
Tabla 2 Supervivencia según el uso de diferentes líneas de tratamiento con la utilización del método de Kaplan Meier
| Líneas de tratamiento | Media2 | ||||
|---|---|---|---|---|---|
| Estimado | Error Stándar | Intervalo de Confianza (95%) | |||
| Límite inferior | Límite superior | ||||
| QT 1era Línea | No | 1,764 | ,335 | 1,108 | 2,421 |
| Si | 7,349 | 1,071 | 5,250 | 9,448 | |
| RT Pulmón | No | 5,567 | ,696 | 4,202 | 6,932 |
| Si | 7,562 | 2,141 | 3,366 | 11,758 | |
| RT Cerebral | No | 2,330 | ,445 | 1,458 | 3,203 |
| Si | 7,951 | 1,199 | 5,600 | 10,301 | |
| CIMAher-HR3 | No | 2,395 | ,316 | 1,774 | 3,015 |
| Si | 9,270 | 1,434 | 6,460 | 12,081 | |
Fuente: Base de datos de la investigación.
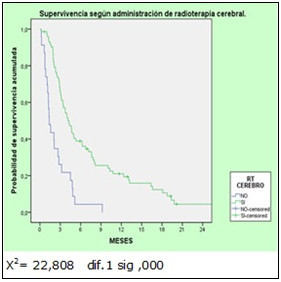
La comparación de las diferentes curvas para los subgrupos correspondientes al tiempo de supervivencia según las líneas de tratamiento utilizadas, las variables de exposición se realizó con la prueba de rangos logarítmicos (Log Rank - Mantel Cox). Se consideró estadísticamente significativo el valor del estadígrafo mayor de 1 y p < 0.05. (Gráf.1)
Si realizamos un análisis de probabilidad de supervivencia según la administración de radioterapia cerebral, representado en el histograma, podemos llegar a la conclusión que la radioterapia cerebral tuvo un valor significativo en el tratamiento de las metástasis cerebrales, el tiempo de supervivencia en función del valor de la media, se comportó con límite inferior a 5.6 meses y superior de 10.3 meses en un intervalo de confianza del 95 %, el estimado era de 7.9 meses con un estándar de error de 1. (Gráf. 2)
La utilización del anticuerpo monoclonal Hr3 en los pacientes portadores de cáncer de pulmón y metástasis cerebral, tuvo un valor significativo. (Gráf. 3) El tiempo de supervivencia en función del valor de la media, se comportó con límite inferior a 6.4 meses y superior de 12 meses en un intervalo de confianza del 95 %, siendo el estimado de 9-2 meses y un estándar de error de 1.4.
La tabla 3 muestra que los 96 casos de cáncer pulmonar diagnosticados, después del diagnóstico de metástasis cerebral, tuvieron una probabilidad de supervivencia acumulada global en el primer mes de 91.6 %, a los tres meses de 55.8, a los ocho meses de 21.6 % respectivamente, y a los 13 meses de 13.3%.
En el tiempo de supervivencia en función del valor de la media se comportó con un límite inferior a 4.7 meses y superior de 8.4 meses en un intervalo de confianza del 95 por ciento, siendo el estimado de 6.5 meses y un estándar de error menor de uno (se presentaron durante el seguimiento muertes después del diagnóstico de MC).
Tabla 3 Función de tiempo de supervivencia de las metástasis cerebrales en el cáncer de pulmón, según método de Kaplan Meier.
| Tiempo (Días Meses) | Evento muerte por CP con MC | Supervivencia acumulada | Error standard | Número de eventos acumulados | Número de casos censurados |
|---|---|---|---|---|---|
| ,200 | 1 | ,979 | ,015 | 2 | 94 |
| 1,000 | 1 | ,916 | ,028 | 8 | 87 |
| 2,000 | 1 | ,727 | ,046 | 26 | 69 |
| 3,000 | 1 | ,558 | ,051 | 42 | 53 |
| 4,000 | 1 | ,442 | ,051 | 53 | 42 |
| 5,000 | 1 | ,326 | ,048 | 64 | 31 |
| 8,000 | 1 | ,216 | ,043 | 74 | 19 |
| 13,100 | 1 | ,133 | ,036 | 81 | 10 |
| 18,100 | 1 | ,080 | ,030 | 85 | 6 |
Fuente: Historias clínicas individuales.
DISCUSIÓN
La práctica internacional en el tratamiento de los tumores pulmonares en etapa IV propone la quimioterapia como tratamiento de elección proporcionando mejores tasas de respuestas objetivas.10,11
Históricamente, la quimioterapia no se ha utilizado con frecuencia para tratar tumores cerebrales metastásicos debido a la barrera hematoencefálica y la resistencia farmacológica. No obstante, las nuevas investigaciones indican que podría ser una modalidad de tratamiento eficaz para algunos pacientes. La decisión de usar quimioterapia depende del estado de la enfermedad sistémica, el sitio primario, el tamaño del tumor y la cantidad de tumores en el cerebro, los fármacos disponibles y los antecedentes previos de tratamientos de quimioterapia, si los hubiera. La quimioterapia representa el tratamiento de entrada, seguida por la radioterapia holoencefálica.12,13
La irradiación de todo el cerebro puede ser preventiva y terapéutica. Se puede usar radioterapia para tratar una metástasis única o múltiple. Podría usarse en forma terapéutica (para tratar un tumor cerebral metastásico), profiláctica (para ayudar a prevenir metástasis cerebrales en personas recién diagnosticadas con cáncer pulmonar de células pequeñas), o más comúnmente como una forma de tratamiento paliativo (no curativo) para ayudar a aliviar los síntomas causados por el tumor cerebral metastásico.14 El cáncer de pulmón de células pequeñas es el que mejor respuesta tiene frente al tratamiento radiante.15
En los pacientes con metástasis cerebrales sintomáticas, los estudios encuentran unas supervivencias de 3-6 meses con radioterapia (RT) y de 1-2 meses sin RT. La RTOG (Radiation Therapy Oncology Group), tras estudiar más de 1100 pacientes con MC incluídos en distintos estudios, desarrolló un sistema de estadificación en tres grupos, basado en factores pronósticos. El grupo 1 lo integran pacientes con 65 años o menos, un índice de Karnofsky de al menos 70%, con tumor primario controlado y sin metástasis extracraneales. La mediana de supervivencia en estos casos era de 7.1 meses. Al grupo 3 pertenece cualquier paciente con un Karnofsky menor de 70% y su mediana de supervivencia era de 2.3 meses. El resto de pacientes, que integran el grupo 2 tienen una supervivencia de 4.2 meses.16-18
Es evidente que la introducción temprana de la RT (de preferencia iniciada en los primeros 30 días del inicio de la QT) contribuye en gran medida para obtener mejores resultados y aumentar la supervivencia.19-21
La introducción de nuevos medicamentos biológicos destinados al tratamiento del cáncer es una novedad, en este estudio se aplicó el Nimotuzumab, CIMAher o HR3, en 59 enfermos (61.5%). El uso de biomoléculas en la terapéutica del cáncer tiene diferentes modalidades: aumentar la respuesta inmune del individuo contra el tumor y actuar como tratamiento adyuvante después de la eliminación de las grandes masas tumorales por los métodos terapéuticos convencionales.22
La ingeniería genética y la modelación matemática han entrado a jugar un roll fundamental en la obtención de anticuerpos humanizados con similar capacidad de reconocimiento que su antecesor murino pero con un grado de inmunogenicidad mínimo que permite la terapia prolongada a altas dosis sin aparición de respuesta humana contra la inmunoglobulina murina.23
El CIMAher o nimotuzomab, anticuerpo monoclonal humanizado anti-receptor del factor de crecimiento epidérmico(EGFR), reconoce al EGFR con una afinidad intermedia y consecuentemente bloquea la unión del factor de crecimiento epidérmico (EGF) al receptor, interfiriendo en las señales de proliferación celular. La actividad tumoral del mismo se asocia con un efecto antiproliferativo, proapoptótico y antiangiogénico en tumores epiteliales. Además tiene acción radiosensible y quimiosensible.24
Muchos autores coinciden que en las decisiones de tratamiento no se toman en cuenta solo las posibilidades de supervivencia a largo plazo, sino también la calidad de vida durante y después del tratamiento, así como también los asuntos relacionados con la cognición.25
Existen autores que plantean que la supervivencia global de enfermos con CP varía de 2,3 a 13,5 meses en dependencia de la edad del paciente, el estado funcional, la magnitud de la enfermedad sistémica y el número de metástasis (factores pronósticos a tener en cuenta), coincidiendo con los resultados obtenidos. El cáncer de pulmón en etapa IV presenta una tasa relativa de supervivencia a 5 años de aproximadamente 2%.25