Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Anestesiología y Reanimación
versión On-line ISSN 1726-6718
Rev cuba anestesiol reanim v.8 n.3 Ciudad de la Habana sep.-dic. 2009
TRABAJOS ORIGINALES
Complicaciones cardiovasculares perioperatorias en pacientes portadores de síndrome metabólico
Perioperative cardiovascular complications present in patients carriers of metabolic syndrome
Dra. Tamara Rodríguez Bonet,* Dr. José Ramón Rivas Cartaza,** Dr. Víctor José Vasallo Comendeiro, *** Dr. Juan Avalos Martin,**** Dra. Lisbell Ponce Reines*
* Especialista de I Grado en Anestesia y Reanimación. Hospital Militar Central Dr. Luis Díaz Soto. Ciudad Habana. Email: ricardo@gelect.cu
** Especialista de 1 er Grado en Anestesia y Reanimación. Instructor. Hospital Militar Central Dr. Luis Díaz Soto. Ciudad Habana.
*** Doctor en Ciencias Médicas. Especialista de II Grado en Anestesia y Reanimación. Instructor. Hospital Militar Central Dr. Luis Díaz Soto. Ciudad Habana.
**** Especialista de I Grado en Bioquímica Clínica. Máster en Ciencias. Profesor Asistente. Hospital Militar Central Dr. Luis Díaz Soto. Ciudad Habana.
RESUMEN
Introducción: Se realizó un estudio de cohorte prospectivo, con el objetivo de evaluar la influencia del síndrome metabólico en la aparición de complicaciones cardiovasculares perioperatorias. Objetivos: identificar como contribuyó el síndrome metabólico al incremento de la incidencia de complicaciones cardiovasculares perioperatorias en pacientes quirúrgicos. Método: La selección de la muestra se realizó de forma sistemática en el HMC Dr. Luis Díaz Soto y se conformaron: 1 grupo de 38 pacientes compuesto por individuos portadores de síndrome metabólico y otro de 42 pacientes no portadores de esta enfermedad. Ambos grupos se sometieron a cirugía abdominal con anestesia general endotraqueal. Las principales variables analizadas fueron: tensión arterial sistólica, media y diastólica, frecuencia cardíaca y el trazado electro cardiográfico. Resultados: La hipertensión arterial sistodiastólica, y los trastornos del ritmo cardiaco, en particular las contracciones prematuras supraventriculares y ventriculares fueron las alteraciones detectadas con mayor frecuencia en los pacientes con síndrome metabólico, mostrándose diferencias significativas (p< 0,05) entre los dos grupos. Conclusiones: El síndrome metabólico predispone a la aparición de complicaciones cardiovasculares perioperatorias, además de estar presente de manera frecuente, en pacientes quirúrgicos tributarios de intervención anestesiológica.
Palabras Clave: Síndrome metabólico, síndrome de insulino resistencia, complicaciones cardiovasculares, complicaciones perioperatorias.
ABSTRACT
Introduction: A prospective cohort study was conducted to assess the influence of metabolic syndrome on appearance of perioperative cardiovascular complications.
Aims: To identify how the metabolic syndrome contributed to increase of above mentioned complications in surgical patients.
Method: Sample selection was carried out in a systemic way in the "Dr. Luís Díaz Soto" Central Military Hospital including three groups: Group I (38 patients) composed of subjects carriers of metabolic syndrome and another one (42 patients) composed of non-carriers of this condition. Both groups underwent abdominal surgery placed under endothracheal general anesthesia. Main analyzed variables were: systolic, mean and diastolic arterial tension and cardiac rhythm disorders, heart rate and electrocardiographic tracing.
Results: Systolic-diastolic arterial hypertension and the cardiac rhythm disorders particularly, the supraventricular early contractions were the more frequent disturbances present in patients presenting with metabolic syndrome with significant differences (p < 0,05) between both groups.
Conclusions: Metabolic syndrome predisposes to appearance of perioperative cardiovascular complications as well as being frequently present in surgical patients requiring anesthesia intervention.
Key words: Metabolic syndrome, insulin-resistance syndrome, cardiovascular complications, perioperative complications.
TRODUCCIÓN
El síndrome metabólico (SM) fue reconocido hace más de 80 años en la literatura médica y recibió diversas denominaciones a través del tiempo. No se trata de una única enfermedad, sino de una asociación de problemas de salud que pueden aparecer de forma simultánea o secuencial en un mismo individuo, causados por la combinación de factores genéticos y ambientales asociados al estilo de vida en los que la resistencia a la insulina se considera el componente patogénico fundamental. La presencia de SM se relaciona con un incremento significativo de riesgo de diabetes, enfermedad coronaria y enfermedad cerebrovascular, con disminución en la supervivencia, en particular por el incremento unas 5 veces en la mortalidad cardiovascular.1 Se ha demostrado que esta entidad constituye la complicación más frecuente de la aterosclerosis, reconocida como la mayor pandemia contemporánea.2
Diversos estudios epidemiológicos, encabezados por el estudio de Framingham identificaron múltiples factores de riesgo. Son incontables las publicaciones en que trata de atribuirse la mayor o menor importancia de cada uno de ellos al proceso aterosclerótico y desde hace mucho, es conocida la asociación frecuente de muchos de ellos en un solo individuo.3-7
En el año 2001, el Instituto Nacional de Salud de los EUA, a propósito del lll Panel de Tratamiento del Adulto (ATP lll) del Programa Nacional de Educación en Colesterol (NCEP) presentó una versión de las guías para el diagnóstico y atención de las dislipidemias, donde por primera vez se consideró el SM como una entidad separada.8 Se estableció una definición clínica basada en los factores de riesgo que resulta de muy fácil aplicación tanto en estudios epidemiológicos como en la práctica clínica diaria, pues a diferencia de la definición del grupo de trabajo de la OMS no necesita demostrar directamente la resistencia a la insulina.
En la investigación realizada se utilizaron los criterios diagnósticos de SM establecidos por la NCEP - ATPIII. Es de destacar que la mayoría de los especialistas de este tema, argumentan su valor pronóstico y su correspondencia con el fundamento fisiopatológico de la enfermedad. Entre los autores más destacados que se basan en los mencionados criterios para sustentar la pertinencia de esta entidad se encuentran: Reaven9 pionero de la definición de la enfermedad; James10 Meigs11, así como el Grupo de Expertos del American Collage of Endocrinology y la American Association of Clinical Endocrinologists (ACE-AACE).12
En nuestro país no se encontraron publicaciones oficiales que se refieran a la prevalencia de esta entidad en nuestra población. No obstante existe un grupo de evidencias que nos permiten predecir cifras significativas de pacientes portadores de síndrome metabólico.
Esta investigación pretendió ampliar el campo de aplicación de los mismos al área de la anestesiología clínica. De esta manera se manifestó la preferencia por estos indicadores diagnósticos, apoyada además por criterios autorizados como los publicados por Kannel y D'Agostino14-16, quienes demostraron que la coexistencia de los factores que componen el SM conlleva un efecto de potenciación del riesgo que no es lineal, sino geométrico y que por tanto el riesgo total es mayor que el que aportaría la mera suma de los componentes, lo que aumenta la capacidad de predicción de riesgo para enfermedades cardiovasculares. Constituye un elemento decisivo en la supervivencia del paciente intervenido quirúrgicamente, centrar la atención en tales eventos, aspecto al que se dirigió este trabajo por lo que es preciso realizar algunas consideraciones sobre este particular.
En estudios realizados en obesos intervenidos quirúrgicamente con anestesia general se identificaron múltiples complicaciones cardiovasculares perioperatorias, entre las que se destacan: HTA, insuficiencia cardiaca aguda, aumento absoluto del gasto cardíaco, aumento de la precarga y de la fracción de eyección, hipoxemia, alteraciones coronarias, arritmias por infiltración grasa del sistema de conducción cardiaco, enfermedad tromboembólica y embolismo pulmonar.17-19 Se ha visto un incremento de la mortalidad intra y postoperatoria de 6,6 % vs. 2,7 % en no obesos.20 Otros estudios arrojaron una elevada morbilidad (21 a 26 %) de HTA intraoperatoria en pacientes hipertensos.21-26
Los objetivos de esta investigación consistieron en identificar como contribuyó el síndrome metabólico al incremento de la incidencia de complicaciones cardiovasculares perioperatorias en pacientes quirúrgicos.
MATERIAL Y MÉTODOS
Se realizó un estudio de tipo cohorte prospectiva para determinar la influencia del SM en la aparición de complicaciones cardiovasculares perioperatorias en pacientes intervenidos quirúrgicamente de forma electiva. El universo se definió como todos los pacientes portadores de SM con edades entre 30 y 70 años que requirieron alguna intervención quirúrgica abdominal, con anestesia general endotraqueal y de forma electiva.
Se seleccionó como muestra, todos los sujetos de este universo que acudieron a consulta de anestesiología del HMC "Dr. Luis Díaz Soto" que fueron intervenidos en el periodo comprendido entre enero y diciembre del 2006Se utilizó como control un grupo de pacientes no portadores de SM, seleccionados por el método aleatorio sistemático, en igual rango de edades que fueron sometidos a los mismos procederes.
Para el diagnóstico de síndrome metabólico se emplearon los criterios definidos por el National Cholesterol Education Program of Adult Treatment Panel lll, 8 donde se planteó que se considera portador de esta entidad, cuando se cumplen tres de los siguientes criterios:
1. Obesidad abdominal.
Circunferencia abdominal: Hombre > 102cm
Mujer> 88cm
2. Tensión Arterial > 130/85 mmHg.
3. Triglicéridos >1,7 mmol/l
4. Liproproteínas de Alta Densidad (HDL): Hombre< 1.0 mmol/l
Mujer< 1,3 mmol/l
5. Glicemia en ayunas > 6.0 mmol/l.
Una vez realizado el diagnóstico de síndrome metabólico de estos pacientes, fueron sometidos ambos grupos (portadores y no portadores de la enfermedad) a la intervención quirúrgica planificada. Con ambos grupos se siguió el mismo protocolo de trabajo.
Fueron recopiladas las variables según lo monitorizado (Tensión arterial sistólica, media y diastólica, frecuencia cardiaca, trazado electrocardiográfico) y se evaluó la incidencia de eventos cardiovasculares en ambos grupos de pacientes, se definió como complicaciones cardiovasculares perioperatorias a la aparición de:
- HTA pre- intra y post operatoria. (TA> 160/100 mmHg).27-29
- Crisis hipertensiva durante la anestesia (TA > 180/ 110 mmHg).22,29-302
- Trastornos electrocardiográficos sugestivos de isquemia y/o lesión. (Supradesnivel o infradesnivel del segmento ST > 1mm).31,32
- Arritmias perioperatorias supraventriculares: contracciones supraventriculares prematuras (CSVP), fibrilación auricular paroxística.33,34
- Arritmias perioperatorias ventriculares: contracciones ventriculares prematuras (CVP), taquicardia ventricular no sostenida (TVNS), taquicardia ventricular sostenida (TVS) (en ausencia de parada cardiaca) y síndrome de parada cardiaca por taquiarritmia ventricular.33,35
- Insuficiencia cardiaca aguda.31,36
Una vez recogidos los datos primarios, se procesaron en forma automatizada, en el sistema procesador de datos Microsoft Excel, se obtuvieron los valores absolutos y relativos (porcentajes), así como medidas de tendencia central (promedio) y de dispersión (desviación estándar).
RESULTADOS
Fueron estudiados 80 pacientes procedentes de la consulta preanestésica del HMC "Dr. Luis Díaz Soto". De ellos, fueron diagnosticados como portadores de síndrome metabólico 38 pacientes, según los criterios establecidos previamente y se compararon con un grupo control de 42 pacientes. La comparación de los grupos con relación a la edad muestra homogeneidad para esta variable. La media de las edades en el grupo de estudio fue de 52.4 años y en el control 48.5 años.
La distribución de pacientes según el sexo no mostró diferencias significativas entre ambos grupos para esta variable, aunque predominaron ligeramente las mujeres en nuestra casuística.
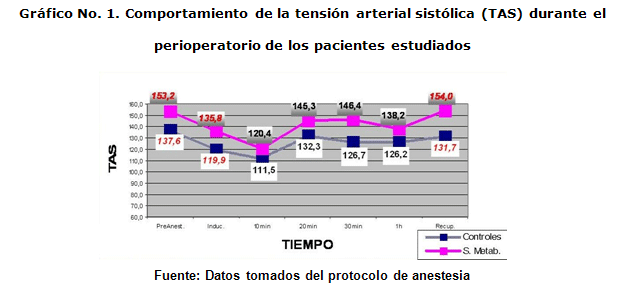
El la figura No. 1 muestra el comportamiento de la tensión arterial sistólica (TAS) durante el perioperatorio de los pacientes estudiados. El trazado se comportó de manera similar en ambos grupos aunque en todos los momentos la media de la TA de los portadores de SM superó la de los controles, con diferencias significativas en los valores de TAS durante el periodo preanestésico, inducción y en la recuperación inmediata.
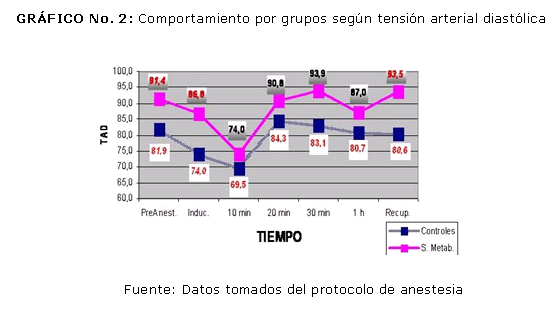
El comportamiento de la tensión arterial diastólica (TAD) durante el acto quirúrgico se representó en la figura No.2 En el se destaca la similitud de las curvas de monitorización de la TA sistólica y diastólica caracterizados por valores significativamente superiores al inicio y final del periodo anestésico. La curva de tensión arterial media (TAM) se comportó de forma similar a las anteriores durante el periodo perioperatorio.
Los trastornos del ritmo cardiaco constituyeron una complicación cardiovascular perioperatoria con notoria relevancia en estos pacientes, diagnosticada mediante la monitorización continua del ECG en la derivación Dll. De forma general aparecieron estos trastornos con más frecuencia en el grupo con SM, 34 % de estos pacientes presentaron algún tipo de arritmia, a diferencia del grupo control donde esta alteración solo apareció en 14,2 %. (p= 0.03) (Tabla No. 1).
La alteración más frecuentemente encontrada fue la Contracción Ventricular Prematura (CVP), que representó en los pacientes portadores de SM, 78 % de todas las arritmias que se diagnosticaron, el resto de las alteraciones del ritmo detectadas (Contracciones Prematuras Supraventriculares (CPSV) y Taquicardia Ventricular No Sostenida (TVNS), sólo aparecieron en 11 %). En el grupo control resalta la mayor frecuencia de CPSV sobre las arritmias ventriculares, que fueron predominantes en los portadores de SM. (Tabla No. 2)
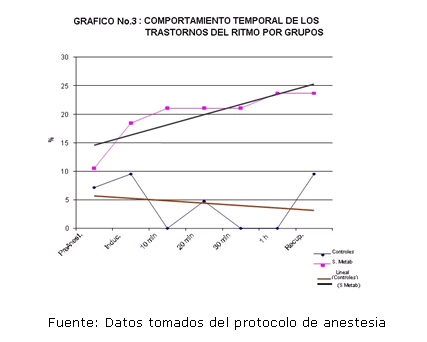
Los trastornos del ritmo cardiaco presenciados se analizaron con respecto a su aparición temporal a lo largo del perioperatorio, (Figura No. 3).
La línea de tendencia del porcentaje de incidencia de arritmias en los pacientes con SM fue ascendente, evidenciándose mayor aparición de trastornos del ritmo cardiaco en la medida que progresó el acto quirúrgico. Contrariamente la tendencia en el grupo control muestra una progresión más estable.
La incidencia total de complicaciones cardiovasculares perioperatorias en ambos grupos, se presentó en 84 % de los pacientes con SM, en el curso del acto quirúrgico, a diferencia de los controles en los cuales se presentaron sólo en 40 %. La complicación de mayor aporte al total fue la HTA sistodiastólica que apareció en 78 % de los individuos con SM.
DISCUSIÓN
La literatura consultada que refiere estudios de SM ubica su edad de aparición a partir de la cuarta década de la vida, con una incidencia creciente en relación con la edad y correlacionan la presencia de éste con la aparición de complicaciones cardiovasculares.37-39
La literatura consultada refiere también una diferencia en cuanto al sexo en los portadores de SM, con un predominio del sexo femenino. Haffner planteó que, "la aparición de complicaciones cardiovasculares en pacientes portadores de SM es 3 veces mayor en mujeres que en hombres.40-42
El comportamiento de los indicadores definitorios de SM, según los criterios establecidos por la NCEP- ATP IIl, evidenció que la media para cada una de las variables que definen el diagnóstico superó los valores de aquellas que las establecen como marcador en el grupo de estudio, en todos los casos se muestra diferencia significativa con los valores medios de las homólogas del grupo control.
Este síndrome y su relación con la actividad del anestesiólogo está poco documentados en la literatura; sin embargo, resulta lógico esperar por las evidencias existentes sobre su repercusión cardiovascular, un incremento del riesgo anestésico en tales pacientes. Se tomaron como indicadores para medir la aparición de complicaciones cardiovasculares: la tensión arterial (sistólica, media y diastólica); trazado electrocardiográfico; frecuencia cardiaca; saturación de oxígeno (SO2) y CO2 espirado (Et CO2); las cuales constituyen eficientes herramientas de monitorización cardiovascular durante el acto quirúrgico.35,43
Existen determinados periodos durante la cirugía que desencadenan importantes estímulos nociceptivos como son: Las maniobras de laringoscopía e intubación endotraqueal, la estimulación quirúrgica, el estrés metabólico durante la cirugía y el periodo postoperatorio.22 Los picos de TA están estrechamente relacionados con estos momentos. Durante estos periodos el paciente se encuentra sometido a un acentuado estrés, lo que desencadena una respuesta simpaticoadrenérgica que se puede invocar como la causa de la elevación de las cifras de TA, en algunos casos muy por encima de los valores basales.44-46
Foxs 47 refirió que, los individuos obesos presentan una reserva cardiaca limitada y una escasa tolerancia al stress inducido por HTA, taquicardia, fármacos depresores miocárdicos o sobrecarga de líquido asociada al periodo perioperatorio, como la obesidad constituye la entidad central del SM, pudiera justificar la aparición de diferencias significativas en los valores de TA diastólicos y sistólicos en los periodos inicial y final del acto anestésico, caracterizados por un componente notable de stress psíquico y físico.48-51
Está debidamente documentado, el elevado riesgo cardiovascular que implica la HTA perioperatoria. Paladino 22 reconoció su importancia y lo relacionó con el daño parenquimatoso provocado por la HTA y su asociación con enfermedad coronaria, DM, dislipidemias y obesidad, (elementos que componen el SM); todo esto unido a una elevada inestabilidad circulatoria del periodo perioperatorio.
El control de la tensión arterial en los individuos que padecen SM parece estar modificado por la interacción de diferentes mecanismos fisiopatológicos derivados de la interacción de las alteraciones particulares de cada una de los elementos que lo componen y que tienen como punto de confluencia el endotelio vascular.52-54
Reaven9 y otros autores55-60 fundamentaron los mecanismos fisiopatogénicos que pueden provocar la HTA en el SM. Plantearon la asociación de hiperactividad simpático adrenal, aumento de la retención renal de sodio, disminución de la vasodilatación mediada por el Óxido Nítrico y el incremento de los receptores de angiotensina. Consideraron como factor común que explica estos eventos, la insulinorresistencia, la cual está asociada a la hiperinsulinemia.
Se pueden asociar a la HTA en el SM otros elementos fisiopatogénicos también relacionados con la obesidad. Existe un aumento del volumen sistólico proporcional al peso corporal, así como un incremento en la demanda metabólica periférica 20, como consecuencia el gasto cardiaco se eleva progresivamente. 61,62 Ocurre un aumento del volumen sanguíneo en 20 % en relación con los no obesos. (20-30 ml/ Kg de peso corporal extra).63,64
La aparición de trastornos del ritmo cardiaco en el transcurso del acto quirúrgico constituyó un hecho de notable para el anestesiólogo, debido a la repercusión que los mismos pueden tener sobre el estado hemodinámico del paciente.34 Las principales causas de la incidencia de estos trastornos intraoperatorios son: hipoxia, hipertensión e hipotensión arterial, hipercapnia, hipotermia, isquemia miocárdica, agentes anestésicos (halogenados), fármacos proarritmogénicos y superficialidad anestésica entre otros.34,65,66
Los resultados que se constataron mostraron diferencias significativas entre ambos grupos para esta variable. Los argumentos expresados en cuanto a la fisiopatología de la HTA en el SM pueden ser aplicados también a la aparición de arritmias. En primer lugar, la propia HTA constituye un factor desencadenante de trastornos del ritmo cardiaco, por otra parte, la aparición de disfunción endotelial como consecuencia del efecto sinérgico de las alteraciones agrupadas en el SM representa un significativo riesgo de perturbación de la vasculatura lo que facilita los procesos arritmogénicos y aterogénicos. 22,67,68 Se describe además una elevación del riesgo de aparición de arritmias en el SM debido a: hipertrofia del ventrículo izquierdo, hipoxemia, uso de diuréticos e infiltración grasa del sistema de conducción cardiaco.20,59.67-72
Se concluye que el SM puede predisponer a la aparición de complicaciones cardiovasculares perioperatorias principalmente HTA sistodiastólica y trastornos del ritmo cardiaco. Comporta un riesgo cardiovascular perioperatorio superior al de la población general.
Los resultados obtenidos permiten inferir un comportamiento más inestable desde el punto de vista cardiovascular durante el perioperatorio, en los pacientes portadores de SM, que en los que presentan las alteraciones nosológicas que lo componen por separado. El significado práctico de esta investigación se enmarca en la demostración del efecto sinérgico de los factores de riesgo que lo componen sobre la morbilidad cardiovascular de los pacientes intervenidos en nuestros quirófanos y la repercusión que este hecho supone sobre la labor del anestesiólogo ante este tipo especial de paciente.
REFERENCIAS BIBLIOGRAFÍCAS
1. Lakka HM, Lakksonen DE, Lakka TA, Niskanen LK, Kumpusalo E, Teovulehto J, et al. The metabolic syndrome and total and cardiovascular disease mortality in middle- age men. JAMA 2002; 288: 2709-16.
2. Castañer JF, Céspedes, LA. Síndrome de Cardiopatía Isquémica. En Temas de Medicina General Integral. Vol ll Ed. Ciencias Médicas. La Habana. 2001. p. 895.
3. Dawber TR. The Framingham Study. The Epidemiology of atherosclerotic disease. Cambridge. Harvard University Press, 1980.
4. Kannel WB. Factores de riesgo de la Enfermedad Coronaria. Experiencia del seguimiento durante 3 décadas del estudio Framingham. Hipertensión y aterosclerosis. 1989; 37: 1595- 1607.
5. Reaven GM.: Role of Insulin Resistance in human disease. Diabetes. 1988; 37: 1595- 1607.
6. 1999 World Health Organization- International Society of Hypertension- Guidelines Subcommittee. J Hypertens. 1999; 17: 151-83.
7. WHO Consultation: Definition, diagnosis and classification of diabetes mellitus and its complications. WHO/ NDC/ NCS/ 1998; 99: 31-3. (12)
8. Third Report of the National Cholesterol Education Program (NCEP) Expert Panel of the detection, evaluation and treatment of high blood cholesterol in adults (Adult Treatment Panel lll). Executive summary. NIH. Publication 01- 3670; May 2001.
9. Reaven G. Metabolic Syndrome. Pathophysiology and implications for management of cardiovascular disease. Clinican Update. American Heart Association. 2002; 106: 286- 88.
10. James B, Meter WF, David M, Ralph B, Ken W, Steve M. Prevalence and Characteristics of the Metabolic Syndrome in The San Antonio Heart and Framingham Offspring Studies. Diabetes 2003; 52: 2160-7.
11. Meigs JB. Metabolic Syndrome: in search of a clinical role. Diabetes Care. 2004; 27 (11): 2761- 3.
12. Grupo de Expertos del American Collage of Endocrinology y la American Association of Clinical Endocrinologists (ACE-AACE). 2003. Curso de factores de riesgo cardiovascular y síndrome metabólico. Edit. Sanefi aventis. México 2007. en: http://www.elmédicointeractivo.com/síndromemeta/temario.htm.
13. República de Cuba. Ministerio de Salud Pública. Anuario Estadístico del MINSAP. 2001. 74- 5.
14. Kannel WB, D`Agostino R, Silbershatz H. Use of vital capacity for cardiac failure risk estimation in person with coronary disease and left ventricular hypertrophy. Am J Cardiol 2006; 17:1155-8.
15. D´Agostino R, Marrugat J, Solanas P, Sullivan L, Ordovas J, Cordón F, et al. Estimación del riesgo coronario en España mediante la ecuación de Framingham calibrada. Rev Esp. Cardiol 2003; 56: 253-61.
16. D Agostino R, Wilson PW, Parise H, Sullivan L, Meigs JB. Metabolic Syndrome as a precursor of cardiovascular disease and type 2 diabetes mellitus. Circulation 2005; 112(20): 3066- 72.
17. S/A. Obesidad. Apuntes de Fisiopatología de Sistemas. Curso Integrado de Clínicas Médico-Quirúrgicas. Esc. Med. Univ. Catol. De Chile. MEC 231A. Chile. 2001.
18. S/A. Anestesia y Enfermedad Metabólica. En: http://www.imbiomed.com.mx.
19. S/A. Obesidad y Anestesia. Mortalidad y Morbilidad. El Médico Interactivo. México. 2001. En: http://medynet.com.
20. Langer, RA.: Anestesia y Obesidad Mórbida. http://mcano/med.nyn.edu.2003.
21. Baknes, GL. Optimal managment of Hypertension and Obesity in Anestesia. Monography for EME. Access Medical Group. Arlington Heights. USA. 2001.
22. Paladino M. Manejo perioperatorio del paciente hipertenso. Editorial. Fund Ros de Anest. 2001; 384-421.
23. Miller, RD. Anestesia. Vol. I. 4ta Edic. Madrid. 1998. p. 767-73
24. Lorenzo, V. Síndrome de Resistencia a la Insulina y Síndrome Metabólico. Hoy. 6(1):1360-65. México. 2005. En: http//www.imbiomed.com.mx.
25. Salinas, S. Resistencia a la Insulina, Acantosis Nigricans y Cardiopatía Coronaria. Descripción de un Caso Clínico: Rev. Endocrin. Y Nutric. 11(1):34-35. México. 2003. En: http//www.imbiomed.com.mx.
26. Fleitas, AS. Síndrome X. Alto Riesgo de Enfermedad Arterial. Rev. Cub. Angiol. y Cir. Cardiovasc. 2002; 3(1): 68-74.
27. Chobanian et al. The Seventh Report of the joint national committee on prevention, detection, evaluation and treatment of high blood pressure. JAMA 2003; 289: 2560-72.
28. Murray MJ. Perioperative Hypertension: Evaluation and Management. ASA Refresher Course Lectura 2002; 51: 1-7.
29. González- Juanatey JR, Mazón- Ramos P, Soria- Arcos F. Barrios Alonso V, Rodríguez- Radial L, Bertomeu- Martínez V. Actualización (2003) de la Guías de Práctica Clínica de la Sociedad Española de Cardiología en HTA. Rev Esp Cardiol 2003; 56: 487-97.
30. Dix P, Howell S. Survey of cancellation rate of hypertensive patients undergoing anaesthesia and elective surgery. Brit J Anaesth 2001; 789-93.
31. Consenso de evaluación del riesgo cardiovascular en cirugía no cardiaca. Revista Argentina de Cardiología. 2005; 73 (5): 391-93.
32. Auerbach A, Goldman L. Assesing and reducing cardiac risk of noncardiac surgery. Circulation 2006; 113: 1361-76.
33. Almendral J, Marín E, Medina O, Peinado R, Pérez L, Ruóz R, Viñolas X. Guías de práctica clínica de la Sociedad Española de Cardiología en arritmias cardiacas. Rev Esp Cardiol 2001; 54: 307-67.
34. Sterhen S. Intraoperative cardiac arrythmias. Annual Refresher Course Lectures. 1998; 234.
35. O` Kelly B, Browners MS, Massie B, Tubau J, Ngo L, Mangano D. Ventricular arrythmias in patients undergoing noncardiac surgery. The study of Perioperative Ischemia Research Group. JAMA 1992 Jul 8; 268(2): 252-3.
36. Lindenauer P. Lipid- lowering therapy and in- hospital mortality following major noncardiac surgery. JAMA. 2004; 291: 2002-9.
37. Iftikhar K, Kullo MD, Donald D, Thomas G. Relation of low cardiorrespiratory fitness to the Metabolic Syndrome in middle- age men. The American Journal of Cardiology. 2002; 90: 234-37.
38. Berneis KK, Graus RM. Metabolic origins and clinical significance of LDL heterogenity. J Lipid Res 2002; 43: 363- 79.
39. Lorenzo C, William K, Hunt KJ, Haffner SM. The Nacional Colesterol Education Program- Adult Treatment Panel lll. International Diabetes Federation and World Health Organization. Definition of the Metabolic Syndrome as predictor of coronary heart disease and diabetes. Diabetes Care 2007; 30 (1): 8- 13.
40. Haffner SM. The Metabolic Síndrome: Inflamation, diabetes mellitus and cardiovascular disease. Am J Cardiol 2006; 97: 3-11.
41. Haffner SM. Metabolic Syndrome and risk of incident cardiovascular events of death. JACC Vol 49. 2007; 4: 403-13.
42. Alpert MA, Hashimi NW. Obesity and the Heart Am J Med Sci 1993; 306: 117-23.
43. ACC/AHA Practice guideline update on perioperative cardiovascular evaluation for noncardiac surgery. 2002.
44. Miller R. The postoperative period. Early Serious Complications specifically related to thoracic surgery in anaesthesia. Fifth Edition, 2000. Churchill Livingstone. 1715-56.
45. Rufs J. Infarto miocárdico perioperatorio en cirugía no cardiaca. Revista Chilena de Urología. 2007; 72(2): 107-10.
46. Yovanovich J. Evaluación del riesgo cardiovascular en cirugía no cardiaca. Rev Med Clin Condes 2007; 18(3):265-71.
47. Fox GS, Whalley DG, Bevan DR. Anaesthesia for the morbidly obese. Experience with 110 patients. Br J Anaesth. 1983; 53: 811. (22)
48. Goubax B, Brunder N, Rancoles- Aime M. Controle perioperatorie del obese. Med Chir (Elsenier, Paris- France) Anesthesíe- Réanimation. 2004; 13: 36-50.
49. Casati A, Putzu M. Anesthesia in the obese patient. Pharmacokinetic considerations. J Clin Anest 2005; 17: 134-45.
50. Ogunnaike BO, Jones SB, Jones DB, Pronost D, Whitten CW. Anesthetic considerations for bariatric surgery. Anesth Analg 2002; 95: 1793-05.
51. AltermattF, Brandes V. Obesidad Mórbida y Anestesia. Problemas y soluciones. Revista Chilena de anestesia. 2004; 33: 106-14.
52. Gruñid SM. Does a diagnosis of Metabolic Syndrome have value in clinical practice? Am. J. Clin Nutr 2006; 83: 1248- 51.
53. Grundy SM, Cleeman JI, Daniels SR, Donato KA, Eckel RH, Franklin BA et al. Diagnosis and management of the Metabolic Syndrome: an American Heart Association / National Heart, Lung and Blood Institute Scientific Statement Circulation 2005; 112 (17): 2735- 52.
54. Despres JP. Health consequences of visceral obesity. Ann Med 2001; 3: 534-41.
55. Arcaro G, Cretti A. Insulin causes endotelial dysfunction in humans: Sites and mechanisms. Circulation. 2002; 105: 576- 82.
56. Fruehwald E, Schultes B. Hiperinsulinemia causes activation of the hypotalamus- pituitary- adrenal axis in humans. Int J Obes Relat Metab Disord 2001; 25: Suppl 1: 538- 40.
57. Kahn R. The Metabolic Syndrome (Emperador) wear no clothes. Diabetes Care 2006; 29: 1693- 6.
58. Frayn KN. Adipose tissue and the insulin resistance syndrome. Proc Nutr Soc. 2001; 60: 375-80.
59. Adami JF, Ravera G, Marinari GM, Camerini G, Scopinaro N. Metabolic Syndrome in severely obese pacients. Obes Surg 2001; 11: 543- 45.
60. Crook ED. The genetics of human hypertension. Semin Nephrol 2002; 22: 27-34.
61. Kuchta KF. Patophysiologic changes of obesity. Anaesthesiology Clin N Am 2005; 23: 421-29.
62. Martínez- Martínez P. Anestesia regional en el paciente con obesidad mórbida. Revista mexicana de Anestesiología. 2006; 29: 234-36.
63. Adams JP, MurphyPG. Obesity in anaesthesia and intensive care. Br. J Anaesth 2000; 85: 91-108.
64. Collighan NT, Bellamy MC. Anaesthesia for the obese patient. Curr Anest and Crit Care 2001; 12: 261-66.
65. Pérez MG. Estado actual de los cuidados Postoperatorios en Cuba. Conferencia. Resúmenes Vl Congreso Nacional de Anestesiología y Reanimación. Anestesiología 2000. Habana Cuba.
66. Resucitation Council UK. Advanced Life Support Course Provider Manual, 4th Ed London: Resucitation Council. 2000.
67. Wei- Jei L, Ming- Te H, Wev W, Ching Mei L, Tai- Chi Ch. Effects of Obesity surgery on the Metabolic Syndrome. Arch Surgery 2004; 139: 1088- 92.
68. López D, Lagarda J. Síndrome Metabólico y Resistencia a la insulina. Anesthesiology. 2008; 108 .
69. Ruotolo G, Howard BW. Dyslipidemia of the MS Curr Cardiol Rep 2002; 4: 494-99.
70. Magro- López AM, Molinero de Miguel E, Sáez- Meabe Y, Narváez- Gofinondo I, Sáez de la Fuente- Chivite JP, Sagastogoitia- Gorostiza JD et al. Prevalencia de los principales factores de riesgo cardiovascular en mujeres de Vizcaya. Rev Esp Cardiol 2003; 56: 783-8.
71. Bonora E, Formentini G, Calcaterra F, Lombarda S, Marini F, Zenari L, et al. Estimated insulin resistance is an independent predictor of cardiovascular disease in type 2 diabetic subjects. Diabetes Care 2002; 25: 1135-41.
72. Ford ES, Li C, Imperatore G, Cook S. Age, sex and ethnic variations in serum insulin concentration among US youth: findings from the National Health and Nutrition Examination Survey 1999- 2002. Diabetes Care. 2006; 29: 2605- 11.
Artículo recibido: Febrero 19, del 2009
Modificado: Mayo, 8, del 2009
Aprobado: Junio 5, del 2009
Hospital Militar Central Dr. Luis Díaz Soto