Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Cubana de Anestesiología y Reanimación
versão On-line ISSN 1726-6718
Rev cuba anestesiol reanim vol.12 no.1 Ciudad de la Habana jan.-abr. 2013
ARTÍCULO ORIGINAL
Dolor crónico o persistente
Chronic or persistent pain
Dr. Víctor José Vasallo Comendeiro, Dra. Susel Arjona Fonseca, Dra. Yelaine Fernández Romaguera, Dr. Joel Rondón Acosta, Dra. Lisbeth Quevedo Álvarez
Hospital Militar Central «Dr. Luis Díaz Soto». La Habana, Cuba.
RESUMEN
Introducción: la carencia de experiencia en el tratamiento del dolor crónico en el hospital «Dr. Luis Díaz Soto», determinó la implementación de la consulta de dolor crónico.
Métodos: se realizó una investigación en 2 etapas. La primera (descriptiva), diseñada para aproximarnos al comportamiento del dolor crónico en el hospital sede de la investigación (incidencia) y la segunda (cohorte), para evaluar la efectividad de 2 propuestas terapéuticas analgésicas.
Resultados: se evidenció errores de diagnóstico, al no dominar conceptos esenciales de la temática en cuestión, predominó el sexo femenino (61 %), con una edad promedio de 52,6 años; las especialidades que más remitieron a la consulta de dolor crónico fueron: oncología (201 casos), ginecología (137 casos) y ortopedia (68 casos). La combinación de tramadol-paracetamol-piroxican-amitriptilina fue más eficaz que la de cosedal-paracetamol-piroxican-amitriptilina, con menos efectos indeseables y mayor posibilidad de ajuste de dosis. El tiempo promedio de resolución del síntoma dolor fue de 19 ± 4 días, las consultas promedio fueron de cuatro, y el alta promedio se logró a los 151 días. Los síntomas reaparecieron en 16 casos y en solo 9 no fue posible controlarlos de manera óptima.
Conclusiones: implementar una consulta de dolor crónico permitió atender a pacientes aquejados por este tipo particular de dolor, conocer su comportamiento en la institución, e implementar medidas que mejoraron su calidad de vida.
Palabras clave: dolor crónico, analgésicos, antiinflamatorios no esteroideos, agentes adyuvantes, resolución de síntomas, evolución temporal.
ABSTRACT
Background: the lack of experience in the treatment of chronic pain in "Luis Díaz Soto" Central Military Hospital led to the implementation of a consultation for chronic pain.
Methods: research was done in two stages. The first, (the descriptive stage) was designed to come closer to the behaviour of chronic pain in the hospital in which the investigation was done and the second (the cohort phase) was intended to evaluate the effectiveness of two analgesic and therapeutic proposals.
Results: diagnostic mistakes were shown which also revealed that there was no control of the essential concepts of the subject matter of the investigation. The sex that predominated was the female one (61%) and the average age was 52,6 years. The specialties that referred the most patients to the chronic pain consultation were: Oncology (201 cases), Gynaecology (137 cases) and Orthopaedics (68 cases). The combination of tramadol-paracetamol-piroxicam-amitriptyline was more effective than the one of cosedal-paracetamol-piroxicam-amitriptyline, with less undesirable effects and higher probabilities of dose adjustment. The average time resolution of pain symptoms was 19 ± 4 days. The average number of consultations was four and the average patients´ discharge was achieved at the 151 days of treatment. Symptoms reappeared in 16 cases and in only 9 cases it was impossible to control them in an optimal way.
Conclusions: the implementation of a consultation for chronic pain allowed us to attend patients suffering from this particular type of pain, to know their behaviour in this hospital and to implement measures that improve their quality of life.
Key words: chronic pain, analgesics, nonsteroidal anti-inflammatory drugs (NSAIDs), adjuvant agents, symptom solution, temporary evolution.
INTRODUCCIÓN
El conocimiento que sobre dolor se dispone hoy en día ha permitido un mejor acercamiento a los pacientes que lo sufren, facilitando igualmente una clasificación más exacta. El dolor crónico se ha definido indistintamente por su duración o por sus efectos indeseables en los pacientes. Aunque esta definición ha sido criticada por la escasez de datos sobre como este persiste por un periodo de tiempo tan largo, e incluso ante la existencia de otros criterios difundidos y empleados.1 La medicina del dolor es un campo independiente respecto a otras áreas de estudio, por lo que numerosos profesionales requieren entrenamiento y certificación como especialistas para dedicarse a ella y así prescribir agentes, realizar técnicas invasivas o ambos, con un propósito paliativo.2,3
Considerar el dolor crónico como un problema de salud todavía hoy suscita discrepancias, tal como lo plantea Blyth,4 tanto por la inexistencia de datos fidedignos como por los costos asociados que en situaciones como estas se desarrollan. Incluso para algunos entendidos es un factor determinante de cuadros depresivos e intentos suicidas,5 por lo que meditar sobre su tratamiento debe convertirse una prioridad. Las definiciones han debido transitar por las intensas discusiones de los comités técnicos que las han realizado, pero no cabe dudas que el factor temporal es quien mejor lo define. La definición aceptada por el comité taxonómico de la Sociedad Internacional para Estudio del Dolor (IAPS por sus siglas en inglés) en función del tiempo de evolución es la más aceptada.1
El objetivo trazado fue caracterizar a los pacientes afectados por dolor crónico y establecer la efectividad de dos propuestas analgésicas, en el hospital «Dr. Luis Díaz Soto», para lo cual se describió el grado de dolor inicial, el alivio progresivo logrado, y la efectividad de las dos estrategias analgésicas utilizadas.
MÉTODOS
Se realizó un estudio en dos fases. La primera, de tipo descriptiva, de corte transversal entre enero y diciembre de 2011, que permitió la caracterización de los pacientes en cuanto a sexo, edad, especialidad que remitía, tiempo de remisión de los síntomas, número de consultas y tiempo de alta. Y la segunda, intervencionista, de tipo cohorte prospectiva, para comparar dos alternativas terapéuticas.
Se atendieron los pacientes que asistieron a consulta entre enero de 2011 y enero de 2012. Se emplearon como criterios de inclusión la presencia de cuadro de dolor de más de 60 días de permanencia, tratados con analgésicos y antiinflamatorios no esteroideos (AINEs), y que determinara trastornos del sueño y de las actividades diarias del paciente. Como criterios de exclusión se tuvieron en cuenta una duración del dolor de menos de 60 días, y la no prescripción de terapia analgésica. Como excluyente se tuvo en cuenta la inasistencia a la consulta que no permitiera la colecta de datos útiles para la investigación.
Como instrumento principal de medición del dolor se empleo la escala visual análoga, en su forma reducida (1 al 10).
Deontología. Se utilizaron para esta investigación los criterios de la Asociación Médica Mundial (Protocolo Helsinki) en su versión actual para investigaciones en humanos, como forma de garantizar la protección ética de los pacientes en estudio, por lo cual se obtuvo el consentimiento informado de los pacientes en la primera consulta.
En la investigación se procesaron las variables edad, sexo, diagnóstico, modalidad terapéutica, complicaciones, número de consultas recibidas y tiempo de resolución Los grupos de trabajo se conformaron según el tipo de intervención farmacológica a realizar (segunda fase), posterior a ello, y en los plazos establecidos se recogió la información para su procesamiento.
Como instrumento principal de mensuración del grado de dolor presente en la primera consulta y del alivio o presencia evolutiva se empleo la escala visual análoga (EVA).
Instrumento principal de mensuración
Se empleó la escala visual análoga (EVA), como instrumento para determinar el grado de analgesia o dolor. Esta fue elegida por su fácil de aplicación y efectividad en sujetos operados.
0 Analgesia total
1-3 Dolor ligero
4-6 Dolor moderado
7-9 Dolor intenso
10 Dolor insoportable
Esquemas terapéuticos empleados
· Grupo 1: recibió como prescripción una combinación de tramadolparacetamol-piroxican-amitriptilina.
· Grupo 2: recibió la combinación de cosedal-paracetamol-piroxican-amitriptilina.
Adicionalmente se remitieron pacientes para ser evaluados por la especialidad de psicología, al departamento de neurofisiología, y al servicio de anestesiología de la institución sede para realizar bloqueos terapéuticos cuando se consideró necesario.
Procesamiento estadístico: Se procesaron los datos con el paquete estadístico SPSS versión 11.5 en español. Se calcularon, para las variables cuantitativas, la distribución de frecuencia y los acumulados y para las cualitativas, la distribución de frecuencia y porcentajes. Como estadígrafos no paramétricos se emplearon la prueba de Chi Cuadrado, la de los rangos con signos de Wilcoxon, así como medidas de tendencia central para variables cuantitativas y para las cualitativas expresadas numéricamente, todas con una significación del 95 % (p < 0,05).
RESULTADOS
Se atendieron un total de 420 pacientes entre enero de 2011 y enero de 2012. De ellos 61 % (256) fueron del sexo femenino y el resto, masculino (fig. 1). La edad promedio de todos los sujetos fue 56,2 años y las especialidades que más remitieron pacientes a esta consulta fueron oncología, ginecología, y ortopedia.
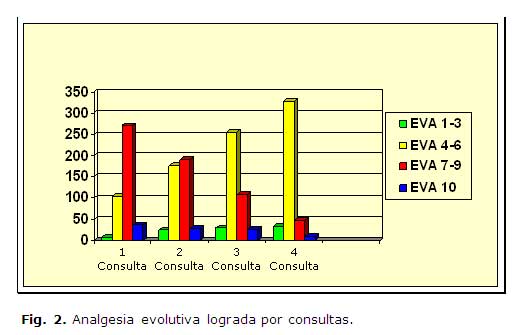
La evolución del dolor, en cuanto a intensidad se refiere, se consideró adecuada, si analizamos que en la primera consulta 308 casos (73,33 %) tenían gradaciones de dolor entre 7 y 10 por la EVA; mientras que en la segunda consulta se redujo a 219 (52,14 %) y en la tercera a 134 (31,90 %). Aunque en algunos casos el tiempo de evolución fue prolongado, se logró una mejoría del síntoma independientemente de la modalidad terapéutica utilizada. Como se aprecia en la figura 2, a la tercera consulta, 60,9 % (256) de los casos tenían una reducción de la intensidad del dolor con una EVA en 4 y ya en la cuarta, 78,3 % referían igual disminución.
Puede observarse en la tabla que a la tercera consulta el número de pacientes en los que se logró alivio del dolor fue alto (324 [77,14 %]). El tiempo promedio de resolución sintomática de 151 días, es admisible (tabla).
En solo 8 pacientes de los 210 tratados con la combinación de tramadol- paracetamol-piroxican-amitriptilina se presentó mareos, náuseas, e hipotensión arterial, por lo que se consideró como una tolerancia adecuada. A la combinación cosedal-paracetamol-piroxican-amitriptilina, se le atribuye una mayor relación con episodios de estreñimiento, así como dificultad para el fraccionado de dosis intermedias (especialmente en relación con el cosedal).
Del total de pacientes, 72 fueron remitidos a psicología, al considerarse en la consulta inicial que el componente afectivo era un aspecto determinante del dolor, mientras otros 38 se negaron a asistir a esta interconsulta, aunque en ellos a magnitud del dolor no se correspondía con la causa. De los 11 pacientes evaluados psicológicamente, en 7 (mujeres), se encontró antecedentes de intentos suicidas previos y 6 refirieron trastornos de personalidad atendidos anteriormente.
Se efectuaron exámenes por el departamento de neurofisiología en 42 pacientes, se demostró alteraciones de la conducción periférica en 31, predominantemente en individuos con afecciones ortopédicas y neuroquirúrgicas, lo que podría reforzar el diagnóstico de dolor neuropático.
Se remitió a 22 pacientes para que les aplicaran bloqueos terapéuticos, esta cifra aunque baja, estuvo determinada por algunos factores: el primero, que no existía una clínica de dolor para efectuarlos, y el segundo, la mala terapéutica empleada inicialmente en estos casos, lo que determinó que las estrategias empleadas, aunque con diferencias, lograran la resolución sintomática.
DISCUSIÓN
Las características generales de la muestra en cuanto al sexo y la edad fueron similares. Dentro de las enfermedades causales más frecuentes el cáncer (colón, pulmón y próstata) y la enfermedad inflamatoria pélvica, seguidos del síndrome doloroso regional complejo tipo I y el dolor lumbar ocuparon los lugares cimeros. Esto coincide con las descripciones realizadas por otros autores y, por supuesto, con las tendencias reportadas por organismos regionales e incluso sin grandes diferencias para diferentes regiones geográficas,6 coincidiendo también entre los grupos estudiados.
En la segunda etapa del estudio se emplearon dos estrategias terapéuticas: la combinación de tramadol-paracetamol-piroxican-amitriptilina, y la de cosedal-dipirona-piroxican-amitriptilina. Esto se realizó así, pues eran los analgésicos y adyuvantes producidos por la industria médica cubana, y disponibles en el mercado.
El empleo de tramadol y cosedal ofreció una analgesia muy parecida; en nuestra opinión, el tramadol en gotas es muy ventajoso en cuanto a variación de la dosis, según lo relatado por los pacientes. Si bien su sabor amargo, descrito por los pacientes como «algo desagradable» provoco algún inconveniente, estos se adaptaron rápido y buscaron formas de ingerirlo (al congelarlo lo ingirieron en forma de perlas, con lo cual se solucionó esta dificultad). En aquellos a los que se prescribió cosedal, se apreció un incremento de episodios de estreñimiento, el cual pudo ser tratado, y no llegó a convertirse en un inconveniente que requiriese la suspensión del tratamiento una vez iniciado.
Al compararse ambos grupos terapéuticos, se encontró que las dos estrategias resultaron efectivas; el tramadol, por la posibilidad de dosificación cada 12 horas y la no tan alta incidencia de efectos indeseables, asociado lógicamente al grado de alivio alcanzado, que condicionó una restauración de la integridad del bienestar perdido.
Se observó un incorrecto tratamiento del síntoma dolor en la mayoría de los pacientes determinado por inadecuadas prescripciones analgésicas, tanto en agentes, combinaciones, como empleo horario, lo que determinó su persistencia e interferencia con sus actividades habituales. En aquellos en quienes apareció el síndrome doloroso regional complejo, esto determinó un retraso importante en su reincorporación sociolaboral, y en dos sujetos, atrofia con deformidad del miembro superior.
Un logro indiscutible de las estrategias implementadas es que pudo lograrse alivio del dolor en la primera semana de tratamiento, a pesar de haberlo padecido por periodos que oscilaron entre 60 y 90 días. Autores como Barondess7 abogan por la implementación de medidas de control del dolor, que en casos como los estudiados, mejoren su calidad de vida, o logren restaurar el estado de salud afectado. Incluso se reconoce el papel responsable de la cirugía en la aparición y perpetuación de dolor crónico, específicamente del que se trata mal,8 con inadecuadas dosis de fármacos, lo que se constituye en no pocos casos en un factor de riesgo. Esto ha sido fehacientemente demostrado por Katz,9 al igual que el papel beneficioso de aplicar medidas de control del dolor precoces y efectivas. Sin embargo puede apreciarse que a medida que transcurrió el tiempo, e independientemente del transcurrido, la mayoría de los pacientes experimentaron alivio considerable del síntoma dolor.
Hace ya algunos años se plantea la relación entre la aparición de estados dolorosos crónicos y sujetos con personalidad predisponerte, lo que valdría la pena considerar a la hora de enfrentarnos a ellos, pues tal como refiere Rocker,10 los aspectos psicosociales pueden emplearse como un predictor de estos estados, y también como herramienta para establecer conductas progresivas en estos casos particulares.
Autores como Finnerup y Jensen11 expresan su criterio acerca del papel que el trauma físico asociado o no a las alteraciones de la esfera psicológica como mecanismo de producción, desempeña en la aparición del dolor crónico posterior a la cirugía, y recomiendan tratarlos de manera convencional, aunque reconociendo que el fracaso terapéutico en estos casos puede estar determinado por el tiempo y tipo de lesión establecido. En este punto es preciso considerar que un grupo nada despreciable de pacientes, tanto por su cantidad como por su frecuencia, desarrollan eventos después de intervenciones quirúrgicas o traumas de origen diverso, que merecen continuar ser estudiados además de tratados.
Por todo lo anterior se puede concluir que, el dolor mantenido por períodos de de más de 60 días, aparece con frecuencia en nuestro entorno asistencial. El empleo de terapias combinadas ofrece una buena alternativa terapéutica, permite mejorar el estado de los pacientes, y reverte la pérdida del estado de salud. Las afectaciones psicológicas constituyen un elemento a considerar en estos sujetos, igual que la presencia de lesión nerviosa posterior a trauma quirúrgico.
REFERENCIAS BIBLIOGRÁFICAS
1. MacRae WA, Dvies HTO. Chronic postsurgical pain. In: Crombie IK, Linton Croftp, Von Korff M, Le Reschel, editors. Epidemiology of pain. Seatle: IASP Press; 1999. p. 125-42.
2. Kujjpers T, Van Middelkoop M, Rubistein SM, Ostelo R, Verhajen A, Koes BW, et al. A systematic review of the effectiveness of pharmacological interventions for chronic pain non-specifics low back pain. Eur Spine J. 2011;20:40-51.
3. Tuerner JA, Deyo RA, Loeser JD, Von Korff M, Fordyce WE. The importance of placebo effects in pain treatment and research. JAMA. 1994;271:639-53.
4. Blyth FM. Chronic pain: Is it a public health problem? Pain. 2008;137(3):465-66.
5. Gureje O. Treating chronic pain in the context of comorbid depression. Pin. 2008;134(1-2):3-4.
6. Lippe PBC, David J, Crossno R, Gitlow S. The first national Pain Medicine Summit final summary report. Pain Medicine. 2010;11:1447-68.
7. Barondess JA. The care of the patients. Pharos 2011 (Summary) 7-10.
8. Mancrae WA. Chronic postsurgical pain: 10 years on. Br J Anaesth. 2008:101:77-86.
9. Katz J, Seltser Z. Transition from acute to chronic pain: risk factors and protective factors. Expert Rev Neurother. 2009;9:723-44.
10. Hinrichs-Rocker A, Schultz K, Jarvinen I, Lefering R, Simanski C, Neugebauer EA. Psychosocial predictors and correlates for chronic post-surgical pain (CPSP) a systematic review. Eur J Pain. 2009;13:719-30.
11. Finnerup NB, Jensen TS. The evidence for pharmacological treatment of neuropatic pain. Pain. 2010;150:573-81.
Recibido: 30 de marzo de 2012.
Aprobado: 28 de julio de 2012.
Dr. CM. Víctor José Vasallo Comendeiro. Hospital Militar Central «Dr. Luis Díaz Soto». Correo electrónico: ismmds@infomed.sld.cu