Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Anestesiología y Reanimación
versión On-line ISSN 1726-6718
Rev cuba anestesiol reanim vol.13 no.2 Ciudad de la Habana Mayo.-ago. 2014
ARTÍCULO ORIGINAL
Opioides epidurales asociados a bupivacaína para analgesia postoperatoria en gestantes preeclámpticas cesareadas
Epidural opioids associated with bupivacaine for postoperative analgesia in preeclamptic pregnant women undergoing cesarean delivery
Dr. Omar Seguras LLanesI, Dra. Ana Teresa Echevarría HernándezII, Dr. Luis Felipe Hernández LuacesII, Dra. Kalima Fitó FernándezII
I Hospital Militar Central "Carlos J. Finlay". La Habana, Cuba.
II Hospital Militar Central "Dr. Luis Díaz Soto". La Habana, Cuba.
RESUMEN
Introducción: la combinación de opioides y anestésicos locales epidurales en la paciente cesareada se ha empleado en el tratamiento del dolor postoperatorio; pero poco estudiada y empleada en la gestante preeclámptica.
Objetivo: determinar la eficacia de la asociación de opioides con bupivacaína para anestesia epidural, como estrategia de control del dolor postoperatorio en pacientes preeclámpticas cesareadas.
Método: se realizó un estudio longitudinal, prospectivo y analítico durante el período 2008-2011, conformado por 56 gestantes preeclámpticas cesareadas bajo anestesia epidural en el hospital "Dr. Luis Díaz Soto", distribuidas aleatoriamente en dos grupos según el opioide añadido a la bupivacaína: grupo T (bupivacaína + tramadol); y grupo F (bupivacaína + fentanil). Se evaluaron durante el perioperatorio: variables hemodinámicas y respiratorias, efectos adversos y calidad de la analgesia postoperatoria durante las seis primeras horas. Los resultados se procesaron con un nivel de confiabilidad de 95 %.
Resultados: náuseas y vómitos durante el intraoperatorio fueron más frecuentes en el grupo T (p>0,05). En el grupo F predominó la somnolencia y el prurito (p= 0,000). No hubo repercusión neonatal. La mayoría de las pacientes (73,21 %) se mantuvo estable durante el postoperatorio. Fueron detectadas complicaciones cardiovasculares: hipertensión (19,6 %); hipotensión (19,6 %); taquicardia (14,3 %); bradicardia (14,3 %); y menos frecuentemente contracciones supraventriculares y ventriculares prematuras. La analgesia se consideró satisfactoria en ambos grupos (p> 0,05).
Conclusiones: la asociación de bupivacaína a tramadol o fentanil por vía epidural, es eficaz en el tratamiento del dolor postoperatorio inmediato en gestantes preeclámpticas cesareadas.
Palabras clave: opioides epidurales, dolor postoperatorio, analgesia posoperatoria, preeclampsia.
ABSTRACT
Introduction: the combination of opioids and epidural local anesthetics has been used to treat postoperative pain in women undergoing cesarean delivery. However, the combination has not been widely studied or used in preeclamptic pregnant women.
Objective: determine the efficacy of the association of opioids with bupivacaine for epidural anesthesia as a strategy to control postoperative pain in preeclamptic patients undergoing cesarean delivery.
Method: an analytical prospective longitudinal study was conducted during the 2008-2011 period of 56 preeclamptic pregnant women undergoing cesarean delivery under epidural anesthesia at Dr. Luis Díaz Soto hospital, who were randomly distributed in two groups according to the opioid added to bupivacaine: Group T (bupivacaine + tramadol) and Group F (bupivacaine + fentanyl). The evaluation conducted during the perioperative period included hemodynamic and respiratory variables, adverse effects and quality of postoperative analgesia in the first six hours. Results were processed with a reliability level of 95%.
Results: intraoperative nausea and vomiting were more common in Group T (p>0.05), whereas somnolence and pruritus predominated in Group F (p=0.000). No neonatal repercussions were observed. Most patients (73.21%) remained stable during the postoperative period. The following cardiovascular complications were found: hypertension (19.6%), hypotension (19.6 %), tachycardia (14.3%), bradycardia (14.3%), and to a lesser degree premature supraventricular and ventricular contractions. Analgesia was evaluated as satisfactory in both groups (p>0.05).
Conclusions: the association of bupivacaine with epidural tramadol or fentanyl is effective to treat immediate postoperative pain in preeclamptic pregnant women undergoing cesarean delivery.
Key words: epidural opioids, postoperative pain, postoperative analgesia, preeclampsia.
INTRODUCCIÓN
La hipertensión arterial (HTA) en el embarazo representa un importante problema por sus repercusiones sobre la madre y el feto. El diagnóstico de preeclampsia en la materna se establece ante un incremento en la presión arterial sistólica (PAS) de 30 mmHg, o un aumento de la presión arterial diastólica (PAD) de 15 mmHg, por encima de sus niveles basales, en dos tomas seriadas y separadas por un intervalo mínimo de seis horas. También la presión arterial media (PAM) igual o mayor a 105 mmHg, o el aumento de 20 mmHg sobre la PAM basal, asociado a proteinuria y edemas en miembros inferiores después de las 20 semanas de gestación se consideró diagnóstico de preeclampsia.1,2 La determinación en una sola ocasión de una (PAD) mayor de 110 mmHg es suficiente para diagnosticar HTA inducida por el embarazo, al igual que cifras mayores de 140/90. Afecta de preferencia a las nulíparas y es más frecuente en las edades tempranas de la vida. Es un trastorno multisistémico de causa multifactorial y cuando es severo puede producir daño hepático, renal, cerebral y de la coagulación, que afecta la perfusión placentaria hasta un 50 %, lo que reduce el flujo al feto y acarrea desnutrición y retardo del crecimiento intrauterino.3-5 Por su frecuencia, es considerada por la OMS como un problema de salud prioritario.3
En Cuba tiene una incidencia de 10-12 % y mortalidad neonatal de 35 %, por lo que se considera un grave problema materno y perinatal.5
La frecuente indicación de cesárea en este tipo de paciente tiene en el control del dolor postoperatorio (PO) un pilar esencial. Este control produce múltiples beneficios: mejoría de la función pulmonar; atenuación de los niveles de catecolaminas; disminución de la presión arterial; mejor respuesta metabólica; mejoría del flujo útero-placentario; mantenimiento de la inmunocompetencia; movilización temprana; rápida incorporación a la lactancia; disminución de la estadía hospitalaria.6,7 La combinación de opioides con anestésicos locales tiene un efecto sinérgico, permite reducir las dosis y prolongar el bloqueo incluso en el período PO inmediato, con una mejor analgesia postquirúrgica.6,8
En el Hospital "Dr. Luis Díaz Soto", se emplean opioides epidurales en cesárea asociados a anestésicos locales, pero no se ha investigado su uso en la gestante preeclámptica. En esta investigación se utilizan fentanil y tramadol como adyuvantes de la bupivacaína.
Constituye el objetivo de esta investigación, determinar la eficacia de la asociación de opioides (tramadol y fentanil) con bupivacaína para anestesia epidural, como estrategia de control del dolor PO en pacientes preeclámpticas cesareadas durante un periodo de 4 años.
MÉTODOS
Se realizó un estudio longitudinal prospectivo, de tipo analítico desde enero de 2008 a diciembre de 2011 en el HMC Dr. Luis Díaz Soto, sobre gestantes a término con diagnóstico de preeclampsia, anunciadas para cesárea.
El Universo estuvo conformado por todas las gestantes con diagnóstico de preeclampsia admitidas en la institución, a las que se les realizó cesárea para terminar el embarazo en beneficio materno-fetal.
La muestra quedó constituida por 56 grávidas, cuando el período señalado el método elegido fue la anestesia epidural y contaban con los siguientes criterios: hemodinamia compensada; sin alergia documentada a los fármacos a emplear, firma de consentimiento informado para formar parte de la investigación. Se excluyeron: aquellas que recibieron analgésicos antes de la cesárea; y las que tenían otro tipo de HTA diagnosticada. El muestreo fue aleatorio simple. Se empleó una tabla de números aleatorios.
Según el opioide utilizado se conformaron dos grupos de estudio de 28 gestantes cada uno: grupo T [bupivacaína + tramadol (100 mg)]; y grupo F [bupivacaína + fentanil (100 5g)].
Las variables estudiadas fueron (de tipo cuantitativas): edad; PAS; PAD; PAM; frecuencia cardiaca (FC) y respiratoria (FR); saturación periférica de O2 (SpO2); y analgesia PO. De tipo cualitativas: efectos adversos (del uso de opioides: náuseas, vómitos, prurito, somnolencia, depresión respiratoria); y complicaciones perioperatorias (HTA, hipotensión arterial, taquicardia, bradicardia, arritmias, anafilaxia, bradipnea).
Se aplicaron los criterios de la Asociación Médica Mundial (Protocolo Helsinki), y las notas de clasificación de Washington 2002 y Tokio 2004 en su versión actual para investigaciones en humanos, como forma de garantizar la protección ética de las personas en el estudio.9
En sala preoperatoria se canalizó una vena periférica con trocar y se comenzó a administrar NaCl 0,9 % a 7-10 ml/kg de peso corporal, 20-30 minutos antes del proceder anestésico y se colocó sonda vesical. A su llegada al quirófano se monitorizó con monitor DOCTUS VI: PAS; PAD; PAM; FC; FR; y SpO2; cada 5 minutos en pre e intraoperatorio, y cada 30 minutos en las 6 horas del PO (según protocolo de la institución). Se colocó a la gestante en decúbito lateral izquierdo y se realizó técnica de anestesia epidural. La dosis de bupivacaína fue de 2 mg/kg de peso corporal. El volumen de la solución anestésica se calculó por el método de Bromage: al final del embarazo existe una distensión de la red vascular del espacio epidural, que queda reducido en un 30-40 %, y hay una mayor sensibilidad a los anestésicos locales debido a altos niveles plasmáticos de progesterona (todo ello disminuye los requerimientos anestésicos); por lo que se redujo el volumen total administrado en 5 mL en cada caso.10
Realizada la técnica anestésica se colocó la paciente en decúbito supino con lateralización del útero hacia la izquierda y se le administró oxígeno humidificado al 40 % por mascarilla facial. Durante el intraoperatorio se pesquisó la presencia de los efectos adversos antes citados. Después del nacimiento se evaluó el estado neonatal mediante test de Apgar al minuto y a los cinco minutos.11 Se aplicó antibióticoprofilaxia endovenosa con cefazolina (2 gr.); y se administró oxitocina IV (20 UI) lentamente, según protocolo.
Al término de la intervención, en la Unidad de Cuidados Postanestésicos (UCPA) se evaluó la calidad de la analgesia según Escala Visual Análoga (EVA) durante cada hora de estancia en la misma (6 horas). Se interpretó: como ausencia de dolor el cero (0) de la escala; como dolor ligero, 1-3; 4-6 como dolor moderado; 7-9, dolor severo; y 10, dolor insoportable. Se utilizó dipirona para analgesia de rescate, a 30 mg/kg/dosis por vía intramuscular en aquellas pacientes con EVA mayor que 3. Y se monitorizaron los parámetros del estudio.
Los datos primarios, se procesaron en forma automatizada. Para la comparación de las medias se aplicó la prueba de Chi cuadrado, con un nivel de confiabilidad de 95 % (a= 0,05). Los pares que resultaron significativos se comprobaron con la prueba HSD Tukey.
RESULTADOS
La tabla 1 refleja la distribución según los grupos y rangos de edades establecidos: predomina el rango entre 15 y 25 años de edad en la muestra obtenida.
La evolución de la PAM intraoperatoria fue similar en ambos grupos (p> 0,05), con descenso gradual de su promedio desde los primeros 5 minutos de realizada la técnica anestésica y paulatino ascenso a los 25 minutos, aproximadamente. Durante el intraoperatorio disminuyó igualmente la FC desde los primeros 5 minutos de realizada la técnica anestésica y durante los primeros 30 minutos, de forma similar en ambos grupos (p> 0,05). A partir de los 35 minutos estas cifras comenzaron a ascender hasta los valores basales aproximadamente. La FR intraoperatoria evolucionó de forma similar en ambos grupos, con un descenso gradual de sus cifras basales. Ningún caso presentó depresión respiratoria. La SpO2 fue similar en ambos grupos (p> 0,05): sus valores mejoraron una vez que se les suministró suplemento de oxígeno a través de mascarilla facial.
La tabla 2 muestra los efectos adversos durante el intraoperatorio: predominaron las náuseas y vómitos en el grupo T, sin significación estadística (p> 0,05). La somnolencia y el prurito fueron más frecuentes en el grupo F, este último de forma significativa (p= 0,000). El puntaje de Apgar de los recién nacidos al minuto fue de 7-9 en el 91,07 %. A los 5 min, El 100 % alcanzó puntuación de 9, No hubo diferencias entre grupos (p> 0,05 %).
En la figura 1 muestra el comportamiento hemodinámico durante el PO, según las categorías estable o inestable. No se evidencian diferencias entre los grupos (p> 0,05) y un 73,21 % se mantuvo estable. Durante el PO se detectaron también, de forma significativa, náuseas y vómitos en el grupo T de forma exclusiva (0,002 y 0,005, respectivamente). La somnolencia y el prurito se presentaron de forma aislada sin diferencias significativas en este periodo, Se detectaron complicaciones cardiovasculares tales como: HTA (19,6 %); hipotensión arterial (19,6 %); taquicardia (14,3 %); bradicardia (14,3 %); y en menor cuantía latidos ventriculares y supraventriculares prematuros.
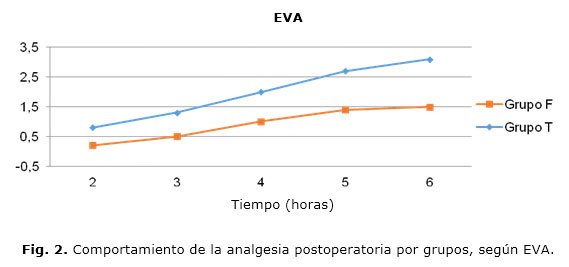
La calidad de la analgesia (figura 2) lograda durante las 6 horas de estancia en la UCPA fue más favorable en el grupo F (p> 0,05).
Hallamos un predominio de preeclampsia entre mujeres jóvenes (15-25 años); siguen en frecuencia las mayores de 35, lo cual coincide con lo publicado por Calvillo Chávez y Arguedas Quesada de la Sociedad Española de Gineco-Obstetricia (SEGO), quienes afirmaron que esta entidad es mucho más común en mujeres jóvenes nulíparas y también en mayores de 35 años, con algún grado de tendencia familiar.10,12
La inestabilidad hemodinámica como consecuencia del bloqueo simpático derivado de la técnica empleada, se previó con rellene vascular. Además, con esta técnica el bloqueo se instaura de forma gradual, lo que permitió anticipar los eventos y tomar medidas que minimizaron estos cambios.13
El síndrome de hipotensión supina por compresión aorto-cava se evitó lateralizando el útero hacia el lado izquierdo de la gestante, con la cuña de Cradford bajo su glúteo derecho.10
La FC promedio mostró un leve descenso después de realizada la técnica anestésica y hasta los 30 minutos. La disminución progresiva de este parámetro se interpretó como una consecuencia del bloqueo simpático. Resultado que coincide con los mostrados por Arias y Bracho Riquelme.14,15
La FR disminuyó de forma similar en ambos grupos, entre rangos normales y no se publicó ningún caso de depresión respiratoria, Bracho et al, mediante la asociación de bupivacaína o levobupivacaína con fentanil, obtuvieron similares resultados.15
La administración epidural de opioides puede producir depresión respiratoria cuando estos alcanzan el centro de control reflejo de la respiración en la cara ventral del bulbo raquídeo, que sigue un patrón bifásico, dosis dependiente: por la estimulación directa de los receptores ì en el tronco cerebral se reduce la sensibilidad de este centro a los hidrogeniones y se eleva el umbral del estímulo respiratorio hipóxico.15
Predominaron las náuseas y vómitos en el grupo T, En un meta-análisis realizado por Afolabi et al,15 quienes incluyeron 16 estudios clínicos aleatorizados y un total de 1586 pacientes cesareadas, encontraron que la anestesia neuroaxial tiene mayor riesgo de náuseas y vómitos que la anestesia general.16 La emésis también se predispone después de inyectar opioides epidurales al activar estos la zona de quimiorreceptores disparadores que están alrededor del IV ventrículo.17 Este predominio en el grupo T no fue significativo, Semejantes resultados encontraron los estudios publicados por Vasallo Comendeiro y Fernández Romaguera.18
La somnolencia predominó en el grupo F durante el intraoperatorio. El mecanismo de acción que provoca este efecto secundario no está claro, aunque parecen estar implicados los sistemas dopaminérgicos y no dopaminérgicos, por la acción directa del opioide sobre receptores centrales ubicados en el núcleo accumbens.18
El prurito estuvo presente de forma significativa (p=0,000) durante el intraoperatorio en el grupo F, resultado que remeda los estudios realizados por Whizar Lugo.17 Los opioides son liberadores de histamina; además, se plantean mecanismos centrales mediados por un reflejo espinal transmitido por un "centro medular del picor", asociado al núcleo espinal del nervio trigémino.18
No hubo repercusión neonatal en este estudio: todos los recién nacidos obtuvieron puntuación Apgar normal.8,9Varios autores afirman que la estabilidad bioparamétrica de la madre influye positivamente en el bienestar del producto, porque la inestabilidad del flujo sanguíneo útero-placentario aumenta el riesgo de complicaciones del neonato.14,18
La hemodinamia durante el PO fue estable en la mayoría de las pacientes, observadas bajo estricta monitorización similar al intraoperatorio. Se tuvo en cuenta la posibilidad de inestabilidad hemodinámica frecuente en la gestante preeclámptica, pues aún circulan mediadores responsables de las manifestaciones clínicas de la entidad en este periodo, Después de haber descartado el dolor como causa de hipertensión se administró hidralazina por vía IV, Se previó la aparición de convulsiones con la administración de sulfato de magnesio por vía IV en cinco pacientes desde el periodo preoperatorio.
La analgesia postoperatoria fue superior en el grupo F, Según Bracho et al, la respuesta analgésica que obtuvieron fue mayor cuando usaron fentanil como adyuvante de la anestesia epidural. Sin embargo, no se obtuvio en esta serie significación estadística con respecto al grupo T, Al igual que Vasallo et al, quienes emplearon 100 mg de tramadol como adyuvante de la bupivacaína por vía epidural en pacientes cesareadas, los resultados obtenidos fueron satisfactorios.15,18 Otros estudios han demostrado que fentanil a dosis de 50-100 lg como adyuvante de bupivacaína 0,5 %, proporciona mayor alivio del dolor que el anestésico local solo, aumentando la duración y la calidad de la analgesia.15,17
En esta investigación, la asociación fentanil + bupivacaína proporcionó alivio del dolor de modo confiable y más prolongado; sin embargo, los efectos adversos (prurito y somnolencia) se presentaron con mayor frecuencia en este grupo. No se presentó depresión respiratoria en ninguna paciente.
Es preciso resaltar que el dolor en la operación cesárea se inicia cuando la incisión quirúrgica estimula a nociceptores periféricos que activan a fibras aferentes A delta y C. Después del procedimiento quirúrgico, las contracciones uterinas activan mecanorreceptores que liberan mediadores responsables de producir dolor. Se desencadenan los mecanismos de sensibilización periférica y central (aumenta la frecuencia de los impulsos que llegan al asta dorsal y se reduce el gradiente entre los umbrales de reposo y despolarización), lo que provoca alodinia e hiperalgesia.
En el periodo PO la paciente experimenta dolores muy intensos debidos al efecto de los oxitócicos sobre el útero herido, que ha comenzado un movimiento contráctil para lograr reducir su tamaño en pocos días. Por ello la analgesia es más difícil de lograr en este tipo de cirugía, donde además prevalecen otros factores: ansiedad; cambios emocionales; las expectativas de la madre ante el nacimiento; el umbral al dolor; la edad; y la escolaridad.6,7,18
Se concluye que la administración de opioides (tramadol y fentanil) asociados a bupivacaína por vía epidural en pacientes preeclámpticas no repercute en la hemodinamia materna. Sus efectos adversos son escasos y de fácil control, proporciona una adecuada analgesia postquirúrgica que no afecta la evaluación Apgar del recién nacido.
REFERENCIAS BIBLIOGRÁFICAS
1. Pacheco J. Preeclampsia/eclampsia: reto para el ginecobstetra. Acta Med Per 2006;23(2):21-26.
2. Vélez D. Síndrome hipertensivo asociado al embarazo. Rev Per Ginecol Obstet 2010;56:310-31.
3. Huang CJ, Fan YC, Tsai PS. Differential impacts of modes of anaesthesia on the risk of stroke among preeclamptic women who undergo caesarean delivery: a population-based study, Br J Anaesth, 2010;105:818-826,
4. Moffett A, Hiby SE. "How does the maternal immune system contribute to the development of pre-eclampsia?" Placenta 2007; 28 Suppl A: S51-6.
5. Orizondo R, Preeclampsia-eclampsia. En Caballero López A. Terapia Intensiva, La Habana, Ciencias Médicas Ed; 2008, pp. 1295.
6. Echevarría Hernández Ana Teresa. Preemptive analgesia versus analgesia preventiva. Rev Cubana Anestesiol Reanim [revista en la Internet]. 2012 Abr [citado 2012 Dic 16];11(1):37-47. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1726-67182012000100006&lng=es
7. Pérez JT. Fisiopatología del dolor agudo: alteraciones cardiovasculares, respiratorias y de otros sistemas y srganos. Rev Cubana Anestesiol Reanim 2012 [Consultado en: Diciembre 2012];11(1). Disponible en: http://bvs.sld.cu/revistas/scar/vol_11_1_12/ane04112.htm
8. Pérez Guirola Y. ?Son ztiles los opioides y adyuvantes en el dolor agudo? Rev Cub Anest Rean 2012 [Consultado: diciembre de 2012];11(1). Disponible en: http://bvs.sld.cu/revistas/scar/vol_11_1_12/ane07112.htm
9. Declaración de Helsinki de la Asociación Médica Mundial. Consultado Abril 2007. URL disponible en: http://www.wma.net/s/policy
10. Calvillo A, Jaime F, Murillo J. Manejo anestésico de la preeclampsia y sus complicaciones: estudio retrospectivo, A S Sin 2008;2(2):52-54.
11. Vilaplana Santaló Carlos Antonio. Centenario del nacimiento de Virginia Apgar (1909-2009). Rev Cubana Anestesiol Reanim [revista en la Internet]. 2011 Ago [citado 2012 Mayo 16];10(2):84-90. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1726-67182011000200002&lng=es
12. Arguedas JA. Hipertensión arterial en el embarazo. Actualización médica periódica. 2009. Consultado: Agosto 2009. URL disponible en: http://www.ampmd.com
13. Gorián CE. Manejo espinal de la analgesia posoperatoria. Manejo perioperatorio del dolor, Rev Mex Anest, 2007;30(Supl 1):S246-248.
14. Arias S, Montes C. Bupivacaína al 0,25 % epidural en la analgesia de parto, efectos hemodinámicos en la madre y feto, An Fac Med 2006;67(3):12-22.
15. Bracho R, Estupiñan J. Resultados preliminares de la aplicación de analgesia obstétrica epidural usando bupivacaína con o sin fentanilo. Rev Fac Med UNAM. 2006;49(2):121-24.
16. Afolabi BB, Lesi AF, Merah NA. Regional versus general anaesthesia for caesarean section, Cochrane Database of Systematic Reviews 2006, Issue 4, Art, No, CD004350, DOI:10,1002/14651858.
17. Whizar V, Valle O, Reyes MA. Hipoalgesia postoperatoria con opioides neuroaxiales. Consultado: Septiembre 2013. URL disponible en: educa@educafma.org
18. Vasallo VJ, Fernández Y, Hernández LF, Rivas JR. Analgesia epidural con tramadol en la operación cesárea. Rev Cubana Anest Rean. 2008; [Consultado: Septiembre 2013]7(3). Disponible en: http://bvs.sld.cu/revistas/scar/vol 7-3-08/scarsu308.htm
Recibido: 20 de diciembre de 2013.
Modificado: 26 de enero de 2014.
Aprobado: 26 de febrero de 2014.
Dr. Omar Seguras Llanes. Hospital Militar Central "Dr. Carlos J. Finlay". La Habana. E-mail: abuelos@infomed.sld.cu