INTRODUCCIÓN
Las alternativas terapéuticas son numerosas para el adecuado control del dolor posoperatorio intenso. Este es el que acompaña las intervenciones quirúrgicas de tórax y hemiabdomen superior y la cirugía correctiva de la columna vertebral.1 El control inadecuado del dolor severo aporta complicaciones significativas en todos los órganos, en muchos casos estas complicaciones pueden conducir a la muerte.2,3
Los diferentes protocolos y guías prácticas de actuación consideran como alternativas los bloqueos regionales con anestésicos locales y opioides vs. opioides parenterales mediante técnicas de infusión continua. Ambas se sustentan con una evidencia científica y se consideran recomendación A para el tratamiento del dolor intenso.4,5
Las técnicas neuroaxiales tienen ventajas sobre las parenterales en lo que a intensidad del dolor se refiere y a la evolución de las variables espirométricas y por tanto, ofrecen menos complicaciones respiratorias y cardiovasculares.6,7,8,9,10 Otra alternativa a las vías anteriormente descritas, resulta la administración intratecal de opioides.11,12 A pesar de los tiempos de analgesia de hasta 24 h, la imposibilidad de administración continua por un tiempo mayor limita su utilidad en las intervenciones que provocan dolor intenso.
Con independencia de las alternativas analgésicas, se reconoce que el dolor posoperatorio debe ser adecuadamente tratado para evitar complicaciones por su evolución a dolor crónico (grado de recomendación B) y que el abordaje debe ser multimodal (grado de recomendación A).13
El dolor posoperatorio en la cirugía de tórax y hemiabdomen superior no solo se considera intenso, sino que tiene un fuerte componente neuropático. Ello se debe a que en ocasiones el paciente sufre dolor como parte del cuadro clínico de la enfermedad que motiva la intervención. Además, durante la intervención quirúrgica se produce compresión mecánica de los nervios intercostales, sección de estos e irritación. Estos elementos motivan que el dolor postoracotomía y de abdomen superior sean asociados con más frecuencia a una evolución crónica, y su control resulta difícil.14
Sobre esta base se aplican los conocidos anticonvulsivantes como parte del tratamiento multimodal del dolor, de probada eficacia en el dolor neuropático. En este grupo sobresalen la pregabalina y gabapentina, que actúan sobre los canales del calcio. Varios metaanálisis informan baja puntuación del dolor y disminución del consumo de opioides con la administración de este grupo de medicamentos adyuvantes en combinación con opioides intravenosos.15,16,17,18,19,20,21,22,23,24,25
La gabapentina es segura, con pocos efectos colaterales como: somnolencia, cefalea, diarreas, confusión y nauseas; además no tiene importantes interacciones con otros analgésicos. Igualmente la pregabalina (PGB) tiene efectos analgésicos y ansiolíticos, con una potencia seis veces superior a la gabapentina por el canal de calcio presináptico. Ambos fueron aprobados para uso en el dolor neuropático en 2004 por la FDA y el Reino Unido.26
Las capacidades antinociceptivas de los gabapentoides fueron reconocidas en la mitad de la década de los 90, casi 10 años después de que fueran aprobados para su empleo en la epilepsia. No existe unanimidad respecto al empleo de estos agentes en todos los países, especialmente por su uso como anticonvulsivante, trastorno de ansiedad generalizada y manejo de dolor crónico de tipo neuropático, ya sea neuropatía diabética periférica o neuralgia posherpética. Por tanto, los empleos fuera de estas categorías podrían ser considerados “off-label”, pero se acepta como regular. Su empleo en otras condiciones, como lo son el dolor neuropático de origen central (por ejemplo, el dolor central secundario a lesión de médula espinal) y como parte de analgesia multimodal en el perioperatorio, aún es controversial, pero con evidencia a favor de su efectividad. El número de ensayos clínicos a la fecha, prospectivos y aleatorizados publicados, que evalúen el papel de la pregabalina en el escenario de dolor posoperatorio es muy limitado, pero los resultados son prometedores en términos de alivio del dolor, consumo de opioides y efectos secundarios al uso de estos.17,18 La dosis empleada en los mencionados estudios osciló entre 50 y 300 mg.
Los gabapentoides no solo son efectivos al ser utilizados con analgésicos sistémicos; también producen resultados similares al ser combinados con técnicas neuroaxiales. La administración oral de gabapentina produce una disminución en los requerimientos de analgesia epidural controlada por el paciente en cirugía de miembro inferior.20
La gabapentina (PBP), administrada por vía intratecal en ratas, revirtió la hiperalgesia térmica inducida por la sustancia P. El hecho de que la potencia de pregabalina sea mayor si se administra por vía intratecal apoya el dato que la médula espinal es el principal foco de la actividad analgésica.17,18
La sensibilización de las neuronas del asta dorsal contribuye a la cronificación de la sensibilidad característica de los estados de dolor crónicos inducidos por lesión hística por neuropatía. La prevención de la fase de inducción dolorosa derivada del uso de PGB en este modelo de dolor posoperatorio produjo efectos analgésicos que duraron varios días.18
Aunque existe evidencia suficiente que sustenta su uso en el dolor crónico, no está bien establecida su importancia en el dolor agudo posoperatorio.27,28 Por tanto, el objetivo de esta investigación es evaluar la efectividad analgésica y seguridad de la gabapentina en el tratamiento del dolor tras cirugía de tórax y abdomen superior.
MÉTODOS
Se realizó un estudio causiexperimental, comparativo y prospectivo con los pacientes anunciados para cirugía de tórax y abdomen superior en el servicio de Anestesiología y Reanimación, en el periodo de abril de 2015 a mayo de 2017, en el Hospital Clínico Quirúrgico “Hermanos Ameijeiras”.
El universo estuvo constituido por todos los pacientes programados para cirugía electiva de hemiabdomen superior o tórax.
Criterios de inclusión: Pacientes con estado físico I-III según el ASA, programados para cirugía electiva de hemiabdomen superior o tórax, sin alergias conocidas a los gabapentoides.
Criterios de exclusión: Pacientes con antecedentes de insuficiencia renal o compromiso hepático.
Criterios de salida: Pacientes que por su estado clínico no cooperen para la recogida de la información.
La muestra quedó conformada por 30 pacientes que cumplían los criterios de selección y que fueron asignados consecutivamente a dos grupos de tratamiento de 14 y 16 pacientes cada uno. Se confeccionó una base de datos mediante la aplicación del Excel 2007, procesada con el programa estadístico SPSS versión 20.
Grupos de tratamiento
Grupo G: (n = 14) Recibió tratamiento con gabapentina 100 mg oral el día antes de la intervención y cada 12 h en el posoperatorio hasta las 24 h.
Grupo C: (n = 16) Recibió la analgesia convencional pautada para este tipo de intervención.
Operacionalización de las variables
Grupo de estudio: Según el grupo asignado.
Edad: Se considera la edad cronológica en años cumplidos.
Sexo: Sexo biológico, según sea femenino o masculino.
Evaluación del dolor posoperatorio a las 6 h, 12 h, 24 h de finalizada la intervención quirúrgica según la Escala Visual Análoga (EVA) (anexo 1).
Necesidad de analgesia de rescate: Teniendo en cuenta la necesidad de usar otros analgésicos diferentes a los pautados por persistir el dolor.
Complicaciones posoperatorias: Se recogerán durante el periodo de 24 h a partir de la llegada del paciente al posoperatorio. Se considerará Sí cuando aparece alguna de las complicaciones descritas a continuación y No cuando no aparecen.
Complicaciones hemodinámicas: Hipotensión arterial: Se considera si TAD menor de 60 y TAS menor de 90. Arritmias: Si aparecen trastornos del ritmo o la conducción según monitorización eléctrica.
Complicaciones respiratorias: Depresión respiratoria: Si la frecuencia respiratoria es menor de 8 o saturación de oxígeno por pulsioximetría menor de 90 %.
Complicaciones digestivas:Náuseas y vómitos: Según lo refiera el paciente o sea constatado por la arcada o la eyección del contenido gástrico.
Depresión del estado de conciencia: Si se aprecia somnolencia, letargo, bradipsiquia.
Los resultados se recogen por el autor, en el modelo de recolección de datos, en el posoperatorio.
Procederes anestésicos
Se canalizó vena periférica a la llegada del paciente al preoperatorio. Se administró medicación preanestésica con midazolam a razón de 0,1 mg/kg endovenoso 30 min antes de la cirugía. A la llegada del paciente al quirófano se monitorizó por métodos no invasivos la tensión arterial sistólica, diastólica y media, la frecuencia cardiaca, electrocardiografía y la saturación de la hemoglobina con el oxígeno, diuresis, CO2 espirado.
Se colocó al paciente en posición de decúbito lateral para colocar catéter epidural o paravertebral.
Una vez concluida la intervención, los pacientes fueron trasladados a la sala de cuidados posanestésicos, donde se continuó la monitorización cardiorrespiratoria y se administró el analgésico pautado para cada grupo de estudio. Se evaluó la calidad de la analgesia según la escala visual análoga (EVA) (anexo 1) a las 6 h, 12 y 24 h de la salida del quirófano por el autor.
Se solicitó el consentimiento de participación de forma libre e informada (anexo 2), documento que deben firmar y que garantiza confidencialidad y anonimato. Se recogió la información por un observador (autor), en una planilla confeccionada al efecto (anexo 3).
RESULTADOS
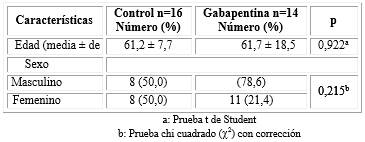
Esta muestra fue homogénea en relación a la edad y el sexo. La edad media en ambos grupos de tratamiento fue similar. Para el grupo control la media fue de 61,2 ± 7,7 años y para el grupo de la PGB de 61,7 ± 18,5 años. Predominó el sexo masculino en el grupo PGB y en el grupo control el femenino. No existieron diferencias significativas entre grupos p 0,922. (Tabla 1).
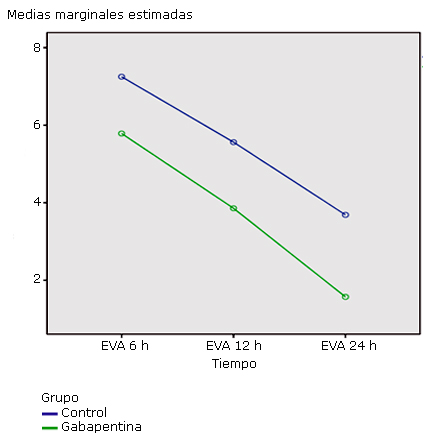
Con los resultados de la escala análogo visual (EVA) aplicada a los dos grupos se pudo demostrar, desde el punto de vista estadístico, que existieron diferencias significativas (p<0,001) entre ellos y en los diferentes tiempos (p < 0,001). Los pacientes a los que se les administró gabapentina tuvieron una mayor reducción de los valores de la EVA, es decir, tuvieron menos dolor con respecto al grupo control. Además, existió efecto del tiempo en ambos grupos pues a medida que avanzó el tiempo existió disminución significativa de la intensidad del dolor. (Fig)
Todos los pacientes incluidos en el grupo control requirieron analgesia de rescate. Los que recibieron gabapentina requirieron analgésicos de rescate en 71,4 % de los pacientes. No requirieron otro analgésico 28,6 % (p=0,037). A pesar que existieron diferencias significativas el pequeño número de la muestra pudo sesgar este resultado.
Existió un consumo significativamente mayor de antiinflamatorios no esteroideos y de anestésicos locales en el grupo control que cuando se administró la gabapentina. (Tabla 2)
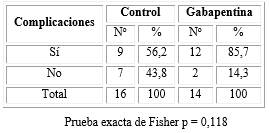
Las complicaciones resultaron, en sentido general, más frecuentes con la gabapentina (85,7 %), aunque sin diferencias significativas entre grupos de tratamiento (p = 0,118) (Tabla 3).
Las complicaciones no fueron graves ni ocasionaron traslado a la unidad de cuidados progresivos. Algunas de ellas no son atribuibles al fármaco y sí a la presencia del dolor o como parte del posoperatorio habitual de las intervenciones de gran complejidad. Se recogió como más frecuentes la hipotensión e hipertensión arterial. Las náuseas y vómitos tuvieron mayor incidencia en el grupo de PGB y la taquicardia en el grupo control. Sin embargo, en ningún caso ello resultó significativo.
DISCUSIÓN
Aun cuando los tamaños de muestras son pequeños, existió homogeneidad según un grupo de variables iniciales, lo cual garantiza la comparación entre ellos.
El tipo de intervención quirúrgica en nuestra serie es considerada dolorosa, ocurre sección de planos musculares y de nervios por lo que el dolor tiene un componente neuropático y resulta de difícil control con evolución a la cronicidad hasta en 60 % de los casos.33
Aunque los opioides constituyen las drogas de primera línea para el control del dolor tras procedimientos quirúrgicos dolorosos como el que se trabaja, existen otros grupos de medicamentos que, ya sean solos o combinados con los opioides, tienen eficacia demostrada en el tratamiento del dolor posoperatorio, con la ventaja añadida de disminuir los efectos colaterales secundario a la administración de opioides.34,35 En tal condición se encuentran los anestésicos locales, los antiinflamatorios no esteroideos, los inhibidores del receptor NMDA, la clonidina y dexmetomidina. La ketamina se considera propiamente analgésica o adyuvante. En revisión de Medline36 desde 1966-1998, se concluyó que su aplicación es controversial, aunque como adyuvante es útil en el tratamiento del dolor agudo posoperatorio. De igual manera la pregabalina y gabapentina potencian el efecto antinociceptivo de los diferentes analgésicos. Estas propiedades fueron descritas en la década de los 90, casi 10 años después de su aplicación como antiepilépticos. Se asocian con menor consumo de opioides; sin embargo, el impacto que estos tienen en el tratamiento del dolor posoperatorio descansa en la cualidad de disminuir el dolor al movimiento, incluso a los tres meses de la intervención quirúrgica. La capacidad de disminuir el dolor dinámico no la tienen los opioides, por lo que la combinación de estos con los gabapentoides incrementa la calidad de la rehabilitación respiratoria y la deambulación precoz.37,38
En un metaanálisis39 de 133 ensayos clínicos se concluyó que la gabapentina reduce la intensidad del dolor en los diferentes tiempos de medición entre 0,71-1,28 puntos de la escala análoga visual. Del mismo modo que reduce en 8,44 mg el consumo de morfina postoperatorio. Un metaanálisis40 similar, que incluyó 9 ensayos clínicos y más de 900 pacientes, demostró que las puntuaciones de la intensidad del dolor disminuyó entre 10 y 6 puntos a las 12 y 24 h respectivamente. Las complicaciones son proporcionales a la dosis administrada.
En ensayo clínico41 que incluyó más de 100 pacientes se demostró que la administración de pregabalina o gabapentina disminuyó los requerimientos de rescate con opioides potentes, al compararlo con placebo y ello estuvo asociado a analgesia superior con menos complicaciones.
De igual modo, en nuestra serie se aprecian menores valores en la puntuación de EVA en el grupo de la gabapentina, sobre todo a las 12 y 24 h. Ello estuvo asociado a disminución de los requerimientos de analgesia de rescate, aunque para esta variable la diferencia no fue significativa.
Las complicaciones que se observan en estas intervenciones son multicausales: ya sea derivadas del dolor y el estrés quirúrgico, de la propia intervención, de los medicamentos o técnicas analgésicas, entre otras. En este estudio no se observaron complicaciones graves, frecuentes en estas intervenciones, tales como la atelectasia e infección respiratoria, lo cual pudiera verse relacionado con la calidad de la analgesia y la rehabilitación temprana.
En un estudio realizado42 con 60 pacientes no se observaron diferencias significativas en cuanto al número de complicaciones en el grupo de los antiepilépticos. Incluso, en otro43) que incluyó 170 pacientes disminuyó la presencia de náuseas y vómitos en el posoperatorio (NVPO). Ello está relacionado con la dosis y con la influencia que tengan estas pautas en los requerimientos de opioides en el posoperatorio.
En este sentido, un metaanálisis(44) que incluyó 581 pacientes, encontró reducción de los efectos indeseables atribuibles a los opioides con una dosis de gabapentina mayor de 900 mg al día. Otros autores(45) recomiendan el empleo de este medicamento en el preoperatorio como profilaxis de las NVPO. En esta serie se aprecia un incremento no significativo de las náuseas y vómitos en el grupo de la gabapentina y que pudiera estar relacionado con el empleo en dos pacientes de opioides potentes en el rescate de la analgesia. Sin embargo, sería útil incrementar el número de pacientes a los que se les aplica el fármaco en el futuro para obtener resultados más certeros.
De cualquier modo, la incorporación de este medicamento como parte de una pauta de analgesia multimodal, iniciado desde el preoperatorio, ofrece ventajas demostradas de acuerdo a la evidencia revisada. Ello se hace más relevante en el contexto de los protocolos de analgesia no opioide y en la recuperación precoz de los pacientes intervenidos quirúrgicamente.(46) Aunque aún controversial,(47) un rol adicional parece tener en la disminución de la prevalencia del dolor posoperatorio persistente.
Se concluye que el empleo de la gabapentina en el posoperatorio contribuye al mejor control del dolor que acompaña a la cirugía de tórax y abdomen superior. Las complicaciones asociadas al fármaco son escasas y no modifican la evolución postoperatoria de los pacientes.