Introducción
En la anestesiología moderna existe un binomio que se debe tener en cuenta: la tromboprofilaxis farmacológica y la anestesia regional. Esta última cada día es más empleada con un mayor número de indicaciones, lo que hace necesario que los pacientes que se intervienen con anestesia regional necesiten mayor control y aplicación de los protocolos de seguridad conocidos.1,2
Ello es así por la alta incidencia de la enfermedad tromboembólica venosa en el período perioperatorio y la elevada prevalencia de la enfermedad trombótica arterial en la población general. Además, las técnicas de anestesia regional se emplean con mayor frecuencia en procedimientos quirúrgicos para los que en tiempos pasados se utilizaba la anestesia general. Para su realización es necesario conservar la hemostasia en niveles óptimos.1,2,3,4
Por lo anterior antes expuesto el objetivo de este estudio es exponer los aspectos fundamentales a tener en cuenta ante pacientes en los que se realizarán técnicas de anestesia neuroaxial y utilizan anticoagulantes y/o antiagregantes plaquetarios como profilaxis de la enfermedad tromboembólica.
Métodos
Se realizó una búsqueda bibliográfica en las bases de datos de Hinari, Ebsco, Scielo, Pubmed, Cubmed, Cocrhane, Google académico, con el empleo de las palabras clave en español tromboprofilaxis; anticoagulación; antiagregación plaquetaria; anestesia neuroaxial; y en inglés: thromboprophylaxis; anticoagulation; platelet antiplatelet; neuroaxial anesthesia.
Se incluyeron revisiones sistemáticas, no sistemáticas, artículos primarios y ensayos clínicos que contemplaran aspectos de las características de los fármacos antiagrentes plaquetarios y anticoagulantes y su implicación en las técnicas de anestesia regional en los idiomas español e inglés que se publicaron en los últimos cinco años.
De los artículos tamizados se excluyeron reanimación de poblaciones especiales como la edad pediátrica y la paciente obstétrica, ya que contemplan variaciones de tratamiento en este contexto clínico.
Anestesia neuroaxial
Se propone que la práctica de la anestesia regional en cualquiera de sus modalidades (neuroaxial o bloqueo periférico, de punción única o con catéter) puede llegar a determinar una reducción significativa tanto en las complicaciones cardíacas y pulmonares como en el sangrado perioperatorio, si se compara con la realización de la anestesia general o de la analgesia basada en la administración de opiáceos.1,5
Condiciones hemostáticas mínimas
Para la realización de las técnicas antes mencionadas, es imprescindible el mantenimiento de una hemostasia efectiva, objetivo primordial de todo anestesiólogo. La definición de los valores de las pruebas de laboratorio que hablan a favor de este proceso son controvertidos, aunque la mayoría de los estudios toman como consenso una cuantificación mínima de plaquetas de 50 000 × 109, International normalized ratio (INR por sus siglas en inglés) igual o inferior a 1,5; tiempo de tromboplastina activado (TPT por sus siglas en inglés) igual o inferior a 45”.1,5
Incidencia de hemorragia espinal
Dentro de los aspectos de mayor relevancia se encuentra la posibilidad de complicación hemorrágica, sobre todo cuando la técnica regional se practica en el neuroeje.2,6
Horlocker TT comunicó la formación de un hematoma espinal tras la realización de una técnica regional en pacientes con tromboprofilaxis. Se registra una frecuencia de hematoma espinal de 1:150 000 luego de una anestesia epidural y de 1:220 000 después de una anestesia subaracnoidea.1,5,6,7
Los factores de riesgo que la propician son el género femenino, edad avanzada, cirugía ortopédica, espondilitis anquilopoyética, insuficiencia renal, coagulopatías, uso de fármacos antitrombóticos, múltiples intentos de inserción y retirada del catéter epidural en el neuroje.8,9,10,11
Aunque estudios recientes avalan que son más frecuentes cuando se lleva a cabo doble antiagregación plaquetaria, por la combinación de fármacos anticoagulantes y antiagregantes plaquetarios, o la coexistencia de los medicamentos con enfermedades como la insuficiencia renal; dichos elementos son válidos también como complicaciones de bloqueos de nervios periféricos, como el bloqueo del plexo lumbosacro.1,8,9,10,11
Recomendaciones de seguridad específicas
Las recomendaciones específicas en relación con cada uno de los fármacos anticoagulantes y antiagregantes que se emplean en la práctica clínica diaria se basan en sus aspectos farmacocinéticos y farmacodinámicos.1,11,12,13
Dentro de las cuestiones farmacocinéticas, se considera que la vida media del fármaco y su dosis es la más importante; también debe tenerse en consideración el tiempo necesario para alcanzar el pico plasmático y el protocolo recomendado de administración, en relación con el momento de la realización de la técnica anestésica.1,14,15
Específicamente, se considera que un intervalo de seguridad de dos vidas medias es el tiempo adecuado para conseguir una hemostasia, en la cual la realización de la anestesia regional no se vea comprometida.1,5,14,15
Para los antiagregantes se debe tener en cuenta el mecanismo de acción, duración de la inhibición de la agregación plaquetaria, con la distinción de si se trata de la inhibición de toda la vida de la plaqueta (aspirina) o solo durante el tiempo en que el fármaco se encuentra en plasma, como los antiinflamatorios no esteroideos con capacidad antiagregante. Por otro lado, existe la posibilidad de que los metabolitos del fármaco posean también capacidad antiagregante como en el caso del clopidogrel o diferencias en la capacidad de antiagregación en relación con la dosis del fármaco, aspecto que debe tenerse en cuenta en relación con la aspirina, en que se considera que una dosis baja, entre 75 y 200 mg cada 24 h, no determinaría la necesidad de establecer un tiempo de seguridad para efectuar la técnica regional, pero no así en el caso de la administración de dosis superiores.1,3,13,14,15,16,17
Consideraciones sobre los fármacos antiagregantes plaquetarios y las técnicas regionales
La realización de una técnica regional neuroaxial o regional periférica en un paciente bajo los efectos de la aspirina no conlleva ningún incremento de riesgo de sangrado en la punción.
En relación con la dosis de aspirina, se debe considerar sin riesgo una dosis entre 75 y 200 mg al día (todas ellas dosis antiagregantes).
La realización de una técnica regional neuroaxial o periférica en un paciente bajo los efectos de clopidogrel o la ticlopidina no está recomendada hasta que transcurra el tiempo de seguridad de 7 días.
En todos los casos, es imprescindible la valoración de cada paciente en relación con el riesgo inherente a la realización de una técnica regional o anestésica general.1,3,13,14,15,16,17
Heparina de bajo peso molecular (HPBM)
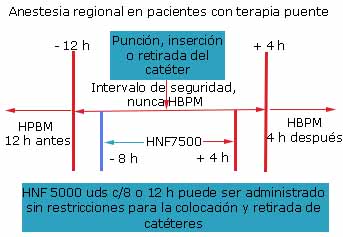
Cuando la HBPM se administra en régimen de tromboprofilaxis, la anestesia neuroaxial se realizará al menos 12 h tras la administración de la última dosis del fármaco; la profilaxis se puede iniciar en el posoperatorio a partir de las 4 h de la técnica anestésica. Tras la técnica epidural, la retirada del catéter no se realizará antes de 12 h desde la administración de la última dosis del fármaco y no menos de 4 h antes de la dosis siguiente (Fig.).
En el caso de administración de la HBPM a dosis terapéutica, el tiempo de seguridad establecido es de 24 h desde la última administración de la HBPM hasta la punción y/o inserción del catéter.1,4,5,6,7,8,9
Heparina no fraccionada (HNF)
Si se debe administrar HNF intravenosa antes de la realización de una técnica anestésica regional, esta deberá posponerse al menos 8 h tras la HNF y se deberán solicitar pruebas de coagulación y recuento deplaquetas antes de la punción. Si se quiere administrar la HNF tras la punción, se esperará 4 h después de la realización de la técnica neuroaxial. Si la técnica resultó hemorrágica, no se recomienda la administración de HNF al menos hasta 6 h después (Fig.).
Si la dosis de HNF es profiláctica a 5000 unidades por vía subcutánea cada 8 o 12 h no tiene restricciones para la anestesia regional, colocación y retirada de catéter epidural o inyecciones espinales.1,4,5,6,7,8,9
Anticoagulantes orales antagonistas de la vitamina K (AVK)
Es recomendable la monitorización del INR antes de realizar cualquier bloqueo central. Con un INR inferior a 1,5 no suele existir mayor riesgo; si el INR está entre 1,5 y 1,75, el riesgo parece aumentado, pero la decisión final dependerá de la evaluación individual de cada paciente; si el INR es superior a 1,75, se contraindica el bloqueo neuroaxial.1,2.3,4,5,6,7,8,9
Además, si a un paciente al cual se le ha colocado un catéter se le debe anticoagular, es recomendable que se realice con un fármaco distinto a los AVK, (preferiblemente HNF) hastala retirada del catéter.
Se aconseja que los pacientes bajo efectos de un fármaco AVK sigan una pauta de retirada de éstos y de sustitución por otro anticoagulante como las HBPM antes de un acto quirúrgico.
Evidentemente, la sustitución por una HBPM o por HNF implica la necesidad de mantener las recomendaciones que se establecieron con anterioridad para estos fármacos según se administren a dosis profilácticas o terapéuticas.
La pauta de sustitución aconsejada debe ser variable en función del riesgo trombótico o hemorrágico de cada paciente según el riesgo inherente a éste y a la propia intervención quirúrgica (habitualmente se aconseja que los pacientes de alto riesgo trombótico reciban una HBPM a dosis terapéuticas y los de bajo riesgo, una HBPM a dosis profilácticas, pero se debe estudiar cada caso de forma personalizada).1,6,7,8,9,10,11
Medidas de seguridad específicas para las técnicas de anestesia neuroaxial
Informar al paciente del riesgo adicional.
Evitar la realización de técnicas de anestesia/analgesia neuroaxial en aquellos pacientes con tendencia conocida al sangrado.
Evitar la realización de técnicas de anestesia/analgesia neuroaxial en los pacientes que presentan disminución significativa de la coagulación a causa de la administración de fármacos antitrombóticos en el periodo previo a la anestesia.
Usar agujas de calibre pequeño.
El inicio de la tromboprofilaxis debería ser retrasada si durante la inserción de la aguja de punción espinalse produce una punción hemorrágica.
La retirada del catéter epidural debe ser realizada cuando el efecto anticoagulante de la tromboprofilaxis sea mínimo.
Si la tromboprofilaxis se realiza con AVK, como la warfarina, se recomienda evitar la analgesia con catéter epidural continuo al menos que hayan transcurrido 48 h de la última dosis. En caso de que se inicie tromboprofilaxis con estos fármacos en una persona con catéter epidural continuo para analgesia y este deba retirarse, se hará cuando el INR sea inferior a 1,5.
Si se utiliza conjuntamente analgesia epidural con fármacos antitrombóticos, los pacientes deben observarse para detectar cualquier signo o síntoma que haga sospechar compresión medular: debilidad, entumecimiento de extremidades inferiores, disfunción intestinal o vesical, o dolor de espalda de nueva aparición.
Preferir bloqueos de nervios periféricos frente a técnica neuroaxial en caso de tromboprofilaxis.
Realizar abordajes al neuroeje por vía medial o central, nunca lateral porque los vasos sanguíneos a este nivel están localizados lateralmente, el espacio peridural es más ancho por el centro que lateralmente y el ligamento amarillo es más grueso centralmente.
Preferir la anestesia intradural que la epidural.
Recomendable técnica de punción única frente a cateterización continúa.
Si se utiliza catéter epidural, no introducirlo más de 3 cm en el espacio.
Si existe sospecha de hematoma espinal, el diagnósticopor imagen y la decisión de un tratamiento quirúrgico precoz o de actitud expectante en función del tipo de hematoma y de las manifestacionesclínicas del paciente serán fundamentales para reducir el riesgo de parálisis permanente.
En pacientes con tromboprofilaxis usar anestésicos locales de acción corta con bajas concentraciones de opiáceos, para realizar diagnóstico y tratamiento precoz en caso lesión neurológica.
Para la retirada de catéter insistir en los intervalos de seguridad.
Es recomendable que cada hospital que utilice anestesia/analgesia neuroaxial elabore protocolos que abarquen las situaciones más comunes donde se vinculen estas técnicas y la administración de agentes antitrombóticos.
En todos los pacientes en que se lleve a cabo una técnica de anestesia/analgesia neuroaxial, se recomienda su selección adecuada y precaución en el empleo de los anticoagulantes y los antiagregantes.1,2,4,5,6,7,8,9,10,11,14,15,16,17,18
Conclusiones
La indicación de anestesia regional para intervenciones quirúrgicas de pacientes que ingieran fármacos anticoagulantes y antiagregantes plaquetarios cada día es más frecuente, por lo que se hace necesario el cumplimiento de las medidas que eviten la aparición de hematoma espinal según los protocolos de seguridad. Además, es importante tomar en consideración la valoración individual de los pacientes, según los factores que determinan la variabilidad inter- e intraindividual, elemento que posibilita tomar la mejor decisión en cada caso.