Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
MediSur
versión On-line ISSN 1727-897X
MediSur v.8 n.4 Cienfuegos jul.-ago. 2010
Artículos Originales
Revista Científica de las Ciencias Médicas en Cienfuegos
Caracterización de las quemaduras faciales desde la cirugía máxilo facial. Cienfuegos 2005 ? 2007
Eduardo Duarte Marrero,1 Patricia Cristina Jiménez Beato,2
Resumen
Introducción: se realizó un estudio descriptivo, observacional y retrospectivo con 87 pacientes que por sufrir quemaduras faciales, fueron atendidos en el Servicio de Quemados del Hospital General Universitario ?Dr. Gustavo Aldereguía Lima? de Cienfuegos entre enero del 2005 y septiembre del 2007. Objetivo: caracterizar la atención al paciente con quemaduras faciales para contribuir al desarrollo de conocimientos, actitudes y aptitudes médico ? quirúrgicas en el cirujano máxilo facial. Método: la fuente de información utilizada fueron los registros de atención a pacientes en el cuerpo de guardia del Servicio de Quemados y de ellas se seleccionaron los datos que identificaron a los pacientes, así como otros relacionados directamente con las quemaduras faciales. Para cada paciente, se clasificó la quemadura más grave de acuerdo a su extensión y profundidad. Resultados: en este estudio las quemaduras faciales fueron más frecuentes en el sexo femenino, entre los 16 y los 34 años, la causa más frecuente de estas lesiones fue por contacto con líquidos hirvientes, por lo que predominaron las quemaduras dérmicas tipo A, con extensiones entre el 2 y el 4 % del área de la cara. En 44 pacientes se afectaron estructuras centros faciales, por lo que predominó la afectación de las orejas. La cura que más se realizó en la región facial fue la oclusiva con crema de sulfadiazina de plata. Aproximadamente en el 50 % de los pacientes hubo afectación en los órganos de los sentidos, particularmente en los oídos, Conclusión: Las quemaduras faciales constituyen afecciones traumáticas más graves que las de cualquier otra localización por el posible compromiso con las vías aéreas.
Palabras clave: Cara;quemaduras;traumatismos faciales;cirugía oral;
Summary
Characterization of facial burns from maxillofacial surgery. Cienfuegos 2005 - 2007
Background: A descriptive study and retrospective study with 87 patients for facial burns, were treated at the Burn Service of the Hospital General Universitario "Dr. Gustavo Lima Aldereguía "Cienfuegos between January 2005 and September 2007. Objective: To characterize the care of patients with facial burns to help develop knowledge, attitudes and skills medical - surgery in the maxillofacial surgeon. Method: the source of information used were the records of patient care in the emergency department Burned Service and these data were selected that identified the patients as well as other related directly with facial burns. For each patient, more severe burning classified according to their size and depth. Results: In this study facial burns were more frequent in females aged 16 to 34 years, the most common cause of these lesions was in contact with boiling liquids as the predominant type skin burns, with extensions between 2 and 4% of the face area. In 44 patients affected centers facial structures, so predominant involvement of the ears. The priest most used in the facial region was the stop with silver sulfadiazine. Approximately 50% of patients were affected in the organs of sense, particularly in the ears, Conclusion: The traumatic facial burns are more severe conditions than any other location for the possible commitment to the airways.
Key words: Face;burns;facial traumatisms;oral surgery;
INTRODUCCIÓN
Las injurias térmicas posiblemente son tan antiguas como el descubrimiento del fuego, quizás más antiguas que los efectos provocados por los ríos de lava volcánica o los incendios forestales producidos por rayos, que pudieron ser responsables de quemaduras, mucho antes del dominio del fuego por el hombre. (1)
Definir una quemadura implica necesariamente tener en cuenta los trastornos que se originan. Las quemaduras son lesiones producidas por el calor o el frío en sus diversas formas. Independientemente de cuál sea la causa de las quemaduras todas ellas conllevan a la producción de alteraciones histológicas de la piel y la aparición de un síndrome clínico humoral en concordancia con la extensión y profundidad de las lesiones locales. (2)
En la antigüedad, al no existir una terapéutica específica, solo se trataba de mitigar el dolor producido por las quemaduras.
Con el advenimiento del siglo XX se intensificó el estudio de la fisiopatología de las quemaduras y su tratamiento, los investigadores tendieron a separar el tratamiento local del general, al conferirle a este último la importancia que realmente posee en las quemaduras graves, pues amenazan a la vida del enfermo. (3)
Los agentes etiológicos según la duración y la intensidad de su acción, determinan diferentes tipos, por lo que es importante diagnosticar en cada caso con qué clase de lesión se corresponde. Existen múltiples e importantes clasificaciones de las quemaduras, de su estudio se puede concluir que no es suficiente clasificar las quemaduras exclusivamente por su profundidad, sino además por su extensión. (4)
Debemos diferenciar tres términos: escaldaduras, que son las quemaduras producidas por líquidos hirvientes, quemaduras corrosivas: lesiones determinadas por agentes químicos y quemaduras propiamente dichas que son las producidas directamente por el fuego. (2,5)
Es importante señalar que si bien la gravedad depende principalmente de la extensión y de la profundidad de las quemaduras, se deben tener en cuenta otros factores concurrentes: la existencia de afecciones previas a la quemadura, que es un factor agravante, las complicaciones que puedan surgir, las zonas del cuerpo donde se producen, la edad del paciente. En este sentido las quemaduras faciales son consideradas graves por la posibilidad de un compromiso respiratorio. (6)
Así pues las quemaduras según su profundidad se clasifican en:
1- De primer grado: se producen eritemas, pequeñísimas flictenas intraepidérmicas y descamación, histológicamente se produce destrucción de las capas epidérmicas superficiales, sin afectar el estrato de Malpighi. Se realiza la curación espontánea sin dejar secuelas.
2- De segundo grado superficial: se produce destrucción de la epidermis, pero se conservan abundantes folículos pilosos y glándulas sebáceas y sudoríparas, hay formación de grandes flictenas, regeneración espontánea de la epidermis, prácticamente sin dejar secuelas de ninguna clase.
3- De segundo grado profundo: se produce destrucción de la epidermis y de gran parte de la dermis, aunque se conservan en parte los folículos pilosos y las glándulas sebáceas y sudoríparas, la regeneración cutánea es lenta y precaria, con formación de cicatrices imperfectas, a veces queloideas, estas lesiones, cuando el tratamiento es defectuoso, pueden degenerar en quemaduras de tercer grado.
4- De tercer grado: se produce destrucción de todo el espesor de la piel, por lo cual la epidermización solo puede lograrse a partir de los bordes cuando la lesión es pequeña, de lo contrario, sólo se conseguirá la curación mediante la aplicación de injertos.
Lo básico de esta clasificación es que su enfoque permite definir la terapéutica que corresponde a cada caso. (7)
Las quemaduras craneofaciales son proporcionalmente más graves que las de cualquier otra localización, por el potencial compromiso de las vías aéreas superiores debido a la posible inhalación de gases y humo, y/o el edema explicable por la fisiopatología de esta lesión traumática, además por la presencia de los órganos de los sentidos en la cara (ojos --- ceguera, nariz --- anosmia, oídos --- acusia, boca --- ageusia) y por último se debe considerar que epitelizan rápido si no hay infección, por la riqueza de faneras cutáneas y la excelente vascularización del área, pero experimentan más contracción cicatrizal.
Esta investigación que tiene como objetivo: caracterizar el manejo terapéutico de urgencia al paciente que sufre quemaduras faciales.
MÉTODO
Se realizó un estudio descriptivo y retrospectivo con 87 pacientes que por sufrir quemaduras faciales, fueron atendidos en el Servicio de Quemados del Hospital General Universitario ?Dr. Gustavo Aldereguía Lima? de Cienfuegos entre enero del 2005 y septiembre del 2007.
Se incluyeron a todos los pacientes que habían sufrido quemaduras faciales y que sus registros de información contenían todos los datos necesarios para realizar el estudio. Se excluyeron a aquellos que dejaron de cumplir al menos uno de los requisitos de inclusión.
La fuente de información utilizada fueron los registros de atención a pacientes en el cuerpo de guardia del Servicio de Quemados, archivados en esa unidad.
Se analizaron los siguientes datos: edad y sexo, así como otros relacionados directamente con las quemaduras faciales, tales como: el agente vulnerante, la extensión y la profundidad de las quemaduras, las afectaciones en la nariz, orejas y párpados, los signos y síntomas aparecidos, los principios generales del tratamiento inmediato de las quemaduras faciales.
Los datos obtenidos inicialmente fueron transcritos a una planilla confeccionada según criterios de expertos, donde se recogieron las variables específicas del estudio.
Para cada paciente, se clasificó la quemadura más grave de acuerdo a su extensión y profundidad, por lo que se relacionó a cada uno de ellos con una quemadura y de esta forma se facilitó el manejo de los datos y su posterior análisis.
Una vez recogida toda la información necesaria para realizar el estudio, se confeccionó una base de datos, se empleó el paquete estadístico SPSS versión 11.5. Los resultados se muestran en tablas de frecuencias y de relación de variables, expresados en número y porciento.
RESULTADOS
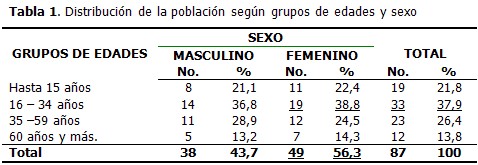
Predominaron las pacientes de sexo femenino, representadas por 49 féminas, que constituyeron el 56,3 % del total de la muestra y los individuos con edades comprendidas entre 16 y 34 años con 33 pacientes para un 37,9 % del total. (Tabla 1).
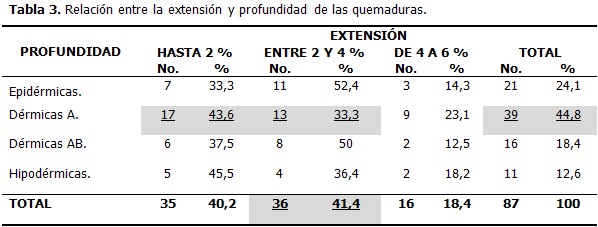
Son más frecuentes las quemaduras por escaldaduras, representadas por 36 casos. Seguidas de las quemaduras por fricción y las producidas por radiaciones solares. (Tabla 2).
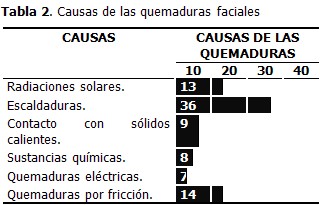
Según la profundidad de las quemaduras predominaron las dérmicas tipo A en 39 pacientes, que representó el 44,8 % del total de las quemaduras, con extensiones hasta 2 y entre 2 y 4 % del total de la superficie facial. Las quemaduras dérmicas profundas e hipodérmicas de 4 a 6 % de extensión requirieron ingreso. (Tabla 3).
En las estructuras que son consideradas centros faciales por su importancia estética, funcional y distintiva, fueron más frecuentes las quemaduras en la zona de las orejas, que constituyeron 21 lesiones, que representan el 47,7 % del total de lesiones por quemaduras, dentro de estas, las intraepidérmicas, que son de mejor pronóstico. En las estructuras centro - faciales fueron más frecuentes las quemaduras epidérmicas de forma general, pues constituyeron el 38,6 % del total. (Tabla 4).
Los signos que caracterizan el proceso inflamatorio agudo, se presentaron en el 69 % de los casos, lo cual es fácilmente entendible teniendo en cuenta la fisiopatología de las quemaduras. El 44,8 % del total de la muestra presentó vesículas hiperestésicas, características de las quemaduras dérmicas tipo A, o sea de segundo grado superficiales. (Tabla 5).

Las curas que más se realizaron fueron las curas oclusivas con cremas, en este caso se utilizó la sulfadiazina de plata que se empleó en el 41,15 % del total de los casos. (Tabla 6).
DISCUSIÓN
Definir las edades y el género de los pacientes que con mayor frecuencia experimentan estas lesiones traumáticas de la cara, permite evaluar la magnitud del problema en el orden social y biológico, pues las posibilidades reparativas de un paciente joven y un adulto mayor a las agresiones físicas, son diferentes, más insuficientes en el adulto mayor, al considerar como Selye, que la respuesta adaptativa del organismo a una agresión está representada por el esfuerzo fisiológico que hace para mantener el equilibrio biológico amenazado.
La cara quemada tiene implicaciones funcionales, psicológicas y la producción de graves secuelas. Estas implicaciones tienen mayor repercusión en la mujer, cuyas exigencias y expectativas estéticas son mayores, por lo que es muy lamentable constatar que estas lesiones son más frecuentes en ellas, en la muestra encontrada en este estudio.
En relación al sexo la literatura plantea que en la infancia el grupo más afectado es el masculino y entre los adultos el sexo femenino, (8) lo cual no coincide totalmente con los resultados de esta investigación, que revelan que tanto en la infancia como en la adultez prevalece la afectación en el sexo femenino.
En un estudio realizado por Harkins, (9) se plantea que en el sexo femenino el mayor número de los accidentes ocurren durante las tareas domésticas y en lo hombres las quemaduras se observaban preferentemente en los obreros manuales. En nuestra sociedad la mujer está encargada de forma mayoritaria de las labores domésticas, por tanto, están más expuestas a accidentes que provoquen quemaduras, por contacto con líquidos calientes, cocinas, etc., en cambio en los hombres estas lesiones son excepcionales y se observan básicamente en aquellos que desarrollan funciones laborales que implican el uso del calor.
Varios autores coinciden en que los niños se queman con mayor frecuencia con líquidos en ebullición (leches, sopas, agua, etc.) mientras que en los adultos las quemaduras se producen más a menudo por el incendio de líquidos inflamables (bencina, queroseno, petróleo, alcohol, etc.). (10)
La mayor proporción de accidentes se observan en el hogar por causa de imprudencias cometidas en ciertas tareas domésticas como lustrar el piso con mezcla de cera y petróleo mediante máquinas enceradoras deficientes, cuyas chispas provocan un incendio, limpiar la ropa con solvente en un ambiente cerrado donde se mantiene un fuego encendido (cocinas), o por sustituir el queroseno por petróleo en los calentadores domésticos. (11)
Harkins, en un informe de la Life Insurance Company, señala que las quemaduras se distribuyen, según el lugar de origen, de la siguiente manera: 83 % por accidentes domésticos, 10 % por accidentes de trabajo, 7 % por accidentes de orden público. (12) Proporciones ligeramente diversas son suministradas por Colebrook, (13) quien afirma que los accidentes domésticos abarcan el 70 % de las quemaduras. De todos modos, la proporción de accidentes en el hogar es siempre la más elevada.
No siempre resulta fácil la inmediata diferenciación de los distintos grados de quemaduras, especialmente en los primeros días después del accidente. Las lesiones de primer y segundo grado superficial se reconocen con bastante facilidad. Las dificultades comienzan cuando se debe diferenciar una quemadura de segundo grado profunda de una de tercer grado en los primeros días consecutivos al accidente. (14,15)
En las quemaduras de primer y segundo grado superficial quedan indemnes casi todos los elementos regenerativos de la piel, por lo cual curan espontáneamente en un plazo de 8 a 10 días, y requieren solamente un tratamiento conservador cuidadoso, a fin de prevenir las infecciones sobreañadidas. (7,16)
En las quemaduras de segundo grado profundo la regeneración de la piel debe lograrse por la proliferación de las células epiteliales provenientes de los conductos de las glándulas sebáceas y sudoríparas y de los folículos pilosos. (16)
La reconstrucción cutánea puede alcanzarse con un adecuado tratamiento conservador, pero se desarrolla con mayor lentitud, y la nueva cubierta epidérmica no tendrá seguramente ni el color ni la elasticidad de la piel normal. En ciertos casos, la evolución indeseable obliga a recurrir a la aplicación de auto injerto. (17,18)
Las quemaduras de tercer grado determinan la pérdida absoluta de todos los elementos regenerativos de la piel, aún de los más profundos. Esto obliga a obtener la reparación mediante el aporte de injertos de piel. En ciertos casos, cuando la quemadura de tercer grado es menos extensa, puede producirse su cicatrización por recubrimiento epitelial desde los bordes, pero este proceso deja a menudo cicatrices defectuosas, hipertróficas o queloideas. (19,20)
Inicialmente resulta muy difícil valorar con precisión la gravedad de las quemaduras de los párpados, salvo en caso de carbonización. En la mayoría de las quemaduras palperales también está afectada una parte considerable del resto de la cara por lo que el tratamiento primario de la quemadura suele realizarse mediante la técnica de exposición, aplicando antibiótico tres veces al día en forma de pomada durante el tiempo que persista el exudado de suero. (21)
En las quemaduras de la región periorbitaria, la córnea debe ser examinada cuidadosamente utilizando contraste de fluoresceína. En caso de lesión corneal, los ojos deben irrigarse con suero salino -para remover los irritantes químicos o las partículas sueltas- y el paciente será remitido al oftalmólogo. (22)
En principio, en toda quemadura de los párpados debemos tratar simultáneamente la conjuntiva y la córnea mediante la aplicación de gotas y pomadas con antibiótico en el saco conjuntival cada 4 horas, y se añade atropina si está lesionada la córnea, lo cual reduce la incidencia de resecación e infección. (22,23)
Si durante el sueño la córnea no puede recubrirse por el párpado superior se debe proceder a su fijación en posición cerrada mediante la colocación de un apósito oclusivo, tiras de esparadrapo o tarsorrafia. (21) La tarsorrafía temprana debe evitarse, ya que aumenta la deformidad palpebral e impide el examen frecuente de la superficie corneal.
La liberación temprana de las contracturas no está indicada a menos que el ectoprión palpebral afecte a la visión. (24)
Las quemaduras moderadas de breve exposición -como las provocadas por llamaradas de una explosión momentánea- suelen ser de grado superficial por lo que una vez que la escara se desprende (entre los ocho y diez días más tarde) podrá comprobarse que la piel subyacente ha cicatrizado. Sin embargo, a menudo existirá una discreta retracción de la piel, que adquiere un aspecto liso y deslustrado, debido a la fibrosis resultante y que si progresa puede dejar una retracción cutánea permanente, especialmente, en los párpados inferiores. (25-27)
El eritema dura largo tiempo y en ocasiones, aparecen pequeñas telangiectasias que pueden llegar a ser un considerable estigma y cuyo tratamiento puede ser llevado a cabo con luz intensa pulsada (IPL) o con la utilización de rayos láser. En estos casos no está indicado el injerto de piel, sin embargo, deberá añadirse piel cuando provoque ectropión o cuando el punto lagrimal esté desplazado del globo ocular. (27,28)
La literatura revisada plantea que la quemadura profunda del oído externo predispone al cartílago auricular a la formación de abscesos, condritis y necrosis, y puede producir verdaderas deformidades e incluso, la pérdida completa de la oreja, argumenta además que la condritis por infección del tejido quemado es la complicación más importante de las quemaduras auriculares y que por tanto, el tratamiento deberá estar enfocado hacia la prevención de esta complicación mediante la aplicación de antibiótico terapia tópica, la sulfadiazina de plata es el medicamento más utilizado, no obstante puede ser usado cualquier otro antibiótico tópico. (29)
Para evitar la presión que es también un importante cofactor en la aparición de condritis se propone la utilización de dispositivos externos -tipo auriculares con forma de copa- que protejan el pabellón auricular quemado de la presión postural. (30)
Se considera que el mayor número de quemaduras auriculares responden bien al manejo conservador, aunque ocasionalmente pueda ser necesaria la cobertura del cartílago expuesto con un injerto de piel o con un colgajo retroauricular o temporoparietal. (29)
Con respecto a las quemaduras en la nariz, al igual que en la boca, se indica la limpieza de la cavidad con soluciones antisépticas y en el caso de la nariz se debe mantener la permeabilidad de la vía aérea y se deben tratar las lesiones de acuerdo a su profundidad y extensión. (31)
El primer examen y cura de un quemado, sobre todo cuando la lesión es grave, decide la conducta a seguir, de ahí la importancia de reconocer precozmente la profundidad de las lesiones. (31)
Se han propuesto diversos métodos para determinar precozmente el grado de profundidad de las quemaduras, de los cuales el Método de González Ulloa y Stevens, que se basa en la evidencia clínica de estas lesiones.
La simple observación clínica, asociada a la necesaria experiencia del observador, permite determinar precozmente y con bastante aproximación el grado de profundidad de las quemaduras. La comprobación de determinados factores, como el aspecto de la zona lesionada, su coloración, las secreciones, la vesiculización, la dureza, la infiltración y la etiología del accidente, son datos suficientes que nos informan, dentro de ciertos límites relativamente precisos, de la profundidad de cada lesión. (32)
Por ejemplo, si la quemadura fue ocasionada por un líquido hirviente, es posible esperar que se haya producido una quemadura de segundo grado profundo, mientras que si el agente causante han sido las llamas, las lesiones serán probablemente de tercer grado.
El tratamiento adecuado de las quemaduras durante la fase aguda puede disminuir la gravedad y la importancia de las secuelas y su principal objetivo es mantener una apariencia aceptable y una adecuada movilidad y expresión facial. (33)
En los quemados graves la lesión cutánea pierde importancia a favor de mantener las constantes vitales del paciente y de proceder al traslado de forma adecuada y rápida a un centro especializado. (33)
Ante un paciente quemado se deben seguir sistemáticamente los pasos sucesivos:
Retirar todas las ropas quemadas y colocar al paciente sobre sábanas estériles. Con el fin de neutralizar el calor, aliviar el dolor y evitar la profundización de la quemadura se deben utilizar irrigaciones de la zona con agua fría durante un tiempo razonable -unos 30 minutos- para no originar hipotermia. Después, colocar al paciente en un ambiente cálido (entre 33º C y 38º C). El agua también servirá para remover los agentes químicos, salvo que la quemadura sea provocada por fósforo, cal o sodio metálico. Tampoco debe usarse lavado abundante de agua en las quemaduras de 3º grado, ni en quemaduras superficiales de 2º grado cuya extensión de superficie corporal quemada (SCQ) sea mayor del 15 %. Es fundamental elevar la cabeza del paciente para evitar el riesgo de asfixia y disminuir la formación de edema facial.
Una vez realizados estos procedimientos, se determina la extensión de la quemadura y se comienza a tratar en consecuencia mediante hidratación, control del dolor y control de la infección. (34)
Se administran analgésicos endovenosos adaptando la dosis relativa a la respuesta hemodinámica. Conseguida la analgesia, se procede a la limpieza y desbridamiento prudente de los tejidos claramente necróticos y a la cobertura de la dermis con antibióticos tópicos, gasa vaselinada o sustituto de piel. (35)
La terapia tópica antibiótica está indicada en quemaduras de segundo grado profundo, tercer grado y segundo grado superficial en la cara y las orejas. Su indicación es relativa en quemaduras de segundo grado menores del 20 % de SCQ y de segundo grado superficial en diabéticos, ancianos o pacientes con riesgo de infección. La terapia tópica antibiótica no es necesaria en quemaduras de segundo grado superficial menores del 15 % de SCQ que puedan cubrirse con sustitutos de piel o vendajes oclusivos. (35)
Respecto al control farmacológico de la infección, la profilaxis con antibióticos sistémicos no está indicada ni en los adultos ni en las quemaduras menores excepto en los niños seriamente quemados -en cuyo caso se aplica durante 48 horas penicilina cristalina contra el estreptococo ?- hemolítico- o en las quemaduras eléctricas por alto voltaje como prevención de una posible infección por anaerobios. (35,36)
En cuanto a la profilaxis antitetánica todos los pacientes con quemaduras significativas deben recibir vacunación antitetánica (toxoide tetánico) si no existe inmunización previa, si se considera incierta o si la última dosis de refuerzo se realizó hace más de 10 años. Además, se deben administrar 250 unidades de inmunoglobulina tetánica. (37)
Una vez que se ha estabilizado al paciente, se realiza el tratamiento local de las quemaduras superficiales, en este sentido se debe tener en cuenta que la eliminación de las ampollas deja una superficie eritematosa con abundante exudado, sin embargo, se aconseja la evacuación de su contenido y dejar que la epidermis actúe como un apósito biológico. El tratamiento consistirá en lavar la zona con antisépticos quirúrgicos 2 ó 3 veces al día, aplicando bacitracina durante unos días hasta lograr un aspecto seco y posteriormente, se aplica crema hidratante abundante y protector solar al menos durante 6 meses. Se pueden tratar con curas diarias en régimen ambulatorio y su curación tarda de 3 a 4 semanas. (38)
Por su parte todas las quemaduras profundas en la cara y el cuello, (de segundo y tercer grado) con extensión mayor del 1 % y aquellas en las que además, se sume afectación cervical y/o sospecha de inhalación de humos deberán ser valoradas en un medio hospitalario, requiriendo observación durante al menos 24 horas. (38)
Estas quemaduras producen un gran edema por lo que el paciente debe dormir con la cabecera de la cama elevada. Ante la aparición de dificultad respiratoria o de edema importante debe considerarse la intubación electiva precoz antes de que se produzca la obliteración de la vía aérea. (38,39)
En las quemaduras de la región facial se utilizan con mayor frecuencia las curas abiertas. Según refiere la literatura, lo cual no coincide con los resultados de este estudio. Tras una limpieza inicial la quemadura se deja al aire y se recubre únicamente por un agente antibacteriano o crema antibiótica tópica específica (sulfadiazina de plata al 1%). (39)
Aunque algunos cirujanos de quemados obtienen resultados cosméticos aceptables en la cara con desbridamientos tangenciales tempranos e injertos laminares, la mayoría prefiere esperar de 14 a 21 días y si la herida no cicatriza, entonces se realiza el desbridamiento tangencial y el injerto. (39)
La aplicación de un injerto debe tener en cuenta las unidades estéticas de la cara. Aunque siempre son preferibles los injertos de espesor total, en las quemaduras extensas se puede recurrir a los injertos de piel laminada de grosor intermedio-grueso (espesor que reduce la contracción del injerto). Sin embargo, se deben utilizar injertos de espesor completo en los párpados inferiores una vez realizada la liberación temprana de la retracción cicatricial o del ectropión post-quemadura. (28)
La elección de la zona donante del injerto se realiza en función de la disponibilidad de piel libre de quemadura. También se han utilizado análogos sintéticos de dermis -que posteriormente son cubiertos con auto injertos laminares muy finos- y se han obtenido unos resultados aceptables. En caso de quemadura con afectación ósea o cartilaginosa puede ser necesario recurrir al uso de colgajos regionales, e incluso, colgajos libres. (28)
En quemaduras de segundo grado superficiales, o sea Dérmicas tipo A de hasta 4 % de extensión, se deben realizar curas expuestas con curtientes, en este caso con merbromin o mercuro cromo. Mientras las curas son más extensas y profundas se requieren las curas oclusivas con cremas (sulfadiazina de plata) para evitar la sepsis en zonas especiales al proveer un aislamiento del área afectada. La cura húmeda se indicó solo en quemaduras epidérmicas, por ser estas muy sintomáticas, para aprovechar el efecto antiinflamatorio de este tipo de cura.
Las quemaduras faciales constituyen afecciones traumáticas más graves que las de cualquier otra localización por el posible compromiso con las vías aéreas.
Referencias bibliográficas
1. Caravallo ME. Cuidados de las quemaduras faciales en niños. Nuestra experiencia / Nursing care of facial burns in children. Our experience. Med infant. 2005 Dic; 12(4):328-30.
2. Younger JR, Fedyk AR, McHenry JG, Blomquist PH. Ocular and facial injuries associated with the use of immersion heaters in an inmate population. Am J Ophthalmol. 2006 Jun; 141(6):1147-8.
3. Stevens M Patricio, Piedra F Carlos, Morales RL. Uso de apósito semi-oclusivo adhesivo en quemaduras faciales / Use of semi-occlusive dressing in facial burns. Rev. Chil. Cir. 2004 Feb; 56(1):57-60.
4. Partridge J. From burns unit to boardroom. BMJ. 2006 Abr; 332(7547):956-9.
5. Bermudez L. Face transplant: is it worth it?. Plast Reconstr Surg. 2006 May; 117(6):1891-6.
6. Kopp J, Bach AD, Kneser U, Horch RE. Application of V.A.C.-therapy during plastic surgical treatment of a bifocal Marjolin ulcer. Zentralbl Chir. 2006 Abr; 131Suppl1:S29-32.
7. Jang YC, Kim YJ, Lee JW, Oh SJ, Han KW, Lee JW, Han TH. Face burns caused by flambé drinks. J Burn Care Res. 2006 Feb; 27(1):93-6.
8. Wallis H, Renneberg B, Ripper S, Germann G, Wind G, Jester A. Emotional distress and psychosocial resources in patients recovering from severe burn injury. J Burn Care Res. 2006 Oct; 27(5):734-41.
9. Foustanos A, Zavrides H. Reconstruction of facial burn sequelae utilizing tissue expanders with embodiment injection site: case report. Acta Chir Plast. 2006; 48(3):103-7.
10. Kosakevitch-Ricbourg L. Psychological aspects of facial trauma. Rev Stomatol Chir Maxillofac. 2006 Sep; 107(4):273-82.
11. Lu F, Gao JH, Ogawa R, Hykusoku H. Preexpanded distant [quot ]super-thin[quot ] intercostal perforator flaps for facial reconstruction without the need for microsurgery. J Plast Reconstr Aesthet Surg. 2006; 59(11):1203-8.
12. Shimotsuma A, Kusumoto K, Ogawa Y. Quantification of mentolabial profile using lateral roentgen cephalography and profile reconstruction by mandibular osteotomy in healthy adults and patients with scar contracture following severe facial burns. Burns. 2006 Ago; 32(5):619-25.
13. Mutaf M, Isk D, Atik B, Bulut O. Versatility of the bilobed cervical skin flap for total ear reconstruction in the unfavorable temporoauriculomastoid region. Plast Reconstr Surg. 2006 Sep; 118(3):652-62.
14. Masaki F. A new category of contact burn resulting from air bag infusión. Burns. 2005 Feb; 31(1):118-9.
15. Baumeister S, Köller M, Dragu A, Germann G, Sauerbier M. Principles of microvascular reconstruction in burn and electrical burn injuries. Burns. 2005 Feb; 31(1):92-8.
16. Wust KJ. A modified dynamic mouth splint for burn patients. J Burn Care Res. 2006 Feb; 27(1):86-92.
17. Siemionow M, Unal S, Agaoglu G, Sari A. A cadaver study in preparation for facial allograft transplantation in humans: part I. What are alternative sources for total facial defect coverage?. Plast Reconstr Surg. 2006 Mar; 117(3):864-72.
18. Mannan A, Ghani S, Clarke A, White P, Salmanta S, Butler PE. Psychosocial outcomes derived from an acid burned population in Bangladesh, and comparison with Western norms. Burns. 2006 Mar; 32(2):235-41.
19. Dini GW, Casagrande W. Misfortune during a blepharoplasty. Plast Reconstr Surg. 2006 Ene; 117(1):325-6.
20. Bhardwaj A, Kidwai SN, Verma V, Nabi N, Ahmad M, Khan RM. Continuous anesthetic insufflation and topical anesthesia of the airway using Trachlight in chronic facial burns. Anesth Analg. 2006 Ene; 102(1):334.
21. Murray JE, Komaroff AL. Health for life. The man who lost his face. Newsweek. 2005 Dic; 146(24):57.
22. Chen TM, Wang HJ, Chou TD. Correction of retrusive chin in the reconstruction of face and neck burns using sliding genioplasty. Burns. 2005 Nov; 31(7):918-20.
23. Horch RE, Jeschke MG, Spilker G, Herndon DN, Kopp J. Treatment of second degree facial burns with allografts--preliminary results. Burns. 2005 Ago; 31(5):597-02.
24. McCleave M, Greenwood J. Burn injuries caused by fire breathing. Burns. 2005 Jun; 31(4):520-3.
25. Burd A. Hydrofluoric acid burns of head and neck. J Burn Care Rehabil. 2005 May; 26(3):291.
26. Witton R, Brennan PA. Severe tissue damage and neurological deficit following extravasation of sodium hypochlorite solution during routine endodontic treatment. Br Dent J. 2005 Jun; 198(12):749-50.
27. Berestizshevsky S, Goldenberg-Cohen N, Friling R, Weinberger D, Snir M. Ocular injury in children from exploding microwaved eggs. Am J Ophthalmol. 2005 Abr; 139(4):718-9.
28. Klein MB, Engrav LH, Holmes JH, Friedrich JB, Costa BA, Honari S, et al. Management of facial burns with a collagen/glycosaminoglycan skin substitute-prospective experience with 12 consecutive patients with large, deep facial burns. Burns. 2005 May; 31(3):257-61.
29. Griffin JE, Johnson DL. Management of the maxillofacial burn patient: current therapy. J Oral Maxillofac Surg. 2005 Feb; 63(2):247-52.
30. Hafezi F, Karimi H, Nouhi A. Aesthetic septorhinoplasty in the burned nose. Burns. 2005 Mar; 31(2):223-9.
31. Klein MB, Moore ML, Costa B, Engrav LH. Primer on the management of face burns at the University of Washington. J Burn Care Rehabil. 2005 Feb; 26(1):2-6.
32. Grossman PH. Treatment of thermal injuries from the CO2 laser. Plast Reconstr Surg. 2003 Ene; 111(1):500.
33. Santucci SG, Gobara S, Santos CR. Infections in a burn intensive care unit: experience of seven years. J Hosp Infect. 2003 Ene; 53(1):6-13.
34. Macedo, Jefferson Lessa S. de Rosa, Simone C. Sepsis in burned patients. Rev. Soc. Bras. Med. Trop. 2003 Nov; 36(6):647-52.
35. Wibbenmeyer L, Danks R, Faucher L. Prospective analysis of nosocomial infection rates, antibiotic use, and patterns of resistance in a burn population. J Burn Care Res. 2006 Abr; 27(2):152-60.
36. Altoparlak U, Erol S, Akcay MN. The time-related changes of antimicrobial resistance patterns and predominant bacterial profiles of burn wounds and body flora of burned patients. Burns. 2004; 30(7):660-4.
37. Erol S, Altoparlak U, Akcay MN. Changes of microbial flora and wound colonization in burned patients. Burns. 2004 Jun; 30(4):357-61.
38. Carsin H, Wassermann D, Pannier M. A silver sulphadiazine-impregnated lipidocolloid wound dressing to treat second-degree burns. J Wound Care. 2004; 13(4):145-8.
Recibido: 30 de diciembre de 2009. Aprobado: 01 de julio de 2010.
Caracterización de las quemaduras faciales desde la cirugía máxilo facial. Cienfuegos 2005 ? 2007. Facultad de Ciencias Medicas Cienfuegos. Calle 51A y Avenida 5 de Septiembre. Cienfuegos, Cuba. CP 55100. Email: eduardodm@jagua.cfg.sld.cu
1Especialista de I Grado en Cirugía Máxilo Facial. Máster en Atención a Urgencias Estomatológicas. Hospital Clínico-Quirúrgico Universitario ¨Dr. Enrique Cabrera¨. Ciudad de la Habana.
2Licenciada en Odontología. Sistema Sanitario de Seguridad Social de Jerez de la Frontera. España.