Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
MediSur
versión On-line ISSN 1727-897X
Medisur vol.10 no.6 Cienfuegos nov.-dic. 2012
PRESENTACIÓN DE CASO
Enfermedad de Hansen con evolución tórpida. Presentación de un caso
Hansen’s Disease with Torpid Evolution. A Case Report
Graciela Caridad Cabrera AceaI , Joan Bernárdez RuízII , Maricela García de la TorreI
I Policlínico Universitario Área VII, Cienfuegos, Cienfuegos, Cuba
II Hospital General Universitario Dr. Gustavo Aldereguía Lima, Cienfuegos, Cienfuegos, Cuba, CP: 55100
RESUMEN
Se presenta el caso de una paciente con manifestaciones cutáneas de lepra, cuyo cuadro clínico fue atípico y de evolución tórpida. Desde su inicio la paciente presentó lesiones cutáneas polimorfas acompañadas de trastornos de la sensibilidad; el diagnóstico inicial fue de lepra indeterminada. Se indicó tratamiento multibacilar. A los dos años de evolución, dada la exacerbación de las lesiones y empeoramiento de la sintomatología general se realizó nuevamente biopsia, cuyo resultado histológico fue: Hansen dimorfo; el resultado de la baciloscopia fue negativo. En el año 2001, un estudio de la conducción nerviosa mostró un daño axomielínico de fibras sensitivas del nervio crural derecho. En el año 2004 presentó ronchas en la piel, sin escozor, que al desaparecer dejaban manchas blanquecinas. Desde esa fecha hasta el año 2008 continuó sin que remitiera la enfermedad. Se realizó interconsulta multidisciplinaria en coordinación con el jefe del grupo nacional y fue valorada en reunión de especialistas en la Ciudad de La Habana, donde se impuso terapia con rifampicina, ofloxacina y minociclina, con la que permaneció durante un año, con una evolución satisfactoria.
Palabras clave: lepra, terapéutica.
ABSTRACT
We report the case of a female patient with cutaneous manifestations of leprosy, whose clinical presentation was atypical and of torpid evolution. From disease onset, the patient developed polymorphic skin lesions accompanied by sensory disturbances. The initial diagnosis was indeterminate leprosy. Multibacillary treatment was indicated. After two years of evolution, given the exacerbation of lesions and general symptoms worsening, biopsy was performed again, providing the following histological result: Hansen dimorphic, the result of the sputum smear being negative. In 2001, a nerve conduction study showed axomielynic damage in the sensory fibers of the right crural nerve. In 2004 the patient presented hives without stinging that left white stains when they disappeared. From that date until 2008 she continued to refer the disease. Multidisciplinary interconsultation was performed in coordination with the national team leader and she was assessed at the meeting of specialists in Havana City, where they initiated therapy with rifampicin, ofloxacin and minocycline, under which she remained for a year, with a satisfactory outcome.
Key words: leprosy, therapeutics.
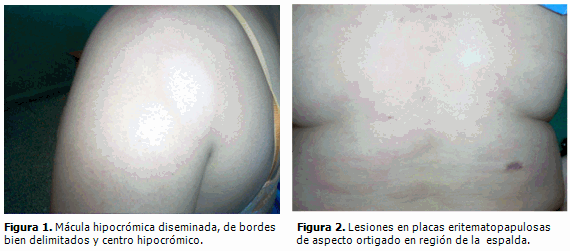
INTRODUCCIÓN Es la más compleja y crónica de todas las enfermedades bacterianas del hombre. No se conoce la vía de contagio, los reservorios, ni los vectores capaces de transmitirla. Se supone que la forma más probable de contagio sea el contacto prolongado e íntimo con un enfermo (persona a persona). Afecta principalmente la piel, los nervios periféricos, la mucosa de las vías respiratorias superiores y también los ojos, además de algunas otras estructuras. El descubrimiento de M. leprae significó el primer hallazgo de una bacteria identificada como causante de una enfermedad en el hombre. Sin embargo, no se dispuso de un tratamiento hasta el siglo XX, a finales de los años cuarenta, cuando se introdujo la dapsona y sus derivados. En la década de los 70, un nuevo esquema de tratamiento con multidrogas (MDT), preconizado por un grupo de expertos de la OMS, cambió el sombrío destino de los enfermos y la transmisión de esta antigua enfermedad. El diagnóstico de la enfermedad está basado en el examen clínico de la piel y nervios periféricos, los frotis cutáneos positivos de las lesiones. Los frotis de áreas cubitales y auriculares y la epidemiología también contribuyen al diagnóstico. (2,5,6) La biopsia de piel puede ser uno de los elementos que ayuden al diagnóstico de un caso de lepra. La histopatología de piel juega un papel importante en el diagnóstico diferencial de lesiones, en las formas inusuales de reacciones leprosas, y en la evaluación de respuesta a drogas nuevas. Para la toma de la muestra se realizarán cortes elípticos de unos 1,2 cm de longitud y de una profundidad que incluya tejido celular subcutáneo; la selección del lugar debe de ser determinada por el dermatólogo porque la lesión seleccionada debe ser típica y representativa de la forma clínica que se sospecha, pues la selectividad de la lesión es clave para el diagnóstico. Si hay más de un tipo de lesión es recomendable tomar más de una muestra, según la lesión.(7) La enfermedad de Hansen presenta un amplio espectro de manifestaciones clínicas e histopatológicas, las cuales son un reflejo de la naturaleza de la respuesta inmunológica del individuo ante diversos componentes del Mycobacterium leprae. El sistema inmunológico, integrado por la existencia de una inmunidad innata y adaptativa, ofrece protección frente a infecciones de diversas etiologías, entre ellas las bacterianas. Por supuesto, las bacterias han logrado desarrollar múltiples estrategias para evadir las defensas del hospedador, que se basan en mecanismos algunos muy complejos y otros más simples, pero con una sola finalidad de "resistir" el ataque del hospedador y lograr sobrevivir. Estudios realizados en la enfermedad de Hansen han podido determinar los diferentes componentes que puedan estar actuando tanto en la inmunidad innata como en la adquirida. En algunos estudios recientes sobre la enfermedad de Hansen tratan con mayor énfasis el área de inmunología, sin dejar de considerar que toda enfermedad debe estar muy ligada a otros aspectos tan importantes como: los sociales, ambientales y otros de muy difícil resolución en un laboratorio. (8-10) La estrategia para eliminar la lepra como un problema de salud (menos de 1 caso por 10 000 habitantes) ha ayudado a los países a que se reduzca la carga de la enfermedad. El número de casos nuevos diagnosticados globalmente ha disminuido alrededor de 107 000 casos (21 %) durante el 2004, comparados con el 2003; el número de casos nuevos diagnosticados durante el 2004 eran 407 791; al principio de 2005 el predominio de casos registrados de forma global era de 286 063 casos y fueron diagnosticados en total 296 499, para una prevalencia de 0,34. (11-13) La lepra actualmente es un problema de salud pública en 6 países en el África; dos en el Sur-este de Asia y uno en América Latina, estos países son: Angola, Brasil, República Centro Africana, República Democrática del Congo, India, Madagascar, Mozambique, Nepal y Tanzania. (3,12-14) Desde el 2005 en la región de las Américas la situación ha mejorado, a pesar de que todavía Brasil continúa con la lepra como un problema de salud, pues posee una prevalencia de 1,48, pero en el resto de los países ha disminuido la prevalencia e incidencia de la enfermedad. Así en Argentina es de 0,20; Colombia 0,24; República Dominicana 0,34; Ecuador 0,13; Cuba 0,20; Méjico 0,07; Venezuela 0,55; en el resto de los países está en 0,01. (13,14) En Cuba, por los esfuerzos realizados a través de los distintos programas de control de lepra, se ha logrado una notable disminución de la prevalencia e incidencia de la enfermedad; la eliminación a nivel nacional se alcanzó en 1993 con una tasa de 0,79 por 10 000 habitantes. Al cierre del 2005, del total de las 15 provincias, solo una mantiene tasa de prevalencia superior al 1/10 000. Se ha observado una reducción en los casos detectados con discapacidad avanzada (grado 2) del 5 % en 1996 al 3,4 % en 2001, con una tasa de incidencia en el 1980 de 3,1 a 1,8 en el 2005 y una prevalencia en este último año de 0,20. (13, 14) La lepra en la provincia de Cienfuegos ha presentado una incidencia media de nueve casos en los últimos cinco años. No es una provincia de alta endemicidad a nivel nacional; presenta un incremento en este periodo de formas clínicas paucibacilares y diagnósticos oportunos, los municipios que más casos presentan actualmente son Cienfuegos, Cumanayagua y Palmira.a A pesar de los esfuerzos que se realizan, una vez diagnosticado un nuevo caso de Hansen, independientemente de la forma clínica y su terapia multidroga correspondiente, no todos los casos responden de la misma forma ante la presencia del bacilo en el organismo, de ahí el interés en la presentación de este caso que tuvo una evolución atípica. PRESENTACIÓN DEL CASO En aquel momento fueron descritas al examen físico como máculas hipocrómicas diseminadas en miembros superiores e inferiores. Se le indicó biopsia de piel para descartar enfermedad de Hansen. Se informó como dermatitis inespecífica; la baciloscopia resultó negativa, por lo que se impuso tratamiento sintomático. En el año 2001, un estudio de la conducción nerviosa mostró un daño axomielínico de fibras sensitivas del nervio crural derecho. Acudió nuevamente en el año 2004 a consulta de dermatología refiriendo "ronchas" en la piel y que no le picaban, las que al desaparecer dejaban en la piel manchas "blanquecinas". Al examen físico se constató erosión del tabique nasal, piel xerótica, lesiones papulohabonosas y máculas hipocrómicas diseminadas, más acentuadas en miembros superiores e inferiores. Hipoestesia a nivel de estas máculas, así como acroparestesias de miembros inferiores y engrosamiento cubital derecho. El resto del examen físico fue negativo. (Figuras 1 y 2).
La lepra o enfermedad de Hansen es una de las enfermedades más antiguas de la humanidad, es infecciosa y está difundida por todo el mundo. La causa una bacteria con forma de bastón, el Mycobacterium leprae. Este bacilo fue descubierto por Gerhard Armauer Hansen en 1873 en Bergen, Noruega, pero no fue hasta 7 años después que se aceptó gracias al alemán Albert Neisser que logró teñir las micobacterias. (1-4)
Paciente de color de piel blanca, femenina, de 53 años de edad, procedencia urbana. Con antecedentes de hipertensión arterial e hipercolesterolemia, para lo cual llevaba tratamiento regular. Había acudido a consulta de dermatología, del Área V, de Cienfuegos, en 1995 por haber presentado manchas blancas en la piel de los brazos y piernas.
Se indicó biopsia de piel que se informó como Hansen indeterminado (HI); la baciloscopia fue positiva.
Fue valorada en colectivo y se decidió tratar como un caso multibacilar, por ser un HI con baciloscopia positiva y presentar más de cinco lesiones en piel. Comenzó tratamiento en marzo de 2004 por un período de un año.
Fue seguida mensualmente en consulta de dermatología. Se pudo observar una evolución tórpida, dada por la persistencia de lesiones habonosas en piel y baciloscopia positiva, todo ello tras la conclusión de tratamiento multibacilar por un año.
Fue nuevamente valorada en colectivo en el mes de marzo del 2005, cuando se decidió prolongar el tratamiento multibacilar por el mismo período de tiempo, decisión apoyada en la no negativización de la baciloscopia.
A pesar de esto persistieron los trastornos nerviosos dados por hipoestesia en miembros inferiores y engrosamiento cubital derecho, aunque la baciloscopia presentaba tendencia a la negativización.
Fue valorada nuevamente en colectivo, en marzo de 2006, en conjunto con epidemiología. Se decidió culminar el tratamiento multibacilar (tras dos años), interpretándose la sintomatología persistente como una reacción de reversión. Se indicó tratamiento con prednisona vía oral, con lo que mejoró su cuadro clínico.
En octubre de 2007 la paciente acudió nuevamente a consulta refiriendo lesiones en piel similares a las que tenía cuando comenzó su enfermedad, además dolores articulares, calambres, decaimiento, sensación de ardor y quemazón, molestias nasales con sensación de ocupación de "algo" en fosa nasal derecha.
Al examen físico se constató erosión del tabique nasal, lesiones eritematopapulosas, algunas infiltradas, de variables tamaños, que recordaban lesiones en diana o escarapela, con un tinte violáceo, diseminadas por todo el cuerpo; así como hiperpigmentación difusa. Eritema e infiltración a nivel del dedo del medio de mano derecha y dedo meñique de mano izquierda respectivamente. Engrosamiento cubital bilateral y cervical derecho. Infiltración de pabellones auriculares así como edema de manos y pies.
Fue valorada en colectivo y se decidió realizar nueva biopsia de piel, la cual fue informada como Hansen dimorfo con técnica de bacilo negativa; la baciloscopia fue negativa. El diagnóstico fue confirmado en el Instituto Pedro Kouri, en Ciudad de La Habana, en coordinación con el CPHE y el Grupo Nacional de Dermatología. Se decidió imponer tratamiento novedoso para Hansen con rifampicina, ofloxacina y minociclina (ROM modificado) por un período de 12 meses, que comenzó en enero del 2008.
1er día: Rifampicina 600 mg
Ofloxacina (200 mg): 2 tabletas.
Minociclina (100 mg): 1 tableta.
Del segundo día al 28: clofazimina 50 mg diarios.
Fue valorada mensualmente en consulta, en las que se apreció evidente mejoría de las lesiones preexistentes en piel, no se constató aparición de nuevas lesiones y se eliminó el daño neural.
Examenes complementarios:
Evolución según baciloscopia:
1ra: 12-2-2004. 4ta: 9-3-2006.
AI Cod 0. AI Cod 0.
AD Cod 0. AD Cod 0.
CI Cod 2. CI Cod 1.
CD Cod 1. CD Cod 1.
2da: 15-3-2005. 5ta: 9-5-2007.
AI Cod 1. AI Cod 0
AD Cod 1. AD Cod 0
CI Cod 1. CI muestra escasa.
CD Cod 2. CD muestra retraída.
3ra: 21-5-2005. Frotis nasal I Cod 0
AI Cod 0. Frotis nasal D Cod 0
AD Cod 0.
CI Cod 0.
CD Cod 0.
El resto de los exámenes complementarios durante su evolución no presentaron alteraciones. Se debe señalar que durante los periodos de tratamientos la paciente recibió apoyo psicológico por personal especializado.
DISCUSIÓN
Se considera la evolución del caso como atípica o tórpida pues a pesar de diagnosticarse un Hansen indeterminado en sus inicios, y posteriormente un Hansen dimorfo, por la reticencia de su clínica fue tratada como un caso multibacilar, sin aparecer respuesta adecuada ante esta conducta terapéutica, más prolongada que la habitual. Existió persistencia de la sintomatología clínica y escasa variación de los parámetros bacteriológicos. Fue únicamente ante el uso de la terapia con ROM modificado que se lograron paulatinamente cambios favorables en su evolución. Ante lo anterior, pudiéramos considerar que la paciente en cuestión presentó resistencia a algunas de las drogas presentes en la poliquimioterapia, pues la mejoría inmediata con la nueva terapia pudiese justificarlo. (3,6,9,15,16)
En el quehacer diario del profesional de la salud se encuentran casos no habituales por lo que se consideró presentar este, que por su importancia y evolución inusual requirió de la atención y preparación para dar la respuesta adecuada a esta entidad infrecuente (Hansen se evolución torpida), cuya repercusión biológica, psicológica, estética, espiritual y social fue notoria en la paciente y en su comunidad.
...................................................................................................................................
a Centro Provincial de Higiene y Epidemiología. Departamento de Estadística. Informes de registros de actualización de la prevalencia de lepra(Modelo 18-50); registro de actualización de prevalencia de lepra(Modelo 18-191-01) . Cienfuegos; 2011.
REFERENCIAS BIBLIOGRÁFICAS
1. Mandell GL, Bennett JE, Dolin R, editores. Principles and Practice of Infectious Diseases. 7th. ed. Philadelphia, Pa: Elsevier Churchill Livingstone; 2009
2. Ernst JD. Leprosy (Hansen´s disease). En: Goldman L, Ausiello D, editores. Cecil Medicine. 24th. ed. Philadelphia, Pa: Saunders Elsevier; 2011: p. 334-45
3. Neyra J. Reflexiones acerca de la enfermedad de Hansen(Lepra). Rev Per Med Exp Salud Pública [revista en Internet]. 2005 [citado 23 Feb 2012];22(1):[aprox. 4p]. Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1726-46342005000100014
4. Díaz Almeida JG. Lepra. En: Manzur Katrib J, Díaz Almeida JG, Cortés Hernández M. Dermatología. La Habana: Editorial Ciencias Médicas; 2002: p. 200-22
5. Morente Parra M. La imagen de la lepra en las Cantigas de Santa María de Alfonso X El Sabio. Anales de Historia del Arte. 2007;17:25-45
6. Rada E, Aranzazu N, Convit J. Respuesta inmunitaria de la enfermedad de Hansen. Invest Clin [revista en Internet]. 2009 [citado 23 Ene 2011];50(4):[aprox. 18p]. Disponible en: http://www.scielo.org.ve/scielo.php?script=sci_arttext&pid=S0535-51332009000400011&lng=es&nrm=iso&tlng=es
7. Suárez Moreno O, Hurtado Gascón L, Pesán Hernández O, Lugo Suárez O, Tápanes Fernández T, Hernández Gutiérrez O, et al. Diagnóstico de la lepra. Manual práctico para MGI. Ciudad de La Habana: Instituto de Medicina Tropical Pedro Kouri; 2007
8. Neonakis IK, Gitti Z, Kontos F, Baritaki S, Zerva L, Krambovitis E, Spandidos DA. Report of 2 indigenous cases of leprosy from a European country: use of polymerase chain reaction-restriction fragment length polymorphism analysis of hsp65 gene for identification of Mycobacterium leprae directly from a clinical sample. Diagn Microbiol Infect Dis. 2009;64(3):331-3
9. Sasaki S, Takeshita F, Okuda K, Ishii N. Mycobacterium leprae and leprosy: a compendium. Microbiol Immunol. 2001;45(11):729-36
10. Fulco TO, Lopes UG, Sarno EN, Sampaio EP, Saliba AM. The proteasome function is required for Mycobacterium leprae-induced apoptosis and cytokine secretion. Immunol Lett. 2007;110(1):82-5
11. La eliminación de la lepra en las Américas. Boletín Epidemiológico [revista en Internet]. 1996 [citado 23 Mar 2010];17(3):[aprox. 6p]. Disponible en: http://www.paho.org/spanish/sha/epibul_95-98/bs963lep.htm
12. World Health Organization. Leprosy. Global situation [Internet]. Geneva: WHO; 2012 [citado 23 Feb 2012]. Disponible en: http://www.who.int/lep/situation/en/
13. Organización Panamericana de la Salud. Situación de la lepra en la región de las Américas [Internet]. Washington: OPS; 2006 [citado 30 Ene 2010]. Disponible en: http://www.paho.org/Spanish/AD/DPC/CD/lep-americas.pdf
14. Sabatés Martínez MM, Curbelo Alonso M, Cabrera Pereda MJ, Bernárdez Cruz J. Formas de diagnóstico y discapacidades por lepra en la provincia de Cienfuegos de 1980 a 2005. Medisur [revista en Internet]. 2012 [citado 25 Abr 2012];10(1):[aprox. 5p]. Disponible en: http://www.medisur.sld.cu/index.php/medisur/article/view/2030/7090
15. Walsh DS, Lane JE, Abalos RM, Myint KS. TUNEL and limited immunophenotypic analyses of apoptosis in paucibacillary and multibacillary leprosy lesions. FEMS Immunol Med Microbiol. 2004;41(3):265-9
16. Duthie MS, Goto W, Ireton GC, Reece ST, Sampaio LH, Grassi AB, et al. Antigen-specific T-cell responses of leprosy patients. Clin Vaccine Immunol. 2008;15(11):1659-65
Recibido: 11 de diciembre de 2012.
Aprobado: 13 de diciembre de 2012.
Graciela Caridad Cabrera Acea. Especialista de II Grado en Dermatología. MSc. en Enfermedades Infecciosas. Investigadora agregada. Profesora Auxiliar. Policlínico Universitario Área VII. Cienfuegos. Correo electrónico: graciela@jagua.cfg.sld.cu














