Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
MediSur
versión On-line ISSN 1727-897X
Medisur vol.11 no.3 Cienfuegos jun. 2013
PRESENTACIÓN DE CASO
Tétanos neonatal en Libreville, Gabón. Presentación de dos casos
Neonatal tetanus in Libreville, Gabón. Two Case Reports
Rafael Ferrer MontoyaI , Alfredo Jiménez NoguerasII , Odalis Lourdes Guerra PompaIII , Alexei Capote VázquezIV
I Hospital General Provincial Carlos Manuel de Céspedes, Bayamo, Granma, Cuba
II Hospital Ginecobstétrico Fe del Valle Ramos, Manzanillo, Granma, Cuba
III Policlínico Universitario Jimmy Hirzelt, Bayamo, Granma, Cuba
IV Policlínico Comunitario Colón Oeste Francisco Figueroa Veliz, Colón, Matanzas, Cuba
RESUMEN
El tétanos neonatal es una toxiinfección debida a la bacteria Clostridium tetani, que penetra al organismo casi siempre a través de una herida cutánea. Se observa más en los países en vías de desarrollo. El punto de partida es casi siempre umbilical (corte sépticodel cordón). El diagnóstico se basa sobre todo en el cuadro clínico del neonato, y el antecedente de no haber recibido la vacuna antitetánica ni la reactivación durante el embarazo, son también aspectos a considerar. Se presentan dos casos clínicos con similitudes, uno de ellos egresó vivo y el otro fallecido, con muy corta estadía hospitalaria. Con estos reportes se desea destacar el estado actual de un problema de salud que aún persiste en muchos países; en el caso de Gabón, a pesar de estar disponible el sistema de vacunación gratuita, no se ha logrado erradicar la enfermedad.
Palabras clave: tétanos, recién nacido, informes de casos.
ABSTRACT
Neonatal tetanus is an infection caused by Clostridium tetani bacterium, which usually enters the body through a skin wound. It is more common in developing countries. The infection generally starts in the umbilical cord (septic cutting of the cord). Diagnosis is primarily based on the clinical examination of the newborn. Not receiving the tetanus vaccine and its reactivation during pregnancy are important aspects to consider. Two similar clinical cases are presented, one of them was discharged and the other died, after a short hospital stay. These reports are aimed at emphasizing the current status of a health problem persisting in many countries. In relation to Gabon, the disease has not been eradicated despite the free vaccination system available in the country.
Key words: tetanus, infant, newborn, case reports.
INTRODUCCIÓN
El tétanos es una enfermedad aguda, producida por una exotoxina del bacilo tetánico (Clostridium tetani), que prolifera en el sitio de una lesión. El periodo de incubación es muy variable, puede ser desde 1 a 21 días. En el caso de niños recién nacidos, la enfermedad se conoce como tétanos neonatal. Los síntomas aparecen generalmente a los 7 días de nacido y se caracteriza por convulsiones y dificultad respiratoria debido al trismo, a medida que la enfermedad progresa se presenta el opistótono. También pueden sumarse contracciones musculares dolorosas, primero en músculos de la cara (maseteros) del cuello y luego en los del tronco. En los niños prepúberes y adultos, uno de los primeros signos es la rigidez abdominal, aunque a veces este signo se limita a la zona de la lesión. Se presentan, así mismo, espasmos generalizados.1 Aunque se presenta en forma de casos esporádicos, a nivel mundial tiene una letalidad alta, alcanzando aproximadamente el 80-90 % de los casos.2-4 Solamente en 2008, provocó el fallecimiento de 59 000 niños y niñas recién nacidos.5 La mayoría de las muertes por tétanos en madres y recién nacidos, se registra en África y Asia meridional, por lo general en las regiones donde las mujeres viven en situación de pobreza, cuentan con acceso limitado o inexistente a la atención de la salud y disponen de escasa información acerca de las prácticas seguras de alumbramiento. Desde hace varios años, la Unicef ha venido desarrollando una iniciativa para la erradicación del tétanos materno y neonatal, cuyos resultados entre 2000 y 2011 se traducen en su eliminación en 21 países, aunque aún quedaban hasta esa fecha 38 países donde la enfermedad persistía, y por tanto, en situación de riesgo.5 En los países subdesarrollados no se ha logrado reducir la incidencia de esta enfermedad. En Gabón, como en otros países del continente africano, es elevado el número de partos domiciliarios donde el cordón umbilical es seccionado sin los cuidados mínimos de antisepsia. Datos estadísticos en Gabón, denotan una elevada incidencia: 6 casos por 1 000 nacidos vivos; ello se explica por las condiciones higiénico sanitarias de la población rural y la falta de educación sanitaria, pues aunque está disponible la vacuna antitetánica de forma gratuita, como parte del programa de salud materno infantil en Gabón, la población desconoce las garantías de la prevención. Con estos reportes se desea destacar el estado actual de un problema de salud que aún persiste en muchos países; en el caso de Gabón, a pesar de estar disponible el sistema de vacunación gratuita, no se ha logrado erradicar la enfermedad.
PRESENTACIÓN DEL CASO 1
El primer caso se trata de un paciente de sexo masculino, nacido a término, de 39,2 semanas de edad gestacional, el 20 de septiembre de 2011, en el Servicio de Neonatología del Hospital Central de Libreville, Gabón. De parto eutócico, cefálico, con rotura artificial de las membranas de 1 hora, líquido amniótico claro y puntaje de apgar 7 al minuto y 9 al quinto minuto, tuvo un peso de 3 300 gramos. El examen físico realizado por la enfermera resultó aparentemente normal, por lo que fue colocado junto a la madre a las 6 horas de nacido. Antecedentes maternos: Anemia ligera. Antecedentes obstétricos: Anemia ligera e hipertensión arterial. Según el carnet obstétrico, la madre tenía 23 años de edad, había gestado tres veces, para dos partos y nunca se había practicado abortos; grupo y Rh: O + electroforesis de hemoglobina: AA. no aparecía reflejada la vacunación antitetánica y/o reactivación. En la sala de puerperio, el niño se mantuvo afebril, rosado, con succión fuerte, alimentación al pecho materno. Se realizó curativo del cordón umbilical con solución de Dakin y luego se colocó vendaje, se le oriento a la madre continuar la cura del cordon umbilical con la misma solución y colocar vendaje por espacio de 7 a 10 días como esta normado y protocolizado en este país. Egresó de la maternidad junto a la madre el día 22 de septiembre de 2011. El día 3 de octubre de 2011, la madre acudió con el recién nacido a consulta refiriendo que hacía cinco días no quería alimentarse, que no tenía fuerza para coger el pecho, y que lo notaba menos pesado, algo rígido al manipularlo, con convulsiones desde hacía dos días. Examen físico Estado general: Poca vitalidad, aspecto de desnutrido, pliegue de deshidratación moderado. Temperatura: 38 grados Celsius. Mucosas: Coloreadas y húmedas. Aparato respiratorio: Sin polipnea, tendencia a la pausa respiratoria. Murmullo vesicular audible. No estertores. Frecuencia respiratoria: 24 respiraciones por minutos. Aparato cardiovascular: Ruidos cardiacos rítmicos y golpeados, sin soplos; frecuencia cardiaca: 136 latidos por minutos. Tensión arterial: 60/40 milímetros de mercurio; pulso débil (signos de shock por deshidratación). Abdomen: No hepatoesplenomegalia. Sistema nervioso central: Fontanela anterior de configuración normal, hipertonía generalizada y opistótono, dificultad en la maniobra de apertura de la boca (trismo). Se realizaron complementarios de urgencia, incluyendo punción lumbar. Fue ingresado de inmediato. Resultados de complementarios Hemograma completo: Hemoglobina: 14,4 gramos/decilitros, leucocitos: 7 500 por mm3, neutrófilos:47,2 %, linfocitos: 51 %, eosinófilos: 0,5 %, basófilos: 0,7 %. Conteo de plaquetas: 340 000 x mm3, glucosa:4,88 mmol/L. Calcio: 3,0 mmol/L. Ionograma: sodio 144 miliequivalentes/L, potasio: 5,0 miliequivalentes/L, cloro: 112 miliequivalentes/L. Proteína C reactiva: 16 mg/L (positiva) mayor de 5 mg/L. Punción lumbar: Normal (líquido cefalorraquídeo claro, transparente, glucosa 5,5 mmol/L). Células: 3 x mm3. Se tomó hemocultivo y en este se aisló el germen Clostridium tetani, lo que confirmó el diagnóstico unido a los antecedentes y la clínica del neonato. Tratamiento De inmediato el neonato de 14 días fue trasladado a la sala de aislamiento de la terapia neonatal, en incubadora, con ventilación asistida, corrección con solución salina fisiológica rápida, controlada por bomba de perfusión, luego hidratación parenteral con dextrosa al 7,5 % con electrolitos y drogas dopaminérgicas; sonda nasogástrica fija y abierta. Penicilina cristalina: 150 000 UI/Kg cada 12 horas, endovenosa (EV), en perfusión lenta. Clamoxyl (ampicilina en suspensión oral, 125 mg=5 ml) en dosis de 100 mg/Kg, cada 8 horas, a pasar por la sonda nasogástrica. Gardenal (fenobarbital 20 mg/Kg en bolo, y luego, si aparecían convulsiones, dosis de 10 mg/Kg; de mantenimiento 5 mg/Kg vía intramuscular (IM), así como el suero antitetánico subcutáneo en región occipital. Todos los medicamentos fueron administrados según el protocolo establecido en Gabón. Se mantuvo la ventilación mecánica por espacio de 10 días. A los 5 días se inició alimentación con leche materna por sonda nasogástrica. Al segundo día del ingreso cesaron las convulsiones. A los 15 días de edad se comenzó con fisioterapia. A los 39 días de edad (25 de estadía hospitalaria), egresó el lactante, con seguimiento por consulta de pediatría y neurología. 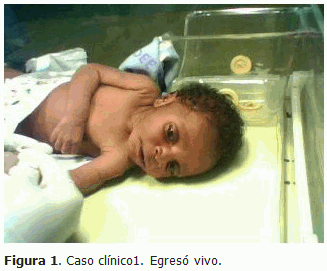
PRESENTACIÓN DEL CASO 2
Recién nacido a término, de 38 semanas de edad gestacional, nacido el 22 de octubre de 2011, de sexo femenino, de parto domiciliario, eutócico, cefálico, con peso de 3 400 gramos. No se obtuvieron otros datos; solo la madre refirió que la vecina que la ayudó en el parto cortó el ombligo con una tijera y le ató un hilo al cordón, luego de curarlo con un líquido blanco de olor muy fuerte. Además orientó a la madre del bebé curarle el ombligo todos los días después del baño con esa sustancia extraña no conocida por ella. No se pudo obtener información sobre los antecedentes maternos, ni sobre los específicamente obstétricos, pues la madre no recibió atención durante el embarazo; no se le habían realizado complementarios durante la gravidez, mucho menos la vacunación antitetánica. La madre acudió a consulta en el Hospital Central de Libreville, Gabón, el día 31 de octubre de 2011, porque el recién nacido de 9 días de edad, presentaba fiebre de 38,5 grados Celsius, rigidez generalizada, desgano para alimentarse desde hacía dos días, parálisis de los músculos faciales y faríngeos y convulsiones tónicas al miembro derecho desde el día anterior. Examen físico Mucosas coloreadas y húmedas. Aspecto de desnutrición y pliegue de deshidratación moderado. Aparato respiratorio: apnea respiratoria. Aparato cardiovascular: Ruidos cardiacos audibles y algo bradicárdicos, sin soplos; frecuencia cardiaca: 116 latidos por minutos Abdomen: Tenso, no se palpó visceromegalia. Sistema nervioso central: Hipertonía, no respondió a los estímulos, fontanela anterior (normotensa). Se realizaron complementarios, incluyendo el hemocultivo, y de inmediato se colocó en cubículo de aislamiento de la terapia neonatal, a las 8:00 am de ese mismo día. Tratamiento Fue intubado y colocado en equipo de ventilación artificial con parámetros adecuados a la fase de gravedad; se colocó infusión con solución salina fisiológica a 30 ml/Kg a pasar en 30 minutos, y luego hidratación parenteral con dextrosa al 7,5 % y electrolitos (sodio, potasio). Se comenzó tratamiento con penicilina cristalina 150 000 UI/Kg cada 12 horas por vía EV (en perfusión continua), clamoxyl (amoxicilina) en suspensión de 125 mg (5ml) a dosis de 100 mg/Kg cada 8 horas, por la sonda nasogástrica. Gardenal (fenobarbital 20 mg/Kg en bolo, y luego dosis de 10 mg/Kg); de mantenimiento 5 mg/Kg vía intramuscular (IM). Se mantuvo en ventilación mecánica, muy grave, con mantenimiento de las convulsiones. Se le llegó a administrar la primera dosis de todos los medicamentos. Presentó paro cardiorespiratorio, se aplicaron medidas de reanimación, pero falleció a las 1:30 pm de ese día, con estadía de 5 horas y media en el Servicio de Neonatología. En este caso el hemocultivo llegó contaminado, por lo que el diagnóstico de tétanos neonatal fue presuntivo, por los antecedentes y la clínica. 
DISCUSIÓN
El tétanos neonatal aparece cuando un niño nace en condiciones insalubres, en especial si el cordón umbilical cortado se contamina después del nacimiento del bebé, como se evidencia en el segundo caso presentado. Las madres de los respectivos bebés no fueron vacunadas con la vacuna antitetánica. Su historia es la de muchas en los países subdesarrollados, en los cuales, aún cuando esté habilitado el sistema de inmunización contra esta y otras enfermedades prevenibles, las personas carecen de la educación sanitaria necesaria para prestar atención a estos problemas. Así, esta enfermedad es una causa común de muerte en los recién nacidos de países subdesarrollados, porque es casi siempre mortal en los bebés. Sin embargo, gracias a las mejoras en los procedimientos quirúrgicos y a las técnicas para cortar el cordón umbilical, el tétanos en recién nacidos es actualmente poco común en los países desarrollados.6 A partir de los dos meses de edad, todos los bebés en Cuba como parte del esquema de vacunación son inmunizados contra el tétanos. Esto mismo ocurre en Gabón, igualmente de manera gratuita, pero en muchos casos los padres y familiares no acuden a los puestos de salud para su administración. El tétanos suele comenzar con espasmos musculares en la mandíbula y la cara, junto a la dificultad para tragar y la rigidez o dolor muscular en el cuello, los hombros o la espalda. Los espasmos musculares pueden ser graves y extenderse rápidamente a los músculos del abdomen, la parte superior de los brazos y los muslos. En general, los síntomas del tétanos aparecen desde 3 a 14 días después de que la persona se ha infectado.6 En un primer momento, el diagnóstico puede hacerse por los signos clínicos y la historia clínica del paciente. Así ocurrió en los casos presentados y en otro similar según la literatura revisada.7 Luego puede confirmarse mediante estudio microbiológico. En general, el tétanos neonatal está asociado con una serie de factores prenatales y perinatales,7 sin embargo, se puede prevenir si se garantiza la inmunización de las mujeres embarazadas, y las condiciones adecuadas de higiene en el momento del alumbramiento y en los primeros días de vida del neonato.8-14. Estos dos casos, atendidos en el Servicio de Neonatología del Hospital Central de Libreville, Gabón, guardan similitud en cuanto a la no prevención por medio de la vacunación antitetánica a las madres durante la gestación, con peor suerte para uno de ellos, fruto de parto domiciliario, en el que se emplearon prácticas nada recomendables.
REFERENCIAS BIBLIOGRÁFICAS
1. Lederman DW. La alfarecia y los primeros casos de tétanos neonatal descritos en Chile en 1894. Rev Chil Infect [revista en Internet]. 2011 [citado 3 Oct 2012];28(6):[aprox. 8p]. Disponible en: http://www.scielo.cl/scielo.php?script=sci_arttext&pid=S0716-10182011000700016&lng=es&nrm=iso&tlng=es
2. Abhulimhem Iyoha BI, Ibadim MO. Determinants of cord care practices among mothers in Benin City, Edo State, Nigeria. Niger J Clin Pract. 2012;15(2):210-3
3. Pascual FB, McGinley EL, Zanardi LR, Cortese MM, Murphy TV. Tetanus surveillance- United States, 1998- 2000. MMWR Surveill Summ. 2003;52(3):1-8
4. Pascual FB, McGinley EL, Zanardi LR, Cortese MM, Murphy TV. Tetanus surveillance- United States, 1998- 2000. MMWR Surveill Summ. 2003;52(3):1-8
5. Fondo de las Naciones Unidas para la Infancia. La erradicación del tétanos materno y neonatal [Internet]. Nueva York: UNICEF; 2011 [citado 16 Abr 2012]. Disponible en: http://www.unicef.org/spanish/health/index_43509.html
6. Validation of neonatal tetanus elimination in Gujarat and Himachal Pradesh, India, 2008. Wkly Epidemiol Rec. 2010;85(27):265-71
7. Ilic M, Pejcic L, Tiodorovic B, Hasani B, Stankovic S, Milojevic D, et al. Neonatal tetanus- report of a case. Turk J Pediatr. 2010;52(4):404-8
8. Álvarez Pasquín MJ, Batalla Martínez C, Comín Bertrán E, Gómez Marco JJ, Pericas Bosch J, Rufino González R, et al. Prevención de las enfermedades infecciosas. Aten Primaria [revista en Internet]. 2009 [citado 5 Dic 2012];17:[aprox. 10p]. Disponible en: http://www.papps.org/upload/file/PREV ENF INFECCIOSAS.pdf
9. Centers for Disease Control and Prevention. Epidemiology and Prevention of Vaccine-Preventable Diseases. 12th. ed. Washington DC: Public Health Foundation; 2012
10. Sow PS, Poda GEA, Seydi M, Diop SA, Manga NM, Dia NM, et al. Le tétanos néonatal, affection toujours d’actualité au Sénégal. Med Afr Noire. 2010;57(6):323-8
11. Manga NM, Dia NM, Ndour CT, Diop SA, Fortes L, Mbaye M, et al. Tétanos néonatal et de la femme en âge de procréer à la clinique des maladies infectieuses de Dakar. Med Mal Infect. 2009;39(12):901-5
12. Ayaz A, Saleem S. Neonatal Mortality and Prevalence of Practices for Newborn Care in a Squatter Settlement of Karachi, Pakistan: A Cross-Sectional Study. PloS One. 2010;51(11):13783
13. Validation of maternal and neonatal tetanus elimination in Liberia, 2011. Wkly Epidemiol Rec. 2012;87(18):169-76
14. Yé D, Kaboré S, Kouéta F, Tapsoba T, Daol L, Sawadogo A, et al. Tétanos en milieu pédiatrique encore et toujours d’actualité: à propos de 14 cas au centre hospitalier universitaire pédiatrique Charles-de-Gaulle de Ouagadougou (Burkina Faso). Arch Pediatr. 2008;15(12):1821-22
Recibido: 05 de junio de 2012.
Aprobado: 09 de mayo de 2013.
Rafael Ferrer Montoya. Especialista de I Grado en Pediatría. Especialista de II Grado en Neonatología. Profesor Auxiliar. MSc. en Enfermedades Infecciosas Correo electrónico: montoyar.grm@infomed.sld.cu














