Introducción
En diciembre de 2019, una serie de casos de neumonía de causa desconocida surgieron en Wuhan, provincia de Hubei, en China, con presentaciones clínicas muy parecidas a la neumonía viral. El análisis de secuenciación profunda de muestras del tracto respiratorio inferior indicó un nuevo coronavirus, que se denominó nuevo coronavirus 2019 (2019-nCoV o SARS-CoV2).1,2
La propagación del virus ha sido extremadamente rápida, tanto así que el 11 de marzo del 2020 y luego de más de 118.000 infectados en 114 países con 4.300 fallecidos a esa fecha, la organización mundial de la salud declaró a la enfermedad COVID-19 como una pandemia.1,2
Los pacientes con COVID-19 pueden sufrir hipoxemia grave que amerite intubación y conexión a ventilación mecánica (VM). En este proceso existe alto riesgo de generación de aerosoles por la vía aérea, el personal médico tiene una alta exposición a las mismas, condicionando gran riesgo de contraer la enfermedad. Ante este tipo de pacientes se recomienda utilizar la intubación de secuencia rápida (ISR).3,4
La incidencia de vía aérea anatómicamente difícil en el servicio de urgencias es mayor al 10 %, a esto se suma la inestabilidad hemodinámica o la hipoxemia severa que pueden acompañar a la COVID-19, por lo que se recomienda que exista un experto para la realización de ISR, que puede ser especialista en anestesiología, medicina de urgencias, medicina interna, médico general entrenado en cuidados progresivos, otras especialidades médicas vinculadas a los cuidados progresivos.3
La intubación de secuencia rápida (ISR) ha sido considerada como la administración de un agente hipnótico y un relajante neuromuscular de forma consecutiva (virtualmente simultánea) con el fin de facilitar la intubación orotraqueal en el paciente en estado crítico y minimizar el riesgo de aspiración. Estudios destacan que existe una amplia variedad en la técnica de la ISR, influenciadas también por las constantes evidencias que la ciencia proporciona, y la actualización forma parte de la buena práctica médica a lo largo de los tiempos.5,6
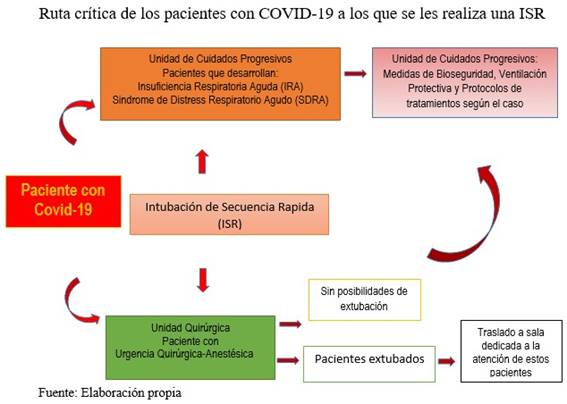
Este trabajo tiene como propósito ofrecer un grupo de consideraciones válidas en el nuevo contexto relacionado con la aparición de la COVID-19, en el que dicha afección evoluciona hacia la gravedad y el paciente presenta insuficiencia respiratoria aguda (IRA) y síndrome de dificultad respiratoria agudo (SDRA) secundario a proceso neumónico desencadenado por esta afección en el curso de la cual puede requerir un procedimiento anestésico-quirúrgico y, debido a las condiciones anteriores mencionadas, requerir una ISR. Por lo que se precisa un grupo de recomendaciones para la atención a estos pacientes y se detalla la intubación de secuencia rápida en estas condiciones.
Desarrollo
Los pacientes con COVID-19 pueden requerir el abordaje de la vía aérea en diferentes condiciones:
Como parte de la evolución hacia una insuficiencia respiratoria que requiera intubación endotraqueal y ventilación mecánica. De acuerdo con los reportes y estadísticas derivados de centros que manejan COVID-19, el 5 % de los pacientes requieren soporte ventilatorio, por lo tanto, será necesario realizar manejo de la vía aérea.3
Necesidad de intubación por una condición quirúrgica urgente o electiva no aplazable (los escenarios en que se contemplan son intervenciones urgentes y electivas no aplazables): la indicación de cirugía urgente se individualizará en todos los casos y tratará de realizarse basándose en un diagnóstico con la mayor certeza posible. En muchos casos deberá valorarse la posibilidad de un tratamiento conservador que haya demostrado ser una opción segura (tratamiento antibiótico en pacientes jóvenes con apendicitis agudas incipientes, tratamiento conservador de algunas colecistitis agudas).7
La habilidad para asegurar la vía aérea en este tipo de pacientes y en distintas circunstancias clínicas, representa una condición necesaria y obligatoria para el equipo de salud actuante, este evento se ha trasformado en una alternativa cotidiana en la atención de estos pacientes en el contexto de los cuidados progresivos y quirófanos.8
El procedimiento de elección para el acceso y control de la vía aérea en la mayoría de las situaciones antes mencionadas es la intubación de secuencia rápida (ISR). Por tratarse de un procedimiento de alto riesgo de transmisión del virus, debe realizarse bajo ciertas condiciones que disminuyan al máximo la exposición del personal sin comprometer la seguridad y eficacia que se requiere para el procedimiento.
Valoración previa a la intubación
Realizar una rápida y concisa valoración clínica permite al médico predecir si se encuentra ante un paciente con predictores de difícil intubación y anticiparse a su manejo.9
Proponemos una mnemotecnia de A-B-C-D parecida a la utilizada en reanimación básica.
Aérea: tener listos todos los dispositivos para el manejo de la vía aérea.
Buena ventilación: disponer de los sistemas de administración de oxígeno suplementario.
Circulación: revisar y garantizar la permeabilidad de los accesos venosos, tener preparados los medicamentos que se van a utilizar y monitorizar al paciente.
Difícil vía aérea: examinar rápidamente si el paciente tiene predictores de vía aérea difícil y tener listos los dispositivos para enfrentarla.
Debe tenerse en cuenta los posibles hallazgos de variaciones anatómicas o patológicas a nivel facial, arcada dental, boca, maxilar, faringe, laringe, cuello, tráquea, mediastino y tórax. La valoración de la apertura oral, la distancia tiromentoniana, diámetro del cuello, extensión cervical, espacio mandibular lateral y la capacidad de subluxación de la mandíbula nos dan una idea de las características de la vía aérea del paciente.9
Aspectos de importancia a considerar en ISR:10,11
El tiempo en colocar el tubo endotraqueal (TET) debe ser mínimo.
El tiempo de hipoventilación alveolar y apnea, por tanto el riesgo de acidosis respiratoria e hipoxemia, se acortan al máximo con una correcta preoxigenación.
Anular las respuestas voluntarias y reflejas producidas al estimular la vía aérea durante la laringoscopia y paso de TET (sistema cardiovascular, reactividad de vía aérea, presión intracraneal) mediante la administración de premedicación y adecuada inducción.
Evitar el vómito y la regurgitación con la presión cricoidea y evitando la ventilación manual.
Un set de ISR debe estar compuestos por:
Bolsa de ventilación con reservorio
Máscaras faciales de varios tamaños
Cánulas orofaríngeas de varios tamaños
Filtro antibacteriano
Mango del laringoscopio
Palas de laringoscopio curvas y rectas de varios tamaños
Pilas de repuesto
Jeringa de 10 ml.
Lubricante hidrosoluble estéril
Tubos/ cánulas endotraqueales de diferentes números
Pinzas Magill o Kelly
Máscaras laríngeas de diferentes tamaños y tipos
Fijador para el tubo endotraqueal
Venda o cinta para sujeción del tubo
Tijeras
Equipo de succión y sondas de aspiración rígidas (tipo yankauer) y flexibles.
Paño estéril
Acceso venoso periférico
Fuente de oxígeno
Guantes
Oxímetro de pulso
Capnógrafo
Medicación para ISR
Recomendaciones para el manejo de las vías respiratorias en un paciente con sospecha de infección por coronavirus (2019-nCoV)12
Precauciones generales:
Los casos sospechosos o confirmados de infección por COVID-19, no deben ser trasladados a la sala de recuperación pos anestésica. La cirugía debe realizarse en un quirófano designado con carteles colocados en las puertas para minimizar la exposición de personal. Los casos infectados deben recuperarse en el quirófano o ser transferidos a los cuidados intensivos. Asegúrese de que se coloque un filtro intercambiador de calor y humedad (Heat and Moisture Exchanging Filter, HMEF, por sus siglas en inglés) diseñado para quitar al menos el 99,97 % de las partículas del aire de 0,3 micrómetros o más entre el tubo y la bolsa de reservorio durante las transferencias para evitar contaminar el entorno.
Su protección personal es una prioridad. El equipo de protección individual (EPI) debe estar a disposición de todos los proveedores para garantizar que se puedan seguir las precauciones de aislamiento de aire/contacto/gotitas. Planifique con anticipación para dar tiempo suficiente para que el personal tome las precauciones de barrera. Se debe prestar especial atención para evitar la autocontaminación.
Durante el manejo de la vía aérea:
Colóquese un respirador desechable N95 ajustable o (PAPR), gafas, batas, guantes y calzado protector. Use la técnica de doble guante. Aplique los monitores de manera standard, como lo haría con cualquier inducción de anestesia.
Si es posible, designar al más experimentado para intubar. Evite enseñar a intubar en pacientes enfermos durante este período.
Evite las intubaciones con fibra óptica a pacientes despiertos a menos que se indique específicamente. Evite el uso de atomizadores que pueden aerosolizar el virus. En caso de poder contar con videolaringoscopia considere su uso, para asegurarse de que la intubación sea un éxito.
Prepárese para preoxigenar durante un mínimo de 5 minutos con 100 % de oxígeno y haga una inducción de secuencia rápida, para evitar la ventilación manual y la posible aerosolización del virus por las vías respiratorias.
Haga una ISR, asegúrese de tener un asistente calificado disponible para hacer presión cricoidea o una ISR modificada según se indique clínicamente. Si se requiere ventilación manual, aplique volúmenes de ventilación bajos.
Asegúrese de colocar un filtro intercambiador de calor y humedad (Heat and Moisture Exchanging Filter, HMEF, por sus siglas en inglés) diseñado para remover al menos el 99,97 % de las partículas del aire de 0,3 micrómetros o más entre la mascarilla y el circuito de respiración o entre la mascarilla y la bolsa de reservorio.
Envuelva el laringoscopio justo después de la intubación (técnica de doble guante). Selle TODOS los equipos usados para el manejo de la vía aérea en una bolsa de plástico con doble cierre. La bolsa debe ser retirada para su descontaminación y desinfección.
Recuerde que debe evitar tocarse el pelo o la cara después de quitarse el equipo de protección y antes de lavarse las manos.
Pasos a seguir para la realización de la ISR
Tener en cuenta un aspecto de gran importancia previo a la intubación endotraqueal de estos pacientes, nuestra protección, detallada en el acápite anterior dirigida al manejo de la vía aérea en estos pacientes. El personal de salud implicado en el proceder estará expuesto a contaminación por aerosoles debido a que se está trabajando directamente sobre la vía aérea del paciente.
Siguiendo las recomendaciones de bioseguridad, la mascarilla que debemos emplear debe tener una protección mínima FFP3, comprobando siempre que haga buen sellado contra el rostro; en los varones con barba, se puede comprometer este sellado, además también se protegen nuestros ojos, por lo que las gafas indicadas serán las que protejan completamente haciendo sellado de la zona ocular. Si esto no fuera posible, otra opción es emplear unas gafas protectoras comunes además de una pantalla-visera, que cubra toda la zona facial y nos proteja de salpicaduras.13
Para efectuar la intubación de secuencia rápida hay que tener en consideración:
Planificación y preparación: esta fase de la ISR es crucial. En situaciones de extrema urgencia debe ser muy breve debe durar menos de 10 min y por tanto, a veces, también incompleta. La necesidad prioritaria es tener todo el material ordenado y revisado. El responsable de la intubación debe decidir si está indicada la ISR o alguna de las modalidades alternativas de control de vía aérea, que requieren otras técnicas y secuencias de actuación:
Intubación inmediata (crashintubation): se realiza sin preoxigenación, sin premedicación y sin inducción; está indicada en pacientes agonizantes, con PCR o parada respiratoria inminente o coma profundo.
Vía aérea difícil: puesta en marcha del algoritmo tras la puesta en evidencia de dificultad en la intubación y/o la ventilación manual. El responsable de la intubación evalúa la reserva fisiológica del paciente (cardiovascular y respiratoria), posibilidad de preoxigenación, necesidad de premedicación, riesgo de aspiración, necesidad de ventilación manual, elección de fármacos a utilizar en la inducción, selección del tamaño de TET, comprobación y preparación del material a utilizar y elección de un plan alternativo si la ISR resulta fallida.
Preoxigenación: durante la ISR el paciente va a permanecer en apnea por un período de tiempo, idealmente muy corto (menos de 1min.), en el que se debe intentar ventilar manualmente para evitar el riesgo de aspiración. La preoxigenación es fundamental para que el paciente supere el período de apnea sin que se produzca desaturación arterial de O2 e hipoxia tisular. Crea un reservorio de oxígeno para permitir varios minutos de apnea (situación no aplicable a pacientes con insuficiencia respiratoria aguda hipoxémica). El principal reservorio de oxígeno es la capacidad residual funcional (CRF) de los pulmones (30 ml/kg.).
Para incrementar el contenido de O2 podemos actuar de las siguientes maneras:
Oxígeno a alto flujo (12-15 l/min) con mascarilla reservorio con válvula de reinhalación durante mínimo 3 min. o 5 min. en los casos que la situación clínica lo permita.
Oxígeno a alto flujo (12-15 l/min) con mascarilla reservorio con válvula de reinhalación o mascarilla tipo Venturi (50 % a 15 l) de 4 a 8 inspiraciones máximas consecutivas.
Algunos enfermos tienen que ser ventilados manualmente antes de la inducción, siempre con O2 a flujo máximo, ajuste cuidadoso de mascarilla (técnica de 2 personas), insuflaciones suaves, con el objetivo de mantener SpO2 mayor del 90 %, hasta que se complete la intubación orotraqueal.
su objetivo es inhibir la respuesta de estimulación orofaríngea producida durante la laringoscopia y el paso del tubo endotraqueal, compuesta por aumento de NAD+ (nicotinamida adenina dinucleótido), estimulación simpática (hipertensión arterial, taquicardia), estimulación parasimpática (bradicardia en niños, laringoespasmo, broncoespasmo), aumento del metabolismo general y cerebral, además aumento de presión intracraneal.6
Para disminuir estas respuestas podemos realizar maniobras como inducción adecuada, maniobras de laringoscopia suaves, acortar el tiempo de estímulo (menos de 15 sg.) y utilización de premedicación.
Esta premedicación consiste en:
Fentanilo: a dosis 1-3 µg/kg. Importante efecto analgésico, efecto vagotónico que se potencia con el uso de propofol (necesidad de asociar atropina, máxime si se utiliza en niños). Permite disminuir la dosis de fármacos de inducción.
Remifentanilo: 1-1,25µg/kg (similares características al fentanilo).
Esmolol: 0,2-0,5 mg/kg.
Lidocaína: 1,5 mg/kg. Anestésico local que puede asociarse a fentanilo o esmolol con la finalidad de disminuir la respuesta refleja de la laringoscopia e intubación.
Atropina: 0,02 mg/kg, dosis mínima 0,1mg. Utilizado para disminuir efectos vagotónicos de la laringoscopia en niños y en adultos en cuya inducción se utiliza propofol. Contribuye a resecar las secreciones respiratorias.
Hipnóticos: necesarios para llevar al paciente a la inconsciencia, atenúan en gran medida las reacciones cardiovasculares, respiratorias y de hipertensión intracraneana desencadenadas por la laringoscopia.6
Etomidato: 0,2 - 0,3 mg/kg. Hipnosis a los 15 a 20 segundos, duración de 5 a 15 minutos, no aumenta la PIC, disminución discreta del metabolismo cerebral, no efecto crono-inotrópico negativo, mioclonías (desaparecen con benzodiazepinas o fentanilo).
Midazolam: 0,2 - 0,3 mg/kg. Hipnosis a los 30 a 50 segundos, duración de 15 a 30 minutos, disminuye el flujo cerebral y la PIC, hipotensión importante en pacientes ancianos y con depleción de volumen.
Propofol: 2-5 mg/kg. Hipnosis de 30 a 60 segundos, duración 5 minutos, disminución de PIC con disminución de la perfusión cerebral, caída de 30 % de tensión arterial en pacientes ancianos e hipovolémicos, efecto inotrópico negativo, efecto vagotónico (bradicardia). Usar con precaución en: hipotensos, cardiópatas con fracción de eyección disminuida, fármacos bradicardizantes, tener en consideración el tono vagal previo.
Ketamina: 1,5 a 3 mg/kg (2 mg/kg como promedio). Hipnosis entre 45 y 65 segundos, duración de acción de 5 a 15 minutos, hipnosis con intensa actividad del sistema límbico (disociativa), aumento de PIC y presión intraocular, estimulación simpática (hipertensión arterial y taquicardia), efecto broncodilatador. Contraindicado en: cardiopatía isquémica, hipertensión arterial no controlada, psicosis mayor y trauma craneoencefálico grave o moderado.
Relajantes musculares: estos fármacos producen bloqueo de la transmisión colinérgica, actúan sobre la placa motora lo que conlleva parálisis muscular, resultan útiles para facilitar y agilizar la intubación. Llorens ha destacado que el bloqueante neuromuscular idóneo en esta aplicación debería cumplir cuatro requisitos: rápido inicio de acción, breve tiempo de recuperación, efectos hemodinámicos mínimos y ausencia de efectos sistémicos indeseables.6,14
Succinilcolina: 1-1,5 mg/kg. Bloqueante neuromuscular (BNM) despolarizante, acción ultracorta (1-5 min), está constituida por dos moléculas de acetilcolina; causa, de manera característica, fasciculaciones al momento de su acción. Cuenta con corto tiempo de duración por lo que es ideal en la ISR y produce pocos efectos hemodinámicos (bradicardia, hipotensión). Precauciones: aumento de PIC, fasciculaciones, aumento de niveles de potasio sérico, aumento de presión intragástrica. Contraindicado en: enfermedades neuro-musculares congénitas, síndrome de denervación, grandes quemados (fase tardía), politraumatizado con afectación muscular severa (fase tardía) y antecedentes familiares o personales de hipertermia maligna.
Rocuronio: parálisis en 60 sg. con dosis de 0,6 mg/kg si se asocia a propofol y 0,9-1,2 mg/kg asociado a cualquier otro hipnótico. Bloqueante neuromuscular no despolarizante, acción intermedia (1 a 25-35min), de base esteroidea, sin afectación hemodinámica relevante por su baja liberación directa de histamina, produce leve vagolisis y no activación simpática.15
Rapacuronio: 1,5 mg/kg. Bloqueante neuromuscular no despolarizante de acción corta (1-10/15min). No usar más de 2 o 3 bolos, no utilizar en perfusión (efecto acumulativo). Recomendado por FDA para ISR.6,16
Posición del paciente y presión cricoidea.
La presión cricoidea se mantiene desde el momento de la inducción hasta completarse la intubación orotraqueal, realizándose mediante 2 maniobras: maniobra de Sellick y/o maniobra de BURP (back, up, right, position), ofreciendo esta última mejores resultados. Se procede a la colocación del paciente en posición de olfateo, en caso necesario la estabilización en línea de columna cervical, mediante tracción manual.
Laringoscopia e inserción del tubo endotraqueal
La laringoscopia suele ser realizada por personal facultativo, no obstante se contempla, por necesidades de la situación, que cualquier profesional experto en el uso de esta técnica pueda proceder a su realización si esto reduce el tiempo de la ISR y beneficia al paciente.
El profesional que la realice debe coger el laringoscopio que tenga la pala montada con la mano izquierda e introducir la pala por el lado derecho de la boca deslizándola al tiempo que va desplazando la lengua hacia la izquierda. La punta de la pala se situará en la vallécula visualizando la epiglotis bajo la pala si esta es curva, o pisándola (la epiglotis) si la pala es recta.
Sin dejar de ver el extremo distal de la pala, debe hacer tracción hacia arriba y adelante, evitando hacer palanca en los dientes hasta visualizar las cuerdas vocales.
Con el tubo en la mano derecha, debe introducirlo entre las cuerdas vocales hasta que el balón de neumotaponamiento las sobrepase de 20 a 22 cm. desde la comisura de los labios. Se puede utilizar un fiador maleable en su interior, evitando que sobresalga por el extremo distal del tubo, se puede modelar asemejándose a la forma de un palo de golf y doblando hacia arriba.
Comprobación del tubo endotraqueal
La comprobación de adecuada colocación de tubo endotraqueal se realizará mediante:6
Signos clínicos:
Dispositivos técnicos: en caso de poder contar con estas alternativas más avanzadas.
Actuaciones posteriores a la intubación
Para fijar bien el tubo endotraqueal hay que inflar el balón de neumotaponamiento con 8-10 ml. de aire. Después se asegura el tubo con el fijador de tubo, o en su defecto con una venda de gasa. Generalmente estos pacientes suelen portar una sonda orogástrica o nasogástrica, en el caso de que sea de tipo orogástrico hay que colocar la sonda antes de la fijación del tubo endotraqueal y fijarla de manera que salga por el orificio lateral del fijador de tubo. En el caso de utilizar fijadores de mordaza, hay que tener cuidado para no ocluir el tubo endotraqueal y causar neumotaponamiento con la fijación. Además se deben considerar los aspectos siguientes:3,16
Asegurar protección del estetoscopio y la limpieza del material no desechable.
Equipo y material altamente contaminante (material de residuos infectocontagiosos).
Filtro hidrofóbico de alta eficacia para conectar el tubo al ventilador o la bolsa autoinsuflable de ventilación manual.
Limpieza del área de intubación con desinfectantes adecuados según el protocolo habitual del hospital.
Se debe tener un plan alternativo para el manejo avanzado de la vía aérea por todo el equipo. En el paciente que no pueda asegurarse la vía aérea, al primer intento se podría colocar un dispositivo supraglótico, de forma rápida y ventilarlo mediante bolsa válvula mascarilla.9
En caso de no haber conseguido asegurar la vía aérea, debe considerarse el abordaje quirúrgico antes de presentar una situación catastrófica, que puede ser hipoxemia grave y/o paro cardiorrespiratorio. Se debe contar con un kit para vía aérea quirúrgica y personal entrenado para realizarla de forma adecuada y segura.17,18
Manejo posterior al procedimiento quirúrgico en pacientes con COVID-1919
Los guantes deben quitarse inmediatamente y realizar una desinfección de manos por fricción hidro-alcohólica ANTES de desvestirse.
Después de desvestirse, el personal debe evitar el contacto de sus manos con su cabeza o cuerpo antes de realizar un segundo lavado de manos.
La eliminación de los EPP al final del procedimiento debe ser realizada evitando tocar las zonas contaminadas.
El material anestésico se debe limpiar con productos detergentes descontaminantes adecuados. Esto debe ser realizado por personal clínico, no por los que realizan el aseo habitual.
Avisar al servicio de destino que se procederá al traslado del paciente e iniciarlo cuando el servicio al cual será llevado confirme que está en condiciones de recibirlo.
Coordinar el traslado con el sistema de seguridad del centro hospitalario de modo que se logre la máxima fluidez posible (uso de ascensores, evitar pasillos de riesgo).
En caso de decidir extubar al paciente, esto se debe hacer en el período de post anestesia en el quirófano y ser trasladado a su sala con una mascarilla quirúrgica y según el protocolo establecido.
Una vez realizado el traslado, la eliminación de los EPP debe realizarse una vez entregado el paciente y según el protocolo de retiro de EPP.
El monitoreo de traslado de los pacientes se debe realizar según las necesidades que estime el anestesiólogo tratante y realizar la protección, limpieza o desecho de lo utilizado según los protocolos establecidos.
Avisar al personal de aseo para realizar la limpieza del quirófano y material anestésico según el protocolo institucional.
El tiempo estimado entre casos es de una hora, lo que permite, traslado, aseo y preparación de próximo caso.
La COVID-19 es una afección que evoluciona hacia la gravedad presentando insuficiencia respiratoria aguda (IRA) y síndrome de dificultad respiratoria aguda (SDRA) secundario a proceso neumónico desencadenado por esta afección, en el curso de la cual el paciente puede requerir un procedimiento anestésico-quirúrgico y se deba practicar, como consecuencia de las condiciones anteriores, una intubación de secuencia rápida. Por lo que se ha detallado un grupo de recomendaciones a considerar en la atención a estos pacientes, además de la técnica de intubación mencionada. Se precisan las recomendaciones para el manejo de la vía aérea en estos pacientes, el manejo posterior al proceder anestésico-quirúrgico y se propone una ruta crítica. Aspectos considerados importantes ante la actual situación epidemiológica.