Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Habanera de Ciencias Médicas
versión On-line ISSN 1729-519X
Rev haban cienc méd v.8 n.3 Ciudad de La Habana jul.--sep. 2009
Hospital General Docente Enrique Cabrera
Vicedirección de Ginecología y Obstetricia
ACALASIA Y EMBARAZO. PRESENTACION DE UN CASO
Achalasia and pregnancy. Case presentation
*Dra. Viviana Sáez Cantero. Calle 31-B núm. 10031 entre 100 y 102 apto. 14 Marianao. Ciudad de La Habana. Teléfono: 260-13-79 vamaya@infomed.sld.cu.
**Dra. María Teresa Pérez Hernández. Calle 178 núm. 27331 entre 273 y 279 A Rpto. Baluarte. Boyeros. Ciudad de La Habana. mtperez@infomed.sld.cu
***Dr. Carlos E. Daudinot Cos. Calle 47 núm. 5424 entre 54 y 58. Playa. Ciudad de La Habana. edaudinot@infomed.sld.cu
****Dra. Carmen Rosa Molina. Agustina núm. 169 entre Gertrudis y Josefina. Sevillano, 10 de Octubre, Ciudad de La Habana. Teléfono: 642- 69- 67.
*****Dra. Cira Vázquez Elizalde. Vista Alegre núm. 417 esquina D’ Strampes, Víbora, 10 de Octubre. Teléfono: 641-83-19. cve@infomed.sld.cu
******Dra. Liliam S. Fernández Braojos. Correa núm. 168 entre San Benigno y Flores, Santos Suárez. Teléfono: 649-07-48. ecarro@infomed.sld.cu
*Especialista Segundo Grado en Obstetricia y Ginecología. Auxiliar. Master en Educación Médica.
**Especialista Primer Grado Ginecobstetricia. Asistente.
***Especialista Primer Grado Ginecobstetricia. Instructor.
****Especialista Primer Grado Ginecobstetricia.
*****Especialista Segundo Grado en Gastroenterología. Investigador Auxiliar. Master en Ciencias. Instructor.
******Especialista Primer Grado Medicina General Integral y Neonatología.
RESUMEN
La acalasia es un trastorno primario infrecuente de la motilidad esofágica, caracterizado por la ausencia de peristaltismo en el cuerpo esofágico y la disfunción del esfínter esofágico inferior (EEI) que se muestra incapaz de relajarse tras la deglución y cuyos síntomas principales son disfagia, dolor torácico y regurgitación de alimentos ingeridos previamente. Los datos disponibles sobre el efecto de la acalasia en el embarazo y la influencia de éste sobre el curso de la enfermedad son insuficientes. Nos propusimos revisar la literatura internacional sobre el tema a propósito del manejo de una gestante con este trastorno. Reportamos una gestante de 34 años con diagnóstico pregestacional de acalasia que culminó su embarazo con resultados maternos y perinatales favorables. Se concluye que el manejo multidisciplinario de las gestantes complicadas con esta afección, contribuye de manera decisiva a disminuir las complicaciones.
Palabras clave: Acalasia, embarazo complicado, resultados perinatales,
ABSTRACT
The achalasia is an infrequent primary disorder characterized by abnormal motility of the esophageal body and non relaxation of the lower esophageal sphincter with swallowing, resulting in dysphagia, chest pain and regurgitation as main symptoms. Information on the effects of achalasia on pregnancy outcome and the influence of pregnancy on the natural course of achalasia is limited. We reviewed the available international literature on the topic in connection with the management of a case complicated with this disorder. A 34 year old pregnant woman with the prenatal diagnosis of Achalasia and successful maternal and perinatal outcomes is reported. The multidisciplinary management of pregnant women complicated with this affection, contributes significantly to decrease complications.
Key words: Achalasia, complicated pregnancy, perinatal outcomes.
INTRODUCCION
La acalasia es un trastorno primario de la motilidad esofágica caracterizado por el fallo del esfínter esofágico inferior (EEI) para relajarse durante la deglución y aperistalsis esofágica (ausencia de ondas primarias), anormalidades que causan una obstrucción funcional en la unión gastroesofágica. 1, 2 Este trastorno fue descrito por primera vez, en 1672, por Sir Thomas Willis, pero no es hasta 1929 que Hurt and Rake identifican la causa principal como un fallo en la relajación del esfínter esofágico inferior. Se presenta en igual proporción en ambos sexos y típicamente aparece en la edad adulta entre 25 y 60 años; su frecuencia internacional se desconoce.1
Fisiopatológicamente se plantea que las personas afectadas carecen de células ganglionares inhibitorias, antiadrenérgicas y anticolinérgicas, en el plexo intramural del esófago, resultando en denervación del músculo esofágico y causando un desbalance en la neurotrasmisión excitatoria e inhibitoria. 2, 3
El comienzo de la enfermedad es sutil con progresión gradual en meses o años. El síntoma principal es la disfagia paradójica (primero para los líquidos), otros síntomas y signos son la regurgitación nocturna de la comida no digerida, tos y broncoaspiración secundarias, con riesgo de otras complicaciones respiratorias, acidez, dolor torácico espontáneo o durante la deglución y ligera a moderada pérdida de peso. Al examen físico no hay datos relevantes, excepto signos de anemia. 1, 4, 5 El diagnóstico es clínico, radiológico (Figura 1), endoscópico (Figura 2) y manométrico, con características que la diferencian de otros trastornos primarios o secundarios de la motilidad esofágica. 3, 4, 6, 7
No existe tratamiento etiológico que normalice la función esofágica. Las opciones de tratamiento incluyen el uso de nitratos, antagonistas del calcio, inyección de toxina botulínica, dilatación neumática del cardias y la cardiomiotomía. 8, 9-14
La información relativa a los efectos de la acalasia sobre el embarazo y la influencia del embarazo en el curso natural de la enfermedad, son limitados, aunque se han presentado muchos reportes de casos. 2 Por lo poco común de la afección, cuando se presenta por primera vez durante la gestación, puede ser errado el diagnóstico, y confundido con hiperemesis gravídica. 15, 16
No encontramos reportes de pacientes con acalasia asociada al embarazo en la literatura nacional, lo cual nos motivó para realizar la presentación de este caso con el objetivo de contribuir al manejo de otros similares cuando se presenten en la práctica obstétrica.
Presentación del caso
Paciente femenina, con diagnóstico de acalasia esofágica de 4 años de evolución. El año que precedió al diagnóstico, la paciente estuvo sometida a gran stress emocional debido al fallecimiento de sus padres; posteriormente, se sometió a una dieta rigurosa para reducir su peso corporal y a los pocos meses comenzó a notar dificultad para la deglución asociada a acidez, pirosis y vómitos. En ocasiones; además experimentó una pérdida paulatina de peso hasta 20 libras. Fue valorada por varios especialistas hasta que se realizó el diagnóstico de acalasia esofágica, mediante endoscopía y manometría y desde entonces llevó seguimiento por Gastroenterología en el Hospital Hermanos Ameijeiras; se le realizaron 7 dilataciones esofágicas, previas al embarazo.
Comenzó su embarazo con control de su trastorno y con bajo peso corporal (IMC= 19). A las 22 semanas de edad gestacional, ingresa en nuestro Centro, por ganancia insuficiente de peso y anemia, que se clasificó como moderada y ferropénica; se indicó tratamiento ambulatorio con Fumarato ferroso (200 mg), 1 tab. 3 veces /día, alejado de los alimentos, Acido fólico (1 mg) 1 tab. diaria y Vitamina C (500 mg) 1 tab. diaria; además de medidas higiénico-dietéticas. Reingresa a las 30 semanas por vómitos diarios y bajo peso fetal; hasta ese momento había ganado solamente 2 kg. de peso. Datos positivos al examen físico: Mucosas hipocoloreadas. Examen de abdomen: AU 28 cm cefálico, DD, FCF: 140 x min, DU: 0/10
Complementarios: Hb. 103 g/l; Hto: 031 %, leucograma : 8 x109, P=0,59,
L= 0,41, eritro sedimentación: 90 mm/l, proteínas totales : 60 g/l, Glicemia: 3.0 mosm/l, TGP : 13 UI, TGO : 15 UI.
Es valorada conjuntamente por medicina interna y gastroenterología; se descarta clínica y humoralmente el diagnóstico de preeclampsia y se indica endoscopía y manometría esofágica que arrojan los siguientes resultados:
Endoscopía: Bulbitis erosiva, moderada gastritis crónica eritematosa por reflujo duodeno-gástrico, acalasia esofágica y ligera esofagitis distal.
Manometría esofágica: Se confirma el diagnóstico de acalasia clásica en evolución.
Se orienta tratamiento con Lidocaína a 2%: 1 amp en ½ vaso de agua, 15 min antes de las comidas; Metoclopramida: 20 gotas, 20 min antes de las comidas; Omeprazol: 1 tab. diaria en desayuno y Celulosa microcristalina en ½ vaso de agua, 10 min antes de las comidas.
A las 31 semanas, aparecen edemas marcados en miembros inferiores; se interpretan por hipoproteinemia y se comienza tratamiento con albúmina humana a 20%. 1 bbo EV en días alternos por 5 dosis.
Obstétricamente evoluciona con signo de menos y altura uterina estacionaria. Las biometrías fetales quincenales mostraron retardo del crecimiento, con peso fetal entre el 3ro y 10mo percentil. El bienestar fetal se mantuvo conservado en todo momento.
A las 34 semanas, presenta vómitos oscuros (hematemesis) que no afectan la hemodinamia, pero se comprueba caída del hematocrito de 031 a 021 %, en 10 días. Se valoró conjuntamente por Medicina, Gastroenterología, Cirugía e Intensivo. Se le realizó duodenoscopía, la cual reporta la existencia de una úlcera esofágica, por estasis alimenticio, a nivel de la unión esófago-gástrica. Se traslada a la Unidad de Cuidados Intensivos (UCI) y permanece por 5 días sin nuevo episodio de sangramiento.
En UCI llevó tratamiento con Ranitidina (150 mg) 1 amp EV c/12h; alimentación parenteral con Dextrosa hipertónica a 30%, 500 ml /12 h; Aminoplasmal- 10% E, 500 ml c/12 h y Lipofundín MCT/LCT 10%, 500 ml diarios. Además se impuso tratamiento con antibioticoterapia (Ceftazidina 1 gr EV c/12 h) y fue transfundida con 3 unidades de glóbulos.
A las 37 semanas, se discute para cesárea electiva con diagnóstico de crecimiento intrauterino retardado, sin crecimiento en la última biometría realizada y por tratarse de un feto supervalioso. La ganancia global de peso fue de 4,5 kg.
Se realizó cesárea segmento arciforme y se obtuvo recién nacido masculino de 1900 g, con apgar 9/9, que evoluciona satisfactoriamente hasta ser egresado con peso de 2500 g.
DISCUSION
La etiología de la acalasia se desconoce; se plantea que, en ella, existe una denervación del músculo esofágico y aunque la etiología de la denervación se desconoce, se han sugerido causas infecciosas, hereditarias y autoinmunes. 2, 3, 17 En la paciente que se presenta, el trastorno debutó después de perturbaciones emocionales y dieta rigurosa; no encontramos reportes en la literatura sobre la relación entre estos factores con el inicio de la afección, solamente en el trabajo de Cardi et al, 18 quienes realizaron una encuesta en 47 pacientes con diagnóstico de acalasia preparadas para tratamiento quirúrgico, se encontró que 16 pacientes (34%) reportaron que la aparición de la disfagia se relacionó con un trauma psíquico previo.
No existe tratamiento etiológico que normalice la función esofágica, por lo cual sólo se dispone de alternativas terapéuticas de carácter paliativo que se basan en la parálisis o destrucción (química, farmacológica o física) de las fibras musculares del esfínter esofágico inferior. La mayoría de los autores consideran que la dilatación del cardias es el tratamiento de primera indicación y la más efectiva desde el punto de vista de los costos; 8-10 este fue el tratamiento que llevó nuestra paciente hasta que se realizó el diagnóstico del embarazo.
Aunque en el caso que se presenta, el diagnóstico de la acalasia fue pregestacional, se han reportado otros casos en los cuales la disfagia se presentó por primera vez durante el embarazo. 15, 19, 20, 21 Ohno et al 19 reportan una mujer de 34 años, quien tuvo una muerte fetal intrauterina a las 27 semanas, debido a malnutrición severa durante el embarazo y en el período posparto se le diagnóstico una acalasia esofágica. Fassina y Osculati 20 publicaron el caso interesante de una gestante de 23 años, quien fue encontrada muerta en su hogar y el hallazgo más llamativo en la necropsia fue un megaesófago, característico de la acalasia. Por su parte, Goshal y Davies 21 exponen su experiencia con una gestante adolescente, en la cual el cuadro clínico de vómitos, pérdida de peso y disfagia, llevaron al diagnóstico manométrico de acalasia. En general, todos los autores coinciden en que el diagnóstico durante el embarazo es difícil y se necesita un alto grado de sospecha.
La acalasia ha sido relacionada con malnutrición durante el embarazo, que lleva a mortalidad fetal, 19 y aunque nuestra paciente obtuvo un recién nacido vivo, la misma cursó la gestación con anemia, vómitos y crecimiento inadecuado de la altura uterina, que al final dieron como resultado un recién nacido con retardo severo del crecimiento.
El embarazo no parece empeorar la acalasia; en el caso presentado, hubo agravamiento de los síntomas durante el embarazo, al igual que en caso reportado por Ghoshal y Davies, 21 quienes realizaron su investigación en 36 gestantes con diagnóstico de acalasia; Mayberry y Atkinson 22 encontraron que los síntomas empeoraron en sólo 3 de las 20 pacientes con diagnóstico de la enfermedad previa al embarazo. Los autores, además, recomendaron que la terminación del embarazo no está indicada en las mujeres con acalasia, como se había referido en un artículo previo, debido al alto riesgo materno y la elevada mortalidad fetal. 23 En su reporte de caso, Faloon 24 plantea que la evaluación y manejo de una gestante con acalasia debe individualizarse, criterio con el cual coincidimos.
La acalasia complicando el embarazo es rara y, en el caso presentado, el manejo multidisciplinario oportuno contribuyó a la obtención de resultados maternos y perinatales favorables.
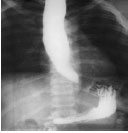
Figura 1. Estudio radiológico
Obsérvese el esófago dilatado, de grandes dimensiones, y estrechado, en punta de lápiz, a nivel del esfínter inferior.
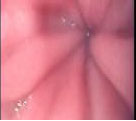
Figura 2. Esofagoscopía
La esofagoscopía mostrará un estrechamiento puntiforme y concéntrico a nivel de la unión esofagogástrica con convergencia de pliegues.
REFERENCIAS BIBLIOGRAFICAS
1. Fisichella PM, Patti M. Achalasia. Disponible en URL: http://www.emedicine.com/med/topic16.htm.
2. Khudyak V, Lysy J, Mankuta D. Achalasia in pregnancy. Obstet Gynecol Surv. 61(3):207-11; 2006, mar.
3. Farrokhi F, VaeziMF. Idiopathic (primary) achalasia. Orphanet J Rare Dis. 2: 38; 2007.
4. Manual Merck. Disponible en URL:http://www.merck.com/mmpe/sec02/ch012/ch012d.html.
5. García GA. Acalasia de esófago. Disponible en: http://www.sld.cu/galerias/pdf/uvs/cirured/acalasia. pdf.
6. Carmona DR. Diagnóstico de acalasia esofágica en la atención primaria de salud. Presentación de un caso. Rev Cubana Med Gen Integr. 23(1): 2007. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-21252007000100017&lng=es&nrm=iso.
7. Kahrilas PJ. Dysphagia and esophageal motility disorders. World Gastroenterology News. 11:14-6; 2006.
8. Garrigues GV, Ponce GJ. Acalasia y otros trastornos motores del músculo liso esofágico. Disponible en URL: http://www. aegastro.es.
9. Zaninotto G, CostantiniM,Rizzetto Ch,Ancona E. Acalasia: estrategias terapéuticas. Cir. Esp. 75(3):117-122; 2004.
10. Bruley des Varannes S, Scarpignato C. Current trends in the management of achalasia. Dig Liver Dis. 33(3):266-77; 2001, apr.
11. Vaezi MF. Achalasia: diagnosis and management. Semin Gastrointest Dis. 10(3):103-12; 1999, jul.
12. O'Connor JB, Singer ME, Imperiale TF, Vaezi MF, Richter JE.The cost-effectiveness of treatment strategies for achalasia. Dig Dis Sci. 47(7):1516-25; 2002, jul.
13. Muehldorfer SM, Schneider TH, Hochberger J, Martus P, Hahn EG, Ell C. Esophageal achalasia: intrasphincteric injection of botulinum toxin A versus balloon dilation. Endoscopy. 31(7):517-21; 1999, sep.
14. Cruz Vigo JL, Canga Presa JM, Sanz de la Morena P, Sanz Guadarrama O, Mañueco Santurtun M. Tratamiento laparoscópico de la acalasia. Cir. Esp. (Ed. impr.). 68(4):336-341; 2000.
15. Aggarwal R, Shahi HM, Misra A. Esophageal achalasia presenting during pregnancy. Indian J Gastroenterol. 16(2):72-3;1997, apr. Links
16. Satin AJ, Twickler D, Gilstrap LC. Esophageal achalasia in late pregnancy. Obstet Gynecol.3rd. 79(5):812-4; 1992, may.
17. Frieling T, Berges W, Borchard F, Lübke HJ, Enck P, Wienbeck M. Family occurrence of achalasia and diffuse spasm of the oesophagus. Gut. 29(11): 1595–602; 1988, november.
18. Cardi M, De Marchi C, Felli F, Paoletti PL, Paolini A. Cardial achalasia and emotional stress. Considerations on 47 clinical cases. Minerva Med. 28;75(8):405-8; 1984, feb.
19. Ohno Y, Kawai M, Shibata Y, Arii Y. Esophageal achalasia in pregnancy. Am J Perinatol. 17(1):53-5;2000.
20. Fassina G, Osculati A. Achalasia and sudden death: a case report. Forensic Sci Int. 75(2-3):133-7; 1995, oct 30.
21. Ghoshal S, Davies A. An unusual case of vomiting and weight loss in pregnancy - Oesophageal achalasia. Journal of Obstetrics & Gynaecology [serial on the Internet]. (2007, Aug), [cited March 30, 2009]; 27(6): 622-623. Available from: Academic Search Premier.
22. Mayberry JF, Atkinson M. Achalasia and pregnancy. Br J Obstet Gynaecol.94(9):855-9; 1987, sep.
23. Clemendor A, Sall S, Harbilas E. Achalasia and nutritional deficiency during pregnancy. Obstet Gynecol. 33:106-13;1969.
24. Faloon T. Achalasia in pregnancy. Canadian Family Physician. 39:1182-6; 1993, may.