Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Habanera de Ciencias Médicas
versión On-line ISSN 1729-519X
Rev haban cienc méd vol.10 no.3 Ciudad de La Habana jul.-set. 2011
CIENCIAS CLÍNICAS Y PATOLÓGICAS
Centro Nacional de Cirugía de Mínimo Acceso (CNCMA)
Ectasia vascular gástrica antral. Tratamiento endoscópico con argón plasma coagulación. (APC)
Gastric antral vascular ectasia. Endoscopic treatment with argon plasmacoagulation. (APC)
Rolando Martínez LópezI, Raúl Brizuela QuintanillaII, Jorge Luis García-Menocal HernándezIII, Julián F. Ruiz TorresIV, Vivianne María Anido EscobarV, Anniuska Gigato Díaz VI
IEspecialista Segundo Grado en Gastroenterología. (CNCMA). Calle Párraga entre San Mariano y Vista Alegre 10 de Octubre. Ciudad de La Habana, Cuba. E-mail: rolando@cce.sld.cu
II Especialista Segundo Grado en Gastroenterología. Doctor en Médicas. (CNCMA). E-mail: raulab@infomed.sld.cu
III Especialista Primer Grado en Gastroenterología. (CNCMA). E-mail:menocal@cce.sld.cu
IVEspecialista Segundo Grado en Gastroenterología. (CNCMA). E-mail: julian@cce.sld.cu
V Especialista Segundo Grado en Gastroenterología. (CNCMA). E-mail: vivianne@cce.sld.cu
VI Especialista Primer Grado en Gastroenterología. (CNCMA) E-mail: gigato@infomed.sld.cu
RESUMEN
La Ectasia Vascular Gástrica Antral es una rara causa de sangrado digestivo alto y la ablación con argón plasma resulta la primera línea de tratamiento actual. El objetivo de este trabajo consiste en analizar la efectividad y seguridad del APC en el tratamiento de este síndrome, en pacientes atendidos en el Centro Nacional de Cirugía de Mínimo Acceso. Se presenta una casuística retrospectiva de 11 pacientes, con predominio femenino (8 pacientes) y rango de edades entre 28 y 81 años, quienes recibieron ablación con APC por sesiones, con seguimiento posterior de 12 meses. Predominó la cirrosis hepática entre los antecedentes patológicos personales, la anemia como forma de presentación clínica y la variedad difusa. El número de sesiones de argón osciló entre 1 y 4 con promedio de 2.5, con una recidiva durante el seguimiento y no se presentaron complicaciones mayores secundarias a la terapia endoscópica.
Palabras clave: Ectasia vascular, síndrome gave, ablación con APC.
ABSTRACT
Gastric Antral Vascular Ectasia is a rare cause of upper gastrointestinal bleeding and Argon Plasma ablation is its current first line treatment. The aim of this paper is to analyze the effectiveness and safety of argon plasma coagulation in the treatment of this syndrome in a sample of patients treated at the National Center for Minimal Access Surgery. We present a retrospective series of cases of 11 patients with female predominance (8 patients) and age range between 28 and 81 years who received APC ablations sessions with subsequent follow up within 12 months. Hepatic cirrhosis predominated among the personal pathological antecedents, anemia was the most common clinical presentation followed by a wide variety of symptoms. The number of sessions with argon fluctuated between one and four for a 2.5 average and with recurrence during the follow up period. There were not major secondary complications to endoscopy therapy.
Key words: Vascular ectasia, gAVE syndrome, APC ablation.
INTRODUCCIÓN
El Síndrome de Ectasia Vascular Gástrica Antral o Síndrome GAVE, por sus siglas en inglés (Gastric Antral Vascular Ectasia), descrito por primera vez por Rider en 1953,1 cursa generalmente con pérdida crónica de sangre, que provoca anemia en los pacientes afectados. La hematemesis y melena, como forma de presentación, son raras, mientras en la endoscopía es posible definir la descrita imagen de «estómago en sandía» (watermelon), reportada por Jabbari y col. en 1984.2 Se presenta con mayor frecuencia en mujeres, con relación 5:1, en edades avanzadas de la vida y ocupa menos de 4% de las causas de sangrado digestivo de causa oscura, por lo que se considera una causa poco frecuente de hemorragia alta.3
Se han descrito dos formas de presentación desde el punto de vista endoscópico, la clásica imagen antral de tractus hiperémicos prominentes, que convergen en el píloro, de causa indeterminada o asociada a enfermedad autoinmune, como la esclerosis sistémica y la anemia perniciosa; la segunda, es la variedad difusa, en la que las lesiones vasculares se distribuyen proximalmente en el antro, que se asocian con cirrosis e hipertensión portal en 30% de los casos. También se ha visto este síndrome asociado a Trasplante de médula ósea, Insuficiencia renal crónica, Síndrome de Sjögren, Estenosis aórtica, Carcinoma gástrico, Enfermedad de Addison y Prolapso de la mucosa astral. 4,5,6
La historia natural de esta afección no se ha estudiado sistemáticamente, pero existen diferencias entre pacientes con y sin cirrosis. El paciente clásico no cirrótico, es una mujer de mediana edad, con una enfermedad autoinmune, que tiene más probabilidad de tener el clásico «estómago en sandía», con lesiones lineales en el antro, mientras que en los cirróticos, la enfermedad es más frecuentemente difusa y suele tener pérdida crónica de sangre significativa, que a menudo resulta dependiente de transfusiones sistemáticas de sangre.7,8,9,10
La etiología del síndrome resulta desconocida, aunque se plantea que las lesiones vasculares son adquiridas, lo que descarta la posible naturaleza congénita. Algunos autores han sugerido el estrés mecánico como posible etiología, porque las características histológicas son similares a los resultados de la intususpección y el trauma mucosal. También la hiperplasia fibromuscular vista en estudios histológicos, apoya el papel de esta teoría. La aparición de este síndrome en los cirróticos, por lo tanto, puede ser en parte explicada por la motilidad antral anormal, demostrada en estos pacientes. Al igual que ocurre en la Gastropatía portal hipertensiva, el aumento de los niveles de gastrina, se ha demostrado en pacientes con Ectasia Vascular Gástrica; sin embargo, algunos estudios no han confirmado estos hallazgos. Otros autores opinan que las prostaglandinas y sustancias vasoactivas, pueden desempeñar un papel importante en la etiología. La proliferación de células neuroendocrinas, que producen péptido intestinal vasoactivo y 5-hidroxitriptamina, se ha encontrado cerca de los vasos de la lámina propia, de partes resecadas de estos pacientes y fue la hipótesis de que la abundancia de dichos mediadores, puede ser responsable de la vasodilatación y, por lo tanto, la propensión a sangrar. En la patogenia de la Ectasia Vascular en el cirrótico, se implicaría además, la desviación de la sangre y la alteración del metabolismo de sustancias vasoactivas en presencia de enfermedad hepática, aunque ninguno ha sido comprobado de manera concluyente.9,11,12,13
El tratamiento de la afección incluye acciones farmacológicas, fundamentalmente con el uso de betabloqueadores, para reducir la presión portal, hasta resecciones quirúrgicas del estómago, mientras en la actualidad la primera línea terapéutica es la conducta endoscópica, mediante ablación con lasser o argón plasma (APC).4,5,7,8,13,14
En este trabajo, se presenta una serie de casos con Síndrome de Ectasia Vascular Gástrica Antral, tratados endoscópicamente con APC, en el Centro Nacional de Cirugía de Mínimo Acceso (CNCMA).
MATERIAL Y MÉTODOS
Se evalúan retrospectivamente los pacientes tratados en el Servicio de Gastroenterología del Centro Nacional de Cirugía de Mínimo Acceso (CNCMA), a los que se les realizó panendoscopía entre enero del 2006 y septiembre del 2010, como parte del estudio de anemia ferropénica o por clínica de sangrado digestivo alto y cuyo diagnóstico endoscópico fue Ectasia Vascular Gástrica Astral.
Se incluyeron los pacientes que presentaron cuadro clínico compatible con hemorragia digestiva alta o anemia y cuya endoscopía evidenciara lesiones vasculares estriadas o difusas a nivel del antro gástrico. Se excluyeron aquellos pacientes con aspecto endoscópico no característico o dudoso. La endoscopía se realizó previa anestesia oro faríngea, aplicando coagulación puntual de las lesiones vasculares en los casos difusos y en forma de barrido, en los tractus de las lesiones típicas con aspecto de piel de sandía. Se recogen datos generales, antecedentes, cuadro clínico, forma de presentación endoscópica y sesiones de terapéutica endoscópica con APC.
RESULTADOS
Se presenta un grupo de 11 pacientes; de ellos, 8 femeninos (72.7%) y 3 masculinos (27.3%). Con excepción de un paciente de 28 años, el resto del grupo oscilaba entre 68 y 81 años de edad, con una mediana de 72 y media de 69.
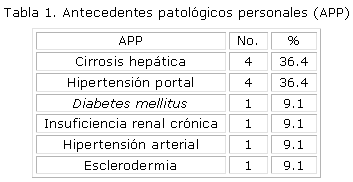
En la Tabla 1, se muestran los antecedentes patológicos personales del grupo estudiado. Predominaron los pacientes con cirrosis hepática e hipertensión portal en 36.4%. Otros antecedentes se presentaron con menor frecuencia.
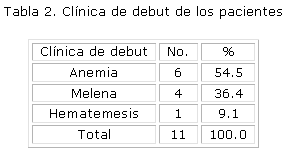
Según la forma de debut (Tabla 2), más de la mitad de los casos fueron atendidos por anemia (54.5%), seguido por melena en 36.4 %, mientras solo un paciente presentó hematemesis.
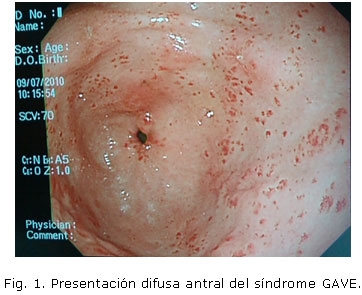
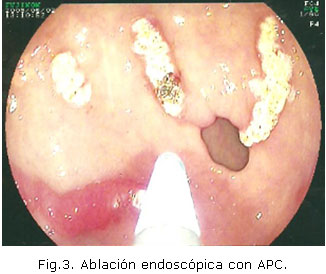
En relación con la forma de presentación endoscópica y las sesiones de ablación con APC, que se muestra en la Tabla 3, se observa predominio de la forma difusa (Figura 1) en 72.7%, mientras el resto de los casos mostró la típica imagen de watermelon, con tractus hiperémicos que convergen en el píloro (Figura 2). Todos los pacientes con la forma de presentación difusa, requirieron más de una sesión de tratamiento, mientras los que mostraron la forma clásica, resolvieron con una sola sesión de ablación (Figura 3).
Todos los pacientes que se manifestaron clínicamente por anemia ferropénica, fueron tratados además con suplementos de hierro por vía oral. Ningún paciente requirió tratamiento quirúrgico, ni se presentaron complicaciones relacionadas con el proceder endoscópico. Después del inicio de la terapéutica con APC, ningún paciente presentó sangrado que requiriera ser transfundido en seguimiento de 12 meses, después del alta tras las sesiones de tratamiento.
DISCUSIÓN
El llamado «Estómago en sandía», es una causa rara de hemorragia digestiva alta, que muestra lesiones características cuando se realiza la exploración endoscópica.8
La afección, según Gretz, afecta mayoritariamente a mujeres ancianas, según varios estudios 3, 14 y coincide con nuestra serie, que muestra 72.7% de los casos del sexo femenino, con promedio de edad de 65 años para este género, el que estuvo influenciado por la presencia de una fémina joven (28 años), pues sin su participación el promedio de edad de la serie estaría por encima de los 70 años.
La manifestación clínica más frecuente en nuestros pacientes fue la anemia, que ocupó 54.5% del total (6 pacientes), seguida de melena en 4 casos y hematemesis en uno, lo que también corresponde con otros reportes. 14 Aunque el Síndrome GAVE es una entidad poco frecuente, se debe tener en cuenta para hacer diagnóstico diferencial, en pacientes con anemia o sangrado de causa no precisada.
Según reportes, en 90 % de los pacientes las lesiones se limitan al antro gástrico, pero en 10 % pueden ser difusas y comprometer hasta el cardias. 15 En la casuística que presentamos, 72.7% de los pacientes mostraron formas difusas, las que predominaron en el antro y de estos, 2 casos tenían extensión hasta la parte alta del cuerpo gástrico, mientras la forma clásica de «estómago en sandía» se presentó en 3 de los pacientes estudiados.
Aunque se ha reportado concomitancia entre este síndrome y algunas afecciones autoinmunes, en nuestra casuística esta relación fue baja, sólo encontramos una paciente con lesiones típicas antrales y esclerodermia. En relación con otras enfermedades, nuestros pacientes refirieron antecedentes de cirrosis hepática en 36.4 %, lo que corresponde con lo planteado en la literatura, que asocia estas patologías entre 30 y 60 % de los casos. La hipertensión portal se recogió en 4 pacientes (36.4% de la casuística), mientras la Diabetes mellitus, la Hipertensión arterial y la Insuficiencia renal crónica, se presentaron en un paciente cada una, todas estas afecciones se han reportado en otros estudios.3,4,5,16
Múltiples tratamientos se han descrito para esta condición, incluyen terapias conservadoras con suplementos de hierro, transfusiones según requerimientos, medidas farmacológicas con estrógenos y progesterona, esteroides, betabloqueadores, octeótride, antiácidos, inhibidores H2, bloqueadores de la bomba de protones, entre otros, sin lograr resultados alentadores. La conducta quirúrgica, en casos de sangrado agudo sin posibilidades de control por otros medios, y la terapia endoscópica con Nd:YAG láser, argón plasma y electrocoagulación bipolar, son medidas que han mostrado ser efectivas 3,4,7,8,10,15
La ablación con APC es actualmente el método más utilizado para tratamiento endoscópico de la Ectasia Vascular Gástrica, por su fácil uso y sus bajas tasas de complicaciones. El método, entre sus ventajas, logra una limitada profundidad de penetración en el tejido, lo que reduce el riesgo de perforación, facilita la ablación de extensas áreas y tiene menor costo, cuando se compara con el láser. 3,5,7,17,18,19
La aplicación de la técnica requiere habilidades y experiencia en la terapéutica endoscópica, pero, en general, no constituye un proceder de gran complejidad, resultando sus complicaciones escasas, dado que el estómago cuenta con una pared gruesa, sobre todo a nivel del antro y es en este lugar donde mayormente asientan las lesiones vasculares que deben ser tratadas, mientras el número de sesiones de tratamiento depende, además de la habilidad técnica, de la cantidad de lesiones, la aplicación o no de sedación al paciente para soportar un tiempo mayor de endoscopía y el criterio del endoscopista actuante.
En un estudio publicado por Boudet y colaboradores, 17 con una casuística de 18 pacientes, realizaron al igual que nosotros, entre 1 y 4 sesiones de tratamiento con APC y mientras la media de sesiones de nuestra serie fue 2.5, ellos informaron un promedio superior (3.38). No se presentaron complicaciones mayores, una paciente refirió epigastralgia post tratamiento y la recidiva del sangrado se presentó durante el seguimiento, en un caso con lesiones difusas, lo que requirió otra sesión de APC. En la serie comentada, se reportan 5 hemorragias leves, 11 epigastralgias y 2 pacientes con hipergastrinemia basal, que desarrollaron pólipos hiperplásicos. Recidivaron 7 pacientes (39%): 3 hemorragias antes de 12 meses y 4 anemias después del año.
CONCLUSIONES
El tratamiento endoscópico ablativo con argón plasma resulta una técnica sencilla, efectiva y segura en el tratamiento del Síndrome GAVE; se considera como terapéutica de primera línea, en el manejo de esta condición clínica.
REFERENCIAS BIBLIOGRÁFICAS
1. Rider JA, Klotz AP, Kirsner JB. Gastritis with veno capillary ectasia as a source of massive gastric haemorrhage. Gastroenterology.1953;24:118-123.
2.Jabbari M, Cherry R, Lough JO, Daly DS, Kinnear DG, Goresky CA. Gastric antrovascular ectasia: the watermelon stomach. Gastroenterology. 1984;87:1165.
3. Pasumarthy L. Gastric Antral Vascular Ectasia: An Uncommon Cause of GI Bleeding. Practical Gastroenterology. February, 2009.
4. Krstiæ M, Alempijeviæ T, Andrejeviæ S, Zlatanoviæ M, Damjanov N, Ivanoviæ B, Jovanoviæ I, Tarabar D, Milosavljeviæ T Watermelon stomach in a patient with primary Sjögren's syndrome. Vojnosanit Pregl. 2010 Mar;67(3):256-8.
5. Selinger CP, Ang YS. Gastric antral vascular ectasia (GAVE): an update on clinical presentation, pathophysiology and treatment. Digestion. 2008;77(2):131-7.
6. Amarapurkar DN, Patel ND. Gastric Antral Vascular Ectasia (GAVE) Syndrome. JAPI. 2004 September; 52.
7. Ripoll C, Garcia-Tsao G. Management of gastropathy and gastric vascular ectasia in portal hypertension. Clin Liver Dis. 2010 May;14(2):281-95.
8. González Ibarra FP, Gallardo Angulo VE, Lizárraga López JA. Estómago en sandía. Arch Salud Sin. 2010;4(1):22-24.
9. Yildiz B, Sokmensuer C, Kaynaroglu V. Chronic anemia due to watermelon stomach. Ann Saudi Med. 2010 Mar-Apr;30 (2):156-8.
10. Pellegrino D, Quildrian S, Quiroga J. et al. Gastric antral vascular ectasia: clinical presentation and therapeutic management. Acta gastroenterol Latinoam. 2005;35 (1):19-23.
11. Wells CD, Harrison ME, Gurudu SR et al. Treatment of gastric antral vascular ectasia ( watermelon stomach) with endoscopic band ligation. Gastrointest Endosc. 2008 Aug;68 (2):231-6.
12. Herrera S, Bordas JM, Llach J. et al. The beneficial effects of argon plasma coagulation in the management of different types of gastric vascular ectasia lesions in patients admitted for GI hemorrhage. Gastrointest Endosc. 2008 Sep;68 (3):440-6.
13. Sebastián S, McLoughlin R, Qasim A, O´Morain CA. et al. Endoscopio argon plasma coagulation for the treatment of gastric antral vascular ectasia. (watermelom stomach): long-term results. Dig Liver Dis. 2004 Mar;36 (3):212-7.
14. Chaves DM, Sakai P, Oliveira CV, Cheng S, Ishioka S. Watermelon stomach: clinical aspects and treatment with argon plasma coagulation. Arq Gastroenterol. 2006 Jul-Sep;43(3):191-5.
15. Herrera M, Vera G, Rosas C, Hurtado J, Konrad H, Miranda M, Lilayú D. Ectasia Vascular Antral: tratamiento quirúrgico. Rev. Chilena de Cirugía. Junio 2005;57(3):251-254.
16. Laoubi K, Allanore Y, Chaussade S, Kahan A, Wipff J. Watermelon stomach in systemic sclerosis. J Mal Vasc. 2010 Apr 22.
17. Baudet JS, Díaz-Bethencourt D, Soler M, Vela M, Morales S, Avilés J. Seguimiento a largo plazo de pacientes con Ectasia Vascular del antro gástrico tratados mediante coagulación con argón plasma. Medicina clínica. 2009;133(6):217-220.
18. Yusoff F, Brennan D, Ormonde B, Laurende A. Argon plasma coagulacion for treatment of watermelon stomach. Endoscopy. 2002;34:407-410.
19. Blanc P, Phelip JM, Bertolino et al. Watermelon stomach: a rare cause of iron deficiency anemia, surgically treatable; a new case with review of the literature. Ann Chir. 2003 Sep;128 (7):462-4.
Recibido: 1 de junio de 2011.
Aprobado: 29 de junio de 2011.REMEMBER