Introducción
Los trastornos motores esofágicos (TME) son alteraciones de la motilidad del cuerpo esofágico y/o de sus esfínteres, que se producen por alteraciones en el mecanismo de control muscular o neurohormonal y se traducen en un exceso o defecto en la actividad contráctil y/o en la secuencia en que esta se produce.1
Los conocimientos disponibles hasta la actualidad no permiten una clasificación adecuada de los TME, basada en criterios etiopatogénicos, histológicos o bioquímicos. En la práctica clínica se acepta su división en primarios y secundarios. Los primarios son los que se producen por alteración de la función de la musculatura lisa del esófago y los secundarios pueden ser debidos a diferentes enfermedades sistémicas, metabólicas o neuromusculares, y en múltiples procesos infiltrativos, inflamatorios u obstructivos (estenosis benignas o malignas, postquirúrgicas) del propio esófago.2
A partir de los primeros años del presente siglo, se ha experimentado un gran avance en el estudio de estos trastornos por el avance de la tecnología, lo que ha permitido que técnicas como la impedancia multicanal y la manometría, experimentaran grandes cambios.
La manometría esofágica, ya sea convencional o de alta resolución, es la prueba diagnóstica que mide las presiones intraluminales en el esófago y la coordinación de la actividad en su musculatura.1 A través de esta se diagnostican los TME, así como elementos de la barrera antirreflujo con conocido rol en la fisiopatología de la Enfermedad por Reflujo Gastroesofágico (ERGE) como es la presencia de hernia hiatal (HH), la hipotonía del esfínter esofágico inferior (EEI) y la presencia de relajaciones transitorias (RT) de este.
Se considera la prueba de mayor evidencia para el estudio de los TME. La información sugiere que la técnica más exacta para registrar las presiones intraesofágicas, llamada manometría de alta resolución (MAR), tiene mayor sensibilidad que la manometría convencional.3
Las indicaciones de esta técnica son: el estudio de la disfagia funcional, una vez que se ha descartado una posible causa orgánica; el estudio preoperatorio en pacientes candidatos a funduplicatura (para estudio de la peristalsis y descartar un trastorno motor subyacente); la localización exacta del borde superior del EEI para la correcta colocación de las sondas de pHmetría/impedanciometría; el estudio de dolor torácico no cardiaco y evaluación de respuesta a tratamientos farmacológicos, endoscópicos o quirúrgicos.4
Con la alta resolución se introducen dos grandes cambios. Por un lado, se produce un aumento considerable en el número de sensores de presión intraluminal, salvando los espacios donde no se efectúan mediciones, que están entre los sensores de la manometría convencional. Por otro, se desarrolla una tecnología que permite la visualización de la actividad manométrica en forma de representación temporo-espacial. Es decir, dado que los sensores están muy próximos, la presión intraluminal esofágica se muestra de forma continua en el espacio.
Los datos manométricos se pueden visualizar en forma de las tradicionales líneas o en forma de mapas topográficos de presión, en los que en el eje X se representa el tiempo, en el Y, la distancia desde la nariz y en el Z, se representa la presión con una escala de colores.5
Con la adopción de la tecnología de alta resolución y la nueva metodología de análisis, la clasificación de los TME que existía a partir de los hallazgos de la manometría convencional, ha tenido que ser modificada.6) Se publicaron varios trabajos en este sentido, el más importante es el del Grupo de Chicago, de Pandolfino y colaboradores, con la formulación de un sistema de análisis y una clasificación para iniciar la práctica clínica.6,7,8 Esta clasificación inicial ha sufrido varias modificaciones conforme se ha ido desarrollando su aplicación clínica; se cuenta ya con la versión 3.0. Esta, como las previas, está orientada para el estudio del esófago distal y la unión esofagogástrica, pero es más simplificada.
La Clasificación de Chicago 2015 v.3.09 fue desarrollada por el grupo internacional de trabajo en manometría de alta resolución, en un consenso que utiliza un enfoque jerárquico y, de forma secuencial, considera:
1. Trastornos con obstrucción al flujo a nivel de la unión esofagogástrica (UEG).
2. Trastornos mayores de la peristalsis.
3. Trastornos menores de la peristalsis.
Los trastornos que cursan con obstrucción al flujo a nivel de la UEG se caracterizan porque presentan una mediana de presión de relajación integrada (PIR) por encima del valor normal. Estos desórdenes se dividen en Acalasia10,11 (subtipos I, II, III) y obstrucción al flujo de la unión esofagogástrica. El seguimiento de los pacientes con Acalasia ha demostrado que el subtipo II es el mejor respondedor al tratamiento quirúrgico, lo cual constituye un nuevo reto para el tratamiento de los otros dos subgrupos.12,13 La obstrucción al flujo de la unión esofagogástrica, no descrita anteriormente y uno de los aportes de la manometría de alta resolución, se caracteriza por la relajación incompleta del EEI, asociada con contractilidad esofágica, no consistente con Acalasia tipo I, II o III.14
Los trastornos mayores de la peristalsis son el espasmo esofágico distal, el esófago hipercontráctil jackhammer y la ausencia de contractilidad. Estos nunca se encuentran en sujetos controles (población sana asintomática).15) Los trastornos menores de la peristalsis, caracterizados por una alteración en el tránsito esofágico, son la motilidad esofágica inefectiva y la peristalsis fragmentada. La motilidad esofágica inefectiva ha sido reconocida en los estudios cubanos previos como los más asociados a la Enfermedad por Reflujo Gastroesofágico en pacientes cubanos.16
La manometría esofágica de alta resolución se considera a nivel internacional como un método óptimo para el diagnóstico de los TME, de alta especificidad y sensibilidad. Dada la reciente introducción de la técnica en Cuba, se necesita demostrar su utilidad, ya que no existe conocimiento previo sobre cuáles son los parámetros de normalidad para nuestro medio, los diagnósticos de alta resolución y su evolución e identificación de nuevas enfermedades que han surgido a la luz de esta novedosa técnica. Por lo tanto, el objetivo de esta investigación es determinar la utilidad de la manometría esofágica de alta resolución como estudio diagnóstico para los TME en Cuba, para lo cual se determinarán los disganósticos de alta resolución en estos pacientes y su espectro en nuestro medio, resaltando el estudio de los pacientes con Acalasia y ERGE, por ser los mayores grupos estudiados.
Material y Método
Se diseñó una investigación aplicada, de desarrollo, que se realizó en el Laboratorio de Motilidad del Centro Nacional de Cirugía de Mínimo Acceso, en La Habana.
El grupo de estudio estuvo constituido por aquellos pacientes de ambos sexos, mayores de 18 años, recibidos en el laboratorio antes mencionado para realización de manometría esofágica entre junio de 2017 y junio de 2019.
Los criterios de inclusión fueron las indicaciones de la prueba, además de contener en este reporte solo pacientes nacionales.
Fueron excluidos los estudios de pacientes con cirugía previa de esófago por diagnóstico de Acalasia o ERGE, o con tratamiento endoscópico previo de dilatación del EEI. De igual forma, se excluyeron los estudios de aquellos pacientes que por cualquier razón, expresaran su desacuerdo con la utilización de los datos obtenidos, para uso científico.
Se registraron datos generales de los pacientes que se obtuvieron en el interrogatorio, previo al procedimiento, datos de los estudios complementarios que aportó el paciente (informe de endoscopía y/o estudio radiológico de esófago-estómago-duodeno) y se realizó la manometría esofágica de alta resolución, de la cual se registraron las variables en estudio. Se utilizaron los valores estándares de mayor uso, a nivel internacional para realizar el diagnóstico, utilizando el sistema MMS (Medical Measurement System), catéteres sólidos de la marca UNISENSOR y en posición sentado. Los parámetros utilizados fueron:17
Presión media basal de reposo. Dada por la presencia de la zona de elevada presión (ZEP).
Presión de relajación integrada (IRP): Calculada por la media de los 4 seg de máxima relajación inducida por la deglución, en la ventana de 10 seg que comienza en el momento de la relajación del esfínter esofágico superior (EES).
Integral contráctil distal (DCI): Calculada por la amplitud x duración x longitud (mmHgxsxcm) de la contracción esofágica distal >20 mmHg desde la presión proximal (P) a la distal (D).
Velocidad del frente contráctil (CVF): Calculada por la pendiente de la tangente del contorno isobático de los 30 mmHg entre P y el punto de deceleración contráctil.
Latencia distal (DL): Calculada por el intervalo entre la relajación del esfínter esofágico superior (EES) y el punto de deceleración contráctil.
Presión intrabolo (IBP): Dada por la banda de presión isobática vertical.
Para el diagnóstico se aplicó la Clasificación de Chicago 2015 v.3.0, ya explicada. Con la información registrada se conformó una base de datos que fue procesada con el programa estadístico SPSS vs. 21.
Se calcularon medias aritméticas y desviación estándar en los casos en que se consideró útil.
El estudio está justificado desde el punto de vista ético, ya que se realizó conforme a los principios establecidos en la Declaración de Helsinki.18
Los resultados que se reportan aquí son parciales de un proyecto de investigación, con carácter nacional, aprobado por el CITMA.
Resultados
En el período estudiado se incluyeron en este reporte 611 manometrías esofágicas. De ellas, 356 mujeres (58,26 %) y 255 hombres (42,73 %). El promedio de edad de los pacientes fue de 47, 44 años; el grupo de pacientes entre 40 y 50 años de edad resultó el más frecuente. Los principales motivos de indicación de la prueba fueron el estudio de la ERGE en 295 pacientes (48,28 %), la disfagia en 247 (40,49 %) y otras como el dolor torácico de origen no cardíaco en 69 (11,23 %).
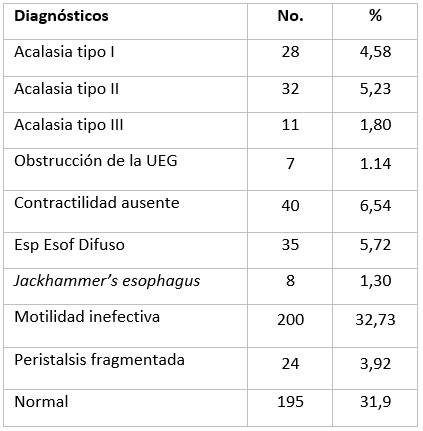
Los principales diagnósticos obtenidos, luego de aplicar la Clasificación de Chicago 2015 v3.0, se exponen en la Tabla 1.
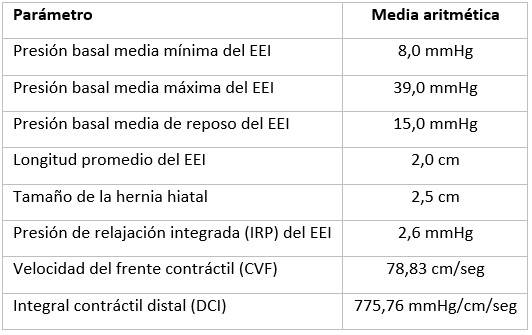
Se agruparon 112 pacientes cuyo diagnóstico definitivo fue ERGE, dado por el cuadro clínico, los estudios endoscópicos presentados, con o sin biopsia esofágica y se analizaron los parámetros de alta resolución. (Tabla 2).
La presencia de relajaciones transitorias del EEI se registró en 40 pacientes (35,71 %) de este grupo.
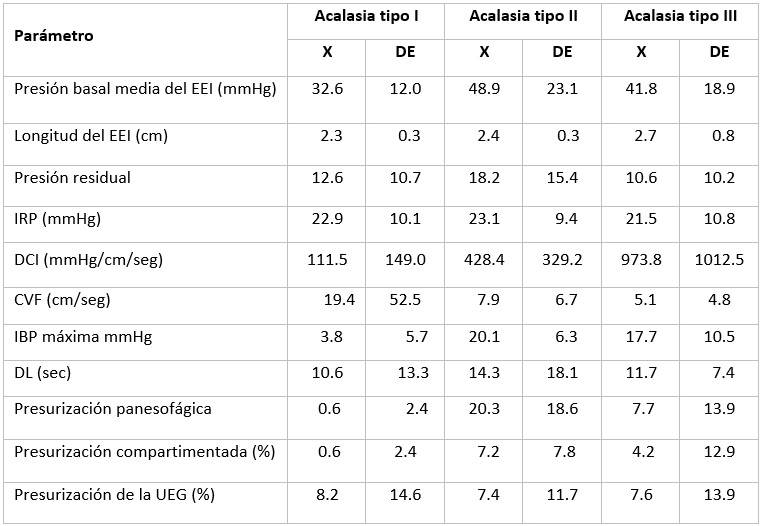
Se agruparon 44 pacientes a quienes se les diagnosticó Acalasia y se analizaron sus parámetros de alta resolución, según los diferentes subtipos (Tabla 3).
Discusión
Fueron más frecuentes los sujetos del sexo femenino. En los TME, en su globalidad, predomina ligeramente el sexo femenino sobre el masculino.19)
En cuanto a los diagnósticos realizados se obtuvieron diagnósticos nuevos, propios de la alta resolución, como el esófago de Jackhammer (Jackhammer’s esophagus) y la obstrucción al flujo de salida de la unión esofagogástrlca.20 También es significativo la identificación de los subtipos de Acalasia, por ser el subtipo II el que tiene mejor respuesta a la Miotomía de Heller, técnica quirúrgica más utilizada para los pacientes con Acalasia, cuya importancia se incrementó con el desarrollo de la cirugía laparoscópica.21
En nuestra serie, el subtipo más frecuente de la enfermedad fue el subtipo II, con una media de 4 años de evolución, desde el inicio de los primeros síntomas hasta el diagnóstico. Esto suele suceder porque los síntomas en el inicio de la enfermedad, pueden ser confundidos con enfermedades como la ERGE y evolucionar con tratamientos farmacológicos que no logran mejoría en el paciente hasta que la disfagia repercute de forma más severa en su vida y es indicado el estudio de manometría que finalmente hace el diagnóstico correcto.22
En los pacientes a quienes se les diagnosticó obstrucción al flujo de salida de la UEG, uno de ellos necesitó dilatación endoscópica por encontrarse en afagia, y mejoró así el cuadro clínico. La motilidad inefectiva (con DCI <499 mmHg) fue el trastorno motor más frecuente; este resultado es similar al de estudios previos con pacientes cubanos, que aunque no utilizan la misma clasificación registran valores de peristalsis por debajo de los valores límites que admite la alta resolución.16) Varios estudios sugieren que la motilidad inefectiva es un factor de riesgo para el reflujo, pero otros autores han reportado la misma prevalencia de este trastorno en pacientes con ERGE o sin ella, así que la motilidad inefectiva por sí sola no constituye un elemento diagnóstico de la enfermedad.23
Al analizar los parámetros de alta resolución en los pacientes que fueron diagnosticados con ERGE, llama la atención que el principal elemento de la barrera antirreflujo que explica la ocurrencia de reflujo patalógico fueron las RT del EEI. Esto se corresponde con otros estudios, asi como previas publicaciones de Anido y col., donde se evidencia este fenómeno como el principal evento patológico en los pacientes cubanos que desarrollan esta enfermedad.16 La media de presión del EEI estuvo en valores normales, aunque cercanos a los límites inferiores normales.24,25,26
Es de recordar que aunque la manometría de alta resolución es considerada a nivel mundial como la técnica de oro para el diagnóstico de los trastornos motores, la técnica reportada con mayores niveles de especificidad y sensibilidad para el diagnóstico de la ERGE, es la pH/Impedancia esofágica intraluminal, introducida y desarrollada en Cuba por Anido Escobar desde 2015.
En cuanto al estudio de los parámetros de alta resolución en los pacientes con Acalasia, se determinó que independientemente del subtipo la media del IRP estuvo por encima de 21, por lo que este valor puede ser aceptado como valor de corte para pacientes cubanos con esta enfermedad, con el sistema MMS, catéter sólido UNISENSOR y en posición sentado, en las mismas condiciones en que se realizó esta investigación. La presión intrabolo y la presurización panesofágica alcanzaron sus valores más bajos en la Acalasia tipo I, lo que refuerza la compresión de que los subtipos II y III son los más hipertónicos.27,28 Al igual que a otros autores, la posibilidad de la diferenciación en subtipos y la aplicación de los nuevos parámetros hizo posible una identificación adecuada de la enfermedad, y permiten evadir diagnósticos inconclusos, como "seudoacalasia", trastornos motores de tipo hipertónicos no bien precisados o la confusión con el espasmo esofágico difuso.29
Resultados de otros autores demuestran sensibilidad del IRP por encima de 15 mmHg para el diagnóstico de Acalasia; sin embargo, hay diferencias significativas entre el IRP registrado en posición supina o erguido, siendo este último menor.30) En nuestro estudio solo se registró el IRP en posición erguido por lo que queda demostrar semejante diferencia en estudios posteriores.30) También se reporta que los sistemas perfundidos por agua pueden presentar valores de IRP ligeramente por encima de los sistemas sólidos pero mantienen el corte de los 15 mmHg como valor limítrofe a partir del cual se debe considerar la presencia de Acalasia, sin dejar de tener en cuenta que, aunque de forma más esporádica, se describe esta con valores normales de IRP, por lo cual el operador debe considerar todos los elementos que ofrece la alta resolución para confirmar el diagnóstico de la enfermedad.28 Los IRP más elevados en este estudio correspondieron de igual forma con los mayores valores de presión media basal de reposo de la UEG y con los mayores valores de presión residual posterior a la deglución, características que estuvieron presentes en los pacientes diagnosticados con Acalasia tipo II.
Las limitaciones de este estudio están dadas por proceder los datos de un único Laboratorio de Motilidad Digestiva, ya que constituyen resultados del mismo, al que se unirán y reportarán próximamente los resultados de los otros Laboratorios de Motilidad que también forman parte de este proyecto de investigación.
Conclusiones
De estos resultados se derivan valores que pueden ser aceptados para pacientes cubanos a quienes se les realiza manometría de alta resolución para estudio de un posible TME. Su aplicabilidad resulta útil como marco de referencia para quienes se adentran en el estudio de estos trastornos, así como permiten ser considerados para definir un diagnóstico que permitirá una mejor y precoz selección de tratamiento.