Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Reumatología
versión On-line ISSN 1817-5996
Rev Cuba Reumatol vol.15 no.2 La Habana ago. 2013
ARTÍCULO DE OPINIÓN Y ANÁLISIS
Síndrome de Sjögren y embarazo
Sjögren's syndrome and pregnancy
Isabel María Hernández Cuellar I, Yusimí Reyes Pineda I, María Victoria Hernández Cuellar II, Ana Marta López Mantecón I, Rafael Gil Armenteros III, Dinorah Prada Hernández I, Claudino Molinero Rodríguez IV
I MSc, Especialista de 1er Grado en Medicina General Integral y 2do Grado en Reumatología
II Especialista de 1er Grado en Inmunología
III Especialista de 2do Grado en Reumatología
IV MSc, Especialista de 1er Grado en Medicina Interna y 2do Grado en Reumatología
Centro de Reumatología. Hospital Docente Clínico Quirúrgico 10 de Octubre. Facultad de medicina 10 de Octubre. Universidad de Ciencias Médicas de La Habana. La Habana, Cuba.
RESUMEN
El Síndrome de Sjögren es una exocrinopatía autoinmune crónica y de lenta progresión, las causas de los síntomas de sequedad está dada por la infiltración y destrucción de las glándulas exocrinas por los linfocitos T. Se caracteriza clínicamente por la sequedad oral y oftálmica, pero algunos pacientes pueden presentar manifestaciones relacionados con otros órganos, que pueden llegar a ser las primeras manifestaciones clínicas y ser las responsables del pronóstico de la enfermedad. En las pacientes con síndrome de Sjögren primario o secundario que se embaracen y presentes anticuerpos anti LA o anti Ro, es necesario realizarle seguimiento electrocardiográfico, tanto a ellas como al feto para poder identificar a tiempo algunos trastornos de conducción asociados a esta situación, algunas alteraciones electrocardiográficas de los niños en el momento del nacimiento pueden ser asintomáticas como la bradicardia sinusal, o la repolarización ventricular, las extrasístole ventriculares pueden permanecer por varios meses. El bloqueo cardiaco de 3er grado en la madre es causa de aborto frecuente.
Palabras clave: Síndrome de Sjögren, xerostomía, xeroftalmía, embarazo.
ABSTRACT
Primary Sjögren's syndrome is an autoimmune exocrinopathy of slow progression and chronic, that causes sicca symptoms due to lymphocytic T infiltration that leads to the destruction of the exocrine glands. Clinically it is characterized by ocular and oral dryness However, more than half of the patients develop extraglandular manifestations that can concern any organ, can be the first manifestation of the syndrome and which are going to determine the prognosis. In de women pregnancy, and primary or secundary Sjögren's síndrome, is necesary the electrocardiographic screening in all infants born to mothers with anti-Ro/La antibodies to identify those with heart conduction abnormalities. Electrocardiographic abnormalities at birth is frecuently asymptomatic infants. There are presented sinus bradycardia, the second abnormalities of ventricular repolarization, both regressed spontaneously, while the third ventricular extrasystoles which continue even now at someone months. A 3rd degree block in the mother, and causing pregnancy termination
Keywords: Sjögren's syndrome, xerostomia, xerophtalmia, pregnancy.
INTRODUCCIÓN
El Síndrome de Sjögren (SS) es un desorden multisistémico que puede involucrar a numerosos especialistas incluidos internistas, reumatólogos, dentistas, oftalmólogos, ginecólogos o geriatras. Aunque es importante que un médico asuma todo la responsabilidad en el cuidado del paciente, el SS es un paradigma que requiere una aproximación en equipo y que suele repercutir en otros profesionales.
CONCEPTO
El SS es una exocrinopatía autoinmune caracterizada por la infiltración de glándulas exocrinas y tejidos extraglandulares por linfocitos T, con fenotipos CD4 y linfocitos B. Este infiltrado puede lesionar las glándulas exocrinas causando sequedad mucocutánea: oftálmica (queratoconjuntivitis seca, Xeroftalmía), oral (xerostomía), xerotráquea y sequedad vaginal.1
La enfermedad extraglandular puede afectar órganos como: pulmón, riñón, sistema osteomioarticular, y el sistema neurológico, cuando se afecta el sistema nervioso central suele que marca el pronóstico de la enfermedad.
La primera aproximación al SS se atribuye a Johnann Mickulicz hacia 1888, que escribió un varón con tumefacción de glándulas parótidas relacionadas con infiltrados de células pequeñas. Posteriormente en 1933, el oftalmólogo danés Henrick Sjögren describió específicamente a 19 pacientes mujeres con queratoconjuntivitis seca y sequedad bucal.1
El SS puede aparecer aislado síndrome de Sjögren primario (SS primario) o asociado a otras enfermedades inflamatorias del tejido conjuntivo como: artritis reumatoide (AR) o el lupus eritematoso sistémico (LES), esclerosis sistémica progresiva (ES), enfermedad mixta del tejido conectivo, polimiositis-dermateomiositis, enfermedad de Still del adulto, cirrosis biliar primaria , miastenia grave, infección por el virus del HIV, infección por el virus de hepatitis C. denominado síndrome de Sjögren secundario (SS secundario).2,3
INCIDENCIA Y PREVALENCIA
Afecta fundamentalmente a mujeres de edad media (mujer/varón: 9:1) La incidencia de la enfermedad se desconoce pero es muy frecuente, ya que, además del síndrome primario, un 30 % de los pacientes con AR, LES y ES padecen un SS secundario.3
De acuerdo con los criterios de San Diego, la incidencia del SS es de un 0.5 %, mientras que para el Grupo de Estudio Europeo oscila entre un 3 y un 5 %.3
El SS tiene una prevalencia en necropsias el 0,44 % y en la actualidad se encuentra en el ,5-3 % de la población adulta. Se presenta 9 veces más en las mujeres que en los hombres y es una de las enfermedades del tejido conjuntivo más frecuentes; pero en general, de curso más benigno que otras enfermedades autoinmunes.
PATOGENIA DEL SÍNDROME DE SJÖGREN
La etiopatogenia de la enfermedad es multifactorial. Actualmente, está bien aceptada la teoría que explica la infiltración de glándulas salivales y lagrimales por células linfoplasmocitarias, estas destruyen de manera progresiva las glándulas exocrinas, hecho que se traduce en sequedad ocular queratoconjuntivitis seca) y sequedad bucal (xerostomía). Además, hay infiltración de las glándulas exocrinas por linfocitos T, junto con una hiperestimulación de linfocitos B.
Los factores genéticos se interaccionan con los ambientales a través del complejo trimolecular: el antígeno (Ag) exógeno o propio, los Ag de histocompatibilidad (HLA) y el receptor de linfocito T.
La activación desencadena la respuesta inmune contra el antígeno, posiblemente vírico en el caso del SS como los retrovirus, los cuales son hipotéticamente el reservorio lógico que, después de la activación celular, darán lugar a la aparición de antígenos víricos, la cual puede mantenerse durante años sin expresión clínica, o bien estos u otros virus similares rompen la tolerancia e inician la respuesta inmune.3
En el SS la susceptibilidad está determinada por varios genes, siendo los más conocidos los relacionados con el HLA, en concreto los HLA-DR2 y HLA-DR3., además existen otros genes relacionados.4
El SS predomina en las mujeres, lo que se asocia en las enfermedades autoinmunes con los HLA de tipo II, mientras que en los varones las enfermedades autoinmunes se relacionan más con los HLA de tipo I. Ello hace intuir una predisposición genética o bien un mecanismo relacionado con los estrógenos que favorecen la rotura de la tolerancia inmune.5,6
MANIFESTACIONES CLÍNICAS
La clínica del SS la subdividimos en manifestaciones:
Glandulares:
. Xerostomía
. Queratoconjuntivitis seca. (QCS)
. Otras: xerodermia, xerotráquea y sequedad vaginal.
Extraglandulares:
. Articulares
. Dérmicas
. Pleuropulmonares
. Renales
. Hepáticas
. Neurológicas
MANIFESTACIONES GLANDULARES
La QCS debe objetivarse por:
a) Test de Schirmer (es inespecífico; diagnostica hiposecreción lacrimal); consiste en colocar en el fondo de saco conjuntival inferior una tira de papel de filtro núm. 41. Es normal si a los 5 minutos las lágrimas humedecen más de 15 mm de la tira; es positivo si es inferior a 5 mm
b) Test de Rosa de Bengala o fluoresceína: objetiva la existencia de erosiones en conjuntiva bulbar o en la córnea; es positivo si hay focos puntiformes o filiformes en la tinción.
Para objetivar la xerostomía utilizamos la sialometría, la sialoquímica, la gammagrafía parotídea, la sialografía, la ecografía o la resonancia magnética de glándulas salivales (todos ellos métodos sensibles pero poco específicos). La biopsia de glándula salival menor es aceptada como el criterio fundamental para el diagnóstico de SS (deben existir 2 o más focos con 50 linfocitos/4 mm para ser positiva).7
MANIFESTACIONES EXTRAGLANDULARES
Las manifestaciones extraglandulares en el SS marcan el pronóstico del SS primario y son muy variables; desde simples artralgias hasta alteraciones viscerales graves.8-13
Articulares:
. Las más frecuentes son artromialgias y raquialgias que suelen cumplir criterios de fibromialgia.
La artritis puede darse en la mitad de los pacientes, presentándose como mono u oligo articulares intermitentes o periartritis crónicas simétricas no erosivas. La miositis es infrecuente.
Respiratorias:
. Su expresión clínica es escasa (<10%).
. Comprenden desde una infección con bronquitis, neumonitis o bronquiectasias hasta alveolitis intersticial o bronquiolitis obliterante.
Digestivas:
. Disfunción esofágica Gastritis atróficas
. Pancreatitis
. Enfermedad Celiaca
. Hepatitis crónicas activas por virus C
. Cirrosis biliar primaria
. Colangitisesclerosante
Renales:
. Presentes en el 10 %. Un 35 % tienen hipostenuria, pH de orina elevado, hipokalemia e hipercloremia características de la acidosis tubular distal por nefritis linfocítica intersticial.
. Las glomerulopatías son raras.
Dermatológicas:
. Sequedad de piel
. Fotosensibilidad
. Eritema anular
. Vasculitis purpúricas
. Urticarias
. Úlceras que pueden aparecer en el LES siendo difícil en ocasiones hacer el diagnóstico diferencial entre ambas entidades
. Fenómeno de RaynaudPurpuras
Neurológicas:
. Son debidas a infiltrado linfocitario y a vasculitis. La clínica está presente en un 20 a 40 %de los SS primarios
Afectación del SN periférico:
. Síndrome del túnel carpiano
. Mononeuritis múltiple
. Polineuritis
Afectación del SNC se destacan las lesiones locales: [tabla 1]
. Déficit motor y sensorial
. Alteraciones del movimiento
. Síndrome cerebeloso
. Encefalopatía aguda o subaguda
. Meningitis aséptica
. Demencia
DATOS DE LABORATORIO
Datos inespecíficos como: un aumento de la VSG superior a 25 mm en el 60 %, o la PCR superior a 8 mg/l en el 5 %, la anemia, leucopenia y plaquetopenia aparecen en el 10% de los pacientes con SS primario. Podemos observar además alteraciones de enzimas hepáticos y alteraciones del sedimento urinario.
En cuanto a las alteraciones del laboratorio inmunológico encontramos: los anticuerpos antinucleares, que son muy sensibles pero inespecíficos en el SS primario. Los anticuerpos dirigidos contra los autoantígenos SS-A/Ro y los SS-B/La y otros antígenos como la p80-colin (fosfoproteírtas de 80 Kd) y el MA-I (proteína nuclearde 200 Kd) son los más característicos, pero no específicos del SS primario.14
DIAGNÓSTICO DEL SS
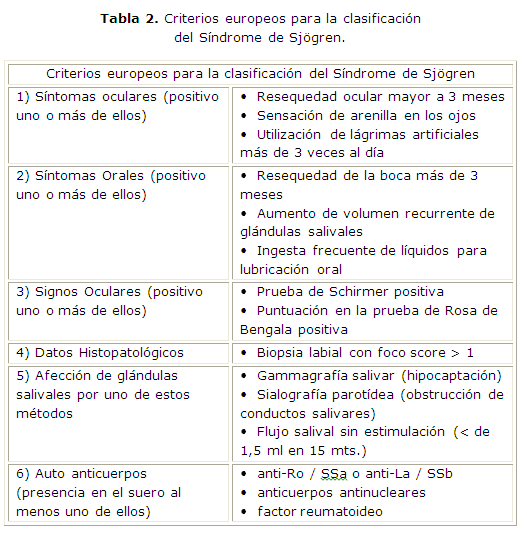
Se ha hecho común utilizar los criterios europeos para la clasificación del Síndrome de Sjögren, estos consisten en una serie de datos clínicos recogidos en el interrogatorio y el examen físico, así como de técnicas de laboratorio y exámenes humorales, que permiten una aproximación suficiente para el diagnóstico de esta entidad. [Tabla 2]
Cuatro de los seis criterios son necesarios para el diagnóstico de síndrome de Sjögren; deben ser excluidas otras enfermedades como la sarcoidosis, enfermedad de trasplante contra huésped, SIDA y los linfomas.15
TRATAMIENTO
El objetivo principal es aplicar un tratamiento unificado a todos los pacientes.
Tratamiento de afectaciones glandulares
. Sequedad oral: salivas artificiales, sustancias estimuladoras de secreción salival como goma de mascar.
. Sequedad ocular: Las lágrimas artificiales durante el día y ungüentos nocturnos.
Otras sequedades mucosas
. Fosas nasales- Lavados de fosas nasales con sueros fisiológicos seguida de pomada hidratante.
. Piel-Cremas hidratantes y jabones preparados a base de avena preferiblemente.
. Sistema ginecológico-Productos lubricantes vaginales.
Tratamientos de manifestaciones extraglandulares con afectación articular:
. Antinflamatorios
. Antimaláricos (Cloroquina e hidroxicloroquina)
. Glucorticoides a bajas dosis
Afectación pulmonar
. Fluidificación de secreciones
. Glucocorticoides
Afectación hepática:
. En caso de hepatitis C: interferón
. En caso de hepatitis autoinmune: glucocorticoides.
Afectación nerviosa:
. De acuerdo a la afectación.
Los tratamientos que mayores expectativas han levantado en el manejo del SS con manifestaciones extraglandulares son las terapias biológicas. Entre ellas, el rituximab, un anticuerpo monoclonal anti-CD20, ha demostrado eficacia en la mejora de los síntomas extraglandulares de pacientes con SS y manifestaciones sistémicas graves.16-19
SÍNDROME DE SJÖGREN Y EMBARAZO
Las pacientes con enfermedades del tejido conectivo son generalmente mujeres jóvenes entre 20 y 40 años de edad y que están en un período potencialmente gestacional por lo que es importante la relación de estas enfermedades y el embarazo.
La experiencia en cuanto al comportamiento del SS durante el embarazo es particularmente escasa, debido probablemente a que la enfermedad es, en muchas ocasiones, diagnosticada de forma tardía.20
El SS, en muchos casos subclínico, es junto con el LES, la entidad clínica que más se asocia con las madres de hijos afectados de bloqueo cardíaco congénito.21,21 En un estudio con población sueca y danesa diagnosticada de SS, se estimó que el riesgo de que el hijo de una mujer con SS presente bloqueo cardíaco congénito es 500 veces superior al de la población general, es decir, esto sucederá en uno de cada 40 embarazos.23 Cifras similares, en torno al 1-2 %, se han comunicado en las pacientes anti-Ro positivas.22,23 La combinación de anticuerpos contra la fracción 52 kD de Ro con anti-La es la más asociada con el desarrollo de bloqueo cardíaco.24 Por tanto, las pacientes que se ajusten a este perfil serológico, con o sin SS, deben ser objeto de una especial vigilancia durante el embarazo.
El riesgo de desarrollar bloqueo auriculoventricular congénito en un feto de madre anti SSA positivo es un 1/20000 gestantes. Una de las hipótesis que justifica esto es una Apoptosis fisiológica de las células cardiovasculares fetales cuando se expone a los antígenos SSA y SSB relacionados con los anticuerpos maternos. Estos cardiositos se relacionan con los macrófagos y se liberan citoquinas como el TGF-Beta o factor transformante del crecimiento Beta que favorece la diferenciación de fibroblastos miofibroblastos capaces de desarrollar fenómenos de destrucción del tejido cardíaco.
La frecuencia del bloqueo auriculoventricular completo (BCC) en pacientes con anticuerpos anti Ro es de un 2 % y el riesgo de recurrencia se asocia a una mortalidad próxima al 19 %. El BCC tiene mayor incidencia en el SS primario que en el secundario al LES, en estos casos, la madre generalmente tiene anti Ro y anti La o ambos positivos.24,25
TRATAMIENTO
El aumento del interés por la combinación embarazo-enfermedad autoinmune y la colaboración de obstetras y reumatólogos en su manejo han mejorado el pronóstico de los pacientes con de alto riesgo obstétrico, tanto para la madre como para el hijo.25
Los embarazos en las pacientes con enfermedades autoinmunes sistémicas, particularmente LES o SAF, deben considerarse como de alto riesgo, y ser sometidos a un control riguroso y frecuente.25,26 Idealmente, el manejo debe ser compartido por el obstetra y el reumatólogo.
El perfil completo de autoanticuerpos, incluyendo anticuerpos antinucleares (ANA), anti-ADN, anti-Ro, anti-La, anti- U1RNP, anti-Sm, aCL (IgG e IgM de forma semicuantitativa) y AL, debe realizarse desde la captación del embarazo.
Las consultas deben ser más frecuentes según avance el embarazo, algunos autores proponen una consulta cada mes hasta el segundo trimestre del embarazo, cada 2 semanas hasta la semana 32 y semanal desde entonces hasta el parto.
El manejo obstétrico incluye también ecografías para controlar el crecimiento fetal y cardiotocografías externas desde la semana 24 en adelante. Las pacientes con anticuerpos anti- Ro o anti-La deben realizarse ecocardiogramas fetales semanales entre las semanas 18 y 24 para vigilar el posible desarrollo de bloqueo cardíaco congénito, como manifestación del síndrome de lupus neonata. Otros autores, utilizan desde la semana 16 la medición por ecografía-Doppler del flujo en las arterias uterinas o umbilicales como guía del estado funcional de la placenta.26
Se plantea que en el caso de estas embarazadas deben tener su parto en hospitales obstétricos que tengan unidades de cuidados intensivo neonatales por las posibles complicaciones que puede tener el recién nacido en caso de desarrollar un bloque aurículo ventricular congénito que incluso de ser completo obligaría a la imposición de un marcapaso en el niño.26
Los antiinflamatorios no esteroides (AINE) no se asocian a malformaciones fetales. Sin embargo, deben suspenderse en las últimas semanas del embarazo debido al riesgo de interferencia con la dinámica del parto y a su efecto sobre el cierre del ductus arterioso.
Los corticoides son uno de los pilares en el tratamiento de las enfermedades autoinmunes. La prednisona y la metilprednisolona se inactivan en un 90 % por la 11-hidroxilasa placentaria y no pasan a la circulación fetal, por lo que su acción directa sobre el feto en desarrollo es casi nula.
Sin embargo, a pesar de la pequeña fracción de la dosis que pasa a la circulación fetal, el uso de prednisona se ha asociado de manera repetida a prematuridad, bajo peso al nacer, preclampsia, diabetes materna, necrosis avascular, e incluso incremento del número de muertes embrio-fetales en las pacientes con SAF, inhibidores de la enzima convertidora de la angiotensina, debido a su asociación con malformaciones y retraso del crecimiento fetales.
Sin embargo, en presencia de crisis renal en una paciente con esclerodermia pueden ser salvadores para la madre, y han sido utilizados en este contexto sin problemas para el feto. Por lo tanto, su uso debe limitarse a las situaciones en las que la clínica lo requiera, utilizando la menor dosis posible el menor tiempo posible. Una vez se establece el bloqueo, si tiene tercer grado requiere marcapaso.24-26
En el SS secundario el tratamiento se focaliza en la enfermedad causal.
CONCLUSIONES
A pesar de no ser frecuente la asociación de pacientes con SS tanto primario como secundario que cursen con embarazos, es una situación que se debe tener en cuenta, para una vez que se detecte; o aún mejor, que se planifique en la consulta de obstetricia, el periodo de embarazo sea dispensariado y evaluado simultáneamente por un equipo médico, que debe incluir al ginecobstetra y al reumatólogo, ante las complicaciones que se puedan derivar tanto de la enfermedad, como de los diferentes medicamentos utilizados para su control.
Una vez que el embarazo llegue a término, debe sumarse al equipo de asistencia un neonatólogo, antes la posibilidad de las complicaciones cardiovasculares que puede presentar el niño en el momento del parto o en los primeros meses de vida.
REFERENCIAS BIBLIOGRÁFICAS
1. Fox RI. Sjogren's syndrome. Lancet. 2005;366:321-31.
2. Martínez Larrarte JP, Reyes Pineda Y. Síndrome de Sjögren. Rev cubana med [revista en la Internet]. 2010 Jun [citado 2013 abril 19]. 49(2). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-75232010000200006&lng=es
3. Kassan SS, Moutsopoulos HM. Clinical manifestations and early diagnosis of Sjogren syndrome. Arch Intern Med. 2004;164:1275-84.
4. Ramos-Casals M, Font J. Primary Sjogren's syndrome: current and emergent a etiopathogenic concepts. Rheumatology. 2005;44:1354-67.
5. González Céspedes O, Santos Fabré El, Núñez Pupo N. Síndrome de Sjögren. MEDISAN [revista en la Internet]. 2011 Dic [citado 2013 abril 19];15(12):1784-809. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S102930192011001200016&lng=es
6. Ramos-Casals M, Solans S, Rosas J, Camps MT, Gil A, Del Pino-Montes J, Calvo-Alen J. et al. Primary Sjögren syndrome in Spain: Clinical and immunologic expression in 1010 patients. Medicine. 2008;87(4):210-9.
7. Shiboski SC, Shiboski CH, Criswell LA, Baer AN, Challacombe S, Lanfranchi H, Schiødt M, et al. American College of rheumatology classification criteria for Sjögren's syndrome: A data-driven, expert consensus approach in the Sjögren's International Collaborative Clinical Alliance cohort. Arthritis Care and Research. 2012;64(4):475-87.
8. Mathews SA, Kurien BT, Scofield RH. Oral manifestations of Sjögren's syndrome. Journal of Dental Research. 2008);(4):308-18.
9. Soy M, Piskin S. Cutaneous findings in patients with primary Sjogren's syndrome. Clinical Rheumatology. 2007;26(8):1350-2.
10. Parke AL.Pulmonary Manifestations of Primary Sjögren's Syndrome. Rheumatic Disease Clinics of North America. 2008;34(4):907-20.
11. Ebert EC. Gastrointestinal and hepatic manifestations of Sjogren syndrome. Journal of Clinical Gastroenterology. 2012;46(1):25-30.
12. Ramíre M, Ramos-Casals M, Graus F. Central nervous system involvement in primary Sjögren syndrome. Medicina Clinica. 2009;133(9):349-59.
13. Rosas Gómez de Salazar J, Senabre Gallego JM, Santos Ramírez C. Management of the extraglandular manifestations of primary Sjögrens syndrome. Reumatologia Clinica. 2010;6 Suppl 2:6-11.
14. Nikolov NP, Illei GG.Pathogenesis of Sjögren's syndrome. Current Opinion in Rheumatology. 2009;21(5):465-70.
15. Vitali C, Bombardieri S, Jonsson R, Moutsopoulos HM, Alexander EL, Carsons SE, Daniels TE, Fox PC, Fox RI, Kassan SS, Pillemer SR, Talal N, Weisman MH; European Study Group on Classification Criteria for Sjogren's Syndrome. Classification criteria for Sjogren's syndrome: a revised version of the European criteria proposed by the American-European Consensus Group. Ann Rheum Dis. 2002;61(6):554-8.
16. Devauchelle-Pensec V, Pennec Y, Morvan J, Pers JO, Daridon C, Jousse-Joulin S. Improvement of Sjogren's syndrome after two infusions of rituximab (anti-CD20). Arthritis Rheum. 2007;57:310-7.
17. Touma Z, Sayad J, Arayssi T. Successful treatment of Sjogren's syndrome with rituximab. Scand J Rheumatol. 2006;35:323-5.
18. Meijer JM, Meiners PM, Vissink A, Spijkervet FKL, Abdulahad W, Kamminga N, Brouwer E, et al. Effectiveness of rituximab treatment in primary sjögren's syndrome: A randomized, double-blind, placebo-controlled trial. Arthritis and Rheumatism. 2010;62(4):960-8.
19. Pijpe J, Meije JM, Bootsma H, Van Der Wal JE, Spijkervet FKL, Kallenber, C.M, Vissink, et al. Clinical and histologic evidence of salivary gland restoration supports the efficacy of rituximab treatment in Sjögren's syndrome. Arthritis and Rheumatism. 2009;60(11):3251-6.
20. Ramos-Casals M, Tzioufas AG, Stone JH, Sisó A, Bosch X. Treatment of primary Sjögren syndrome: A systematic review. JAMA. 2010;304(4):452-60.
21. Fernández Castro M , Silva L, Otón T, Andreu JL. Etiologic treatment of sicca syndrome. What can the rheumatologist offer? Reumatologia Clinica. 2010;6 Suppl 2:1-5.
22. Seror R, Ravaud P, Mariette X, Bootsma H, Theander E, Hansen A, Ramos-Casals M, et al. EULAR Sjögren's Syndrome Patient Reported Index (ESSPRI): Development of a consensus patient index for primary Sjögren's syndrome. Annals of the Rheumatic Diseases. 2011.70(6):968-72.
23. Elvira A, Oyarzabal A, Murgiondo A, Paredes J, Juaristi G. Muerte fetal anteparto y síndrome de Sjögren oculto. Clinica e Investigacion en Ginecologia y Obstetricia. 2010;37(1):41-4.
24. Palomba S, Russo T, Sacchinelli A, Oppedisano R, Falbo A, Sena T, Zullo F, Mastrantonio P. Manifestazioni extraghiandolari della sindrome di Sjögren: Implicazioni in ginecologia e ostetricia. Minerva Ginecologica. 2008;60(2):183-8.
25. Grava C, Ruffatti A, Milanesi O, Favaro M, Tonello M, Calligaro A, Del Ross T, Todesco S. Isolated congenital heart block in undifferentiated connective tissue disease and in primary Sjögren's syndrome: A clinical study of 81 pregnancies in 41 patients. Reumatismo. 2005;57(3):180-6.
26. Ramos-Casals M, Tzioufas AG, Font J. Primary Sjogren's syndrome: new clinical and therapeutic concepts. Ann Rheum Dis. 2005;64:347-54.
Los autores refieren no tener conflicto de intereses.
Recibido: 6 de mayo de 2013
Aprobado 14 de junio de 2013
Contacto para la correspondencia: Dra. Isabel María Hernández. Cuellar E-mail: imh@infomed.sld.cu
Calle 4 No 304 apto E % 13 y 15 .Vedado .Plaza. La Habana, Cuba.