Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
CorSalud
versión On-line ISSN 2078-7170
CorSalud vol.9 no.4 Santa Clara oct.-dic. 2017
Muerte súbita cardiovascular intrahospitralaria e infarto agudo de miocardio con elevación de ST: Resultados de RESCUE
In-hospital sudden cardiac death and ST-segment elevation myocardial infarction: Results from RESCUE
Miguel A. Rodríguez Ramos
Servicio de Cardiología, Hospital General Camilo Cienfuegos. Sancti Spíritus, Cuba. Correo electrónico: mialero@infomed.sld.cu
RESUMEN
Introducción: la muerte súbita cardiovascular (MSC) constituye uno de los principales desafíos de la cardiología moderna. Luego de un infarto agudo de miocardio con elevación del segmento ST (IAMCEST), las características del miocardio vulnerable pueden conducir a la arritmia final en la etapa intrahospitalaria del tratamiento de estos pacientes.
Objetivo: identificar asociación entre parámetros al ingreso de los pacientes con IAMCEST y la aparición de MSC intrahospitalaria.
Método: se realizó un análisis retrospectivo de 251 pacientes consecutivos del registro de síndromes coronarios agudos (RESCUE), que ingresaron con IAMCEST entre junio/2014 y febrero/2016. Se definió como MSC aquella secundaria a rotura cardíaca, arritmias ventriculares malignas o insuficiencia cardíaca aguda. Se establecieron dos grupos de acuerdo a la presencia o no de MSC y fueron recogidas las características morfométricas, los antecedentes de salud, tiempos de actuación de los pacientes y del sistema, y hallazgos clínicos.
Resultados: los pacientes con MSC fueron mayores (76,6±7,72 vs. 65,1±14,2 años; p=0,001), acudieron más tardíamente al médico (469,4±295,8 vs. 344,1± 262,1 minutos), presentaron menor frecuencia de reperfusión (0 vs. 22%; p=0,02) y mayor puntuación en la escala GRACE (129,2±12,58 vs. 101±27,07; p=0,001). Las mujeres presentaron peor pronóstico (55% vs. 30,3% p=0,023), aunque esta diferencia puede ser debido a mayor edad en ese subgrupo (78,45±7,92 vs. 70,23±11,98; p=0,031). El antecedente de tabaquismo se relacionó paradójicamente con la MSC (30% vs. 55,84%; p=0,028).
Conclusiones: la MSC se encuentra asociada a características determinables al ingreso del paciente con IAMCEST.
Palabras clave: enfermedad de arterias coronarias, muerte súbita, infarto de miocardio.
ABSTRACT
Introduction: the sudden cardiovascular death (SCD) is one of the main challenges of modern cardiology. After a ST-segment elevation myocardial infarction (STEMI), the characteristics of the vulnerable myocardium can lead to the final arrhythmia in the in-hospital stage of the treatment of these patients.
Objective: to identify the association between parameters at admission of patients with STEMI and the emergence of the in-hospital SCD.
Method: a retrospective analysis of 251 consecutive patients from the registry of acute coronary syndromes (RESCUE, by its acronym in Spanish) was performed, who were admitted with STEMI between June 2014 and February 2016. The SCD was defined as secondary to cardiac rupture, malignant ventricular arrhythmias or acute heart failure. Two groups were established according to the presence or absence of SCD and morphometric characteristics, health history, performance times of patients and system, and clinical findings were collected.
Results: patients with SCD were older (76.6±7.72 vs. 65.1±14.2 years, p=0.001), they came later to the doctor (469.4±295.8 vs. 344.1±262.1 minutes), they had a lower frequency of reperfusion (0 vs. 22%, p=0.02) and a higher score on the GRACE scale (129.2±12.58 vs. 101±27.07, p=0.001). Women presented worse prognosis (55% vs. 30.3% p=0.023), although this difference may be due to older age in that subgroup (78.45±7.92 vs. 70.23±11.98; p=0.031). The history of smoking was paradoxically related to the SCD (30% vs. 55.84%, p=0.028).
Conclusions: the SCD was associated with characteristics that can be determined at the admission of patients with STEMI.
Key words: coronary artery disease, sudden death, myocardial infarction.
INTRODUCCIÓN
La muerte súbita cardiovascular (MSC) constituye uno de los principales desafíos de la cardiología moderna. Se considera muerte súbita (MS) la que ocurre de manera inesperada dentro de la primera hora desde el inicio de los síntomas o si se produce en ausencia de testigos cuando el fallecido ha sido visto en buenas condiciones menos de 24 horas antes del deceso1.
En países occidentales ocurre medio millón de decesos cada año. En Cuba, el Grupo de Investigación en Muerte Súbita (GIMUS), estimó _en 2010_ un deceso cada 48 minutos2.
Generalmente, la MS sobreviene en la etapa donde el hombre es más útil a la sociedad, en plenitud de facultades, a menudo en ausencia de enfermedad aparente. Es la principal causa de años potenciales perdidos en el mundo (hasta 50%)3, la mayoría de los episodios ocurre fuera de las instituciones médicas, y solo el 50% ante un testigo presencial, lo que complica su detección y atención tempranas4.
La principal causa de MS en América del Norte es la enfermedad de las arterias coronarias, hasta el 75%. Esto ha dado como resultado que la frecuencia de tipos de ritmos no desfibrilables incremente, lo que hace vano el uso de desfibriladores implantables como terapéutica primaria o secundaria. Otra de las causas descritas de este fenómeno es el incremento del envejecimiento poblacional3.
Después de un infarto agudo de miocardio con elevación del segmento ST (IAMCEST), las características del miocardio vulnerable pueden conducir a la arritmia final en la etapa intrahospitalaria del tratamiento de estos pacientes. Varios estudios han asociado la extensión de la cicatriz con insuficiencia cardíaca y aparición de arritmias. Estas son comunes en pacientes con IAMCEST y constituyen un marcador de inestabilidad eléctrica que incrementa el riesgo de mortalidad5.
El objetivo de este estudio fue determinar la asociación de MS intrahospitalaria en pacientes ingresados con diagnóstico de IAMCEST, y características determinables a su ingreso.
MÉTODO
Se llevó a cabo un estudio observacional descriptivo de serie de casos, en el que se utilizaron datos del REgistro de Síndromes Coronarios agUdos (RESCUE) de 251 pacientes ingresados en el Hospital General Provincial Camilo Cienfuegos de Sancti Spíritus, Cuba, desde junio de 2014 a febrero de 2016, con el diagnóstico de IAMCEST; definido como dolor típico de más de 30 minutos de duración con cambios del segmento ST. En algunos casos fue necesario el apoyo de técnicas de imagen o de laboratorio.
Se crearon dos grupos: los fallecidos por MSC secundaria a rotura cardíaca, arritmias ventriculares malignas o insuficiencia cardíaca aguda, luego de estabilizado el cuadro inicial de IAMCEST; y aquellos egresados vivos o fallecidos por otras causas no súbitas (shock cardiogénico, insuficiencia respiratoria asociada a ventilación mecánica, entre otras).
Recolección de datos
En aquellos pacientes carentes de complicación desde el momento inicial, la inclusión de los datos en el registro se realizó en tres momentos:
- Al ingreso: datos personales, antecedente y aspectos relacionados con la atención prehospitalaria.
- 24-48 horas del ingreso: datos sobre la atención hospitalaria, así como de los resultados de laboratorio.
- Al egreso: cierre del formulario de atención hospitalaria, tratamiento e instrucciones sobre el seguimiento del paciente en atención primaria.
Si la situación del paciente no lo permitía, el ingreso de los datos se realizaba al alta del paciente (fallecido o con complicaciones durante su estadía hospitalaria).
La gestión de los datos fue realizada por un personal facultado, con acceso al registro electrónico, el cual además, localizaba en la historia clínica aquellos parámetros no bien determinados durante alguna de las etapas de recogida de datos.
Dentro de las variables se incluyeron las características demográficas y de antropométricas: peso, talla, sexo y edad, y las variables clínicas:
- Factores de riesgo cardiovascular clásicos y antecedentes: diabetes mellitus, obesidad, hipertensión arterial, tabaquismo, enfermedad de arterias coronarias, infarto miocárdico previo, insuficiencia renal crónica, angioplastia coronaria transluminal percutánea, enfermedades cerebrovascular y pulmonar obstructiva crónica, y anemia.
- Aspectos de la presentación clínica (frecuencia cardíaca [FC], tensión arterial sistólica y diastólica, y signos clínicos de reperfusión).
- Estado hemodinámico al ingreso (Killip-Kimball).
- Resultados de la escala pronóstica GRACE.
- Datos electrocardiográficos: alteración del segmento ST, arritmias, signos de reperfusión.
- Fracción de eyección de ventrículo izquierdo por ecocardiograma (método de Simpson).
- Estrategia de reperfusión empleada: trombólisis (estreptoquinasa recombinante cubana) o intervención coronaria percutánea.
- Signos de reperfusión: clínicos, eléctricos y _en su caso_ hemodinámicos.
- Tratamiento: farmacológico y no farmacológico administrados durante el ingreso y egreso.
- Complicaciones.
- Tiempos de actuación del personal de salud y del paciente.
- Lugar de la primera atención médica.
- Estado al egreso: vivo o fallecido.
Análisis estadístico
El análisis estadístico se realizó con el programa SPSS 15.0. Para la comparación de las variables cuantitativas y cualitativas de los pacientes en ambos grupos se utilizaron las pruebas exacta de Fisher y t de Student.
Consideraciones éticas
Fue obtenida la aprobación del Comité de Ética de la institución y de los pacientes o familiares si fuera el caso. El estudio se adhiere a la declaración de Helsinki.
RESULTADOS
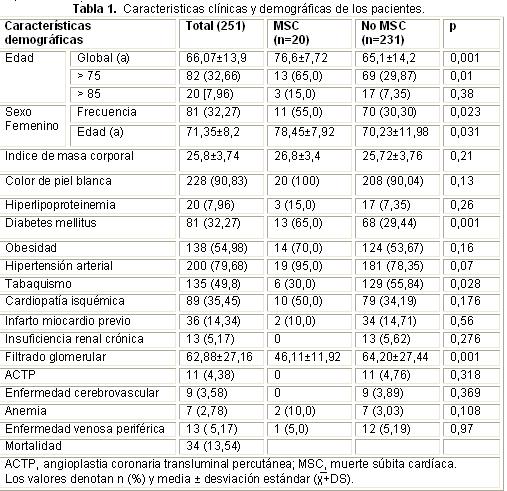
Se constataron 34 fallecidos (13,54%), 20 de ellos debido a MSC (7,96%) (Tabla 1). La edad promedio global fue de 66,07±13,9 años, aunque en el grupo de MSC fue de 10 años mayor (76,6±7,72 años; p=0,001), donde primaron los pacientes de más de 75 años (80%, p>0,01). El sexo femenino fue más frecuente también en el grupo de MSC y su edad promedio fue también mayor (78,45±7,92 vs. 70,23±11,98; p=0,031).
En cuanto a la distribución de factores de riesgo no hubo diferencias entre los dos grupos excepto en dos de ellos. Los pacientes diabéticos predominaron en el grupo de MSC (65,0 vs. 29,44%; p=0,001), en tanto el tabaquismo fue más frecuente en el otro grupo de pacientes (30,0 vs. 55,84%; p=0,028).
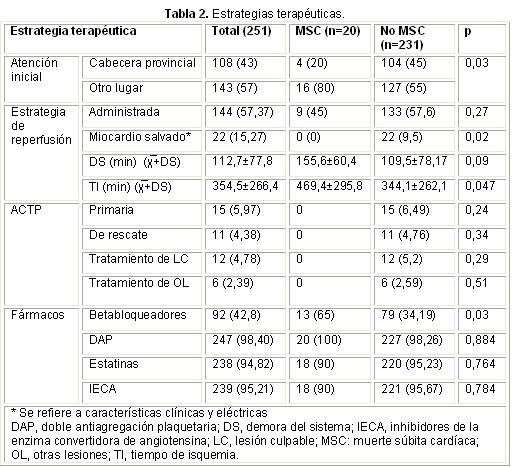
El 80% de los pacientes con MSC fueron atendidos inicialmente fuera de la cabecera provincial (Tabla 2). Se aplicó estrategia de reperfusión a 144 pacientes (57,37%). El índice global de evidencia clínico-eléctrica de miocardio rescatado fue baja (15,22%) y ninguno de ellos en el grupo de MSC (p=0,02).
Aunque la diferencia de la media del tiempo de actuación del sistema (46 minutos) no brinda diferencia significativa (p=0,09), si la tuvo la diferencia del tiempo de isquemia (469,4±295,8 vs. 344,1±262,1 [125 minutos], p=0,047). Esto brinda indicios de que se debe fundamentalmente a un retraso del paciente a la hora de buscar la primera atención médica.
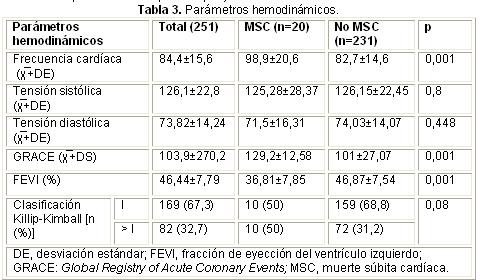
Los pacientes con MSC presentaron una FC mayor al ingreso (98,9±20,6 vs. 82,7±14,6 [diferencia de 16 latidos por minutos]; p=0,001), pero ninguno de los dos parámetros tensionales fue clínicamente diferente (Tabla 3). La puntuación de la escala GRACE, que incluye la FC, sí fue superior en los pacientes con MSC (129,2±12,58 vs. 101±27,07; p=0,001), al contrario que la fracción de eyección del ventrículo izquierdo que estuvo disminuida (36,81±7,85 vs. 46,87±7,54; p=0,001), todo lo cual se asoció a mayor frecuencia de presentación de signos de insuficiencia cardíaca en este subgrupo de pacientes (clase funcional de Killip-Kimball > I: 50,0 vs. 31,2%).
DISCUSIÓN
En los principales modelos pronósticos de ocurrencia de MS, la edad avanzada, mayor de 70 años, es un factor incluido6-8. En uno de ellos, el MUSTT (Multicenter UnSustained Tachycardia Trial)8, se le brinda puntaje a las edades superiores a 50 años.
En un informe de cerca de 1000 pacientes (donde la MSC representó la mitad del total de muertes después de un IAMCEST) se constató una diferencia de media de edad entre fallecidos por MS y egresados vivos de 10 años, aunque la edad media de sus subgrupos fue inferior a la encontrada en esta investigación9.
En el estudio APEX-AMI6, de pacientes tratados con intervencionismo percutáneo, se informa un 6% de pacientes fallecidos con arritmias ventriculares. La edad avanzada y la presencia de múltiples comorbilidades fueron factores asociados; y en un reciente metaanálisis1 de 80382 pacientes con enfermedad renal avanzada, se concluyó que la MS constituyó un importante problema en este subgrupo de pacientes, y se puntualizó la necesidad de estudios futuros, pues los datos actuales aún eran contradictorios, debido a la heterogeneidad de criterios para clasificar una muerte como súbita en pacientes con enfermedades renales crónicas en estadio final.
En el Paris Prospective Study I10, se reconoce a la diabetes mellitus como un factor de riesgo per se, que incrementa la posibilidad de MS en los subgrupos de riesgo, y se considera un factor agravante, que se correlaciona con mal pronóstico y arritmias de difícil control, independiente de la presencia o no de otros factores de riesgo coronario.
En informes del GIMUS (Grupo de Investigación en Muerte Súbita de Cuba)2, se describe un incremento de la prevalencia de factores de riesgo cardiovascular en pacientes fallecidos por MS, sin embargo la diferencia descrita no llega a ser significativa, ni siquiera en el caso de comorbilidad múltiple. Se concluye que, aunque frecuentes en pacientes con MS, las alteraciones del perfil lipídico no deben tenerse en cuenta para definir una subpoblación de riesgo incrementado.
La paradoja del fumador es el fenómeno observacional de pronóstico favorable en pacientes con síndrome coronario agudo. Han sido formuladas diversas teorías, entre ellas, la presencia de mayor componente trombogénico _no aterogénico_ que posibilita mejor respuesta reperfusora11. No obstante, en un metaanálisis12 se comprobó que este efecto solo se evidenciaba en estudios con seguimiento a corto plazo y que, en efecto, la mortalidad a mediano y largo plazos es superior en pacientes fumadores que en aquellos que no fuman.
El incremento de efectividad de las técnicas de reperfusión ha disminuido notablemente la frecuencia de MS en pacientes luego de un IAMCEST. El mecanismo arrítmico de reentrada es considerado como uno de los desencadenantes de MS tras la reperfusión, en pacientes con isquemia miocárdica aguda5, aunque en este estudio no se encontraron pacientes con MS después de una reperfusión efectiva con miocardio rescatado. Lo contrario favorece la aparición de una mayor área de reentrada, producto de una cicatriz más amplia.
Los pacientes con arritmias ventriculares luego de un IAMCEST pueden ser clasificados en uno de estos tres grupos: presentadores tardíos, fallo en estrategia de reperfusión, y sustrato arritmogenico previo5. En este estudio, predominaron los pacientes de los dos primeros grupos.
En el APEX-AMI13, la proporción de complicaciones eléctricas fue mayor en los pacientes sin intervencionismo que en los que se procedió al tratamiento de la arteria culpable. Nuestros resultados respecto a la «demora del sistema» difieren de los de este mismo estudio13 debido a ellos incluyeron el tiempo puerta-aguja; no obstante, sí coincide la relación entre la mortalidad y el mayor tiempo de espera a la atención médica.
La fracción de pacientes a los que se les administra trombólisis depende del tiempo de isquemia, pues aquellos con más de 300 minutos transcurridos desde el inicio de los síntomas, prácticamente no tendrán miocardio para intentar salvar; lo que se corresponde con los hallazgos de Rao et al.9 quienes, tras el análisis multivariado, concluyeron que la no aplicación de una estrategia de reperfusión fue una de las variables asociadas a la aparición de MS.
La mayor frecuencia de administración de betabloqueantes en nuestros pacientes con MS se debe a incremento de la media de este parámetro en el grupo; lo que se corresponde con lo planteado en el metaanalisis de Al-Gobari et al.14: la administración de betabloqueantes a largo plazo en pacientes con disminución de la fracción de eyección del ventrículo izquierdo estuvo asociada a disminución del riesgo de MS. No obstante, las guías de ACC/AHA de 201315, plantean que debe incluirse como terapéutica habitual en pacientes con IAMCEST, excepto en casos con signos de insuficiencia cardíaca, evidencia de bajo gasto, riesgo de shock cardiogénico, u otras contraindicaciones.
La frecuencia cardíaca al ingreso superior a 80 latidos por minuto, fue relacionada con mayor riesgo de mortalidad intrahospitalaria16. Aunque la media de ambos grupos en nuestro estudio sobrepasa esta cifra, la diferencia entre ellos (p=0,001) incrementó sustancialmente el riesgo de MS.
Por otra parte, aunque en nuestro estudio su relación con la fracción de eyección del ventrículo izquierdo fue determinante (p=0,001), según varias investigaciones este no debe ser el único parámetro para determinar el riesgo de MS en pacientes con IAMCEST; pues en grandes estudios multicéntricos con seguimiento prospectivo los datos son aun contradictorios. En el MUSTT8 no se halló relación alguna, y en el ARIC17, además de la propia fracción de eyección, se relacionaron otras variables ecocardiográficas como calcificación mitral, incremento del tamaño de la aurícula izquierda, de la masa del ventrículo izquierdo, así como la presencia de una relación E/A (del flujo transmitral) >1,5 o <0,7.
Limitaciones
El estudio posee varias limitantes que se desean declarar. Primero, es un estudio unicéntrico, sin seguimiento longitudinal de los pacientes en consultas, por lo que los datos brindados corresponden solamente al período intrahospitalario, mientras que en la literatura se logran seguimientos de al menos un año luego del síndrome coronario agudo.
Segundo, la característica anterior solo permitió una muestra pequeña (251 pacientes en cerca de dos años [21 meses]). Aunque al establecer la media de pacientes por mes de estudio, este centro alcanza los 12 pacientes/centro/mes, cifra superior a algunos grandes registros multicéntricos de síndromes coronarios agudos. Además, las diferencias estadísticas encontrada en una muestra pequeña, pudieran incrementarse al analizar cohortes mayores. Asimismo podría ocurrir con diferencias no significativas.
Tercero, las posibilidades terapéuticas del Hospital General Camilo Cienfuegos y el sistema de atención regional, solo permiten extrapolar los resultados a centros de similares características. Debido a la diseminación de la aplicación del intervencionismo coronario percutáneo, serán cada vez menos los centros que pudieran servirse de los resultados presentados; aunque aún en el tercer mundo existen redes con escaso acceso a este tipo de tratamiento.
CONCLUSIONES
Los fallecimientos en las unidades de cuidados coronarios por causas evitables con una adecuada y rápida estrategia de reperfusión son frecuentes. Aquellas unidades con acceso limitado al intervencionismo coronario deben estratificar correctamente sus pacientes para brindárselo a aquellos que mayor beneficio pudieran obtener. Esta estratificación, que se basa en características determinables al ingreso del paciente con infarto agudo de miocardio con elevación del segmento ST, es posible.
Agradecimientos
Se agradece al Ing. Rubén Pérez Rodríguez de DESOFT. Diseñador de las herramientas digitales que constituyen el REgistro de Síndromes Coronarios agUdos (RESCUE).
CONFLICTOS DE INTERESES
Los autores declaran que no existen conflictos de intereses.
REFERENCIAS BIBLIOGRÁFICAS
1. Ramesh S, Zalucky A, Hemmelgarn BR, Roberts DJ, Ahmed SB, Wilton SB, et al. Incidence of sudden cardiac death in adults with end-stage renal disease: a systematic review and meta-analysis. BMC Nephrol [Internet]. 2016 [citado 18 Abr 2017];17(1):78. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles /PMC4940956/pdf/12882_2016_Article_293.pdf
2. Vilches Izquierdo E, Ochoa Montes LA, González Lugo M, Ramos Marrero L, Dra. Tamayo Vicente ND, García Ones D, et al. Perfil de riesgo vascular aterosclerótico del fallecido por muerte cardíaca súbita. Rev Cubana Med [Internet]. 2013 [citado 18 Abr 2017];52(3):146-60. Disponible en: http://scielo.sld.cu/pdf/med/v52n3/med02313.pdf
3. Lemery R. Sudden cardiac death: We shall never surrender. Trends Cardiovasc Med. 2016;26(8):720-21.
4. Steinberg C, Laksman ZW, Krahn AD. Sudden cardiac death: A reappraisal. Trends Cardiovasc Med. 2016;26(8):709-19.
5. Gorenek B, Blomström Lundqvist C, Brugada Terradellas J, Camm AJ, Hindricks G, Huber K, et al. Cardiac arrhythmias in acute coronary syndromes: Position paper from the joint EHRA, ACCA, and EAPCI Task Force. Europace. 2014;16(11):1655-73.
6. Gharacholou SM, Lopes RD, Alexander KP, Mehta RH, Stebbins AL, Pieper KS, et al. Age and outcomes in ST-segment elevation myocardial infarction treated with primary percutaneous coronary intervention: Findings from the APEX-AMI trial. Arch Intern Med. 2011;171(6):559-67.
7. Levy WC, Lee KL, Hellkamp AS, Poole JE, Mozaffarian D, Linker DT, et al. Maximizing survival benefit with primary prevention implantable cardioverter-defibrillator therapy in a heart failure population. Circulation. 2009;120(10):835-42.
8. Buxton AE, Lee KL, Hafley GE, Pires LA, Fisher JD, Gold MR, et al. Limitations of ejection fraction for prediction of sudden death risk in patients with coronary artery disease: Lessons from the MUSTT study. J Am Coll Cardiol. 2007;50(12):1150-7.
9. Rao HB, Sastry BK, Korabathina R, Raju KP. Sudden cardiac death after acute ST elevation myocardial infarction: Insight from a developing country. Heart Asia. 2012;4(1):83-89.
10. Jouven X, Desnos M, Guerot C, Ducimetière P. Predicting sudden death in the population: The Paris Prospective Study I. Circulation. 1999;99(15):1978-83.
11. Venkatason P, Salleh NM, Zubairi Y, Hafidz I, Ahmad WA, Han SK,et al. The bizzare phenomenon of smokers' paradox in the immediate outcome post acute myocardial infarction: an insight into the Malaysian National Cardiovascular Database-Acute Coronary Syndrome (NCVD-ACS) registry year 2006-2013. Springerplus [Internet]. 2016 [citado 18 Abr 2017];5:534. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4846599/pdf/40064_2016_Article_2188.pdf
12. Takagi H, Umemoto T; for the ALICE (All-Literature Investigation of Cardiovascular Evidence) Group. Is ALICE still in Wonderland of the "smoker's paradox"? A meta-analysis of mortality following ACS. Br J Cardiol [Internet]. 2014 [citado 22 Abr 2017];21:117. Disponible en: https://bjcardio.co.uk/2014/09/is-alice-still-in -wonderland-of-the-smokers-paradox-a-meta-analysis-of-mortality-following-acs/
13. van Diepen S, Widimský P, Lopes RD, White KR, Weaver WD, Van de Werf F, et al. Transfer times and outcomes in patients with ST-segment-elevation myocardial infarction undergoing interhospital transfer for primary percutaneous coronary intervention: APEX-AMI Insights. Circ Cardiovasc Qual Outcomes. 2012;5(4):437-444.
14. Al-Gobari M, El Khatib C, Pillon F, Gueyffier F. â-blockers for the prevention of sudden cardiac death in heart failure patients: A meta-analysis of randomized controlled trials. BMC Cardiovasc Disord [Internet]. 2013 [citado 22 May 2017];13:52. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3716800/pdf /1471-2261-13-52.pdf
15. O'Gara PT, Kushner FG, Ascheim DD, Casey DE, Chung MK, de Lemos JA, et al. 2013 ACCF/AHA Guideline for the management of ST-elevation myocardial infarction: A report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Circulation. 2013;127(4):e362-425.
16. Jensen MT, Pereira M, Araujo C, Malmivaara A, Ferrieres J, Degano IR, et al. Heart rate at admission is a predictor of in-hospital mortality in patients with acute coronary syndromes: Results from 58 European hospitals: The European Hospital Benchmarking by Outcomes in acute coronary syndrome Processes study. Eur Heart J Acute Cardiovasc Care [Internet]. 2016 [citado 22 May 2017]. Disponible en: http://journals.sagepub.com/doi/abs/10.1177/2048872616672077?url_ver=Z39.88 -2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%3dpubmed
17. Konety SH, Koene RJ, Norby FL, Wilsdon T, Alonso A, Siscovick D, et al. Echocardiographic predictors of sudden cardiac death. The Atherosclerosis Risk in Communities Study and Cardiovascular Health Study. Circ Cardiovasc Imaging [Internet]. 2016 [citado 26 May 2017];9:e004431. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5010094/pdf/nihms803199.pdf
Recibido: 30 de mayo de 2017
Aceptado: 11 de julio de 2017
Miguel A. Rodríguez Ramos.Servicio de Cardiología, Hospital General Camilo Cienfuegos. Sancti Spíritus, Cuba. Correo electrónico: mialero@infomed.sld.cu