Sr. Editor:
La muerte súbita cardíaca constituye un gran desafío para el cardiólogo y cualquier sistema de salud en el mundo1. Se define como la muerte natural que ocurre de manera inesperada, en una persona aparentemente sana -o un enfermo que no se espera que falleciera-, dentro de las primeras seis horas desde el inicio de los síntomas o, si se produce en ausencia de testigos, cuando el fallecido ha sido visto en buenas condiciones en menos de 24 horas antes de hallarlo muerto1,2.
Múltiples son las causas que pueden producirla3,4, entre ellas se encuentra el aneurisma de ventrículo izquierdo (VI); pero su presentación más frecuente es cuando aparece secundario a cardiopatía isquémica, debido a la amplia zona miocárdica afectada5.
El aneurisma congénito de VI es infrecuente, porque lo más habitual es que sea adquirido, pero puede ser fatal6. Muchas veces el diagnóstico se hace por exclusión dentro de las varias enfermedades que pueden causarlo6,7; pues, aunque se diagnostique en vida, su origen congénito puede ser difícil de discernir.
Se presenta el caso de una mujer blanca de 21 años que, aunque nació con un soplo cardíaco considerado inocente, su calidad de vida fue normal, sin síntomas cardiovasculares preocupantes; pues, los que tenía, se relacionaban con palpitaciones al esfuerzo físico que aliviaban tras un breve período de reposo. Llevaba una vida normal activa y, según cuentan sus familiares, refería palpitaciones frecuentes, acompañadas de disnea, que se lo atribuía a su actividad física diaria. Un año antes de su fallecimiento tuvo un parto eutócico, una recién nacida de buen peso y Apgar 9/9, sin que se presentaran signos o síntomas de alerta relacionados con su enfermedad de base, evidentemente, desconocida. Tampoco se recogieron antecedentes familiares de cardiopatía congénita, ni otro tipo de enfermedad cardíaca.
Después de una larga distancia recorrida en bicicleta, tuvo un cuadro dramático de palpitaciones, sudoración, frialdad y cianosis, que la llevó a la muerte. El diagnóstico fue muerte súbita cardíaca arrítmica por aneurisma congénito de VI. La (Fig.) muestra la pieza anatómica, sin signos de rotura o trombo en su interior.
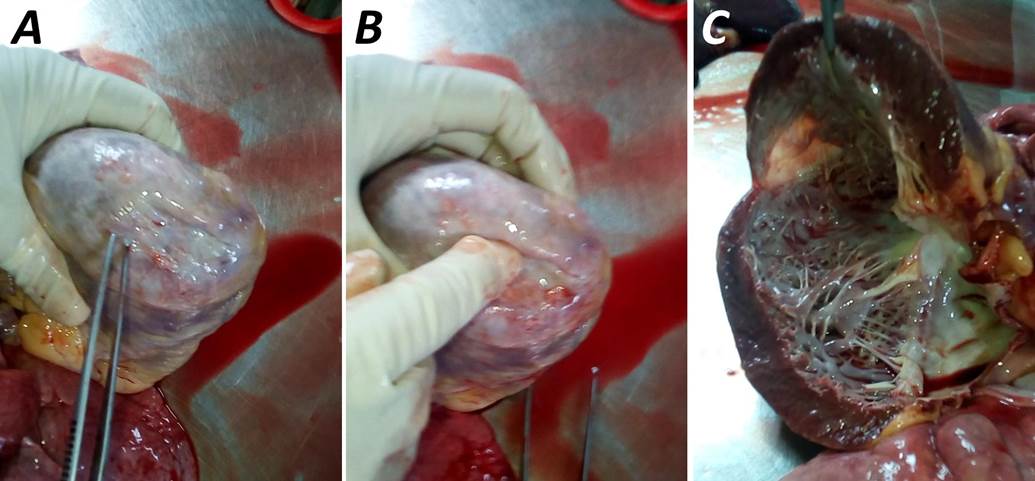
Fig. Pieza anatómica donde se observa el aneurisma congénito de ventrículo izquierdo. A. Vista exterior. B. La compresión digital evidencia la debilidad de la pared a nivel del aneurisma. C. Sección del ventrículo izquierdo donde se observa la afectación apical que se extiende hasta la región posterobasal y es evidente el tejido fibroelástico.
Según Pérez-Fernández et al6, la presentación clínica de este tipo de aneurisma es muy variable y el tratamiento no está estandarizado debido a su baja prevalencia. Es importante distinguirlo del divertículo congénito de VI, pues puede generar confusión8,9. El aneurisma congénito de VI se ha relacionado con una anomalía del desarrollo, una displasia del endocardio y miocardio, sin evidencias de infección viral9; y, a diferencia de los divertículos, tienen una ancha zona de unión al VI, histológicamente carecen de capa muscular miocárdica y presentan una única de tejido fibroelástico, que en ocasiones está calcificada; además, rara vez se asocia a otras malformaciones congénitas6,9. Uno de los criterios más importantes para la diferenciación entre divertículo y aneurisma es que el primero se contrae durante la sístole ventricular, mientras que el segundo se dilata6,8.
Los aneurismas congénitos de VI al principio pueden pasar inadvertidos, o constituir un hallazgo diagnóstico; pero sus manifestaciones clínicas, cuando aparecen, son muy variables e incluyen arritmias, principalmente ventriculares (como, aparentemente, ocurrió en este caso), insuficiencia cardíaca, embolismos periféricos y muerte súbita6-9. Sin embargo, la temida rotura con taponamiento cardíaco es menos frecuente9.
Basso et al4 estudiaron post mortem a 650 casos con muerte súbita cardíaca (201 mujeres, 31%) y encontraron que la causa fue mecánica en un 7% y arrítmica en el 93% de los casos, lo cual coincide con lo que, aparentemente, sucedió en esta paciente. Su edad y las confirmaciones anatomopatológicas de ausencia de enfermedad coronaria, infarto previo o miocardiopatía hipertrófica, así como el estudio histológico (presencia de tejido fibroelástico), contribuyeron a establecer el origen congénito del aneurisma.
Las técnicas incruentas de imagen como: la radiografía, la ecocardiografía, la tomografía axial computarizada y la resonancia magnética nuclear son muy útiles para el diagnóstico6-10, pero su tratamiento es controversial y debe ser individualizado: desde conservador, en ausencia de síntomas, hasta quirúrgico6,7,9. Según Savío Benavides et al9 y Martín-Trenor11, la cirugía se reserva para pacientes con: pared fina del aneurisma y mayor probabilidad de ruptura, presencia de arritmias o fenómenos tromboembólicos, aumento de su tamaño, o presencia de síntomas y signos de insuficiencia cardíaca.














