INTRODUCCIÓN
El SARS-CoV-2 (severe acute respiratory syndrome coronavirus 2) identificado en 2019, en Wuhan, China, es una nueva variedad de coronavirus responsable de la pandemia de COVID-19 (Coronavirus Disease 2019).
La principal manifestación de esta enfermedad es el compromiso respiratorio, el cual en su espectro clínico puede abarcar desde pacientes asintomáticos y con síntomas respiratorios leves (80%), hasta el síndrome de dificultad respiratoria del adulto (SDRA) (20%), con desenlaces potencialmente fatales1.
Durante las etapas iniciales de la pandemia y ante la poca evidencia científica disponible, se pensaba que este coronavirus causaba síntomas limitados al aparato respiratorio. Con la publicación de informes sobre grandes series de la enfermedad en diferentes países, se observó que la afectación cardiovascular tiene un papel fundamental en el desarrollo y pronóstico de la infección.
Los pacientes con enfermedad cardiovascular preexistente y otros factores de riesgo cardiovascular muestran una mayor susceptibilidad a la infección por COVID-19 y a sus complicaciones clínicas, de ahí que constituyan el grupo de mayor riesgo de morbilidad y mortalidad. Sin embargo resulta importante conocer que la afectación miocárdica directa que se produce en el curso de la infección grave en individuos sanos favorece el daño cardiovascular agudo2,3. Su expresión a través de complicaciones cardíacas de novo, como la lesión miocárdica aguda (8-12%), miocarditis y arritmias (16,7%), evidencian la necesidad de estudiar los mecanismos fisiopatológicos relacionados con el daño cardiovascular en la infección por SARS-CoV-2 (COVID-19), su diagnóstico y las intervenciones terapéuticas en este grupo particular de pacientes1,4.
Antecedentes de la infección por coronavirus
En el año 1965, Dorothy Hamre, investigadora de la Universidad de Chicago, mientras estudiaba cultivos de tejidos de estudiantes con resfriado, descubrió un nuevo tipo de virus, hoy conocido como 229E. Este resultó ser un coronavirus, el primero en infectar a los humanos y ser el responsable del catarro o resfriado común. Dos años después el equipo del Dr. McIntosh descubrió lo que en la actualidad se conoce como OC43, otro coronavirus humano que causa catarro común5.
En 1968, el término «coronavirus» fue acuñado, basado en cómo, bajo un microscopio electrónico, su superficie se parecía a la capa externa del Sol, llamada corona. En el año 2004 fue descubierto en Holanda el NL63, causante de infección leve a moderada en las vías respiratorias superiores y más graves en las vías respiratorias inferiores. Un año después en Hong Kong fue descubierto el HKU1, el cual ocasiona infección leve a moderada en las vías respiratorias.
De las siete especies de la familia Coronaviridae, causan principalmente síntomas respiratorios leves las variedades: 229E, OC43, NL63 y HKU1. Existen tres variedades de coronavirus capaces de desencadenar una enfermedad sistémica grave y fatal: el SARS-CoV-1, responsable de la epidemia de SARS en el 2003; el MERS-CoV (Middle East Respiratory Syndrome), identificado en el 2012 en el Medio Oriente; y el SARS-CoV-2 descubierto en China, en 2019, responsable de la pandemia actual de COVID-19.
Infección por SARS-CoV-2
El primer caso confirmado por estudios de laboratorio de la infección por SARS-CoV-2, ocurrió el 1 de diciembre de 2019, durante la presencia de un brote de neumonía en 59 pacientes sospechosos en un mercado local de mariscos en Wuhan, este hecho disparó la alerta epidemiológica con el aislamiento de un nuevo coronavirus en el tracto respiratorio inferior, denominado inicialmente 2019-nCoV26. Apenas un mes después, el 7 de enero de 2020 fue identificado como agente causal del brote un nuevo tipo de virus de la familia Coronaviridae denominado SARS-CoV-2. El aumento exponencial de los contagios y su diseminación mundial exigió de la Organización Mundial de Salud (OMS) el 11 de marzo, declarar la infección como una pandemia7.
EPIDEMIOLOGÍA
La infección por SARS-CoV-2 (COVID-19) actualmente afecta a más de 215 países, con más de 77 228 903 millones de casos, cerca de 44 300 000 pacientes recuperados y más de 1 718 470 muertes. Hasta el día de hoy (diciembre/2020), el país más afectado en cuanto a número de casos es Estados Unidos, con cerca de 18 090 260 de pacientes diagnosticados y 320 180 fallecidos. El primer país de Latinoamérica afectado fue Brasil, el cual dio a conocer el primer caso el 26 de febrero, la primera muerte se registró en Argentina el 7 de marzo. Brasil es hoy el país latinoamericano con el mayor número de casos, con cerca de 7 318 821 y 188 259 muertes8.
Cuba registra hasta la fecha, en el sitio oficial de gobierno del Ministerio de Salud Pública (MINSAP)9, 10 500 pacientes diagnosticados con COVID-19, de los cuales se han recuperado el 88,6% de los casos, 9 307 pacientes, y 139 fallecidos.
FACTORES DE RIESGO
Los datos más precisos han sido tomados de los estudios publicados de la población China que experimentó la primera infección por SARS-CoV-24,10,11 e incluyó «en su primer informe» 72 314 casos confirmados (44 672 confirmados por laboratorio, 16 186 sospechosos, 10 567 diagnosticados clínicamente y 889 casos asintomáticos).
Edad
Se documentó como el principal factor de riesgo para la mortalidad, la edad mayor de 80 años; el 87% tenía entre 30 a 79 años, con una mortalidad del 14.8%. En una de las cohortes chinas se identificó la edad como predictor independiente de mortalidad, con un odds ratio (OR) de 1,1 (intervalo de confianza del 95% (IC 95%), 1,03-1,17) por año12. Un informe de la OMS realizado a partir de 55 924 casos confirmados en China, mostró una tasa de mortalidad del 14,8% de los pacientes mayores de 80 años y del 8% de los de 70-79 años, frente a tasas inferiores al 0,5% en los menores de 50 años13.
La edad es un factor de riesgo tanto cardiovascular como de deterioro progresivo de la capacidad del sistema inmunitario; y las alteraciones en la respuesta inmunitaria se han asociado con una mayor prevalencia de enfermedad cardiovascular14. En este hecho puede influir tanto el proceso de envejecimiento fisiológico como, especialmente, la mayor prevalencia en pacientes de edad avanzada de fragilidad y comorbilidades que contribuyen a una disminución de la reserva funcional, que a su vez reduce la capacidad intrínseca y la resiliencia, y dificulta el enfrentamiento a las enfermedades y en particular, a las infecciones. Esto explica por qué en la infección actual por SARS-CoV-2 las poblaciones de edad avanzada y con comorbilidades médicas preexistentes, o ambas, son las más vulnerables y presentan con mayor frecuencia formas más graves de la enfermedad4,6,15.
Comorbilidades
Establecer la verdadera prevalencia de comorbilidades y mortalidad cardiovascular entre los infectados por el SARS-CoV-2 resulta difícil. Los datos son variables y se ven influidos por diversas circunstancias demográficas, sociales y epidemiológicas de cada país, además de posibles diferencias en el enfoque del diagnóstico y el tratamiento de los pacientes13. A pesar de ello, el número de estudios disponibles indica una asociación entre la enfermedad cardiovascular preexistente y los casos graves de infección por COVID-19. Entre el 32 y el 48% de los pacientes de las cohortes publicadas presentan algún tipo de comorbilidad, y son las más prevalentes la hipertensión arterial (15-30%), la diabetes mellitus (19-20%) y la enfermedad cardiovascular (8-15%)6,12. Un metaanálisis de 6 estudios con un total de 1527 pacientes, informó una prevalencia de hipertensión arterial del 17,1%, enfermedad cardiovascular y cerebrovascular del 16,4% y diabetes mellitus del 9,7%. Los pacientes que requirieron ingreso en la unidad de cuidados intensivos (UCI) eran más propensos a tener estas comorbilidades16.
Dentro de los grupos de riesgo con evolución clínica adversa y mortalidad elevada en el primer informe de China que incluyó 72 314 casos confirmados destacan: la presencia de enfermedad cardiovascular (10,5%), diabetes mellitus (7,3%), enfermedad pulmonar crónica (6,3%), hipertensión arterial (6%) y antecedentes de enfermedad neoplásica (5,6%). El 81,4% cursó con infección leve, con una mortalidad total de 2,3%, el 13,9% grave y crítica en el 4,7% de los casos. En el grupo de pacientes considerados críticos se documentó una mortalidad cercana al 50%8. En otra cohorte de Wuhan, el requerimiento de UCI fue del 26%; el 60% por SDRA, 40% por arritmias y 30% debido a choque4).
SARS-CoV-2
Estructura del virus
El SARS-CoV-2 es un virus ARN monocatenario (cadena simple) del género beta-coronavirus, familia Coronaviridae con envoltura. Los 2/3 del material genético traducen a 16 proteínas no estructurales y 1/3 corresponde a 4 proteínas estructurales: proteína S, que presenta una subunidad S1 la cual interviene en la afinidad del virus por la enzima convertidora de angiotensina 2 (ECA2); la subunidad S2, que facilita la fusión de la membrana celular; la proteína M, que permite la liberación del ARN a la célula huésped; y las proteínas N y E, las cuales son proteínas estructurales encargadas de interactuar con la inmunidad innata del huésped17.
Papel del sistema renina-angiotensina-aldosterona en la infección por SARS-CoV-2 y desarrollo de las complicaciones
El sistema renina-angiotensina-aldosterona (SRAA) contribuye a regular la presión arterial por medio de las propiedades vasoconstrictoras de la angiotensina II y las propiedades de retención de sodio de la aldosterona (Figura 1).
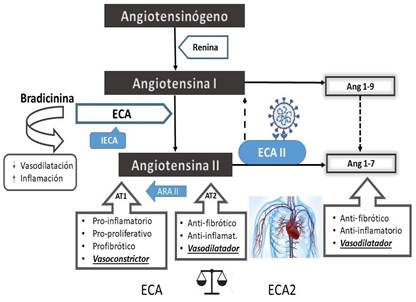
Figura 1 Efecto de la COVID-19 en la activación del sistema renina-angiotensina-aldosterona. Ang, angiotensina; ARAII, antagonistas de los receptores de angiotensina II; AT1 y AT2, receptores de angiotensina II; ECA, enzima convertidora de angiotensina; IECA, inhibidores de la enzima convertidora de angiotensina. Tomado de: de la Torre Fonseca LM. CorSalud. 2020;12(2):171-18321.
La renina es una proteasa de aspartilo sintetizada en la forma de una proenzima inactiva, en las arteriolas renales aferentes. La renina activa, una vez liberada en la circulación, desdobla un sustrato, el angiotensinógeno, para formar un decapéptido inactivo: la angiotensina I. La enzima convertidora de angiotensina (ECA) es una ectoenzima que favorece la conversión de angiotensina I en un octapéptido activo: la angiotensina II, y se encuentra predominantemente a nivel pulmonar y en el endotelio vascular, aunque muestra una distribución casi universal18. La ECA separa otros péptidos (y en consecuencia los inactiva) que incluyen a la bradicinina, un vasodilatador. La angiotensina II, al actuar predominantemente en los receptores de angiotensina II de tipo 1 (AT1) distribuidos en las membranas celulares, termina por ser una potente sustancia presora, el principal factor trófico para la secreción de aldosterona por parte de la zona glomerular de las suprarrenales y un mitógeno potente que estimula a las células del músculo liso en los vasos y la proliferación de miocitos. La angiotensina II, independientemente de sus efectos hemodinámicos también interviene en la patogenia de la ateroesclerosis, a través de una acción celular directa en la pared vascular.
Se ha identificado a un receptor de tipo 2 de la angiotensina II (AT2), distribuido ampliamente en los riñones y que ejerce efectos funcionales contrarios al del receptor AT1. El receptor AT2 induce vasodilatación, excreción de sodio e inhibición de la proliferación celular y la formación de matriz.
Datos experimentales sugieren que el receptor AT2 incrementa la remodelación vascular al estimular la apoptosis de las células de músculo liso y contribuye a la regulación de la filtración glomerular. El bloqueo del receptor AT1 induce un incremento de la actividad del receptor AT2.
Un eslabón importante en la génesis de la enfermedad por COVID-19 y las principales complicaciones cardiovasculares que este virus provoca, lo constituye la ECA2. Esta enzima está ampliamente diseminada en las células alveolares pulmonares (tipo II), el corazón, el endotelio vascular, los testículos, el intestino y los riñones19. Es una carboxipeptidasa análoga de la ECA que actúa degradando la angiotensina II en angiotensina I-7 (Ag 1-7), y a la angiotensina I en angiotensina I-9 (Ag 1-9); con un rol de contrapeso al efecto proinflamatorio, profibrótico y vasopresor de la angiotensina II en el SRAA20,21 (Figura 1). La Ag 1-7 que es uno de los productos de la degradación de la angiotensina II, actúa como antagonista de los efectos vasoconstrictores de la angiotensina II, a partir de un potente efecto vasodilatador.
Ambas enzimas convertidoras de angiotensina son análogas, la ECA desempeña un papel determinante en la conversión a angiotensina II y la ECA2 en su degradación. La concentración equilibrada de ambas enzimas en los riñones y el corazón, garantizan la adecuada regulación de la diuresis y la presión arterial.
Este equilibrio ante determinadas condicionantes suele romperse, y se desplaza hacia el incremento de la ECA2 en el corazón, como sucede por el empleo de fármacos que actúen sobre el SRAA o por alteraciones hemodinámicas en el organismo. La inhibición de la ECA que conlleva a la disminución de las concentraciones de angiotensina II, y el tratamiento con antagonistas de la aldosterona aumentan la expresión genética de la ECA2 en el corazón18,22.
Comorbilidades cardiovasculares como las que se asocian a la infección por el virus SARS-CoV-2 (hipertensión arterial, insuficiencia cardíaca, enfermedad coronaria), incrementan la expresión de ECA, y alteran esta relación (ECA/ECA2) con el resultante efecto vasoconstrictor. Este desequilibrio conlleva a la atenuación de sus efectos vasodilatador, antifibrótico y antinflamatorio, y contribuye a la disfunción endotelial y al daño miocárdico, complicaciones cardíacas y vasculares observadas con frecuencia en estos pacientes18,21,23.
La relación entre el SARS-CoV-2 y el SRAA está dada porque la ECA2 se considera el sitio de entrada del SARS-CoV-2 a la célula. La entrada del virus al organismo, su internacionalización, replicación y las manifestaciones cardiovasculares que la COVID-19 ocasiona están signadas en buena medida por la unión del virus a los receptores de la ECA2 y a la desregulación del sistema, lo que incrementa la expresión de ECA, y por ende, de angiotensina II con los efectos deletéreos que esta ocasiona21,24.
Una vez que se produce la exposición del huésped susceptible al virus SARS-CoV-2, y a partir de la disposición de sus proteínas estructurales, se produce la unión de este al receptor de la ECA2 a través de la subunidad proteica de superficie (S): la subunidad S1 media en la afinidad del virus por la ECA2 y la subunidad S2, permite la fusión con la membrana celular, por lo que esta proteína (S) sufre un cambio en su estructura que proporciona la unión de la superficie del virus a la célula diana17,25. A partir de esta unión del virus con la célula hospedera disminuye la concentración de la ECA2 disponible, y se altera la relación (ECA/ECA2) con el consiguiente efecto vasoconstrictor secundario al aumento de la angiotensina II.
Del análisis anterior podría derivarse la idea de que los pacientes que reciben fármacos inhibidores de la ECA (IECA), o bloqueadores de los receptores AT1 (antagonistas de los receptores de angiotensina II (ARAII)) para el tratamiento de enfermedades cardiovasculares crónicas, como hipertensión arterial, insuficiencia cardíaca o enfermedad coronaria, pueden ser susceptibles a un mayor impacto de la infección por SARS-CoV-2, esto asociado a la sobreexpresión de ECA2. Esta hipótesis explicaría el aumento de mortalidad observada en los pacientes contagiados que tienen una cardiopatía preexistente. Sin embargo, el incremento en las concentraciones de Ag 1-7 y Ag 1-9, también generado por estos bloqueadores del SRAA, podría tener un probable «efecto benéfico»26. Este último resultado ha sido demostrado en modelos animales infectados con SARS-CoV-1, donde el bloqueo del SRAA se tradujo en una disminución de la aparición de edema pulmonar y SDRA. Sin embargo esta consecuencia no ha sido confirmada en la infección por SARS-CoV-224.
Hasta hoy la evidencia científica disponible no sustenta el postulado a favor del incremento en el riesgo de infección y aparición de complicaciones cardiovasculares en pacientes con estas terapias27,28.
DAÑO CARDIOVASCULAR
Mecanismos fisiopatológicos relacionados con el daño cardiovascular
Además de la interacción del virus con el receptor de ECA2 en las células alveolares pulmonares, principal escenario de contagio e infección, lo cual explica por qué el sistema respiratorio resulta el más frecuentemente afectado, existe una alta incidencia de afectación cardiovascular en estos pacientes. Varios mecanismos han sido planteados para tratar de explicar el daño al corazón y los vasos (Figura 2)29.
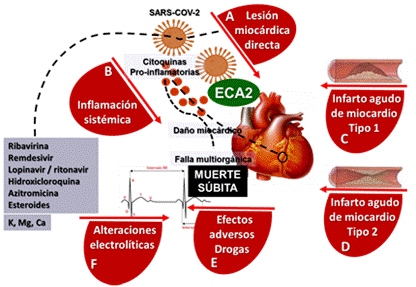
Figura 2 Mecanismos fisiopatológicos relacionados con el daño cardiovascular en la COVID-19. A. Lesión miocárdica directa ocasionada por infección viral al miocardio. B. Inflamación sistémica secundaria a sepsis grave con liberación de mediadores inflamatorios. C. Infarto miocárdico tipo 1: cambios agudos en la placa vulnerable secundarios a estrés en la circulación coronaria. D. Infarto miocárdico tipo 2: disbalance entre demanda y suministro de oxígeno al miocardio secundario a hipoxia. E. Efectos de fármacos, utilizados en esquemas de tratamiento para la COVID-19, sobre el miocardio y el sistema de conducción cardíaca. F. Alteraciones electrolíticas del paciente crítico. ECA, enzima convertidora de angiotensina.
Lesión miocárdica directa
La ECA2 muestra una amplia distribución orgánica: corazón y endotelio vascular. El SARS-CoV-2 ingresa a las células del huésped por la unión de la proteína espiga (S), e interactúa con el receptor de la ECA2 en la superficie del miocardio. Su efecto sobre la homeostasis cardiovascular por medio del SRAA genera directamente por este mecanismo, lesión miocárdica3.
Lesión miocárdica indirecta
En estos casos la infección no se produce por invasión viral directa al miocardio. Existen otros mecanismos que indirectamente afectan al miocardio, entre los que se encuentran: inflamatorios, neurógenos, de hiperreactividad vascular, disfunción endotelial, hipoxia, actividad procoagulante, lesión microvascular, trombosis, efecto adverso de drogas y alteraciones electrolíticas30,31.
Inflamación sistémica: la enfermedad por COVID-19, en su forma más grave, ocasiona una respuesta inflamatoria sistémica aguda, subsecuente a la liberación de citoquinas proinflamatorias (TNF-α, IL-1β, IL-2R, IL-6, IL-12, ferritina, quimiotoxinas) responsables del daño miocárdico y la falla multiorgánica secundaria1,6.
Infarto agudo de miocardio tipo 1: la respuesta inflamatoria sistémica puede ocasionar un incremento del estrés en la circulación coronaria, lo que conlleva ulceración, fisura, erosión o disección, y rotura de una placa, con resultado de trombo intraluminal en una o más de las arterias coronarias, desencadenante de un menor flujo sanguíneo miocárdico o embolia plaquetaria distal, con posterior necrosis miocítica. Del 5 al 20% de los casos muestran, en la angiografía, una enfermedad arterial coronaria no obstructiva o ausencia de esta, especialmente en mujeres32,33.
Infarto agudo de miocardio tipo 2: el síndrome de respuesta inflamatoria sistémica en el paciente crítico, con el consecuente incremento de la demanda de oxígeno asociado a la hipoxia por la afectación pulmonar, genera un aumento en la demanda miocárdica, crea un desequilibrio entre el suministro y la demanda de oxígeno al miocardio, y causa lesión miocárdica con necrosis. Otros mecanismos que operan son el vasoespasmo coronario y la disfunción endotelial32,34.
Efectos adversos de terapias farmacológicas: los tratamientos que se están investigando en la actualidad para la COVID-19 pueden tener efectos secundarios cardiovasculares (antivirales, antimaláricos, esteroides, antibióticos) y ocasionar lesión miocárdica o trastornos de la conducción IV, como prolongación del intervalo QT y arritmias ventriculares tipo torsades de pointes, lo que puede conllevar la aparición de muerte súbita35.
Alteraciones electrolíticas: las alteraciones multisistémicas en el paciente crítico pueden generar desequilibrio del medio interno, las más comunes son las alteraciones del calcio, magnesio y potasio. La hipocalemia resultante de la interacción del virus con el SRAA, es un factor que condiciona la aparición de arritmias cardíacas36.
Complicaciones cardiovasculares en la COVID-19
La COVID-19 puede producir una infección grave con implicaciones significativas en pacientes con cardiopatía. Los pacientes con enfermedad cardiovascular tienen un mayor riesgo de sufrir síntomas graves y muerte. Además, la infección por SARS-CoV-2 se ha asociado con múltiples complicaciones directas e indirectas en el sistema cardiovascular, como el daño miocárdico agudo, la miocarditis, el infarto agudo de miocardio (IAM), la insuficiencia cardíaca, las arritmias y los eventos tromboembólicos venosos3,12. A todo esto se añade que protocolos de tratamiento donde se ensayan medicamentos con posibles efectos benéficos para la COVID-19 pueden tener efectos secundarios cardiovasculares; estas interacciones motivan que con frecuencia se retire a pacientes hospitalizados su tratamiento farmacológico habitual, y todo ello puede conllevar a una descompensación cardiológica aguda. Además, en el paciente mayor, la polifarmacia, con el uso de fármacos antipsicóticos y otros antibióticos que alargan el QT, podría contribuir a una cardiotoxicidad derivada de estas combinaciones35,37,38.
Lesión miocárdica
El daño ocasionado en las células del corazón por la infección del SARS-CoV-2 define la lesión miocárdica. La frecuencia de esta complicación varía del 7,2 al 28%, influido en buena medida por su definición y por el tipo y gravedad de los pacientes hospitalizados. Suele asociarse a etiología no isquémica, como la miocardiopatía inflamatoria aguda o el síndrome de takotsubo, y la isquémica con infarto tipos 1 y 23.
La lesión o daño miocárdico se define como la detección de un valor de las troponinas cardíacas (T o I) por encima del percentil 99 del límite superior de referencia, lo que puede responder a un daño agudo o crónico en dependencia de los valores de la curva enzimática32. Además de presentar valores elevados de las enzimas cardíacas, estos pacientes con lesión miocárdica, suelen tener alteraciones electrocardiográficas del segmento ST y la onda T, y trastornos de la motilidad regional de las paredes del ventrículo izquierdo y de la función cardíaca, identificadas a partir del ecocardiograma39.
Se ha encontrado una asociación entre la lesión cardíaca y la mortalidad en pacientes hospitalizados. La lesión miocárdica se documentó en 5 de los primeros 41 pacientes diagnosticados con COVID-19 en Wuhan6. En una cohorte de 416 pacientes en esta misma ciudad, el 19,7% presentó cifras de troponina I elevadas por encima del valor de referencia, con predominio en pacientes de mayor edad (74 vs. 60 años), y mayor número de comorbilidades: hipertensión arterial (59,8%), diabetes mellitus (24,4%) y enfermedad coronaria (29,3%). Estos pacientes requirieron más ventilación mecánica no invasiva (46,3% vs. 3,9%) e invasiva (22% vs. 4,2%); además recibieron con mayor frecuencia tratamiento con corticoides, antibióticos e inmunoglobulina y la complicación más común fue la falla renal aguda. El riesgo de morir para pacientes con lesión miocárdica fue 4,26 veces mayor al encontrado en pacientes sin lesión miocárdica al inicio de los síntomas (HR 4,26; IC 95%: 1,92-9,49), y entre el ingreso y el desenlace fatal (HR 3,41; IC 95%: 1,62-7,16). Se evidenció una mayor mortalidad en los pacientes con lesión miocárdica (51,2% vs. 4,5%). Estos hallazgos sugieren correlación entre la gravedad de la infección, el grado de afectación miocárdica y la mortalidad39,40.
Mecanismos fisiopatológicos propuestos
Aunque la hipoxemia grave secundaria a disfunción respiratoria puede, por sí misma, explicar la lesión miocárdica a través del estrés oxidativo, el daño mitocondrial y el fracaso ventricular derecho que ocasiona, se proponen otros mecanismos. Una hipótesis vincula la ECA2, esta vía de señalización podría tener un papel en los mecanismos de daño miocárdico directo (Figura 2)3. Otro mecanismo sugerido implica la tormenta de citoquinas desencadenada por el desequilibrio entre la respuesta tipo 1 y 2 de los linfocitos T cooperadores41. Esta vía se caracteriza por un incremento de los niveles circulantes de citocinas proinflamatorias: interferón gamma (γ), factor de necrosis tumoral alfa (TNFα), interleucinas (IL-1β, IL-6, IL-12) y quimiocinas. Esta respuesta inflamatoria generalizada, asociada a inflamación y daño pulmonar extenso promueve, entre sus efectos más notables, una gran disminución de la fuerza contráctil del miocardio, lo que desempeña un papel importante en la homeostasis del calcio, la unión excitación-contracción, el metabolismo del óxido nítrico y la señalización a través de segundos mensajeros; además de facilitar la apoptosis celular, cuando el daño isquémico se ha instaurado, lo que contribuye a la dilatación cardíaca1,3,41.
Las alteraciones que ocasiona la disfunción del endotelio vascular en los pacientes con COVID-19 conducen a una inadecuada vasodilatación de la microcirculación coronaria, expresión del desequilibrio entre las sustancias vasodilatadoras y vasoconstrictoras, de ahí que se pierda la capacidad reguladora del tono vascular normal. Esta desregulación conlleva a una disminución de la reserva del flujo coronario. En pacientes con cardiopatía previa y formas graves de la infección por el virus, el desequilibrio acentuado por estos trastornos entre el suministro (inadecuado) y la demanda (creciente) de oxígeno al miocardio, explica el daño miocárdico final21.
En el inicio y perpetuación de la disfunción endotelial con sus efectos sobre la vasculatura coronaria y sistémica intervienen múltiples factores desde la sobreexpresión de angiotensina II y endotelina al ingreso del SARS-CoV-2 a las células del huésped, cuando interactúan con el receptor de la ECA2 en la superficie del miocardio (vía directa)3, hasta la liberación de mediadores proinflamatorios42, desregulación en el metabolismo del óxido nítrico, y lesión microvascular con microtrombos en los capilares miocárdicos por coagulación intravascular diseminada (vía indirecta)1,30,31.
Otro mecanismo invocado en pacientes con daño miocárdico por COVID-19 es el resultante del desequilibrio entre aporte y demanda de oxígeno al miocardio. En pacientes positivos al COVID-19 (con o sin enfermedad coronaria conocida) los cambios hemodinámicos que se producen en las formas graves de la enfermedad favorecen un disbalance, que en condiciones basales, aún con presencia de obstrucción coronaria, permitirían al paciente suplir sus necesidades. El incremento del consumo miocárdico de oxígeno, favorecido por la sepsis grave, taquiarritmias, hipertensión arterial, hipoxia, espasmo coronario, claudicación derecha y biventricular secundaria, exige aumentos significativos del flujo coronario (demanda). Este incremento del flujo (aporte) no puede ser suplido especialmente en los pacientes con enfermedad coronaria donde ya existe un compromiso del flujo por estenosis coronaria fija, agravado por mecanismos infeccioso-inflamatorios, neurógenos, humorales, disfunción y desregulación endotelial e hiperreactividad vascular21,24,32.
El cardiólogo o especialista en cuidados intensivos que atiende a pacientes graves con daño miocárdico en el curso de la COVID-19 afronta, a juicio de estos autores, tres importantes desafíos; el primero, ser capaz de realizar el diagnóstico de daño miocárdico y evitar la tendencia clásica inicial de diagnosticar como isquemia miocárdica aguda este cuadro. El segundo, identificar si el daño miocárdico se produce en el contexto de una cardiopatía preexistente, donde el pronóstico y la mortalidad suelen ser mayores, o si se produce en ausencia de afectación cardíaca precedente; y el tercero, desentrañar cuándo la elevación enzimática corresponde a un daño primario de las células cardíacas, y cuándo es secundario a estados críticos de la enfermedad21,32.
BIOMARCADORES CARDÍACOS EN LA COVID-19
Troponinas T e I
El incremento en los niveles de troponinas en pacientes con infecciones respiratorias agudas graves (SDRA) resulta un hecho conocido y documentado43. En la identificación y estratificación del riesgo de complicaciones cardiovasculares en el paciente con COVID-19 el papel de este biomarcador es decisivo para el manejo de la infección por COVID-19 y su repercusión cardiovascular. Los datos disponibles sobre la pandemia nos permiten aseverar que los pacientes con lesión miocárdica evidenciada por la elevación en los niveles de troponinas cardíacas (T o I) por encima del rango de normalidad (10.000 ng/L), muestran una relación proporcional y directa con la gravedad de la enfermedad y el incremento de la mortalidad hospitalaria. El estudio de Shi, et al.39 con un diseño retrospectivo, incluyó 416 pacientes ingresados en la provincia de Wuhan (China) con diagnóstico de COVID-19; el 19,7% presentó cifras de troponina I elevadas, con una media de edad de 64 años, y la mortalidad hospitalaria fue cuantitativamente superior respecto a aquellos con valores de troponinas normales (51,2% vs. 4,5%). Ilustrativo resulta también el informe de Guo, et al.44 en 187 pacientes con diagnóstico confirmado de COVID-19, el 27,8% presentó valores elevados de troponina T con una mortalidad hospitalaria de un 52%, respecto al 8,9% de aquellos que tuvieron valores enzimáticos dentro del rango de normalidad. En este estudio el 69,4% de los casos con daño miocárdico tenía antecedentes de una enfermedad cardiovascular. La mortalidad es mayor en los pacientes con antecedentes de cardiopatía y niveles elevados de troponina pero también resulta elevada en pacientes sin antecedentes de cardiopatía pero con elevación de los niveles de troponina. Los pacientes con antecedentes de cardiopatía sin elevación de troponina tienen un mejor pronóstico, aunque no están exentos de riesgo de mortalidad45.
Creatinaquinasa (CK-MB)
A pesar de tener una menor sensibilidad y especificidad, otros biomarcadores podrían ser utilizados también en la detección del daño en las células del corazón, como la fracción MB de la creatinacinasa (CK-MB). Los niveles CK-MB mayores de 12,9 ng/l, también son significativamente mayores en pacientes con requerimiento de UCI frente a aquellos tratados en otros servicios. Estos hallazgos sugieren correlación entre la gravedad de la enfermedad por COVID-19 y el grado de afectación miocárdico4,31,24.
Péptidos natriuréticos
Los péptidos natriuréticos BNP (cerebral) y NT-proBNP (fracción aminoterminal del propéptido natriurético tipo B) son biomarcadores de estrés miocárdico. Al igual que la troponina, su elevación sugiere un peor pronóstico en pacientes con SDRA. Los individuos que presentan infección grave por SARS-CoV-2 frecuentemente tienen niveles elevados de BNP y NT-proBNP24,46. Se analizó el valor pronóstico de los niveles de NT-proBNP en 54 pacientes con neumonía grave por COVID-19, y se encontró que valores mayores a 88,6 pg/ml se asocian con mayor riesgo de muerte intrahospitalaria; después de ajustar por sexo y edad (HR de 1,32; IC 95%: 1,11-1,56; p=0,001), los pacientes con COVID-19 y NT-proBNP elevado tenían con mayor frecuencia, hipertensión arterial y enfermedad coronaria46. El valor pronóstico de estos biomarcadores es limitado, dada la alta frecuencia de valores positivos y poca especificidad, como sucede en los pacientes con enfermedades respiratorias agudas graves en ausencia de elevación de las presiones de llenado ventricular o signos y síntomas de insuficiencia cardíaca47. Por este motivo algunos autores sugieren que la medición de troponina y péptidos natriuréticos debería ser realizada solo a pacientes con COVID-19 que tengan signos y síntomas sugestivos de IAM o insuficiencia cardíaca48,49.
Dímero-D
El incremento del dímero-D se considera un factor de riesgo para el desarrollo de SDRA y su progresión a muerte en pacientes con COVID-1911. En una serie de 201 pacientes publicado por Wu, et al.10, la concentración de dímero-D se correlacionó directamente con la mortalidad, lo cual sugiere que, posiblemente, la coagulación intravascular diseminada es uno de los mecanismos de muerte en estos pacientes11. Un análisis retrospectivo que incluyó 191 pacientes hospitalizados por COVID-19, informó dentro de los factores de riesgo más importantes relacionados con la mortalidad intrahospitalaria: al dímero-D (OR 18,4; IC 95%: 2,64-128,5)12. El dímero-D junto a los demás biomarcadores descritos ayuda a identificar pacientes con COVID-19 y el riesgo incrementado de mortalidad intrahospitalaria24.
Otros biomarcadores
A pesar de su valor pronóstico limitado dada su baja especificidad, otros biomarcadores como la interleucina 6, lactato deshidrogenasa y ferritina se relacionan también con mal pronóstico en pacientes hospitalizados con COVID-19. Se ha descrito además elevación de la proteína C reactiva, transaminasas y bilirrubina6,38.
FORMAS CLÍNICAS
Miocarditis y miocardiopatía
Las enfermedades virales previas, incluido el coronavirus del síndrome respiratorio del Medio Oriente (MERS‐CoV), se han asociado con lesiones miocárdicas y miocarditis50, lo que ha contribuido al impacto en la morbilidad y mortalidad en estos pacientes2,51. Sin embargo, en la pandemia actual de COVID-19, la ausencia de biopsias endomiocárdicas para el diagnóstico histológico de esta enfermedad, dificulta el registro de los casos29, y limita la información en la literatura de pacientes con miocarditis aguda y fulminante debido a SARS-CoV-250,52.
La miocarditis se refiere a la inflamación del miocardio con extensión focal o global, presencia de necrosis, elevación de biomarcadores y disfunción ventricular resultante de la afectación miocárdica. La elevación de marcadores de necrosis miocárdica (troponinas T e I, CK-MB) suele asociarse con formas graves de la enfermedad, como la miocarditis fulminante y la disfunción ventricular izquierda, lo cual justifica su utilización como predictor de riesgo de complicaciones y mortalidad en los pacientes críticos con COVID-1952.
Uno de los primeros informes de lesión miocárdica asociada al SARS‐CoV‐2 fue un estudio de 41 pacientes diagnosticados con la COVID‐19 en Wuhan, en el que 5 pacientes (12%) tenían una troponina I de alta sensibilidad por encima del umbral de 28 pg/ml6. Estudios posteriores han encontrado que la lesión miocárdica con un nivel elevado de troponina puede ocurrir en 7 a 17 % de los pacientes hospitalizados con la COVID‐19 y 22 a 31% de los ingresados en UCI4.
La miocarditis también se ha identificado con altas cargas virales e infiltrados mononucleares identificados en la autopsia de algunos pacientes infectados por el SARS-CoV‐2. Tian et al.53, realizaron estudios histológicos del miocardio a dos pacientes fallecidos por COVID-19 y encontraron edema, fibrosis intersticial e hipertrofia, sin infiltración celular inflamatoria.
La afectación primaria del miocardio durante la evolución de la COVID-19 suele explicarse por dos mecanismos (Figura 3), se produce una afectación directa del tejido cardíaco ocasionada por la unión del SARS-CoV‐2 al receptor de la ECA2 de las células miocárdicas, con internalización y replicación de las proteínas de la cápside y el genoma viral. Existe una afectación indirecta mediada por la tormenta de citocinas durante la inflamación sistémica secundaria a la sepsis grave, con daño miocárdico subsecuente y falla multiorgánica1,6,52. Este último mecanismo justifica la evolución a la forma clínica fulminante, con fallo circulatorio y una elevada mortalidad (40-70%)54,55.
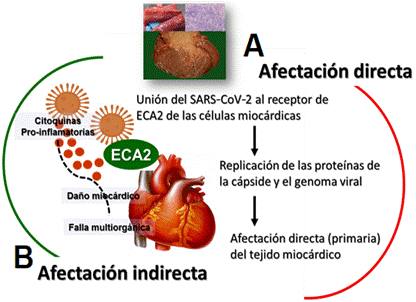
Figura 3 Daño miocárdico en la COVID-19. A. Lesión miocárdica directa: unión del SARS-CoV-2 al receptor de la ECA2 de las células miocárdicas, internalización y replicación de las proteínas de la cápside y el genoma viral, lo cual explica la afectación directa (primaria) del tejido miocárdico. B. Lesión miocárdica indirecta: inflamación sistémica secundaria a la sepsis grave con liberación de mediadores inflamatorios, daño miocárdico subsecuente y fallo múltiple de órganos. ECA, enzima convertidora de angiotensina.
Síndrome coronario agudo
Kwong, et al.56) en 2018 documentó un aumento en el riesgo de IAM en pacientes con enfermedad respiratoria aguda por influenza, con una tasa de incidencia de 6,1 (IC 95%: 3,9-9,5) frente a otras infecciones respiratorias de origen viral que incluían especies de coronavirus (tasa de incidencia 2,8; IC 95%: 1,2-6,2).
La causa de IAM en pacientes afectados por SARS-CoV‐2 resulta desconocida. Se invocan básicamente dos postulados (Figura 4). En pacientes con placas ateroescleróticas susceptibles de ruptura (vulnerables) la respuesta inflamatoria sistémica originada por la sepsis grave puede ocasionar un incremento del estrés en la circulación coronaria, lo que conlleva cambios dinámicos de las mismas (ulceración, fisura, erosión, disección y rotura) con la formación de un trombo intraluminal como evento final (IAM tipo 1)32,33. En este grupo de pacientes el antecedente de enfermedad coronaria y riesgo vascular aterosclerótico incrementan la probabilidad56.

Figura 4 Síndromes coronarios agudos en la enfermedad por COVID-19. A. IAM tipo 1 causado por incremento del estrés en la circulación coronaria debido a la respuesta inflamatoria sistémica originada por la sepsis grave, lo que conlleva cambios dinámicos de las placas ateroscleróticas vulnerables (ulceración, fisura, erosión, disección y rotura) con la formación final de un trombo intraluminal. B. IAM tipo 2 con predominio de las alteraciones del flujo sanguíneo coronario, resultante del desequilibrio entre el suministro y la demanda de oxígeno al miocardio; esta última variable incrementada por la hipoxia grave, consecuencia de la extensa lesión pulmonar. IAM, infarto agudo de miocardio; IL, interleucina; SRIS, síndrome de respuesta inflamatoria sistémica; TNF, factor de necrosis tumoral.
Al parecer, fisiopatológicamente, la modalidad más importante relacionada con la infección viral es el IAM tipo 2 (Figura 4), donde predomina el compromiso del flujo sanguíneo coronario, resultante del desequilibrio entre el suministro y la demanda de oxígeno al miocardio; esta última variable incrementada por la hipoxia grave, consecuencia del daño pulmonar extenso, es la que causa lesión miocárdica con necrosis. Otros mecanismos, distintos a la trombosis coronaria, en pacientes con arterias coronarias epicárdicas sin lesiones angiográficas significativas, positivos a COVID-19, son el vasoespasmo y la disfunción endotelial32,34.
La disminución en la mortalidad por IAM con elevación del ST (IAMCEST), muestra su punto más crítico y a la vez su mayor oportunidad, en la fase prehospitalaria. Reducir al mínimo el tiempo que tarda el paciente en identificar sus síntomas y en consecuencia, solicitar asistencia médica; el arribo precoz de una ambulancia bien equipada, con personal entrenado capaz de realizar el diagnóstico en el sitio del primer contacto, la aplicación del tratamiento farmacológico inicial y el traslado del paciente a un centro de asistencia cardiológico apropiado, deben ser los pilares de la atención en esta etapa inicial57. Tam et al58 describieron el impacto de la infección por COVID-19 en pacientes con IAMCEST, registraron un aumento del tiempo desde el inicio de los síntomas y el primer contacto médico, e informaron retraso en la atención y diagnóstico de los pacientes después de su arribo al hospital, lo cual tributa negativamente al incremento de la mortalidad. En su análisis sugieren como principales factores el temor por parte del paciente a acudir a los sistemas de urgencias hospitalarios o del personal de salud, de adquirir la infección por SARS-CoV-2, así como el tiempo necesario para la instauración de las medidas de protección y bioseguridad del equipo de Cardiología intervencionista.
Las recomendaciones más recientes sobre la atención y el manejo de pacientes con COVID-19 en el laboratorio de cateterismo cardíaco se reúnen en el consenso del Colegio Estadounidense de Cardiología (ACC, American College of Cardiology) y la Sociedad de Angiografía e Intervención Cardiovascular (SCAI, Society for Cardiovascular Angiography and Interventions)59.
Dado que el escenario clínico de pacientes con COVID-19 e IAM es altamente probable, se han desarrollado recomendaciones para su atención60. En la fase epidemiológica en la que existe transmisión comunitaria61 se indica como paso inicial la toma de muestras para confirmar infección por SARS-CoV-2. Resulta esencial evaluar la presencia de neumonía grave y se abordarán por igual, tanto a los casos confirmados, como a los sospechosos.
Existe beneficio en la reducción de la mortalidad cuando se comparan pacientes sometidos a intervencionismo coronario percutáneo (ICP) primario frente a pacientes que reciben trombólisis57,62. Sin embargo, este beneficio se debe equiparar al riesgo de exposición del personal de salud (relación riesgo vs. beneficio). De ahí la importancia de la realización de test rápidos en sintomáticos respiratorios59. En este contexto se propone un manejo médico conservador.
En pacientes estables con IAMCEST y COVID-19 en las primeras 12 horas de inicio de los síntomas y sin contraindicaciones para trombólisis, debe optarse por esta estrategia de reperfusión. Si el tiempo de evolución es mayor a 12 horas o existe contraindicación para la trombólisis, se debe evaluar el riesgo y beneficio de realizar ICP de forma individualizada59. Esta opción debe reservarse para aquellos pacientes en quienes se considere que estos procedimientos modificarán significativamente la conducta clínica y el pronóstico48. La ICP primaria es una opción válida siempre y cuando se garantice el equipo de protección personal adecuado en la sala de cateterismo y se evalúen los riesgos de contagio59.
En la fase epidemiológica donde se demuestre ausencia de transmisión comunitaria, la intervención de pacientes con IAMCEST y baja probabilidad clínica para COVID-19 se basará en las recomendaciones de las guías actuales62.
Insuficiencia cardíaca
La insuficiencia cardíaca representa la principal complicación cardiovascular en los pacientes con COVID-19. Su aparición en el curso de la enfermedad entraña un pronóstico sombrío29,63. En una cohorte multicéntrica en China en la que se incluyeron 191 pacientes, el 23% tuvo insuficiencia cardíaca y de éstos, el 63% no sobrevivió64.
Resulta importante para el médico tratante identificar si se trata de una agudización de la enfermedad en pacientes con insuficiencia cardíaca preexistente (crónica), favorecida por la sepsis grave, la liberación de mediadores de la inflamación, la estimulación adrenérgica, el aumento de la demanda miocárdica de oxígeno y el compromiso de flujo coronario o si la clínica del paciente es atribuible a insuficiencia cardíaca aguda de comienzo reciente, asociada a complicaciones cardíacas de novo durante la COVID-19, como pueden ser un evento de miocarditis fulminante o un episodio coronario agudo isquémico o hemodinámico29 (Figura 5). En una serie de 416 pacientes en China, se identificó que el 4,1% de los pacientes presentaba antecedente de insuficiencia cardíaca crónica. Entre los pacientes en quienes se demostró lesión miocárdica, el antecedente de insuficiencia cardíaca resultó frecuente (14,6 vs. 1,5%) y se correlacionó con la elevación de los niveles de NT-proBNP (689 vs. 139)40.
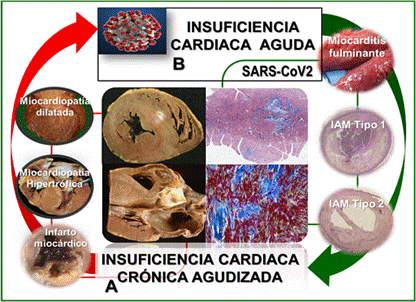
Figura 5 Insuficiencia cardíaca como complicación de la enfermedad por COVID-19. A. Agudización de la insuficiencia cardíaca crónica, favorecida por la sepsis grave, la liberación de mediadores de la inflamación, estimulación adrenérgica, aumento de la demanda miocárdica de oxígeno y compromiso de flujo coronario. B. Insuficiencia cardíaca aguda de comienzo reciente, asociada a complicaciones cardíacas durante la COVID-19, como: miocarditis fulminante o un episodio coronario agudo isquémico o hemodinámico.
Alteraciones del ritmo cardíaco
En estudios prospectivos de la pandemia de COVID-19 se han descrito a los trastornos del ritmo cardíaco, en unión al SDRA y el choque entre las complicaciones mayores durante la hospitalización de los pacientes6,11,12. Esta complicación oscila en los diferentes registros entre el 7 al 17% de los casos4,53, con mayor frecuencia en pacientes hospitalizados en UCI (44,4 vs. 6,9%)4. Se han descrito con mayor frecuencia: fibrilación auricular, taquicardia supraventricular paroxística, taquicardia ventricular, fibrilación ventricular y arresto cardíaco. Su aparición suele deberse a múltiples factores. La taquicardia sinusal puede ser expresión de hipoperfusión, fiebre, hipoxia y ansiedad. En el contexto de la infección viral por SARS-CoV-2 se imbrican factores, como la hipoxia, el estrés inflamatorio y el metabolismo anormal. Cuando a su aparición se añade la elevación de biomacadores cardíacos como troponinas (T e I), CK-MB o NT-proBNP, debe considerarse entre las hipótesis diagnósticas, la lesión miocárdica, la miocarditis aguda y los síndromes coronarios agudos63.
En su génesis hay factores no dependientes directamente de la infección, entre estos los más comunes se asocian a la terapéutica empleada en el tratamiento de complicaciones como el choque, donde algunos fármacos como la dopamina ofrecen un incremento en el riesgo de arritmias y mortalidad por esta causa (RR 2,34; IC 95%: 1,46-3,78)24,65. En pacientes graves con trastornos electrolíticos y del medio interno, potenciado además por el empleo inadecuado de diuréticos y vasodilatadores se incrementa la probabilidad de ocurrencia de arritmias.
La suspensión del tratamiento médico de base del paciente o la interacción con nuevos fármacos que se ensayan para la COVID-19, muestran una propensión mayor a la ocurrencia de arritmias potencialmente letales37,38.
El lopinavir/ritonavir, una combinación de fármacos antivirales incluida en el protocolo terapéutico de estos pacientes, ejerce su efecto inhibiendo la replicación del ARN del virus66. Este fármaco puede prolongar los intervalos PR y QT, particularmente en pacientes con alteraciones basales del mismo (QT largo) y en quienes muestran un riesgo añadido por el uso de terapéuticas capaces de prolongar este intervalo67.
La cloroquina y su derivado la hidroxicloroquina, son agentes antipalúdicos que bloquean la infección del virus al aumentar el pH endosómico requerido para la fusión virus-célula. In vitro se ha demostrado su actividad inhibitoria frente al SARS-CoV-268. Sin embargo, ambos compuestos muestran un potencial (intermedio a tardío) de toxicidad miocárdica, la cual se manifiesta como miocardiopatía restrictiva o dilatada o trastornos de la conducción, atribuidos a inhibición intracelular de enzimas lisosomales en el miocito. Ambos agentes están asociados con un mayor riesgo de eventos de muerte súbita en estos pacientes durante la pandemia, debido a arritmias ventriculares complejas tipo torsades de pointes, desencadenadas por la presencia de QT prolongado64,67.
En la carrera contra el tiempo, en pos de disponer de terapias efectivas frente a la COVID-19, se ha dispuesto el uso de antibióticos como la azitromicina en combinación con otros fármacos (lopinavir/ritonavir y cloroquina/hidroxicloroquina)7. Este fármaco incluido en el grupo B, con informes aislados de torsades de pointes y prolongación del QT corregido (QTc)69 es responsable de muerte súbita sobre todo en asociación a factores, como la edad, el sexo y las alteraciones del medio interno, condiciones frecuentes en pacientes graves, en el curso de la pandemia actual por COVID-1964.
La administración de cloroquina e hidroxicloroquina, azitromicina y lopinavir/ritonavir muestra entre sus efectos adversos, la prolongación del intervalo QT y aparición de arritmias ventriculares complejas tipo torsades de pointes35. Si consideramos que la mayoría de los pacientes que ha fallecido por COVID-19 eran adultos mayores12,13) con comorbilidades cardíacas4,6,12,16, el uso de estos medicamentos pudo potencialmente incrementar el riesgo de muerte súbita inducida por fármacos10,64,70.
En un próximo trabajo se impone realizar una profunda revisión de los mecanismos fisiopatológicos de las complicaciones cardiovasculares en los pacientes con COVID-19 que conducen a la aparición de muerte súbita.
Enfermedad tromboembólica venosa
En pacientes hospitalizados con enfermedad grave por COVID-19 existe un riesgo elevado de tromboembolismo venoso. Factores, como la edad avanzada, la enfermedad crítica, la inmovilización prolongada, la obesidad, la inflamación sistémica, la hipoxemia, un estado de coagulación anormal y la disfunción multiorgánica incrementan su probabilidad63,71. Un estudio multicéntrico en China, mostró que niveles elevados de dímero-D (> 1 g/L) se asociaron significativamente con muerte hospitalaria, con una medida de efecto OR 18,4 (IC 95%: 2,64-128,5; p=0,003) después de un ajuste multivariado12.
El diagnóstico de embolismo pulmonar, un desafío aun en condiciones normales, suele dificultarse más en el curso de la infección por COVID-19, por lo cual resulta aconsejable considerar como diagnóstico razonable de tromboembolismo pulmonar a todo paciente con agravamiento respiratorio agudo inexplicado, taquicardia de reciente comienzo, hipotensión no atribuible a sepsis, hipovolemia o arritmia, cambios electrocardiográficos sugestivos y signos de trombosis venosa profunda31,72.
Otro estudio comparativo entre vivos y fallecidos con COVID-19 mostró que los pacientes que no sobrevivieron a la enfermedad tenían niveles significativamente más altos de dímero-D y productos de degradación de la fibrina, de ahí que el 71,4 % de los casos cumpliera los criterios clínicos para coagulación intravascular diseminada73. Este resultado permite inferir que este trastorno de la coagulación representa uno de los mecanismos de muerte en estos pacientes11.
CONCLUSIONES
Las evidencias científicas que van apareciendo a la par de la evolución de la pandemia por COVID-19, como resultado de los estudios multicéntricos y series epidemiológicas a nivel mundial permiten comprender mejor los efectos sistémicos de la enfermedad más allá del daño pulmonar inicial y su extensión al sistema cardiovascular, lo cual determina el pronóstico y la sobrevida de los pacientes. Identificar los factores relacionados con la enfermedad cardiovascular, los mecanismos fisiopatológicos de la infección que facilitan el daño miocárdico y vascular, y los efectos del tratamiento de la misma resultan importantes en la atención a esta enfermedad. La correcta evaluación y estratificación de los pacientes, la prevención, el diagnóstico y tratamiento precoz de las complicaciones, son pilares esenciales en la disminución de la morbilidad y mortalidad por COVID-19.














