INTRODUCCIÓN
Muchos países de todo el mundo han enmarcado sus políticas nacionales de salud hacia el objetivo de lograr la Cobertura Sanitaria Universal (CSU). Esta estrategia aboga por servicios de salud de calidad accesibles a todas las personas según sus necesidades, así como la protección financiera para evitar las dificultades económicas de los pacientes (OMS, 2021).
Para lograr dicha meta la Organización Mundial de la Salud (OMS) ha sugerido la necesidad de recaudar fondos de los impuestos, reducir la dependencia de los pagos directos para financiar los servicios y mejorar la eficiencia y la equidad en un marco que organice y brinde la atención que mejor satisfaga las necesidades de la población (Comité Ejecutivo, 2008).
A partir de la década del 2000, la CSU ha ocupado un lugar destacado en las agendas políticas de muchos países de América Latina sobre la base de modelos integrales de atención primaria de salud (Frenz & Titelman, 2013). Todos los países de esta región se han comprometido con la implementación de la CSU mediante la inclusión en sus programas políticos de gobierno. En ese sentido, se realizan esfuerzos para reformar su financiación en función de aumentar la mancomunación de fondos, garantizando el acceso a un paquete esencial de servicios y brindando protección financiera a los más vulnerables, sin embargo, se reconoce que queda mucho por hacer (Feo et al., 2015).
Uno de los países que emprendió cambios estructurales importantes tanto en la reforma constitucional del derecho a la salud como en la organización de las instituciones públicas ha sido Ecuador (Malo & Malo, 2014); un país multiétnico que en el 2017 tenía 16 millones de habitantes, el 13,2 % de la población urbana vivía por debajo de la línea de pobreza nacional, mientras que la proporción en las zonas rurales era del 39,3 % (Instituto Nacional de Estadística y Censos, 2017). Este sector, principalmente agricultores, podía afiliarse voluntariamente al Seguro Social Campesino (SSC).
En el 2008 se reformó la Constitución para hacer de la salud un derecho; se buscó construir un nuevo modelo de atención en salud que no estuviera centrado en las enfermedades y los servicios de salud curativos, sino en las personas, la familia y la comunidad, con una fuerte perspectiva de promoción, prevención y rehabilitación de la salud. El modelo comenzó ofreciendo servicios de salud gratuitos a toda la población, lo que aumentó la utilización de los servicios de salud en un 300 % durante el período comprendido entre 2008 y 2016. Además de una fuerte inversión en infraestructura de salud, el país aumentó los salarios del personal sanitario y contrató a más de 5000 profesionales de la salud entre 2012 y 2015 (Jiménez et al., 2017).
A medida que se desarrollan los sistemas de salud, los gobiernos deben representar los intereses de toda la población y, por lo tanto, deben hacer esfuerzos para llegar a todos en los procesos de reforma en línea con los principios de la cobertura universal de salud.
Aun así, sigue siendo poco visible cómo la salud y el bienestar en las zonas rurales de Ecuador se han visto afectados por la reforma. El objetivo del presente estudio fue sistematizar cómo los actores rurales percibieron la implementación de la reforma de salud y cómo sintieron que los servicios de atención primaria de salud (APS) rurales, y en particular el acceso a los servicios para la población de estas zonas, se vieron afectados.
DESARROLLO
Un recuento necesario
La Constitución del Ecuador de 1998 establecía en su artículo 42 que:
El Estado garantizará el derecho a la salud, su promoción y protección, por medio del desarrollo de la seguridad alimentaria, la provisión de agua potable y saneamiento básico, el fomento de ambientes saludables en lo familiar, laboral y comunitario, y la posibilidad de acceso permanente e ininterrumpido a servicios de salud, conforme a los principios de equidad, universalidad, solidaridad, calidad y eficiencia. (p. 11)
Esto básicamente no se implementó y la cobertura y calidad de los servicios de salud eran deficientes (Guerra, 2016). En la primera década del siglo XXI aumentaron las tarifas de los usuarios y las contribuciones al seguro público de salud, excepto la maternidad y el cuidado del niño que era gratuito debido a la legislación (OPS, 2008). En el 2000, el gasto de bolsillo en salud hizo que el 11 % de la clase media cayera por debajo de la línea de pobreza nacional durante al menos 3 meses, y el 57 % de los ingresos totales en salud en 2004 se debió a gastos de bolsillo (Frenz & Titelman, 2013).
A partir del triunfo electoral en 2006 del presidente Rafael Correa, en el Ecuador se generó la conocida revolución ciudadana, cuyo objetivo fue desarrollar una sociedad en la que todos los ciudadanos tuvieran acceso al buen vivir sin obstáculos económicos y de salud (Lalander & Ospina, 2012). En consecuencia, uno de los focos principales del nuevo gobierno era crear un sistema de salud que brindara acceso a servicios de alta calidad sin costo, no solo a los ecuatorianos sino a cualquier persona presente en el país sin importar su estatus de ciudadanía. Para lograr este objetivo, la Constitución del Estado fue renovada en 2008 para otorgar al gobierno la autoridad legal necesaria para reinventar instituciones claves, incluido el sistema de salud (Minteguiaga & Ubasart, 2014). Sin embargo, el presidente Correa y sus aliados políticos enfrentaron una tarea monumental ya que heredaron un sistema de salud débil e ineficaz debido al fracaso del movimiento neoliberal en Ecuador (Frieiro & Sánchez, 2021).
La destrucción del sistema de salud de Ecuador comenzó a principios de la década de 1980 cuando sus líderes políticos aceptaron las ideas del neoliberalismo impulsadas por el consenso de Washington en un intento de revertir su economía en crisis (Oleas, 2017). Como parte de las reformas neoliberales, se recortó la financiación del gobierno para el sistema de salud pública con el fin de depender del mercado libre para brindar atención médica de bajo costo, eficiente y de calidad para todos (Franco, Palma & Álvarez, 2006). Como dictan los principios del neoliberalismo, el papel del gobierno se redujo significativamente y los fondos de las arcas públicas se destinaron en gran medida a aumentar la eficiencia de los servicios clínicos en hospitales y otras instalaciones (Sacoto, 2000). Lo que siguió fueron años de desinversión en el sistema de salud pública por parte del gobierno y, para 2005, el gasto en Ecuador era uno de los más bajos de América Latina (Ruiz et al., 2018).
El movimiento de privatización también proporcionó un terreno fértil para el arraigo del modelo biomédico como el modo dominante de intervención para abordar los problemas de salud en Ecuador, particularmente en la región costera del país donde la oposición a las políticas neoliberales fue mucho menor que en el Altiplano donde los levantamientos populares de los indígenas eran bastante comunes (Lalander & Ospina, 2012). El modelo biomédico postula que la enfermedad se origina a partir de anomalías celulares debido a la patología individual (Cuvi, 2013).
Los sistemas de atención médica que operaron bajo este supuesto, como el neoliberal dominado en Ecuador, dependían en gran medida de médicos altamente capacitados que contaban con una variedad de medicamentos para curar a pacientes individuales. Las intervenciones y los programas de salud diseñados para promover la buena salud y prevenir enfermedades, en particular los basados en la comunidad y dirigidos por profesionales no médicos, simplemente se consideraban innecesarios (Cuvi, 2013).
El marco biomédico fue perfecto para los sistemas de salud privatizados, ya que brindó la oportunidad a los médicos, hospitales y clínicas privados, junto con las corporaciones farmacéuticas, de obtener enormes ganancias a medida que asumían el papel principal en el tratamiento de todos los problemas relacionados con la atención médica (Navarro, 2008).
Las empresas con fines de lucro se beneficiaron de este enfoque de la atención médica, pero los ecuatorianos sufrieron inmensamente ya que el experimento neoliberal fue un fracaso (Cuvi, 2013). Con la privatización y el modelo biomédico como base, no solo el sistema público en Ecuador estaba en completa ruina, sino que la atención médica privada estaba increíblemente fragmentada, era costosa e inaccesible para la mayoría de la población cuando Correa asumió la presidencia en 2006 (Frieiro & Sánchez, 2021). Los ecuatorianos también sufrían una variedad de epidemias de salud que incluían más de 100.000 casos de malaria en la década de 1990 (Organismo Andino de Salud & Convenio Hipólito Unanue, 2007).
Para reconstruir el sistema de salud el gobierno ecuatoriano eliminó las políticas neoliberales y designó al Ministerio de Salud (Minsa) como la principal entidad responsable de remodelar el sector. Su financiamiento aumentó significativamente desde 2006, incluidos 1600 millones de dólares en 2011 (Lucio, Villacrés & Henríquez, 2011). Una gran parte de ese dinero se dedicó a ampliar la infraestructura para aumentar el acceso a los servicios de salud mediante la compra de instalaciones privadas, la construcción de hospitales públicos y la contratación de personal médico que abandonó el país por el lamentable estado del sistema (Sacoto, 2000).
El regreso de la atención médica a la esfera pública también resultó en un cambio fundamental en la forma en que se abordaban los problemas de salud. El enfoque general del gobierno y el Ministerio de Salud se basó en los principios de la medicina social, que va más allá del alcance limitado del modelo biomédico y postula que las condiciones sociales, económicas y políticas son factores importantes que contribuyen a la propagación de la enfermedad (Iriart et al., 2002).
Asimismo, el Ministerio de Salud Pública (MSP) implementó un modelo multifacético para resolver los problemas de atención médica al reconocer no solo la importancia del modelo biomédico en forma de medicina, ciencia e investigación, sino también poniendo un énfasis sustancial en abordar las condiciones ambientales negativas que están vinculadas a la presencia de enfermedades y dolencias (Malo & Malo, 2014). Por ejemplo, el gobierno ecuatoriano instaló sistemas de alcantarillado en todo el país con el objetivo de reducir la propagación de enfermedades transmisibles (Fernández, Solís & Basani, 2018). El Ministerio de Salud también desarrolló una serie de programas de intervención dirigidos por el Estado en comunidades de alto riesgo y afectadas por la pobreza para enfrentar una variedad de problemas relacionados con la salud, incluidos el embarazo adolescente y el consumo de tabaco (Lucio, Villacrés & Henríquez, 2011).
El aumento de la financiación junto con el énfasis en abordar los determinantes sociales de la enfermedad resultó en logros notables a nivel nacional. En primer lugar, el acceso a los servicios de salud aumentó drásticamente. En el año 2012, 38 millones de pacientes recibieron tratamiento médico, en comparación con solo 16 millones en 2006, año en que Correa ganó su primera elección presidencial (Malo & Malo, 2014). Estos resultados colocaron al Ecuador en la posición número 20 de los sistemas de salud más eficiente del mundo, superando a Cuba y Venezuela (Ministerio de Salud Pública, 2013). Otras estadísticas publicadas por el gobierno nacional reflejaron una fuerte reducción en la tasa de mortalidad infantil y una asombrosa reducción del 21 % en la tasa de anemia para niños menores de cinco años entre 2010 y 2011 (Jiménez et al., 2017).
La reforma y su percepción en las zonas rurales
La reforma definió una población de captación para los servicios de salud y tuvo como objetivo brindar Cobertura Universal de Salud con centros de atención primaria de salud y servicios hospitalarios, mediante la renovación y construcción. La reforma puso en funcionamiento 47 hospitales y 74 centros de salud, aumentando así el uso de los servicios de salud en un 300 % entre 2007 y 2016 (Espinosa et al., 2017). La reforma también introdujo un modelo de captación para calcular las necesidades financieras de las instalaciones y fusionó todos los fondos públicos para los servicios de salud en un fondo principal, el Fondo Nacional de Salud Ecuatoriano (FONSE) (Malo & Malo, 2014). La reforma estableció una agenda muy ambiciosa, pero se vio obstaculizada por restricciones legales, políticas y operativas.
A medida que se eliminaron las tarifas de los usuarios y se entregaron medicamentos y materiales de forma gratuita, se desplegaron más trabajadores de la salud en los centros rurales, se entregaron con frecuencia más insumos a la periferia, se inició un mayor control de la presencia laboral de los trabajadores de la salud y se ajustó el sistema de información (Guerra, 2016).
En cuanto a la política de gratuidad de los servicios desde el 2008, los datos han mostrado que los quintiles de menores ingresos se beneficiaron económicamente mediante la propia reforma, aunque se mantenían costos importantes, principalmente para la compra de medicamentos y consultas médicas privadas (Malo & Malo, 2014).
De acuerdo con Veliz y Zambrano (2019), el Instituto Nacional de Estadísticas y Censos (INEC) ha contabilizado 1149 parroquias de las cuales 790 son rurales y 359 urbanas, esto es un 69 % de su población, una cifra no distante de la estadística mundial.
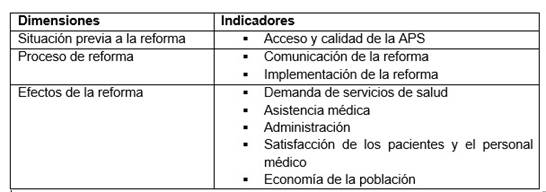
Dentro de la poca y dispersa literatura científica nacional que aborda el tema de la reforma en las políticas públicas de salud del Ecuador y su impacto en las zonas rurales, se han logrado sistematizar diferentes resultados obtenidos de la intervención en 52 territorios. De dicho análisis se derivaron las dimensiones e indicadores que se muestran en la Tabla 1.
El contexto en el que se llevó a cabo la reforma se puede desglosar en la situación local, política y el contexto histórico. La situación local de los servicios de salud antes de la reforma en las regiones estudiadas fue percibida unánimemente como mala e indeseable por todos los participantes de las investigaciones sistematizadas. Esto constituye la línea de base para la interpretación de los cambios generados por la reforma. El contexto político de la reforma fue moldeado por cambios políticos sustanciales implementados por un gobierno de tendencia izquierdista poco después de haber sido elegido. Las personas no estaban familiarizadas con la Constitución ecuatoriana de 1998, lo que puede explicar en parte su falta de interés en la reforma real. La decepción con las promesas anteriores de reformas que nunca se implementaron puede haber contribuido a esto (López, 2019).
Según la investigación de López, Chi y Ortega (2014) en 10 zonas rurales de la provincia Los Ríos se obtuvo que antes de la reforma la situación de salud se describe como mala y nadie deseaba volver al antiguo sistema. Se mencionó que el sistema anterior a la reforma carecía de recursos humanos, especialistas y medicamentos. La confianza en el hospital de distrito y el siguiente nivel de atención era baja. Se percibía que los hospitales estaban bastante vacíos de pacientes debido a los costos involucrados.
En general, la demanda de servicios de salud fue menor en comparación con la situación posterior a la reforma debido a los costos involucrados. Existían vacunas y medicamentos gratuitos en el programa de atención al niño, aunque se criticaba seriamente el programa de maternidad gratuita debido a la escasez de píldoras anticonceptivas de acuerdo con la demanda (López, 2019).
Cañizares, Mena y Abi (2015) plantean que en 7 zonas rurales de la provincia Cotopaxi, en relación con la reforma y su comunicación, la población coincide en señalarla como una deficiencia del gobierno, a lo que se sumó el criterio del personal de salud quien lo describe como carente de democracia y de poder de decisión. No obstante, se reconoce que el gobierno del ex presidente Correa brindó más información que los gobiernos anteriores, pero a la población le faltó interés. Además, el acceso a la radio y la televisión era bajo (Palma, Morejon & Mangui, 2019).
Se encontraron indicios de que incluso varios años después de la reforma de 2008, algunas personas no buscaron servicios de salud gubernamentales, simplemente porque desconocían la reducción de costos. Otros, que sabían de la reforma, se abstuvieron de buscar atención porque esperaban cargos. La responsabilidad del gobierno de informar adecuada y continuamente a todos los ciudadanos sobre sus reformas no se puede dejar de enfatizar (Malo & Malo, 2014). Parte de la confusión expresada probablemente podría haberse evitado con una mejor coordinación y comunicación de los responsables de la implementación de la reforma.
También se encontraron estigmas en la población rural que complican la comunicación sobre los servicios y beneficios de la reforma. Lo relacionado con lo público y lo privado siguió siendo un tema determinante para estas zonas en el momento de decidir en qué institución se atendían, puesto que por una parte creían que la asistencia pagada era de mayor calidad que la asistencia gratuita, al tiempo que señalaban que los hospitales públicos estaban mal equipados y no tenían buenos médicos. Por último, dudaban de la calidad de los medicamentos gratuitos, asegurando que no estaban bien elaborados (Guerra, 2016).
Por otra parte, el personal de salud se lamentó por la mala implementación de la reforma, lo que provocó conflictos cuando se llegó a algunos hogares mientras que otros no estaban al tanto de los servicios disponibles (Cañizares, Mena & Abi, 2015). También se percibió como un problema que la información sobre la ausencia del médico en el subcentro de APS, así como las fechas de llegada de las vacunas y otros servicios no eran conocidos por la población de la aldea (López, 2019). De forma general, los cambios se percibieron como pequeños y lentos. Los líderes de varias aldeas afirmaron que la reforma se implementó en la medida de lo posible, pero que en algunas partes no se implementaron debido a funcionarios irresponsables y negligencia (Jiménez et al., 2017). Los trabajadores comunitarios de la salud afirmaron que el gobierno no anticipó el aumento de la demanda de servicios de salud después de la reforma (Palma, Morejon & Mangui, 2019).
Después de la reforma, más pacientes buscaban atención en las unidades de salud y hospitales públicos; esto estaba vinculado a los servicios gratuitos, pero no siempre podía satisfacerse con los recursos disponibles. Asimismo, la creciente afluencia de pacientes provocó una gran carga de trabajo para el personal de salud, lo que provocó el fraccionamiento de la atención médica para cada jornada (Cañizares, Mena & Abi, 2015).
La alta carga de pacientes ocasionó una relativa falta de medicamentos y escasez de citas, lo que generó rivalidad entre ellos. Sin embargo, el personal médico también se percató en varias ocasiones que algunas personas querían medicinas gratis sin estar enfermas (López, Chi & Ortega, 2014).
La mayoría de las poblaciones rurales coincidieron en que había más medicamentos y materiales gratuitos después de la reforma, pero que los medicamentos y vacunas no siempre estaban disponibles y que los equipos necesitaban un mejor mantenimiento (Palma, Morejon & Mangui, 2019).
Los líderes de las aldeas atribuyeron la situación a la falta de coordinación por parte de los administradores, la negligencia de los directores de hospitales y provincias, el incumplimiento de las órdenes de los médicos, la falta de datos de población y los pacientes que acudían a utilizar los servicios, aunque vivían fuera de la región (Jiménez et al., 2017).
Varias fueron las referencias a la falta de personal debido a la capacitación, los días libres, las enfermedades y la gran carga de trabajo. Se manifestó la necesidad de un médico permanente que conozca a los pacientes y que sobre todo demostrara profesionalidad. Por su parte, el personal de salud afirmó que había (sub)centros de APS sin médicos y situaciones en las que un galeno tenía que trabajar en varios centros para tratar de dar cobertura (López, 2019).
Las poblaciones rurales coincidieron en que recibieron más atención y mejor asistencia después de la implementación de la reforma. Programas de salud para determinados grupos de población; la posibilidad de visitas domiciliarias para pacientes de emergencia; mejoras en diagnóstico, atención obstétrica y odontología; y un mayor enfoque en los servicios preventivos se mencionaron como mejoras (Laurell, 2016).
La evaluación de los (sub)centros de APS por parte del Ministerio de Salud Pública y la supervisión de la presencia del médico fueron vistas positivamente. Se percibió más respeto de los profesionales de la salud hacia las parteras tradicionales. Se apreció que la población ahora tenía derecho a denunciar oficialmente los problemas. Las actitudes del personal del subcentro de APS fueron percibidas como buenas y la evaluación regular de los médicos fue vista positivamente. El personal y los líderes de las aldeas dijeron que no había diferencias de género en la gestión de casos (Laurell, 2016).
Respecto a la administración, se evidenció un aumento en los requisitos de documentación para los pacientes, lo que generaba una gran carga de trabajo para el personal, pérdida de tiempo, largas esperas para los pacientes e incluso, en ocasiones, que estos no fueran atendidos. Por el contrario, los miembros del comité de salud valoraron la mejora de la supervisión vinculada a la documentación (Palma, Morejon & Mangui, 2019).
Los pacientes confirmaron que estaban satisfechos cuando el médico estaba presente y la asistencia era gratuita, por lo que tener algún padecimiento posterior a la reforma no era tan negativo. La confianza en el subcentro de APS y en los hospitales públicos aumentó (Cañizares, Mena & Abi, 2015).
En este indicador se reitera la insatisfacción del personal médico y los pacientes con la extensa documentación y lamentaban la demora en el servicio por esta causa. Los galenos expresaron su descontento con la falta de personal, la falta de materiales, los bajos salarios, su propio bajo estatus y el bajo estatus del subcentro de APS (López, 2019).
La gratuidad de los servicios fue asociada a su disponibilidad y también se señalaron casos de reventa de medicamentos obtenidos gratuitamente, lo que constituía un delito. Las colas en los hospitales públicos llevaron a los pacientes a elegir clínicas privadas, sobre lo que también influyó el fracaso de algún tratamiento prescrito por algún facultativo (Laurell, 2016).
Por otra parte, se destacó el acceso financiero mejorado para los pobres, que normalmente buscaban atención en unidades de salud pública. Cuando se incurría en costos (se pensaba que se incurría en ellos), los pacientes pobres a veces se mantenían alejados del subcentro de APS. Alternativamente, tenían que vender sus animales u obtener ayuda de amigos para poder pagar los servicios. Si esto no era posible y el médico de la APS estaba ausente, los pacientes (de emergencia) no eran atendidos y entonces tenían dificultades para llegar a un hospital. Se señaló que las personas que viven en aldeas remotas tienen problemas para obtener una cita en el subcentro de atención primaria de la salud o en el hospital (Palma, Morejon & Mangui, 2019).
CONCLUSIONES
Esta sistematización de diferentes investigaciones realizadas en 52 zonas rurales ecuatorianas muestra que los servicios de salud del país eran gratuitos, lo que indica que se logró un objetivo principal del contenido de la reforma implementada en 2008.
El número limitado de citas diarias de pacientes y medicamentos limitaron los servicios, lo que también se corresponde con los resultados de una comparación entre los datos estadísticos nacionales antes y después de la reforma (Guerra, 2016). Por lo tanto, existió un gasto de bolsillo, a pesar de la abolición de las tarifas, cuando los pacientes se vieron obligados a usar servicios privados o comprar medicamentos cuando no estaban disponibles en el sistema público.
Un hallazgo importante fue la ausencia intermitente de personal y la falta de medicamentos, lo que indica un posible incumplimiento del objetivo de la reforma de brindar servicios de salud de buena calidad para la salud y el bienestar de todos. En 2016 se informó acerca de una situación similar mediante un estudio realizado en Quito (Guerra, 2016). Desafíos como la falta de preparación para una mayor demanda de servicios de salud complicaron aún más la situación en el Ecuador posterior a la reforma.
El acceso a los medicamentos mejoró después de la reforma, a pesar de que se informó sobre la escasez de medicamentos. Las razones percibidas para la escasez de medicamentos fueron problemas de suministro debido a fallas en la comunicación y la coordinación, y el aumento de la demanda.
La población y el personal de salud expresaron su preocupación por el extenso sistema de información de salud, que reducía el tiempo de atención de los pacientes e incluso dejaba desatendidos a otros. Los pacientes se sintieron molestos por las muchas preguntas que tenían que documentarse y se dijo que algunos evitaban el sistema público si podían permitírselo. El personal también estaba preocupado por la gran carga de trabajo administrativo y los pacientes insatisfechos que lamentaban no tener suficiente tiempo para atender. La documentación de los servicios de salud es importante, pero cuando tanto los pacientes como el personal están sobrecargados de trabajo administrativo, los formuladores de políticas deben reconsiderar los sistemas de información.
No obstante, los efectos de la reforma sobre la calidad, disponibilidad y accesibilidad del servicio se describieron principalmente como positivos o en la dirección correcta. Sin embargo, puede decirse que los resultados de la reforma quedaron inconclusos por lo que se deben hacer esfuerzos para alcanzar y mantener todo su contenido, para preservar la confianza de la población en las políticas públicas de salud en el Ecuador.