PRESENTACIONES DE CASOS
Vitrectomía pars plana y reimplante de lente intraocular en surco
Pars plana vitrectomy and intraocular lens repositioning in the sulcus
Alejandro Guerra GarcíaI; Luis Curbelo CunillII; Frank Eguía MartínezIII; María del Carmen Rivas CaninoIV
]]>
IEspecialista de I Grado en Oftalmología. Especialista de I Grado en Medicina General Integral. Aspirante a investigador. Instituto Cubano de Oftalmología "Ramón Pando Ferrer". La Habana, Cuba.
RESUMEN
Se presentó un caso de lente intraocular luxado a vítreo en paciente con conteo bajo de células endoteliales e intolerancia a lentes de contacto. Se practicó vitrectomía pars plana con reimplante de lente en surco ciliar con el objetivo de demostrar la fiabilidad de la técnica para casos que presenten condiciones adecuadas y situaciones especiales. Se revisó la bibliografía para conocer las tendencias actuales con respecto al manejo de esta patología. El paciente alcanzó una agudeza visual de 20/30. El lente permaneció estable en el surco 3 meses después de practicada la vitrectomía. El manejo de esta entidad debe ser personalizado. La técnica utilizada debe ser siempre la primera opción de tratamiento y parece ser segura en casos cuidadosamente escogidos.
Palabras clave: Reimplante del lente intraocular, surco ciliar, vitrectomía pars plana.
A case of dislocated intraocular lens moved to the vitreous cavity in a patient with low endothelial cell count and contact lens intolerance was reported. A pars plana vitrectomy with lens repositioning was performed to demonstrate the safety of this technique for some special cases under adequate conditions. The literature was reviewed to learn about the current management of this pathology. Finally, patient's best visual acuity was 20/30. The stability of the lens was confirmed three month l after the vitrectomy. Management of this disorder should be customized. This technique should be considered as the first option of treatment and seems to be safe in selected cases
Key words: IOL repositioning; ciliary sulcus; pars plana vitrectomy.
INTRODUCCIÓN
Las luxaciones de los lentes intraoculares de cámara posterior (LIOCP), han sido reconocidas como una complicación frecuente después de una cirugía de catarata desde tiempos muy precoces. Esto lo demuestran los resultados de la serie que sucedió al primer implante practicado por Ridley en 1949, donde se mostraba este evento con una frecuencia de un 13 %.1
En la actualidad el perfeccionamiento de los modelos de lente intraocular (LIO), así como de las técnicas quirúrgicas, ha permitido que la incidencia se encuentre solo entre 0,2 y 3 %.2,3 La facoemulsificación y el implante de LIO plegable en el saco capsular se ha convertido en el estándar del manejo quirúrgico de la catarata senil.4 Esto ha traído también que aumente la incidencia de luxaciones de LIO plegables desde finales de la década de los noventa.5 ]]>
La existencia de un inadecuado soporte capsular es la causa más frecuente de LIO luxado a cavidad vítrea y ocurre casi siempre en la primera semana del posoperatorio. También se plantean la presencia de opérculos de cápsula posterior muy grandes o roturas lineales que pasan inadvertidas al cirujano, implantando el lente en el saco.3,6 Sin embargo más recientemente se han reportado casos de luxaciones de LIOCP dentro del saco capsular, lo cual ocurre generalmente de forma más tardía.6-8
Entre los factores de riesgo que se imputan a estos casos se encuentran, los traumatismos, las inflamaciones oculares del segmento anterior, grandes miopías, pseudoexfoliación, retinitis pigmentosa y el síndrome de contracción capsular.8,9
A pesar de que el volumen de cirugías de catarata que se realizan en nuestros días sigue en aumento, y la gran cantidad de cirujanos que se encuentran en la curva de aprendizaje de la facoemulsificación, esta es una complicación poco frecuente que requiere la interacción entre los especialistas del segmento anterior y posterior.
El manejo de estos casos, si bien ha intentado estandarizarse, también debe ser personalizado, teniendo en cuenta las expectativas del paciente, su estado de salud general y ocular, así como las habilidades y preferencias del cirujano de vítreo retina, el cual debe tener como meta posicionar el lente de la forma más anatómica, y provocando el menor trauma quirúrgico posible.
El objetivo de este trabajo es hacer el reporte de un caso, mostrando su manejo y resultados, a la par con una revisión de las tendencias actuales en el mundo sobre este tema. ]]>
REPORTE DE CASO
Se trata de un paciente masculino de 80 años de edad con antecedentes de hipertensión arterial y miopía moderada con intolerancia a lentes de contacto. Operado de catarata en ambos ojos mediante facoemulsificación coaxial e implante de LIOCP plegable de acrílico hidrofílico (UV Lens, Henan Universe IOL) en ambos ojos. Las cirugías habían sido practicadas por el mismo cirujano, en el ojo izquierdo un año atrás con resultados satisfactorios para el paciente y en el ojo derecho hacía solo una semana.
El paciente acude a nuestro servicio de retina remitido por el cirujano de segmento anterior por referir en la consulta del séptimo día diplopia monocular en su ojo derecho recientemente operado desde el tercer día de la intervención y pérdida brusca de la agudeza visual.
Por su parte el cirujano de catarata nos refirió haber sido una cirugía trabajosa por tratarse de un núcleo duro, teniendo como complicación una ruptura de cápsula posterior. El LIO fue implantado en el propio saco alegando que el opérculo era seguro para el proceder debido a su reducido tamaño.
La agudeza visual sin corrección era:
]]> Ojo derecho (OD): cuenta dedo a 2 metrosOjo izquierdo (OI): 20/30
La mejor agudeza visual corregida (MAVC) era:
OD: +9,00 -1,00 600 (20/100)
OI: -0,75 600 (20/30)
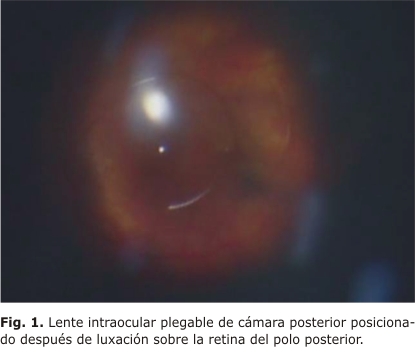
En el OD presentaba moderada inyección ciliar, reflejo pupilar presente, incisión en córnea clara de 3,5 mm paralela al limbo temporal sin sutura, discretos pliegues endoteliales y pupila central con afaquia quirúrgica. Una tensión ocular de 16 mm de Hg. A la biomicroscopia en lámpara de hendidura con pupila dilatada se detecta presencia de restos capsulares posteriores con capsulorrexis anterior continua. En el examen de fondo de ojo mostraba: retina aplicada, desprendimiento de vítreo posterior, papila con excavación 0,4, múltiples drusens blandos en polo posterior, LIO plegable de cámara posterior luxado hacia cavidad vítrea posicionado sobre el área macular (fig. 1). No se encontraron restos nucleares ni corticales luxados a vítreo. ]]>
En el OI tenía anejos y cámara anterior de aspecto normal, LIOCP intracapsular con capsulotomía posterior presente. Tensión ocular: 15 mmHg. Fondo de ojo con retina aplicada, desprendimiento del vítreo posterior. Excavación papilar de 0,4. Múltiples drusens en polo posterior.
Se efectuó tomografía de coherencia óptica (SD-OCT) en ambos ojos (Spectralis SD-OCT Heidelberg Engineering), y se confirma la presencia de drusens en ambas máculas. No se encontraron imágenes sugestivas de membrana neovascular coroidea. En el OD el grosor medio del subcampo central fue de 320 micras, se aprecia un edema macular difuso muy ligero (media normal hasta 270,2 ± 22,5 micras).10 En el OI el grosor retinal medio fue normal, con una muestra de 276 micras.
La microscopia endothelial (Topcom SP 3000S) arrojó para el OD una densidad celular de 1200 células/mm2, exagonalidad: 35 % y un coeficiente de variabilidad: 60 % con una desviación estándar de 178 % (riesgo moderado-alto); en el OI la densidad celular fue 1800 células/mm2, exagonalidad: 60 %, coeficiente de variabilidad: 25 % y una desviación estándar de 87 %.
El paciente refirió sentir disgusto con su sintomatología, se niega a la posibilidad de corrección con lentes de contacto debido a su antecedente, manifiesta su disposición de someterse a nueva cirugía para reposicionamiento o recambio de lente intraocular.
Se explicaron los riesgos de una nueva cirugía y se detalló el proceder el cual se planificó para efectuarse, previa firma del consentimiento informado, seis semanas después de la intervención primaria.
Se realizó vitrectomía pars plana (VPP) 20 G con la utilización de tres puertos (uno para endoiluminación y dos para la instrumentación), se usó equipo Assistant "Minimal Stress" (Optikon 2000 SpA) y sistema de lente de campo amplio BIOM III (Oculus).
Se comenzó con una vitrectomía anterior y central, luego se extendió a toda la cavidad, sin hacer énfasis en la base del vítreo. ]]>
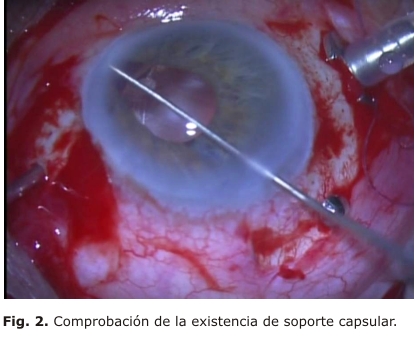
Se comprobó mediante la acción de un gancho rotador a través de una incisión corneal, separando el iris, la presencia de soporte capsular (fig. 2).
Luego se instilaron 2 ml de perfluoroctano fluorado 100 % (F-octano, Fluoron, Geuder) sobre la papila con el objetivo de separar el LIO de la superficie retinal (fig. 3), para luego capturarlo por medio de una pinza endocular serrata y llevarlo hasta en plano preiridiano a través del área pupilar con ayuda de un gancho rotador de lente de Sinsky en la otra mano del cirujano mediante una incisión corneal de un mm previamente efectuada.
Ya con LIO en cámara anterior, se creó con sustancia viscoelástica un espacio rertroiridiano y precapsular con el objetivo de asegurarnos de que el LIO fuera posicionado en el surco para lo que se aprovecha la plegabilidad de los ápticos del lente de acrílico. Después de posicionado este horizontalmente, se procedió a doblarlos e introducirlos en el surco, maniobra que se efectuó sin rotación y en la que se utilizaron dos ganchos de Sinsky (fig. 4).
Seguidamente se retiró el visco elástico y el líquido pesado, luego se le revisó periferia retinal en busca de desgarros iatrogénicos.
Antes se cerrar las esclerotomías se irrigó solución salina balanceada para hidratar las incisiones corneales y valorar la estabilidad del LIO en surco aumentando la profundidad de cámara anterior.
RESULTADOS
Al mes de la intervención, el paciente refería molestias oculares esporádicas en su ojo operado y una mejoría visual relativa, o sea, MAVC: OD: -1,00 600 (20/100); OI: -0,75 600 (20/30). En el OD existió muy discreta inyección ciliar, persistencia del LIO en surco y no hubo presencia de pseudofacodonesis (fig. 5). En el OI se mantuvieron las características del examen inicial.
]]>
La microscopia endotelial en el OD presentó una densidad celular: 900 células/mm2, exagonalidad (32 %), coeficiente de variabilidad (66%) y desviación estándar (181%). En el OI la densidad celular: 1800 células/mm2, exagonalidad (60 %), coeficiente de variabilidad ( 25 %) y desviación estándar (87 %).
Se apreció que el edema macular era leve, razón por la que se mantuvo solo con colirios antinflamatorios durante 1 mes.
Al valorarse el tercer mes de evolución, el paciente refiere plena satisfacción de la evolución de la agudeza visual. Se observó en este momento MAVC: OD: -1,00 600 (20/30); OI: -0,75 600 (20/30).
En OD persistencia del LIO en surco, no presencia de pseudofacodonesis; en el caso del ojo izquierdo se mantuvieron las características del examen inicial.
La tomografía de coherencia óptica en ambos ojos mostró presencia de drusens con grosor retinal medio normal. Ya la evolución posoperatoria alcanzó el año, y mantiene la evolución antes descrita.
DISCUSIÓN
Si bien existen múltiples publicaciones sobre este tema, también se han emitido disímiles criterios acerca de cómo enfocar el manejo de los pacientes con LIOCP luxado.
En opinión de los autores, la conducta debe ser personalizada y debe responder a las siguientes preguntas: ¿cuándo tratar?; ¿en qué momento?; ¿qué técnica usar? ]]>
Para casi todos los autores la conducta ante estos casos puede ir desde la observación,11 hasta la cirugía. Esta última está indicada en los casos en que existe pérdida visual intermitente o permanente intolerable, visión de halos, diplopia monocular, hipertensión ocular, uveitis, edema macular y desprendimiento de retina.3,6,9En relación con en qué momento tratar también existe controversia en la literatura. De forma general, se plantea tratar durante la cirugía de catarata a los pacientes que sufren la luxación en el trasoperatorio. Esta conducta es extremadamente difícil de llevar a cabo, debido a que la disponibilidad de un cirujano de vítreo retina en el momento justo, no siempre es posible.
En el caso de que el evento se produzca en los primeros días del posoperatorio, se plantea la espera de dos semanas para la reintervención quirúrgica, con el objetivo de que disminuyan la inflamación y el edema corneal secundarios a la cirugía primaria. Finalmente se plantea que los casos tardíos deben operarse de forma electiva.3
Existen múltiples técnicas quirúrgicas en el arsenal de tratamiento de los LIOCP luxados, pero no hay consenso establecido para su utilización. El uso de cada una de ellas depende de las preferencias del cirujano y las patologías asociadas que presente el paciente.9
El cirujano debe tener como meta posicionar el lente de la forma más anatómica a fin de provocar el menor trauma quirúrgico posible.
De manera general, existe la tendencia de evitar grandes incisiones corneales (astigmatismos y daño endotelial) y mantener el LIOCP implantado, o cambiarlo por uno que ofrezca mejores características, e inclusive se puede considerar un lente intraocular de cámara anterior (LIOCA) de apoyo angular o lentes de fijación iridiana.6
Varios autores reportan mejores resultados implantado un LIOCA después de una VPP debido a que se reduce el tiempo quirúrgico y la fototoxicidad sobre la mácula.12,13 Esta técnica, sin embargo, tiene en detrimento su mala tolerancia por pacientes con uveítis anteriores, la utilización de grandes incisiones corneales y el mayor peligro de daño endotelial a largo plazo, incluso con los lentes más modernos creados con este fin. Es por eso que la mayoría de los autores prefieren el reposicionamiento en primera instancia. Esta es la técnica más rápida y menos traumática para el surco ciliar, pero requiere de un remanente capsular de más de seis horas, preferentemente inferiores.3
La fijación escleral o iridiana del LIOCP (el mismo LIO o un lente rígido reimplantado) puede ser también considerada en casos en que no queden remanentes capsulares y que por alguna circunstancia sea requerido un implante en surco. Estas técnicas, si bien no tienen las desventajas descritas para las de implante de LIOCA, poseen en su contra un mayor tiempo quirúrgico y fototrauma, así como más índice de redislocaciones.6,8,9,14,15
]]>
Especialmente las técnicas ligadas a sutura tienen un mayor riesgo de endoftalmotis, sangramiento, así como de erosión de la sutura y fístulas esclerales.3 Otro resultado indeseado es la presencia de una esfera o astigmatismo en la refracción final debido al reposicionamiento o rotación del lente en el surco.8
En medio de este contexto, en estudio realizado por la academia americana de oftalmología, el cual hizo un metanálisis de la literatura publicada hasta el momento, no se encontró ninguna ventaja del uso del implante de LIOCA sobre la fijación escleral de LIOCP y viceversa, en los casos que no presentan soporte capsular suficiente.16 Sin embargo, el reposicionamiento en surco no ha sido bien comparado, posiblemente por su menor casuística debido a la serie de requerimientos necesarios para llevar a cabo esta intervención de forma segura.
En nuestra opinión esta técnica es segura, solo tiene en contra la posibilidad de un mayor índice de redislocación.
Sin embargo, la fibrosis que sufren los remanentes capsulares después de la intervención primaria le brindan una mayor rigidez que la presente durante el transoperatorio de la cirugía de catarata, y pudiera ofrecer una base más segura para el reposicionamiento, incluso de un LIOCP plegable.
Como decíamos anteriormente, la atención de cada paciente debe ser personalizada. Este que nos atañe, se trata de un caso con un conteo de células corneales endoteliales de riesgo para una reintervención trabajosa y con instrumentación extensa del segmento anterior.
]]>
Existía el antecedente de intolerancia a lentes de contacto durante el período que necesitó corrección óptica para su miopía de base, lo cual lo hizo negarse al uso de ellos como solución directa de su sintomatología, pero mantuvimos observación por nuestra parte.Si bien la VPP con reposicionamiento del LIOCP debe ser considerada como la primera opción, esta se hacía mandatoria, con reposicionamiento del propio LIO plegable luxado en este caso, debido a las características específicas del paciente.
Durante la cirugía, se constató la presencia de restos capsulares fibrosados suficientes para ofrecer un abordaje de reimplante seguro en el surco, estas circunstancias nos hicieron optar por la variante quirúrgica que teníamos planificada.
La agudeza visual del ojo operado fue superior a la preoperatoria, e igualó a la del ojo izquierdo. Esto se debió a la presencia de un edema macular quístico secundario a la primera cirugía, que fue desapareciendo después de la recolocación del LIOCP en el surco. La presencia de múltiples drusens en ambas fóveas, podría explicar el 20/30 final en ambos ojos. Estos se encuentran en estos momentos bajo seguimiento en nuestra consulta.
El resultado visual y anatómico después de varios meses de evolución parece indicarnos que el manejo del paciente fue acertado.
En suma, insistimos que el manejo de los LIO luxados a vítreo en la atención de cada caso, debe ser personalizada. El reimplante de LIOCP en surco sin sutura debe ser considerado, siempre que el caso lo permita, como primera alternativa quirúrgica posible, máxime si quieren evitar incisiones inductoras de astigmatismo y manipulación del segmento anterior. Este reimplante parece ser un proceder seguro en casos cuidadosamente escogidos. ]]>
REFERENCIAS BIBLIOGRÁFICAS
1. Ridley H. Intra-ocular acrylic lensespast, present and future. Trans Ophthalmol Soc UK. 1964;84:514. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/5227439
2. Mönestam E.I. Incidence of dislocation of intraocular lenses and pseudophakodonesis 10 years after cataract surgery. Ophthalmol. 2009; 116: 23152320. Disponible en: http://linkinghub.elsevier.com/retrieve/pii/S016164200900534X
3. Mello M.O. Jr, Scott I.U, Smiddy W.E. Surgical management and outcomes of dislocated intraocular lenses. Ophthalmology. 2000: 6267. Disponible en: http://journals.lww.com/evidence-based-ophthalmology/Abstract/2000/04000 /Surgical_Management_and_Outcomes_of_Dislocated.6.aspx
4. Hayashi K, Hirata A, Hayashi H. Possible Predisposing Factors for In-the-Bag and Out-of-the-Bag Intraocular Lens Dislocation and Outcomes of Intraocular Lens Exchange Surgery. Ophthalmol. 2007 May;114(5):969-975. Disponible en: http://cat.inist.fr/?aModele=afficheN&cpsidt=18714606
5. Mamalis N. Explantation of intraocular lenses. Curr Opin Ophthalmol. 2000; 11: 289295. Disponible en: http://journals.lww.com/co-ophthalmology/Abstract/2000/08000 /Explantation_of_intraocular_lenses.11.aspx
6. Kim S.S, Smiddy W.E, Feuer W, Shi W. Management of Dislocated Intraocular Lenses. Ophthalmol. 2008 Oct;115(10): 699-1704.
7. Scherer M, Bertelmann E, Rieck P. Late spontaneous in-the-bag intraocular lens and capsular tension ring dislocation in pseudoexfoliation syndrome. J Cataract Refract Surg. 2006;32: 6725.
8. Jakobsson G, Zetterberg M, Lundström M, Stenevi U, Grenmark R, Sundelin K. Late dislocation of in-the-bag and out-of-the bag intraocular lenses: Ocular and surgical characteristics and time to lens repositioning. J Cataract Refract Surg.2010 Oct; 36(10):1637-44.
9. Gimbel HV, Condon G.P, Kohnen T, Olson R.J, Halkiadakis I. Late in-the-bag intraocular lens dislocation: Incidence, prevention, and management. J Cataract Refract Surg. 2005;31:21932204.
10. Grover S, Murthy RK, Brar VS, Chalam K. V. Normative Data for Macular Thickness by High-Definition Spectral-Domain Optical Coherence Tomography (Spectralis). Am J Ophthalm. 2009;148 (2):266-71.
11. Masket S, Osher RH. Late complications with intraocular lens dislocation after capsulorhexis in pseudoexfoliation syndrome. J Cataract Refract Surg. 2002; 28: 14814.
12. Gross JG, Kokame GT, Weinberg D.V. In-the-bag intraocular lens dislocation; the Dislocated In-the-Bag Intraocular Lens Study Group. Am J Ophthalmol. 2004; 137: 6305.
13. Kazemi S, Wirostko WJ, Sinha S. Combined pars plana lensectomy-vitrectomy with open-loop flexible anterior chamber intraocular lens implantation for subluxated lenses. Trans Am Ophthalmol Soc. 2000;98:24751.
14. Chan CC, Crandall AS, Ahmed K. II, Ab externo scleral suture loop fixation for posterior chamber intraocular lens decentration: clinical results. J Cataract Refract Surg. 2006;32:1218
15. Hoffman RS, Fine IH, Packer M. Scleral fixation without conjunctival dissection. J Cataract Refract Surg. 2006;32:190-712.
16. Wagoner MD, Cox TA, Ariyasu R. Intraocular lens implantation in the absence of capsular support; a report by the American Academy of Ophthalmology, (Ophthalmic Technology Assessment). Ophthalmology. 2003;110:84059.
]]>
Recibido: 5 de febrero de 2011.
Dr. R. Alejandro Guerra García. Servicio de Retina. Instituto Cubano de Oftalmología "Ramón Pando Ferrer". Ave. 76 No. 3104 entre 31 y 41 Marianao, La Habana, Cuba. correo electrónico: aleguerra@horpf.sld.cu ]]>