
Imagen tomada de: www.asagio.org/archivos/embareanima.pdf
ARTÍCULO DE REVISIÓN
Hospital Clínico Quirúrgico Hermanos Ameijeiras. Ciudad de La Habana, Cuba
Reanimación cardiopulmonar y cerebral en la gestante
Cardiopulmonary and cerebral resuscitation in pregnants
Prof. Dra. Idoris Cordero Escobar1, Dr. Rubén Yora Orta2, Dra. Irelis Casaco Vázquez3, Dra. Beatriz Vallongo Menéndez4 ]]>
1Especialista de Segundo Grado en Anestesiología y Reanimación. Profesora e Investigadora Titular. Doctora en Ciencias. Vicepresidenta de la SCAR. Hospital Clínico Quirúrgico Hermanos Ameijeiras. Ciudad de La Habana, Cuba. CP 10300. Email: ice@infomed.sld.cu
2Especialista de Primer Grado en Anestesiología y Reanimación. Profesor Asistente. Máster en Urgencias Médicas. Presidente del Capítulo Provincia Habana de la SCAR.
3Especialista de Primer Grado en Anestesiología y Reanimación. Instructor. Vicepresidenta del Capítulo Provincia Habana de la SCAR. Hospital Héroes del Baire. Isla de la Juventud.
4Especialista de Segundo Grado en Anestesiología y Reanimación. Auxiliar. Máster en Urgencias Médicas. Clínica Central Cira García Reyes. Ciudad de La Habana, Cuba.
]]>
RESUMEN
Introducción. El paro cardiorrespiratorio, es un evento extremadamente grave en cualquier persona, máxime en el caso particular de una embarazada, pues resultan dos pacientes potenciales a reanimar y sus consecuencias suelen ser fatales tanto para la madre como para el feto. Objetivo. Hacer una puesta al día de la reanimación cardiopulmonar cerebral en la paciente obstétrica.
Desarrollo. Se puso a la consideración del lector, los diferentes conceptos de reanimación cardiopulmonar en la gestante y las particularidades del diagnóstico y tratamiento.
Conclusiones. Resulta imprescindible la actualización sobre la reanimación cardiopulmonar en la gestante, toda vez que es una situación que se puede presentar con relativa frecuencia e impone un gran reto al equipo que lo enfrenta sobre todo porque no existen guías basadas en la evidencia que permitan enunciar recomendaciones como las que existen para adultos no gestantes o población pediátrica.
Palabras clave: Reanimación cardiopulmonar en la gestante. Complicaciones cardiovasculares del embarazo.
The cardiac-respiratory arrest is a very severe event in any person specially in the case of a pregnant patient since arte two the potential patients to resuscitate and its consequences are terrible for mother and for fetus.
Objective: To make an update of cerebral cardiac-pulmonary resuscitation in the obstetric patient.
Development: The different concepts of cardiac-pulmonary resuscitation in pregnant and the peculiarities of diagnosis and treatment must to be assessed by lector. ]]>
Conclusions: It is essential the update on the cardiac-pulmonary resuscitation in the pregnant, since that it is a possible situation with a relative frequency and to impose a great challenge to staff facing it mainly because of there are based on the evidence-guidances allowing to formulate recommendations as the existing ones for the non-pregnant adults patients or for the pediatric population.
Key words: Cardiac-pulmonary resuscitation in pregnant, pregnancy cardiovascular complications.
INTRODUCCIÓN
El paro cardiorrespiratorio (PCR), es un evento extremadamente grave en cualquier persona, en el caso particular de una mujer embarazada las consecuencias para la madre y el feto pueden ser fatales. Es importante considerar el binomio madre feto, pues resultan dos pacientes potenciales a reanimar por lo que se debe mantener la mayor protección materna para lograr la mejor viabilidad fetal.
El paro cardiaco en la paciente embarazada ocurre en uno de cada 30,000 embarazos a término. En este grupo, la mortalidad es superior que en la paciente no embarazada, debido a condiciones fisiológicas y anatómicas producidas por el propio estado gestacional, que pueden llevar a compromiso de la vía respiratoria y circulatoria que dificultan el éxito de las maniobras de reanimación básicas y avanzadas.1-4
El paro cardiorrespiratorio es infrecuente durante la gestación, pero en caso que se presente la conducta se debe ajustar a los algoritmos reanimación básica y avanzada. Además, se deben considerar las posibles etiologías, que en la paciente obstétrica, son en su mayoría, reversibles, así como el rescate del feto en caso del fracaso de reanimación materna.
La mortalidad materna es una preocupación de todas las instituciones de salud a nivel mundial. Diariamente, mueren unas 1,600 mujeres en el mundo por complicaciones relacionadas con el embarazo.5,6 ]]>
Se define como muerte materna aquella que se produce durante el embarazo o hasta un año después del parto y cuando esta se relaciona con estas condiciones. Recientemente, se ha comprobado un incremento en algunas de sus causas, en especial las producidas por enfermedades concurrentes al estado gestacional. 7 Las muertes maternas se clasifican en directas, indirectas y fortuitas o accidentales; pero existen cambios anatomofisiológicos de la embarazada que condicionan este evento. Entre ellos se destacan principalmente:Constituye el objetivo de esta revisión, hacer una puesta al día de la reanimación cardiopulmonar cerebral en la paciente obstétrica.
DESARROLLO
Antes de las 24 semanas se considera muy improbable la viabilidad del feto, por lo que todos los esfuerzos se dirigirán a la reanimación cardiopulmonar de la gestante. En gestaciones 24 semanas el feto se considera viable, por lo que en caso de ineficacia de la reanimación cardiopulmonar sobre la madre se debe practicar la cesárea transcurridos los 5 primeros minutos y mantener durante la intervención las medidas de apoyo vital.2,8-12
La mejor maniobra para reanimar al feto, es reanimar efectivamente a la madre. La prioridad esta orientada al retorno y apoyo circulatorio de la madre, para evitar secuelas por hipoxemia en ambos.13 ]]>
Etiología: Es importante para aumentar la posibilidad de revertir el paro, tomar en cuenta las causas que lo ocasionaron. Por su frecuencia se debe destacar:4Tratamiento: La reanimación se debe iniciar de manera inmediata y siempre identificar si existe fibrilación ventricular. La reanimación básica requiere masaje cardíaco cerrado y determina mejores tasas de sobrevida.
Se debe utilizar en la gestante el ABCD primario de la obstétrica que difiere, en alguna medida de las maniobras de reanimación en la no embarazada.2,9-15 ]]>
A: Vía respiratoria. Colocar a la víctima en la posición adecuada. Utilizar la tabla de Cardiff (Figura 1) que permite lateralizar 30 grados a la embarazada y evitar la compresión aortocava que produce efectos secundarios hemodinámicos adversos (Figura 2).3-5
Cuando no se dispone de la tabla de Cardiff se puede utilizar sillas y almohadas para lateralizar el útero grávido.
Otra propuesta será la de un segundo reanimador como cuña humana (muslo del reanimador), de esta manera la espalda de la victima quedará en el muslo del reanimador quien podrá estabilizar hombros y pelvis de la victima.9

Imagen tomada de: www.asagio.org/archivos/embareanima.pdf
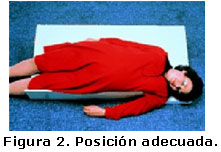
Imagen tomada de: www.asagio.org/archivos/embareanima.pdf
]]>
La desviación manual del útero, al menos de 15 grados, mejora la hemodinamia; pero es importante tomar precauciones para no traumatizar la paciente, pues estas maniobras podrían empeorar lesiones pre-existentes de la columna vertebral. En esta situación la movilización de la paciente se debe realizar en bloque, asistidos por tablas rígidas.16El primer componente de la reanimación cardiopulmonar cerebral es mantener permeable la vía respiratoria, realizar extensión de la cabeza y elevación del mentón. Si se sospecha trauma utilizar solo tracción mandibular.
Es importante señalar que para permeabilizar la vía respiratoria se puede utilizar las modificaciones a la maniobra de Hemlich, cuando se presenta obstrucción por cuerpo extraño.
B: Buena ventilación. Si la paciente está en apnea o su respiración es inadecuada, requiere apoyo ventilatorio. En el medio hospitalario se obtiene con el empleo de un dispositivo bolsa-válvula-mascarilla, conectado a una fuente de oxigeno a 12 L/min. Se debe administrar dos ventilaciones iniciales (ventilaciones de rescate) y observar la expansión simétrica del tórax como medida que verifica la efectividad en las ventilaciones, siempre aplicar al mismo tiempo presión cricoidea (maniobra de Sellick). Si la paciente requiere apoyo ventilatorio posterior a las ventilaciones de rescate es importante que se le coloque sobre una superficie plana y que un asistente desvíe manualmente el útero grávido para atenuar los cambios hemodinámicos que produce la compresión aorto-cava.3,4,16
La asistencia ventilatoria posterior debe ser de una ventilación cada 5 segundos en caso que la paciente presente signos de circulación (pulso, tos, movimiento o respiración). Ante su ausencia, la ventilación se cambiará a ciclos de 2 ventilaciones por cada 15 compresiones torácicas.
La presión cricoidea se debe utilizar siempre, para evitar la dilatación gástrica que se produce por el aire insuflado y protege contra la broncoaspiración. Esta maniobra se debe realizar sobre la prominencia dura por debajo de la membrana cricotiroidea, utilizar los dedos pulgares y medio y dejar el índice para estabilizar la tráquea. La fuerza adecuada para esta maniobra es de 40 Newton. No se debe liberar la presión cricoidea hasta verificar que la paciente está intubada y el globo del tubo endotraqueal está insuflado.
En caso de vómito, se debe liberar la presión cricoidea para evitar ruptura esofágica.
Estas pacientes se consideran alto riesgo de emésis, por lo que la intubación se debe realizar con secuencia rápida y con presión cricoidea. 4
C: Circulación. El paro circulatorio se diagnostica por la ausencia de pulso en la arteria carótida o femoral. Al confirmarlo, se deben iniciar compresiones torácicas en ciclos de 15 compresiones por cada 2 respiraciones. En la embarazada las compresiones se deben realizar a nivel torácico. Se debe colocar una mano, en medio del esternón de la víctima y evitar el apéndice xifoides. Se practican ciclos de 5 compresiones.
Si la paciente por alguna razón estaba intubada o se intubó precozmente, las compresiones deberán ser sincrónicas con la ventilación (una ventilación cada 5 segundos). El objetivo será proporcionar un mínimo de 100 compresiones torácicas en un minuto. Es difícil proporcionar estas compresiones torácicas en forma adecuada cuando la paciente se encuentra en posición lateral. Se debe tener presente, que muchas de estas pacientes pueden presentar alteraciones de la coagulación (trombocitopenia, coagulación intravascular diseminada), por lo que es necesario recordar que una técnica de masaje cardiaco inadecuada puede desencadenar hemorragias intratorácicas por fracturas costales que normalmente no ocurren. Hay que realizar las compresiones torácicas 3 cm más por arriba del punto esternal tradicional, debido a los cambios torácicos inducidos por el desplazamiento cefálico del contenido pélvico y abdominal causado por el embarazo.17-19 ]]>
D: Desfibrilación. Coloque el monitor, evalúe ritmo cardiaco y desfibrile si está indicado. Generalmente, cuando se monitoriza las pacientes con electrodos se puede diagnosticar cuatro alteraciones del ritmo cardiaco: fibrilación ventricular, taquicardia ventricular sin pulso, asistolia y actividad eléctrica sin pulso. Cuando la paciente se llega al término del embarazo y este cursa por parto vaginal o cesárea, está indicada la utilización de técnicas analgésicas - anestésicas neuroaxiales como la epidural hay que tener cuidado con la toxicidad sistémica producida por anestésicos locales, especialmente por bupivacaína causante de arritmias ventriculares en la embarazada.3Esto puede ocurrir con dosis bajas, normales o altas administradas por vía epidural sin seguir las recomendaciones para la aplicación segura de fármacos como son: utilizar catéter epidural, realizar dosis de prueba dosis completas de fármacos por aguja epidural, mantener contacto verbal con la paciente para detección precoz de signos de toxicidad (tinitus, calambre peribucal, escotomas). En la actualidad, con el empleo casi rutinario de técnicas subaracnoideas para cesárea y la administración de bajas dosis de anestésicos locales disminuyó considerablemente la incidencia de toxicidad.3,7,8,12,20-27
La desfibrilación no está contraindicada en el embarazo. Cuando es necesario desfibrilar se debe realizar de manera convencional: tres descargas 200-300-360 Joules, la posición de las palas no se modifica, la única precaución adicional que se debe tomar es que cuando la paciente se encuentra en decúbito lateral su mama superior puede entrar en contacto con la mano del reanimador y esta ser afectada por la descarga. Es deseable disponer de electrodos para desfibrilación iguales a los del marcapaso transcutáneo y fijarlos a la embarazada para evitar el contacto directo con esta durante este procedimiento.
La utilización del desfibrilador automático externo no está contraindicada en el embarazo. La cardioversión sincronizada tampoco se contraindica en el embarazo.27
Un reanimador debe desplazar el útero grávido (aumenta la volemia en 30 % y puede restaurar la circulación). Se debe mantener esta maniobra durante la reanimación cardiopulmonar, el transporte y el periodo perioperatorio. Si no hay respuesta a la reanimación cardiopulmonar avanzada en minutos considerar la toracotomía y masaje interno y la cesárea si el feto es viable.18,19-27
La supervivencia fetal dependerá de la cesárea en menos de 4-5 min tras la parada cardiaca, pero la cesárea está justificada independientemente del tiempo transcurrido si hay signos fetales presentes.27
Se debe evitar los vasopresores (adrenalina, noradrenalina). Si se precisan, utilizar mejor efedrina que preservan flujo uterino o dopamina < 5 µg/kg/min (valorar la mezcla efedrina-fenilefrina).2
Por lo tanto, se hace necesario, preparar las personas involucradas en el cuidado materno, disponer los recursos necesarios y conocer los algoritmos de reanimación cardiopulmonar cerebral.
Se debe considerar que antes de entrar en contacto con la paciente e iniciar las maniobras de reanimación cardiopulmonar cerebral es importante que los resucitadores utilicen guantes, cubrebocas y gafas para evitar transmitir o contagiarse con infecciones, al igual que en la paciente obstétrica críticamente enferma.
De forma simultánea se debe definir la situación que tiene a la madre comprometida. Si al tratar de establecer contacto verbal con la paciente esta no responde, se activa la reanimación cardiopulmonar cerebral, con un componente propio para la paciente obstétrica, como el de tener equipo quirúrgico disponible: obstetra, anestesiólogo, neonatólogo y personal de enfermería. ]]>
Debido a las mamas hipertróficas que tienen las embarazadas existe riesgo de que estas interfieran y dificulten las maniobras de intubación, por lo que se aconseja utilizar mangos de laringoscopio cortos (STUBBY) pues estos no chocan con las mamas y tampoco con las manos del reanimador que está realizando presión cricoidea. Se deben utilizar tubos endotraqueales de diámetro menor a los convencionalmente usados en población no obstétrica, calibres 6, 6.5, 7 French debido al edema de mucosas y glotis en la embarazada.En caso de embarazadas con enfermedades asociadas como preeclampsia-eclampsia se debe contar con tubos endotraqueales de diámetros aún menores debido al edema de la glotis. Siempre que se considere la intubación endotraqueal en embarazadas se debe disponer de medidas de control de vía respiratoria alternas, pues los intentos repetitivos no exitosos de intubación endotraqueal pueden generar hemorragia y más edema. 27
Es ideal disponer de un carro de vía respiratoria difícil con dispositivos supraglóticos e infraglóticos. Se debe considerar el uso del combitubo y el tubo laríngeo según experiencia del reanimador.
La tendencia de la cesárea perimorten o urgente es porque la probable descompresión permita el retorno venoso aumentando la supervivencia materna. La decisión de cesárea dependerá de la viabilidad fetal, la habilidad del equipo y un soporte adecuado después del procedimiento.
Se concluye que resulta imprescindible la actualización sobre la reanimación cardiopulmonar en la gestante, toda vez que es una situación que se puede presentar con relativa frecuencia e impone un gran reto al equipo que lo enfrenta sobre todo porque no existen guías basadas en la evidencia que permitan enunciar recomendaciones como las que existen para adultos no gestantes o población pediátrica
REFERENCIAS BIBLIOGRÁFICAS
1. Cisneros-Rivas FJ. Paro cardíaco y embarazo. Anestesia en Ginecoobstetricia 2006; 29 (Supl.1): S246-S249
2. Campbell TA, Sanson TG. Cardiac arrest and pregnancy. J Emerg Trauma Shock ]]> 2009;2(1):34-42.
3. Vasco-Ramírez M. Resucitación Cardiopulmonar en la Embarazada. Anestesia en México 2004; Supp. 1: 41-47.
4. Martín-Hernández H, López-Messa JB, Pérez-Vela JL, Molina-Latorre R, Cárdenas-Cruz A, Lesmes-Serrano A, Alvarez-Fernández JA, Fonseca-San Miguel F, Tamayo-Lomas LM, Herrero-Ansola YP. Managing the post-cardiac arrest syndrome. Directing Committee of the National Cardiopulmonary Resuscitation Plan (PNRCP) of the Spanish Society for Intensive Medicine, Critical Care and Coronary Units (SEMICYUC)]. Med Intensiva 2010;34(2):107-26.
5. Kamper CH, Højgaard AD, Christiansen A, Boor IP. Double cardiac arrest caused by amniotic fluid embolism during caesarean section. Ugeskr Laeger 2009;171(5):321-2.
6. Errando CL. La paciente gestante con traumatismo grave. Consideraciones para el médico especialista en Anestesiología y Reanimación. Rev Esp Anestesiol Reanim 2005; 52: 336-348.
7. Whitty JE. Maternal cardiac arrest in pregnancy. Clin Obstet Ginecol 2002;45:377-392.
8. Morris S, Stacey M. Resuscitation in pregnancy. Br Med J 2003;327:1277-12 79 .
9. López Rodríguez MS. Manual de Procedimientos de Anestesia de la CLASA Reanimación Cardiopulmonar-Cerebral. En línea. Consultado 12 de julio del 2010. URL disponible en: www.clasa-anestesia.org
10. Karpati P, Rossignol M, Pirot M. High incidence of myocardial ischemia during postpartum hemorrhage. Anesthesiology 2004;100:30-36.
11. Arendt KW, Segal S. Present and emerging strategies for reducing anesthesia-related maternal morbidity and mortality. Curr Opin Anaesthesiol 2009; 22(3):330-5.
12. Neufeld J. Trauma in pregnancy. In: Marx, editor. Rosen's Emergency Medicine: Concepts and Clinical Practices. 6th ed. Mosby. New York. 2006. ch 35. pp 56-63.
13. Shah A, Kilcline B. Trauma in pregnancy. Emerg Med Clin N A 2003;21:615-29.
14. Mattox K, Goetzi L. Trauma in pregnancy. Crit Care Med 2005;33:385-9.
15. American Heart Association. Cardiac arrest associated with pregnancy. Circ J Am Heart Assoc 2005;112:150-3.
16. Clark S. Critical care obstetrics. In: James S. Obstetrics and Gynecology. Lippincott Williams and Wilkins. Biltmore; 2003. pp. 122-129.
17. Crochetiere C. Obstetric emergencies. Anesthesiology Clin N Am. 2003;21:111-25.
18. Lapinsky S. Cardiopulmonaty complications of pregnancy. Crit Care Med 2005;33:1616-22.
19. Chames M, Pearlman M. Trauma during pregnancy: Outcomes and clinical management. Clin Obstet Gynecol 2008;51:398-408.
20. Torgersen C, Curran C. A systematic approach to the physiologic adaptations of pregnancy. Crit Care Nurs Q 2006;29:2-19.
21. Peters CW, Layon AJ, Edwards RK. Cardiac arrest during pregnancy. J Clin Anesth 2006;50:27-8.
22. Martin S, Foley M. Intensive care in obstetrics: An evidence based review. Am J Obstet Gynecol 2006;195:673-89.
23. Munnur U, deBoisblanc B, Suresh M. Airway problems in pregnancy. Crit Care Med 2005; 33:5259-68.
24. Mallampalli A, Guy E. Cardiac arrest in pregnancy and somatic support after brain death. Crit Care Med 2005;33:5325-31.
25. Mattoox K, Goetzi L. Trauma in pregnancy. Crit Care Med 2005;33:5385-9.
26. Hull S, Bennett S. The pregnant trauma patient: Assessment and anesthetic management. Int Anesthesiol Clin 2007;45:1-18.
27. Soubra S, Guntupalli K. Critical illness in pregnancy: An overview. Crit Care Med 2005;33:5248-55.
28. McDonnell NJ. Cardiopulmonary arrest in pregnancy: two case reports of successful outcomes in association with perimortem caesarean delivery. Br J Anaesth 2009;103(3):406-9.
Recibido: 4 de agosto 2010.
Modificado: 16 de agosto 2010. ]]>
Aprobado: 13 de octubre 2010. ]]>