2.4 Traumatismo
- Craneoencefálico.
- Torácico
- Lesión de grandes vasos.
- Hemorragia Interna o externa.
2.5 Shock
2.6 Hipotermia
2.7 Iatrogénicas
- Sobredosificación de agentes anestésicos.
3. DiagnÓstico
]]> El diagnóstico de la parada cardiaca (PC) es fundamentalmente clínico y los hechos anteriores se manifiestan clínicamente como:3.1 Pérdida brusca de la conciencia.
3.2 Ausencia de pulsos centrales (carotideo, femoral, etc...).
3.3 Cianosis.
3.4 Apnea y/o gaspings (respiración en boqueadas).
3.5 Midriasis (dilatación pupilar).
4. Diagnostico elÉctrico
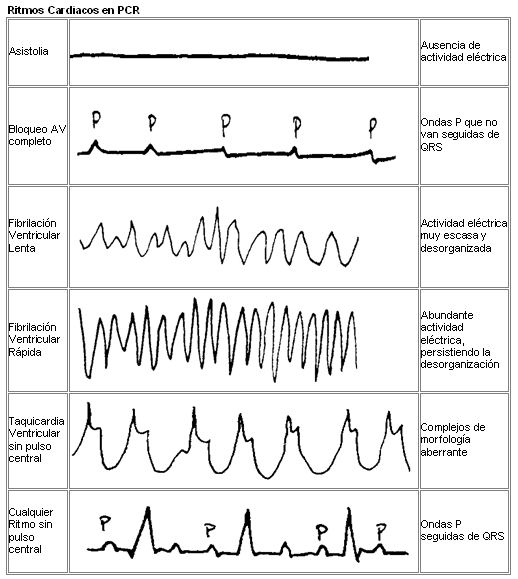
Existen tres modalidades de PCR
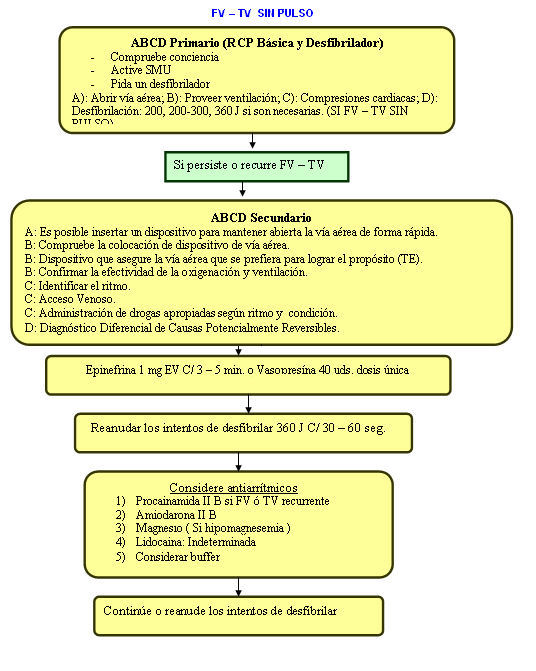
4.1 Fibrilación Ventricular (FV) o Taquicardia Ventricular sin Pulso (TVSP). La FV es el ritmo ECG inicial más frecuente en pacientes que presentan PCR secundaria a enfermedad coronaria.
La FV degenera en Asistolia, de forma que después de 5 minutos de evolución sin tratamiento solo en menos de un 50% de las víctimas se comprueba su presencia.
Es de vital importancia el poder realizar una desfibrilación precoz, ya que se han comprobado supervivencias inmediatas de hasta un 89% cuando la FV es presenciada y la desfibrilacion es instantánea, descendiendo ésta supervivencia en aproximadamente un 5% por cada minuto perdido antes de realizar la DF.
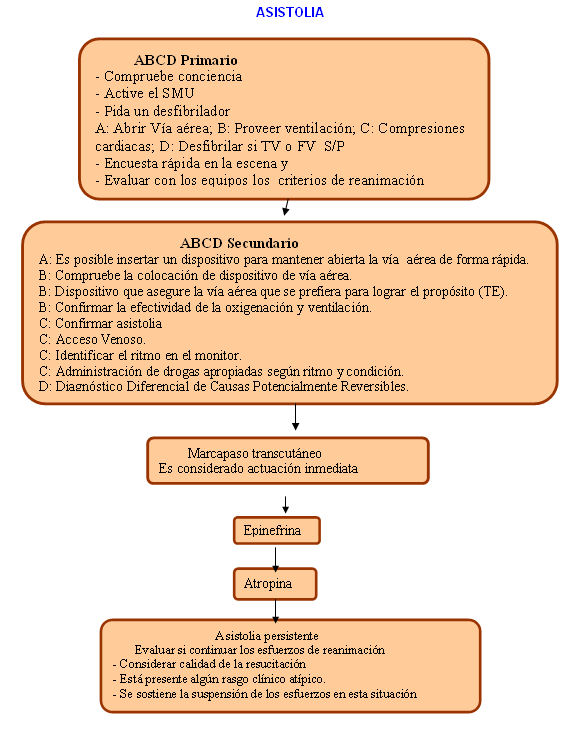
4.2 Asistolia. Constituye el ritmo primario o responsable de la aparición de una situación de PCR en el 25% de las acontecidas en el ambiente hospitalario y en el 5% de las extrahospitalarias.
No obstante, se encuentra con más frecuencia al ser la evolución natural de las FV no tratadas. Su respuesta al tratamiento es mucho peor que la de la FV, cuando es causada por enfermedad cardiaca, presentando una supervivencia menor de un 5%.
Las tasas de supervivencias pueden ser mejores cuando se presenta asociada a hipotermia, ahogamiento, intoxicación medicamentosa, bloqueo A-V completo por afectación trifascicular, bradicardia extrema, o cuando se trata de un fenómeno transitorio tras la DF de una FV.
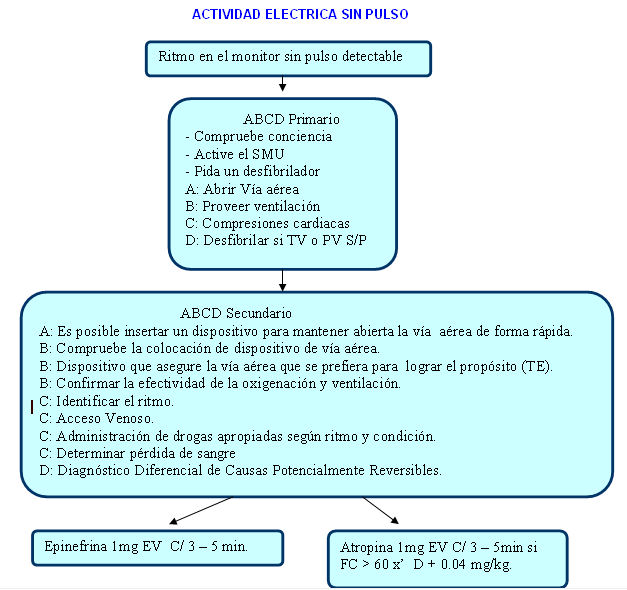
]]> 4.3 Actividad eléctrica sin pulso: Se define como la presencia de actividad eléctrica cardiaca organizada, sin traducirse en actividad mecánica (ausencia de pulso arterial central) o TAS < 60 mmHg.En ausencia de flujo en las coronarias las ondas coordinadas en el ECG solo pueden existir de forma transitoria. La presencia de DEM provoca una situación de muy mal pronóstico (supervivencia inferior al 5% cuando está causada por enfermedad coronaria), excepto en aquellos casos en que se trata de un fenómeno transitorio tras la DF o es secundaria a una causa rápidamente corregible.
Por ello desde un primer momento es sumamente importante diagnosticar y tratar sus posibles causas, como hipovolemia, hipoxia, neumotórax a tensión, taponamiento cardiaco, alteraciones electrolíticas y del equilibrio ácido-base, intoxicación por fármacos, hipotermia, infarto agudo de miocardio y embolismo pulmonar masivo.
4. ResucitaciÓn Cardiopulmonar y Cerebral
Comprende un conjunto de maniobras encaminadas a revertir el estado de PCR, sustituyendo primero, para intentar reinstaurar después, la respiración y circulación espontáneas. Se divide en:
4.1 RCP Básica.
4.2 RCP Avanzada.
4.3 Cuidados Intensivos Prolongados.
5. Secuencia de ReanimaciÓn Cardiopulmonar BÁsica
A. Vía aérea (Airway). Es básico que esté despejada, para que entre aire a los pulmones.
B. Respiración. (Breathing). Si no hay respiración, hacer respiración boca a boca, boca-nariz, boca-estoma. Actualmente hay dispositivos de barreras para evitar contaminación del rescatador.
C. Circulación. (Circulation). Si no hay latido, hacer compresiones cardiacas externas. En condiciones especiales debe realizarse masaje cardiaco directo (ver indicaciones)
D. Desfibrilación. (Defibrillation). Utilizar de inicio siempre que este disponible el equipo.
5.1 Vía aérea en RCP:
- ]]>
Debe garantizar una adecuada oxigenación y ventilación por un tiempo indeterminado.
- Tener presente que todo paciente en PCR potencialmente tiene “Estomago Lleno”.
- Dispositivos mas usados:
a. Tubo endotraqueal (TET).
b. Mascara Laríngea (Clásica o Proseal).
c. Combitube.
d. Fastrach.
e. Tubo Laringeo.
5.2 Desfibrilación: Se define como el uso terapéutico de la corriente eléctrica en la fibrilación ventricular o taquicardia ventricular sin pulso, la FV es el ritmo mas frecuente asociado al paro en el adulto.
La desfibrilación debe considerarse parte del soporte vital básico en reanimación cardiopulmonar (RCP).
5.2.1 Desfibrilador: Es un aparato que administra de manera programada y controlada una descarga o choque eléctrico a un paciente con el fin de yugular una arritmia cardiaca.
5.2.2 Importancia de la desfibrilación temprana:
a) La FV es el ritmo inicial más frecuente en el paro cardiaco súbito.
b) La desfibrilación es el único tratamiento efectivo para la FV.
c) La probabilidad de desfibrilación exitosa disminuye rápidamente conforme el tiempo pasa, una vez iniciada la FV.5.2.3 Posición de las palas para la desfibrilación:
]]> 5.2.4 Energía para desfibrilar: Comenzar con 200 joules, valorar ritmo sin retirar las palas, si persiste FV, aplicar un segundo choque con 300 J, en caso de persistir dar un tercer choque con 360 J. Si luego de tres descargas aun continua FV, aplicar algoritmo para RCP, incluyendo intubación endotraqueal y accesos venosos.
La posición de las palas debe optimizar el paso de la corriente eléctrica a través del corazón. La posición más recomendable de las palas es la llamada anterior-ápex. La pala esternal se aplica en la parte alta del hemitórax derecho, cubriendo la mitad derecha del manubrio del esternón y la porción vecina de la región infraclavicular derecha. La pala del ápex se aplica a la izquierda del pezón izquierdo y con el centro de la pala en la línea axilar media.
Dos alternativas a la posición anterior-ápex son:
a) Colocar la pala esternal en posición anterior, sobre la porción izquierda del precordio, y la pala del ápex situada posterior en el tórax, en la región infraescapular izquierda.
b) Colocar la pala esternal en la cara anterior del tórax, a la izquierda del pezón, y la pala del ápex en situación posterior, en la región infraescapular izquierda.5.2.5 Monitorización en RCP: Es fundamental observar la actividad eléctrica cardíaca en un monitor, a ser posible en la derivación DII.
Los monitores-desfibriladores incluyen una opción de registro de la actividad eléctrica a través de las palas del desfibrilador, siempre que se mantenga la posición de las palas que se especifique en el equipo.
5.3 Circulación
5.3.1 Masaje cardiaco externo:
En caso de que la víctima no presente pulso, se deberá comprimir su pecho con la frecuencia indicada en el cuadro de abajo. El auxiliador se arrodillará al costado de la víctima, situando a esta última sobre una superficie rígida. Se recorrerá un reborde costal de la víctima hasta llegar hasta el apéndice xifoides (punta del esternón), localizado en el punto donde se unen los 2 rebordes costales. Se pondrá el dedo mayor de una mano del auxiliador sobre el apéndice xifoides, el dedo índice a continuación y el talón de la otra mano del auxiliador al costado del dedo índice. Una vez apoyado el talón de la mano sobre el esternón se entrelazarán los dedos de las manos, levantando los dedos de la mano de abajo para no producir fracturas costales. El auxiliar se deberá encontrar en una posición totalmente perpendicular a la víctima y sin doblar los codos ejercerá presión sobre el pecho de la víctima usando el peso de todo su cuerpo, no deberá hacer fuerza con las manos.
| ADULTO | NIÑO | LACTANTE |
| 15 compresiones x 2 insuflaciones | 5 compresiones x1 insuflación | ]]> 5 compresiones x1 insuflación 20 ciclos con 2 dedos |
5.3.2 Masaje Cardiaco Interno:
Esta indicado en pacientes con:
a) Traumatismo torácico con heridas penetrantes.
b) Volet Costal.
c) Hernias diafragmáticas.
d) Neumotórax a tensión.
e) Taponamiento Cardiaco,
f) Deformidades torácicas.
g) Parada cardiaca transoperatoria o en locales con condiciones de asepsia que lo permitan.
5.4 Complicaciones de las maniobras de RCP Básicas
5.4.1 Respiración de Rescate
- Distensión gástrica.
- Regurgitación y broncoaspiración.
]]>5.4.2 Compresiones cardíacas
- Fracturas costales, fractura de esternón, disyunciones costo-esternales, neumotórax, hemotórax, contusiones pulmonares, laceraciones de hígado y bazo, y embolia grasa.
5.4.3 Soporte Vital Avanzado:
5.4.3.1 Vías de administración de fármacos.
a) Venas Periféricas:b) Venas profundas:
- No necesitan personal calificado.
- Permiten un ritmo más rápido de infusión de soluciones.
- Utilizar las antecubitales.
- No interfieren las maniobras de RCP
]]> Requiere personal adiestrado para su canalización.
- Su realización entorpece las maniobras de RCP.
- Puede utilizarse la Vena Yugular Interna, la Subclavia o la Femoral.
- Los medicamentos tienen un efecto más rápido sobre el corazón.
- Permite la monitorización hemodinámica (PVC).
c) Orotraqueal:
Una vez intubado al paciente se puede usar esta vía para los siguientes medicamentos: Lidocaina, Epinefrina y Atropina, aumentando la dosis habitual en 1.5 veces y diluyendo en solución salina (2.5 cc), aplicando luego varias insuflaciones con la bolsa autoinflable.5.4.4 Cuidados Postresusitacion
- Administración de Volumen: Solución Salina Fisiológica al 0.9% o Ringer Lactato, 10 ml/kg de inicio y continuar según monitorización hemodinámica. No usar DEXTROSA.
- Estado hiperdinámico: TAS entre 140-150 mmHg, utilizando inotropicos y vasopresores de ser necesario. ]]> Protección cerebral.
a) Ventilación con FiO2 que garantice sat Hb > 90%.
b) Centrar y Elevar Cabeza 30º
c) Tratar Edema Cerebral: Manitol 0,5-1g/kg EV 20min, Furosemida e hiperventilar PCO2
30-35 mmHg.
d) Tratar Convulsiones: Diazepám: 0.15- 0.25 mg/kg.
e) Disminuir el consumo de Oxigeno: Paralizar, relajar, hipotermia, Coma Barbitúrico.Anticoagular: Heparina 0.5 - 1 mg/kg.
Esteroides.
]]> 1 Profesor Asistente de Cirugía, Facultad de Ciencias Médicas General Calixto García. Especialista I grado en Anestesiología y Reanimación. Hospital Calixto García.
2 Profesor Titular de Cirugía, Facultad de Ciencias Médicas General Calixto García. Especialista de II Grado en Anestesiología y Reanimación.. Hospital Calixto García. Miembro del Grupo Nacional de Anestesiología y Reanimación del MINSAP.
3 Profesor de Mérito (ISCM-H), Prof. Titular de Cirugía (Consultante), Facultad de Ciencias Médicas General Calixto García, Especialista de 2º Grado en Cirugía General, Miembro del Grupo Nacional de Cirugía del MINSAP. ]]>