ARTÍCULO ORIGINAL
Reconstrucción de 183 lesiones iatrogénicas de la vía biliar
Reconstruction of 183 iatrogenic lesions in the bile duct
]]>
Dr. José Luis González González, Dr. Joaquín Menéndez Núñez, Dr. Jesús Antonio González Villalonga, Dr. Javier Pérez Palenzuela, Dr. Lázaro Quevedo Guanche†
Grupo de Cirugía Hepatobiliopancreática. Servicio Cirugía General. Hospital Clinicoquirúrgico “Hermanos Ameijeiras”. La Habana, Cuba.
]]>
RESUMENIntroducción: las lesiones iatrogénicas de la vía biliar constituyen una de las mayores preocupaciones para los cirujanos generales. Con el inicio de la llamada era laparoscópica se notó un aumento de la incidencia de estas lesiones, como era de esperar, al tratarse de la introducción de una nueva técnica; pero este aumento que llegó a ser el doble del que ocurría con la cirugía abierta ha permanecido así más allá de lo que pudiera esperarse de una curva de aprendizaje. El objetivo de este trabajo fue evaluar el comportamiento y resultado del tratamiento quirúrgico aplicado.
Métodos: se realizó un estudio descriptivo, de corte transversal en 183 pacientes con diagnóstico de lesión iatrogénica de la vía biliar principal, atendidos en el Hospital Clinicoquirúrgico “Hermanos Ameijeiras”, en el período comprendido entre mayo de 1983 y diciembre de 2008.
Resultados: la incidencia de las lesiones de la vía biliar en nuestro centro fue de 0,14 %. En toda la serie hubo un predominio del sexo femenino, con una edad media de 44,7 años. El tratamiento quirúrgico por vía convencional provocó más lesiones con 55,2 %, y se comprobó que la mayoría fueron diagnosticadas en el posoperatorio con predominio, de forma general, de las lesiones a menos de 2 cm del confluente hepático. La modalidad quirúrgica más empleada fue la hepaticoyeyunostomía en Y de Roux. Prevalecieron, como complicaciones posoperatorias, la fístula biliar externa y la infección de la herida quirúrgica.
Conclusiones: la correlación entre variables y los resultados del tratamiento mostraron que, tanto el empleo de drenaje externo, como la lesión tipo 5, constituyeron predictores de morbimortalidad posoperatoria.
Palabras clave: iatrogenia, vía biliar, hepaticoyeyunostomía.
ABSTRACT
Introduction: iatrogenic lesions in the bile duct are one of the main concerns for general surgeons. As it was expected, with the onset of the so-called laparoscopic era, increased incidence of these lesions was noticed after the introduction of a new technique. However, this increase, which even duplicated the amount of lesions occurred in the open surgery, has remained the same further than what might be expected from a learning curve. The objective of this paper was to evaluate the behavior and the result of the applied surgical treatment.
Methods: across-sectional descriptive study was performed on 183 patients diagnosed with iatrogenic lesion in the main bile duct, who had been treated at “Hermanos Ameijeiras” hospital from May 1983 to December 2008. ]]>
Results: the incidence of bile duct lesions in our center was 0.14 %. Females prevailed in the series, with average age of 44.7 years. The conventional surgical treatment caused more lesions, accounting for 55.2 %; the majority of them were diagnosed in the postoperative period where lesions located less than 2cm away from the hepatic confluent. The most frequent surgical modality was Roux's Y-form hepaticojejunostomy. External biliary fistula and surgical wound infection were the main postoperative complications.
Conclusions: the correlation among variables and the results of the treatment showed that both the use of external drainage and the type 5 lesions are predictors of postoperative morbidity and mortality.
Key words: iatrogenia, bile duct, hepaticojejunostomy.
INTRODUCCIÓN ]]>
La colecistectomía laparoscópica, después de haber sustituido rápidamente a la colecistectomía tradicional, representa el patrón de oro en cuanto al tratamiento quirúrgico de la litiasis vesicular. Con el inicio de la llamada era laparoscópica se notó un aumento de la incidencia de estas lesiones, como era de esperar, al tratarse de la introducción de una nueva técnica; pero este aumento que llegó a ser el doble del que ocurría con la cirugía abierta ha permanecido así más allá de lo que pudiera esperarse de una curva de aprendizaje.1,2 De hecho, en un estudio de 6 años realizado por Calvete3 en el que este autor analizó 784 colecistectomías laparoscópicas que dividió en 3 grupos de 2 años cada uno, comprobó que el número de lesiones se mantuvo similar durante los 3 períodos, razón por la que no se encontró relación entre la experiencia del cirujano y el número de lesiones de la vía biliar, lo cual hace pensar que las lesiones durante la colecistectomía laparoscópica pudieran no ser atribuidas exclusivamente a la curva de aprendizaje.
El desarrollo de la cirugía laparoscópica trajo como consecuencia la utilización de potentes y peligrosos instrumentos muy cerca de la vía biliar, como el electrocoagulador, el láser y las grapas metálicas para presillar la arteria y el conducto cístico. Se ganó en magnificación, pero se perdió la estéreo visión y se perdieron grados de libertad de movimiento.4
De forma global la frecuencia de lesiones de vías biliares oscila entre 0,1 % a 0,6 %. Estas lesiones son entre 3 y 4 veces más frecuentes durante la colecistectomía laparoscópica (0,3-0,6 %) que la abierta (0,1-0,3 %).5,6,7 En nuestro país se señala una incidencia en las colecistectomías laparoscópicas entre 0,2-0,3 %. Según Bismuth,8 autor experimentado en la materia, existe la percepción general de que la incidencia de lesiones de vías biliares se ha elevado a más del doble de las observadas en la era de la colecistectomía abierta. Por otra parte, Fletcher 9 también encontró que, comparada con la colecistectomía abierta, la vía laparoscópica tiene casi el doble de riesgo de complicaciones biliares mayores, complicaciones vasculares e intestinales.
Estas lesiones constituyen, sin duda, el más desastroso de los accidentes que pudiera sufrir un paciente, pero lo es también para el cirujano que la comete. Al lesionar la vía biliar a un paciente se cambia totalmente su vida y su futuro, por las graves consecuencias de este hecho, que pueden ir desde una prolongada intervención quirúrgica abierta con la permanente posibilidad de episodios de colangitis a repetición, restenosis y por ende reoperaciones, hasta la cirrosis biliar y la necesidad de un trasplante.10
Teniendo en cuenta que desde 1983 en nuestro centro se realizan reparaciones de las lesiones de vías biliares, nos dimos a la tarea de presentar este trabajo cuyo objetivo fue evaluar el comportamiento y resultado del tratamiento quirúrgico aplicado en el Hospital Clínicoquirúrgico “Hermanos Ameijeiras” en el período comprendido entre mayo de 1983 hasta diciembre de 2008 por el grupo de cirugía hepatobiliopancreática fundado y dirigido por el fallecido profesor Lázaro Quevedo Guanche.
MÉTODOS ]]>
Se realizó un análisis de todos los pacientes que fueron operados en nuestro servicio desde mayo de 1983 hasta diciembre de 2008, y que presentaban el diagnóstico de lesión de la vía biliar principal. Estos incluyeron 25 pacientes con lesiones producidas en nuestro centro y 158 provenientes de otros hospitales, incluidos 15 casos de procedencia extranjera, todo lo cual sumó a la casuística 183 pacientes, con un seguimiento de 3 años como mínimo. Se confeccionó una base de datos electrónica, en la que se recogieron las variables para su análisis: edad, sexo, intervención inicial (urgente o electiva), vía de abordaje (laparoscópica o convencional),tiempo transcurrido entre la lesión y su reparación, estadía hospitalaria, complicaciones, nivel de la lesión, según clasificación de Bismuth, técnica de reparación, utilización o no de drenaje preoperatorio, evaluación clínica(presencia de íctero o colangitis) y humoral (perfil de excreción hepático) al año , a los dos y a los tres años de operados. Teniendo en cuenta el universo, las características de los datos y el tipo de escala empleada fueron utilizados para este estudio como procedimientos de inferencia estadística: diferencia de medias en las variables continuas, chi cuadrado para las variables discontinuas, coeficiente de correlación de Pearson, Kendall y Spearman, prueba de Fischer, curva de característica operativa del receptor (ROC) para análisis de la sensibilidad y especificidad de relación de una variable como predictor de otra, tablas de frecuencia y el cálculo porcentual con el propósito de analizar las diferencias y relaciones entre las variables estudiadas.
Criterios de inclusión: Todos los pacientes atendidos en el Servicio de Cirugía del hospital con el diagnóstico de lesión quirúrgica de la vía biliar, aunque la operación primaria fuera realizada en otro centro.
Criterios de exclusión: Los pacientes que a pesar de tener diagnóstico de lesión iatrogénica de la vía biliar principal, dadas las características de la lesión y el tiempo de evolución, fueron exclusivamente tributarios de tratamiento endoscópico o no eran aplicables para el tratamiento quirúrgico por el estado avanzado de afectación hepática. Pacientes sin un seguimiento mínimo de 3 años.
CLASIFICACIÓN DE LA LESIÓN ]]>
Definición: Determinación funcional y anatómica de la lesión.
Escala de medición: Modificación de Strasberg (1995) sobre clasificación de Bismuth (1982).
RESULTADOS DEL TRATAMIENTO QUIRÚRGICO
Escala de medición: ]]>
Buenos: Pacientes que después de la reparación se mantuvieron asintomáticos, con estudios de función hepática normales y sin complicaciones imputables a proceder quirúrgico durante al menos 3 años.
Regulares: Pacientes que después de la reparación mantuvieron episodios fugaces de íctero con colangitis o sin colangitis o alteraciones de los estudios para clínicos indicados en la consulta de seguimiento, que resolvieron con tratamiento médico.
Malos: Pacientes que requirieron una segunda intervención por fracaso de la primera, por complicaciones relacionadas.Pacientes que fallecieron como consecuencia de la intervención o sus complicaciones.
RESULTADOS
Durante el período que comprende nuestra investigación (mayo de 1983 hasta diciembre de 2008), fueron intervenidos quirúrgicamente en nuestro centro 183 pacientes por lesiones de las vías biliares.
En el período de 25 años se realizaron en nuestro servicio un total de 17 425 colecistectomías, de ellas 6 978 abiertas y 10 447 laparoscópicas, se produjeron un total de 25 lesiones, de ellas 8 durante un proceder convencional y 17 durante proceder laparoscópico, para una incidencia global de 0,14 %.
Se añaden a nuestro estudio 158 lesiones iatrogénicas de la vía biliar producidas en otros centros, incluidos 15 casos provenientes de otros países de Latinoamérica, todo lo cual sumó a la casuística 183 pacientes. La edad promedio en la serie fue de 44,7 años, con límite inferior de 18 y límite superior de 78 años. ]]>
La distribución por grupos etários muestra un predominio en el grupo de 31 a 45 años. La lesión se produjo durante un proceder urgente en 40 casos para 21,9 %, incluidos 3 casos de hepatectomía de urgencia por trauma y durante una intervención electiva en 143 casos para 78,1 %.
La operación durante la cual se produjo la iatrogenia fue una colecistectomía en 180 oportunidades, de ellas abiertas en 101 (55,2 %), así como 3 hepatectomías de urgencia por trauma, mientras que la vía laparoscópica se empleó en 79 pacientes (43,2 %). En 2 casos (1,1 %) se comenzó por vía laparoscópica y fue convertida al detectarse lesión de la vía biliar (tabla 1).
En nuestro estudio se determinó que se realizó reparación primaria (en el acto operatorio en que se produjo la lesión) en 20 casos para 10,9 % y secundaria (en una segunda intervención) en 163 casos, para 89,1 %. Dentro de estas últimas fueron diferidas (primeras 72 h) un total de 3 casos producto de coleperitoneo, mientras que electivas fueron 160 reparaciones, una vez que las condiciones locales permitieran un proceder quirúrgico definitivo
El tiempo promedio de demora entre la producción y reparación de la lesión fue de 11,3 meses, con una mayor prolongación en el sexo femenino (12,6), aunque sin diferencias significativas con respecto a los hombres.
Para clasificar las lesiones encontradas se utilizó la clasificación topográfica de Strasberg-Bismuth (tabla 2).Se encontró que el mayor porcentaje de los casos sufrieron lesiones tipo E2 (39,1 %), seguida de la E1 (23,4 %), todo lo cual coincide con lo recogido en la literatura, mientras que solo 1,4 % presentó el tipo A. No se registró ninguna lesión tipo B o C, según Strasberg. Debemos aclarar que el total corresponde a 145 pacientes, puesto que el resto de la serie (38), fueron admitidos en el servicio después de varias semanas, meses o incluso años de evolución provenientes de otros centros del país donde se les había practicado una o varias reparaciones, y acudieron con una complicación o fracaso de la anastomosis biliodigestiva previa, no se pudieron obtener los datos sobre las características de la lesión primaria.
Al relacionar la clasificación topográfica de las lesiones con la vía de abordaje empleada, como se puede apreciar en la tabla 2, observamos que todas las lesiones E5 se produjeron por vía laparoscópica, que involucra el conducto hepático derecho, así como la lesión E4 que fue el doble con esta técnica. Por otra parte, las lesiones de tipo E1 y E3 predominaron en la vía convencional, mientras que la lesión E2 se comportó prácticamente de manera similar en ambos tiempos de abordajes.
La técnica con mejores resultados resultó la reparación primaria con drenaje por sonda en T, con la que se obtuvieron buenos resultados en 80 % de los casos, 20 % de resultados regulares y sin lamentar malos resultados.
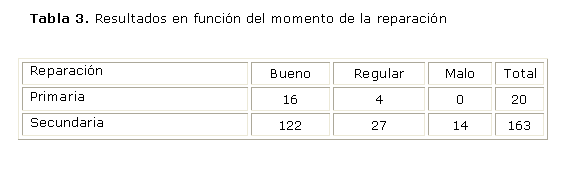
Al agrupar las modalidades terapéuticas en el momento de reparación y relacionarlas con los resultados vemos que de forma general se pudo determinar que de aquellos casos que recibieron una reparación primaria (20 casos), 80 % presentó buenos resultados y no hubo resultados malos, mientras que en los pacientes donde la reparación fue secundaria, 75,5 % presentó buenos resultados, pero hubo 14 pacientes (8,5 %) que presentaron malos resultados, dados por la necesidad de re-intervención, incluyendo además 4 pacientes fallecidos (2,2 %) (tabla 3). ]]>
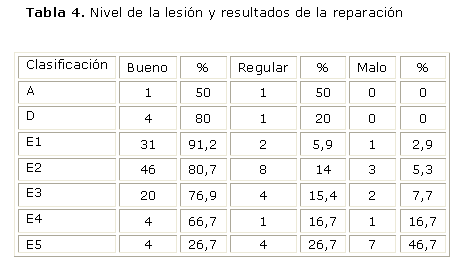
Al correlacionar el resultado del tratamiento empleado y la topografía de la lesión producida en base a la clasificación de Strasberg-Bismuth, según se refleja en la tabla 4, vemos que en ella se evidencia el franco predominio de los buenos resultados para toda la serie con un total de 110 casos, lo que representó 75,9 %, y es más significativo en el grupo de lesiones tipo E1, con 91,2 % de buenos resultados, seguido del grupo con lesiones tipo E2, lo cual es explicable al ser las lesiones más alejadas de la placa hiliar donde el proceder quirúrgico se hace menos laborioso. En 21 casos los resultados fueron regulares para 14,5 %, mientras que obtuvimos malos resultados en 14 pacientes para 9,6 %. Hay que señalar que las lesiones E5 fueron las de peores resultados al requerir una reparación técnicamente más difícil, en algunos casos, una resección hepática.
]]>
En el caso de la hepaticoyeyunostomía en Y de Roux, que fue la técnica más utilizada en el estudio, mostró un índice casi tan alto de buenos resultados, como la anastomosis primaria, lo cual se compara con los trabajos de otros autores descritos en la literatura.
En el grupo de pacientes analizados, 33 sufrieron complicaciones posoperatorias inmediatas, para un 18,0 % de nuestra casuística; la distribución de la frecuencia de presentación la resumimos en la tabla 5.
Las complicaciones en el posoperatorio mediato o tardío aparecieron en 22 pacientes (12 %), e incluyeron:
De forma global 35 pacientes (19,1 %) presentaron algún tipo de complicación en el posoperatorio inmediato, sin embargo, solo 12 pacientes (6,5 %) de la serie requirieron reintervención.
En relación con la mortalidad, no presentamos ningún fallecido en el posoperatorio inmediato. En el posoperatorio mediato falleció una paciente por complicaciones infecciosas, así como 3 fallecidos en el posoperatorio tardío como resultado de cirrosis biliar secundaria, 2 de ellos después de recibir un trasplante hepático, para una mortalidad global del 2,2 %. La estadía hospitalaria promedio en toda la serie fue de 35,6 días.
DISCUSIÓN
La distribución por sexos demostró un franco predominio del sexo femenino con 72,7 %. Esto es fácil de comprender si se tiene en cuenta que las lesiones iatrogénicas de la vía biliar se produjeron en la casi totalidad de los pacientes al realizar colecistectomías por litiasis vesicular, afección mucho más frecuente en la mujer que en el hombre.
La distribución por grupos etarios mostró un predominio en ambos sexos de 31 a 45 años. Este aspecto es importante porque se demuestra que las lesiones iatrogénicas de la vía biliar constituyen un serio problema para el paciente, que a plenitud de vida (edad promedio 44,7 años) es víctima de una afección capaz de hacer peligrar su vida y su calidad de vida. Esta complicación suele dejar serias secuelas y además, desde el punto de vista social, afecta al individuo con plenas capacidades laborales. ]]>
Rossi11 reporta un promedio de 40 años para esta afección. Otros autores, como Goykhman,12 reportan una edad media de 52 años, con un rango entre 20 y 80 años, muy similar a nuestros resultados.En nuestra investigación predominaron las lesiones durante procederes electivos con 78,1 %. Otros autores, sin embargo, señalan un mayor porcentaje para las intervenciones de urgencia, como Browder13 quien presenta 61 % para las colecistectomías urgentes y un 38 % para las electivas. Pensamos que nuestros resultados se muestran a favor del proceder electivo, en primer lugar, por el hecho de que en nuestro centro la relación entre las operaciones urgentes y electivas se inclina hacia los procederes electivos debido a que desde el 2005 somos un centro de atención terciaria que no cuenta con servicio de urgencias. En segundo lugar el predominio de casos operados en electivo, procedentes de otros centros del país se debe a que en nuestro medio todas las litiasis vesiculares diagnosticadas se operan aunque sean asintomáticas, por temor a las posibles y frecuentes complicaciones; mientras que en otros países no se sigue esta misma conducta.
Además de que nos gusta evaluar la posibilidad de diferir una colecistectomía en aquellos casos en los que las condiciones locales no permiten una disección segura de las estructuras biliares, razón por la que se dejan muchos de estos casos para ser operados de forma electiva.
En la literatura médica revisada, la incidencia de las lesiones de la vía biliar es mayor durante procederes laparoscópicos,14,15 no obstante, en nuestro estudio prevalecieron las lesiones por vía convencional (56,8 %). Este predominio de lesiones durante la colecistectomía abierta o convencional se explica por 3 motivos: el primero es que se recoge una casuística desde el año 1983 en la que no se había introducido la cirugía videolaparoscópica (se comenzó después de 1991). En segundo lugar, nuestro hospital es centro de referencia nacional para este tipo de lesiones, por lo que son remitidos pacientes de todos los hospitales del país, así como de América Latina, muchos de los cuales no cuentan con equipamiento para realizar cirugía videolaparoscópica por lo que mantienen el empleo convencional para el tratamiento de la litiasis de la vía biliar o combinan ambos procederes por la excesiva demanda. La tercera razón, que es preocupación de muchos profesores de cirugía, es la tendencia en el mundo y también en Cuba, al predominio del empleo de la vía laparoscópica, cuestión que afecta el aprendizaje en la vía convencional de los residentes y cirujanos jóvenes en formación; lo cual contribuye a que al enfrentarse a la vía abierta por cualquier motivo puedan producirse lesiones iatrogénicas de la vía biliar.
A pesar de esto, Gigot y Malassagne,16 asociaron un incremento significativo del riesgo de lesión de vías biliares durante una colecistectomía laparoscópica de 2,5 a 4 veces. No obstante, autores como Pérez-Torres y otros 17 reportan que en su serie de 13 pacientes, 8 de ellos (61,6 %) fueron secundarias a colecistectomía abierta y 5 (38,4 %), secundarias a colecistectomía laparoscópica.
En relación con el momento de identificación de la lesión se plantea que en el posoperatorio solamente en 10 % de los casos se sospechan en la primera semana, mientras que un 80 % se diagnostica entre los primeros 6 meses y un año.18 Analizando el momento de la reparación, vemos que en el 89,1 % de los casos la reparación fue secundaria, o sea, que el diagnóstico fue posoperatorio, estadísticamente significativo con una p < 0,0005.
Autores como Kadoshchuck19 señalan hasta 87,4 % de reparaciones secundarias por no haber sido identificada la lesión en el acto operatorio. Otros autores reconocidos en la materia, como Lillemoe,20 plantean que la mayoría de las lesiones de la vía biliar no se reconocen en el transoperatorio. Esto fue confirmado en un estudio realizado en el Hospital «Johns Hopkins» donde en una serie de pacientes tratados por lesiones laparoscópicas de la vía biliar, solo 31 % de las lesiones fueron diagnosticadas durante la intervención inicial.21 El tiempo trascurrido entre la producción de la lesión y la reparación quirúrgica, en los casos que no recibieron reparación primaria, fue de un promedio de 11,2 meses, con un predominio no significativo en el sexo femenino. Esto se debe a pacientes que pasaron años con síntomas resueltos con tratamiento médico o endoscópico, o bien pacientes que estuvieron años sin complicación hasta debutar con íctero o colangitis. Se reportan, en la literatura, tiempos de evolución muy prolongados, lo que para algunos autores influye en los resultados. Autores, como Reuver, 22 refieren en su estudio un promedio de 17 meses entre la ocurrencia de la lesión y el envío del paciente a su centro. Csendes23 comunica un promedio de hasta 75 meses. Por otra parte Hwang y otros24 plantean una vigilancia de hasta 5 años de pacientes intervenidos por lesión de la vía biliar, dado lo tardío de la presentación de las estenosis encontradas en su serie.
Para la clasificación de las lesiones empleamos la ideada por Bismuth, modificada posteriormente por Strasberg y adaptada a la cirugía laparoscópica, por lo que pensamos que es la más completa. De acuerdo con ella tuvimos un predominio de lesiones tipo E2 (39,1 %), seguida de la E1 (23,4 %), lo cual nos permitió en gran parte de los casos realizar más cómodamente la anastomosis. Al analizar la literatura vemos que Moossa 25 reporta 40,7 % para las lesiones tipo E1, 34,5 % para las lesiones tipo E2, 13,5 % para las de tipo E3 y 11 % para las de tipo E4. En otras series estudiadas como la de Yang26 se informa un predominio de las lesiones E3 en 82 %, seguida de las lesiones E2 y E1. Cuando relacionamos las variables de vía de acceso y el tipo de lesión producida observamos que las lesiones tipo E1, E2 y E3 predominaron en la vía convencional, mientras que las lesiones más altas como son la E4 y E5 predominaron en las intervenciones por vía laparoscópica; esto coincide con estudios en el mundo donde se demuestra que las lesiones más altas están más asociadas a este tipo de abordaje y por ende son las más difíciles de reparar. De ahí que en nuestra investigación las lesiones tipo E5 fueron las que más complicaciones posoperatorias presentaron. En un estudio realizado por Chaudhary27 comparó los patrones de lesión biliar por vía convencional y laparoscópica, y encontróque en esta última la tendencia es a las lesiones más altas (E3, E4, E5), no obstante, no encontró diferencias significativas en el tratamiento quirúrgico de ambos grupos. Por otra parte en un estudio realizado por De Palma28 de 157 pacientes donde comparó el tratamiento endoscópico con el quirúrgico, constató un predominio de las lesiones E2, seguido de las E3 y E1 respectivamente. Otros autores coinciden en que las lesiones producidas durante la colecistectomía laparoscópica son, por lo general, de mayor gravedad que las producidas durante la cirugía convencional.29 Esto se justifica en el hecho de que en muchas ocasiones estas lesiones se van a acompañar de lesiones vasculares sobreañadidas30,31 que van a requerir entonces de reintervenciones de mayor complejidad y de personal más experimentado en este tipo de operación. De las modalidades quirúrgicas empleadas predominó, dentro del tratamiento primario, la sutura término-terminal de colédoco con colocación de sonda en T, y se obtuvo con esta técnica buenos resultados. Dentro de las técnicas de reparación secundaria predominó la hepaticoyeyunostomía en Y de Roux, que constituye la técnica de reparación de elección por nuestro grupo, cuando la lesión pasa inadvertida por el cirujano y se diagnostica en el posoperatorio. El fundamento de la preferencia por esta técnica descansa en 2 razones fundamentales: la primera es que podemos obtener una derivación con un diámetro mayor aunque el conducto no esté dilatado, pues la anastomosis se hace a todo lo largo del conducto izquierdo por ser latero-lateral; la segunda se basa en los trabajos de Northorer y Terblanche,32 referidos al riego arterial del conducto hepático común y el colédoco, con los cuales queda demostrado que en estos casos de estenosis de la vía biliar existe daño considerable de la irrigación arterial con la consecuente posibilidad de reestenosis, ya que esta alcanza la región fundamentalmente de abajo a arriba, mientras que en la técnica de Hepp la irrigación del conducto está preservada por otras vías que vienen directamente del hígado. Como el calibre de esta anastomosis queda amplio, no se necesita de un tubo o férula.
En 12 casos se hizo necesario emplear la hepaticoyeyunostomía con resección hepática, consistente en la resección del lóbulo cuadrado (extremidad anterior del subsegmento IV) mediante digitoclasia, lo que permite la disección de todo el conducto izquierdo, lo cual facilita una anastomosis de no menos de 2 cm, y asegura su permeabilidad. Empleamos como criterio para esta técnica la destrucción del confluente hepático, lesión de hepático derecho con atrofia lobar importante, o en casos donde la placa hiliar y la vía biliar principal se encuentran endurecidas por el proceso de cicatrización, tal y como se reporta en la literatura.33,34 Mercado 35 empleó este procedimiento en 51 pacientes de su serie, para obtener un mejor abordaje del hilio y permitir una anastomosis adecuada, con buenos resultados. Hay incluso autores que plantean el empleo rutinario de la anastomosis intrahepática en todos los pacientes operados electivamente ya que por esta vía obtienen mejores resultados.36,37 De forma general se reportan en la literatura desde técnicas de reparación tan clásicas como pudiera ser la hepaticoyeyunostomía de Hepp,38 hasta técnicas muy novedosas como las propugnadas por la radiología intervencionista. Quevedo Guanche39 propone que en las lesiones que se descubran en el acto quirúrgico se realice una anastomosis primaria término-terminal sobre una sonda en T (si es técnicamente posible). Si se descubre después de los 30 primeros días se debe realizar una hepaticoyeyunostomía (independientemente del calibre de la vía biliar), en ocasiones es necesario utilizar técnicas microquirúrgicas y medios de magnificación.
El mismo autor le da una gran importancia a la técnica de Hepp o intrahepatoductoyeyunostomía izquierda, pues señala que se puede obtener una derivación con un diámetro mayor, aunque el conducto no esté dilatado, pues la anastomosis con el conducto hepático izquierdo se hace en toda su longitud por ser latero-lateral.40 En el tratamiento reparador se realizará una derivación biliodigestiva donde se anastomosa la porción proximal de la vía biliar, preferiblemente el hepatocolédoco, a un asa yeyunal en Y de Roux supramesocólica o transmesocólica, en un plano término-lateral con material absorbible a largo plazo 4/0, con sutura discontinua, al total de la vía biliar y seromuscular en el asa yeyunal. No consideramos necesario dejar sonda tutor. Según algunos autores5 es indispensable dejar drenaje subhepático de silicona, pues el uso del drenaje marcaría la diferencia entre una fístula biliar externa y una peritonitis biliar en caso de fuga a nivel de la anastomosis. ]]>
Autores como Sandberg,41 Moossa,25 Csendes,23 Nikhinson,42 Pereira Lima,43 Terblanche,32 Cerny 44 y Yan 45 coinciden en que es éste el proceder de elección y lo practican con buenos resultados. Autores, como Johnson, 46 reportan un éxito de hasta 90 %. Massimo Ermini47 añade como ventajas de esta técnica la ausencia de reflujo entero biliar y del síndrome subanastomótico o fondo de saco ciego, así como la posibilidad de utilizar una misma técnica sin tener en cuenta la naturaleza, sitio o extensión de la estenosis.A pesar de las conocidas ventajas de los métodos endoscópicos descritos en la literatura,48-51 el empleo de endoprótesis no fue de utilidad en nuestra casuística, pues todos los casos a los cuales se les colocó (12 pacientes), a mediano o largo plazo, requirieron un proceder quirúrgico definitivo.
Por otra parte, a muchos de los pacientes con lesiones ocasionadas en otros centros, no se les pudo aplicar un tratamiento endoscópico por no disponibilidad de estos procedimientos intervencionistas como para usarlos de primera línea, por lo que se tuvo entonces la necesidad de recurrir al tratamiento quirúrgico. Tenemos reservas con el empleo de la dilatación con balones en casos de estenosis de la vía biliar o de la anastomosis pues la base de ellos es la isquemia local, la cual no va a resolver con este método; estos casos por lo general requieren una derivación biliodigestiva. Obtuvimos resultados favorables con el empleo de la colangio pancreatografía retrograda endoscópica (CPRE) en 9 casos en los que se presentaron clínicas de íctero o colangitis relacionados con litiasis residual de la vía biliar y resolvieron con papilotomía y/o extracción de cálculos, con lo cual desaparecieron los síntomas. El primer estudio,18 que compara el tratamiento quirúrgico con la terapéutica endoscópica-percutánea mediante una revisión retrospectiva, fue realizado en el Hospital «Johns Hopkins» entre 1979 y 1987 y demostró que la morbilidad con el tratamiento quirúrgico se presentó en 20 % y con balón en 35 %. El éxito terapéutico con tratamiento quirúrgico se logró en un 89 %, mientras que con balón se situó en 52 % por reestenosis a mediano o largo plazo.
Los oponentes del tratamiento endoscópico argumentan que lo único que hace es retrasar la inevitable intervención quirúrgica a un momento en que las condiciones locales sean más favorables, a pesar de que se conoce que el resultado del tratamiento quirúrgico no es completamente satisfactorio, con una recurrencia de la estenosis entre 12 % y 25 %.52,53 En el estudio realizado por De Palma, quien comparó ambos tipos de tratamiento, concluye que el tratamiento quirúrgico provee mejores resultados a largo plazo. Mercado54 refiere que la mayoría de las lesiones complejas encontradas en su serie, requirieron tratamiento quirúrgico, debido a las limitaciones de los procedimientos endoscópicos y radiológicos; sin embargo, estos son invaluables en el estudio preoperatorio y algunas veces evitan la necesidad de una operación, por ejemplo, la esfinterotomía para limitar la fuga biliar.
Al analizar en la literatura variaciones en la técnica quirúrgica, vemos que autores como Fruhauf 55 y Al-Ghnaniem,56 prefieren la confección de un asa subcutánea para un posible acceso endoscópico a la anastomosis en caso de presentarse posteriormente complicaciones. Nuestro grupo, a pesar de estar familiarizado con la técnica, no tiene costumbre de realizarla dado que consideramos que las dilataciones sobre la anastomosis sobre una base isquémica a largo plazo no son factibles, y generalmente las reintervenimos.
Mercado y otros plantean la utilización con mucha frecuencia de las sondas tutor o férulas en la anastomosis.54 No obstante para algunos autores, incluido nuestro grupo, el empleo de prótesis intraanastomóticas resulta controversial.57-59 Autores como Massimo 47 aconsejan limitar su empleo al mínimo, señalando que aumentan la estadía intrahospitalaria, así como la frecuencia de colangitis y pancreatitis agudas.
Como se comentó antes, un total de 38 pacientes fueron remitidos a nuestra institución con diagnóstico de estenosis de hepaticoyeyunostomía, realizada en otros centros. A todos los casos se les realizó intrahepatoductoyeyunostomía izquierda en sus diferentes modalidades según decisión del cirujano actuante.
Al analizar los resultados de las diferentes técnicas empleadas llegamos a la conclusión de que las técnicas de reparación primaria presentaron una mejor evolución, predominando al realizar la sutura término-terminal sobre sonda en T. Es conocido que los mejores resultados en todas las series descritas ocurren cuando la reparación es precoz, y suelen ser hasta de 80 % a 90 %.18 Por otra parte, de las técnicas de reparación secundaria, la rehepaticoyeyunostomía presentó los peores resultados en un 15,7 % de los pacientes. Estos resultados coinciden con la literatura, donde se plantea que mientras más reintervenciones, mayor es la posibilidad de evolución desfavorable. Tal y como refiere Reuver en un estudio de 151 pacientes tratados por lesiones de la vía biliar, el abordaje primario se asoció a menos complicaciones generales, menos complicaciones asociadas al proceder quirúrgico, no necesidad de reintervenciones en el posoperatorio mediato y menor probabilidad de desarrollo de reestenosis de la vía biliar.60 Por el contrario, autores como Stewart, 61 reportan una alta incidencia de reestenosis después de anastomosis primarias colédoco-coledocianas. Sin embargo el propio Reuver refiere en otra serie 34 % de complicaciones después de procederes primarios, pero al mismo tiempo refiere que la mayoría se solucionó con radiología intervencionista, y necesitaron relaparotomía solo 4 %.62
El predominio de buenos resultados de las técnicas de reparación primaria sobre las secundarias es comprensible si se tiene en cuenta que en cada uno de los casos en los que la reparación ocurrió en el acto operatorio, generalmente la extensión de la lesión fue mínima y con condiciones locales favorables, sin infección o deterioro hepático.
Hay que tener en cuenta que siempre en los pacientes con diagnóstico tardío de la lesión, existirá algún grado de íctero, colangitis, daño hepático, desnutrición, trastornos de coagulación, anemia y en algunos casos el antecedente de una o varias intervenciones reparadoras, lo cual ensombrece el terreno de acción del cirujano y potencialmente el pronóstico.63,64 ]]>
La hepaticoyeyunostomía fue la técnica donde obtuvimos 78,1 % de buenos resultados, lo cual nos sitúa entre los mejores estudios descritos.Predominaron como complicaciones a corto y mediano plazo la infección de la herida y la fistula biliar externa en 7,1 % de los pacientes cada una, las cuales resolvieron con tratamiento médico. Dentro de las complicaciones tardías predominó la colangitis recurrente que desapareció con tratamiento médico y la estenosis de la hepaticoyeyunostomía en 4,9 % de los casos. Nikhinson42 reporta frecuencias de complicación superiores a los nuestros cuando en un estudio de 51 pacientes exhibe porcentajes de complicación del 74 %, sin embargo, nuestros resultados son equiparables a los de Piriz (1 250 casos) que reporta 17,6 %.65 No se demostraron diferencias significativas entre los distintos tipos de complicaciones.
En estudio realizado por Sicklick64 informa que las complicaciones más frecuentemente encontradas en su serie fueron la infección de la herida (8 %), colangitis (5,7 %), y biloma (2,9 %), con otras complicaciones no quirúrgicas que incluyeron afecciones cardiorespiratorias (7,4 %).
La mortalidad de nuestro estudio fue de 2,2 %. Esta cifra coincide con los resultados de otros autores como Sicklick66 que reporta una mortalidad posoperatoria de 1,7 %, además 41 % de los pacientes desarrollaron una o más complicaciones posoperatorias. Otros autores, como Conzo,67 refieren una mortalidad del 9,8 %, así como la necesidad de reintervención en 17,6 %, comparado con 6,6 % del presente estudio. En una revisión de 15 estudios desde 1996 hasta el 2002, Flum y otros, 68 informaron una mortalidad posoperatoria global de un 2,7 %. Estos resultados sin duda representan una mejoría en comparación con épocas pasadas donde se reportaba en 1982 una revisión de 5 000 que recibieron 7 643 procedimientos, con una mortalidad reportada de 8,6 %.69 De los 5 pacientes que desarrollaron cirrosis biliar secundaria, 2 recibieron trasplante hepático, uno falleció en el posoperatorio inmediato y otro tardíamente por complicaciones a largo plazo. El trasplante es una opción terapéutica en pacientes en los que se ha desarrollado una cirrosis biliar como complicación del proceder quirúrgico, como señala Santibañes.70 Este es una indicación cuando se comprueba que hay una cirrosis biliar secundaria, lo cual ocurre en pacientes con estenosis e íctero obstructivo de larga fecha. Esto es muy importante y por eso insistimos sobre la importancia de la biopsia hepática, pues la mayoría de los casos vienen con diagnósticos tardíos y reoperados o con historias de colangitis a repetición, no resuelven en estas circunstancias con una reparación de la anastomosis biliodigestiva.1
La estadía hospitalaria se comportó de la siguiente manera: estadía promedio en las intervenciones primarias (22 días) y estadía promedio en las intervenciones secundarias (35 días).
Nuestra serie mostró una tendencia a la menor estadía después de reparaciones primarias, y esto fue estadísticamente significativo para una p < 0,05 lo cual no es difícil de entender no solo por la envergadura del posoperatorio de este grupo de pacientes, sino porque muchos de los pacientes con reparación secundaria requirieron preparación, incluido el tratamiento de infección local y sistémica, colangitis, corrección de disbalances metabólicos, anemia, desnutrición, trastornos de coagulación e íctero, además de tomar tiempo, en ocasiones considerable, la realización de estudios especializados.
Diversos son los factores a los que se atribuyen los resultados de las reparaciones de las lesiones de las vías biliares. Marcel71 señala como factores muy importantes que determinan el pronóstico, la presencia y magnitud de la colangitis, localización de la lesión, calidad del conducto biliar proximal (el más importante), extensión o grado de irreversibilidad del daño hepático, número de intervenciones correctoras previas y lograr una correcta aposición mucosa. Terblanche32 le da gran importancia a otros factores más generales como son: la aparición de anemia y el estado nutricional, la administración sistemática de vitamina K1, adecuada hidratación, uso de antibióticos, la administración de sales biliares por vía oral (lo cual disminuye la endotoxemia y preserva la función renal) y la utilización de drenaje percutáneo transhepático preoperatorio. Zhitnikowa72 y Karvonen73 resaltan la importancia de establecer un diagnóstico exacto, el tiempo de demora de la reintervención, aproximación de las paredes de la anastomosis y la utilización del drenaje cerrado.
Bottger74 le da importancia al número de reintervenciones y a que la lesión haya sido reparada inmediata o tardíamente.
Al analizar estadísticamente las variables que se relacionaron con la morbimortalidad posquirúrgica encontramos que el empleo de la técnica de drenaje externo y la producción de lesiones del tipo E5 tuvieron alta especificidad como predictores de complicaciones posquirúrgicas, demostrado mediante el empleo de la curva ROC para análisis de sensibilidad y especificidad. Ambas variables determinaron una evolución desfavorable a corto o largo plazo.
La incidencia de lesiones de la vía biliar en nuestro centro fue de 0,14 %, este índice se halla entre los más bajos de la literatura revisada. Las iatrogenias biliares se presentaron con mayor frecuencia en las mujeres que en los hombres, y prevaleció en el grupo etario comprendido entre los 31 a 45 años para ambos sexos. Predominaron las lesiones tipo E1 y E2 según clasificación de Strasberg- Bismuth, la mayoría de las cuales fueron diagnosticadas en el posoperatorio. La hepaticoyeyunostomía en Y de Roux constituyó el procedimiento quirúrgico más empleado en toda la serie con buenos resultados. La fístula biliar externa y la infección de la herida quirúrgica fueron las complicaciones más frecuentes. Las variables empleo de drenaje externo, como modalidad terapéutica, y las lesiones tipo E5 constituyeron predictores de morbimortalidad. ]]>
REFERENCIAS BIBLIOGRÁFICAS
1. González González JL. Lesiones iatrogénicas de la vía biliar. Disponible en: http://www.sld.cu/galerias/pdf/uvs/cirured/lesiones_iatrogenicas_de_la_via_biliar.pdf
2. Deziel DJ, Millikan KW, Economou SG, Doolas A, Ko ST, Airan MC. Complications of laparoscopic cholecystectomy: a national survey of 4292 hospitals and an analysis of 77 604 cases. Am J Surg. 1993;165:9-14.
3. Calvete J, Sabater L, Camps B, Verdu A, Gomez-Portilla A, Martin J S,et al. Bile duct injury during laparoscopic cholecystectomy: myth or reality of the learning curve?. Surg Endosc. 2000;14:608-11.
4. González González JL. Resultados del tratamiento quirúrgico de las lesiones iatrogénicas de las vías biliares [Tesis de Grado]. Hospital Hermanos Ameijeiras; 1996.
5. Strasberg SM, Hertl M, Soper NJ. An analysis of the problem of biliary injury during laparoscopic cholecystectomy. J Am Coll Surg. 1995;180:101-25.
6. Shea JA, Berlin JA, Bachwich PR, Indications for and outcomes of cholecystectomy. A comparison of the pre and post laparoscopic eras. Ann Surg. 1998;227:343-50.
7. Quevedo Guanche L. Iatrogenia quirúrgica de las vías biliares. Acta Médica. 1991;30-8.
8. Bismuth H, Lazorthes F. Les traumatismes opératoires de la voie biliaire principale. Monographies de l'Association Française de Chirurgie. Rapport présenté au 83e Congrès Français de Chirurgie. Paris, France: Masson; 1981.
9. Fletcher DR, Hobb MS, Tan P, Valinsky LJ, Hockey RL, Pikora TJ, et al. Complications of cholecystectomy: risk of the laparoscopic approach and protective effects of operative cholangiography: a population-based study. Ann Surg.1999;229:449 57.
10. Santiago RF. Tratamiento quirúrgico de las lesiones iatrogénicas de las vías biliares. En: temas de la Residencia No. 23. La Habana, Cuba, 1975;3:221-362
11. Rossi. Bile duct injuries: Spectrum, mechanisms of injury and their presentation. Surg Clin North Am. 1980;8:1211-46.
12. Yaacov G, Issac K, Risa S. Long-term outcome and risk factors of failure after bile duct injury repair. J Gastrointest Surg. 2008;12:1412-17.
13. Browder W. Early management of operative injuries of the extrahepatic biliary tract. Ann Surg. 1987;June: 649-58.
14. Branum G, Schmitt C, Baillie J, Suhocki P, Baker M, Davidoff A, et al. Management of major biliary complications after laparoscopic cholecystectomy. Ann Surg. 1993;217:532-41.
15. Davidoff AM, Pappas TN, Murray EA, Hilleren DJ, Johnson RD, Baker ME, et al. Mechanisms of major biliary injury during laparoscopic cholecystectomy. Ann Surg. 1992;215:196-202.
16. Gigot J, Etienne J, Aerts R. The dramatic reality of biliary tract injury during laparoscopic cholecystectomy: an anonymous multicenter Belgian survey of 65 patients. Surg Endosc. 1997;11:1171-8.
17. Pérez-Torres E, García Guerrero VA, Bernal-Sahagún F, Abdo-Francis JM, Murguía Domínguez D, Dzib-Salazar J. Tratamiento de las lesiones quirúrgicas de las vías biliares. Cir Ciruj. 2000;68:189-93
18. Lillemoe K, Pitt H, Cameron J. Current management of benign bile duct strictures. Adv Surg. 1992;25:119-69.
19. Kadoshchuk. Reconstructive and restorative operations in iatrogenic injuries of the extrahepatic bile ducts. Khirurgia Mosk. 1990(10):78-83.
20. Lillemoe KD. Current management of bile duct injury. British J Surg. 2008;95:403-5. ]]>
21. Lillemoe KD, Martin SA, Cameron JL, Yeo CJ, Talamini MA, Kaushal S, et al. Major bile duct injuries during laparoscopic cholecystectomy. Follow-up after combined surgical and radiologic management. Ann Surg. 1997;225:459-68.
22. De Reuver PR, Rauws EA, Bruno MJ, Lameris JS, Busch OR, Van Gulik TM, et al. Survival in bile duct injury patients after laparoscopic cholecystectomy: a multidisciplinary approach of gastroenterologists, radiologists, and surgeons. Surgery. 2007;142:1-9.
23. Csendes A. Indications and results of hepaticoyeyunostomy in benign strictures of biliary tract. Hepato-gastrointestinal. 1992;39(4):333-6.
24. Hwang S, Sung-Gyu L, Young J. Treatment of recurrent bile duct stricture after primary reconstruction for laparoscopic cholecystectomy-induced Injury. Surg Laparosc Endosc Percutan Tech. 2008;18(5):
25. Moossa AS. Iatrogenic injury to the bile duct, Who, how, where? Ann Surg. 1990;125
26. Yang W, Zhang W, Zhang X. Clinical analysis of patients with iatrogenic bile duct injuries. Hepatobiliary Pancreat Dis Int. 2006;5(2):283-5.
27. Chaudhary A, Manisegran M, Chandra A, Agarwal AK, Sachdev AK. How do bile duct injuries sustained during laparoscopic cholecystectomy differ from those during open cholecystectomy?. J Laparoendosc Adv Surg Tech. 2001;11:187-91.
28. De Palma G, Persico G, Sottile R. Surgery or endoscopy for treatment of postcholecystectomy bile duct strictures?. Amer J Surg. 2003;185: 532-5.
29. Wilks A. Berri R. Lesiones quirúrgicas de las vías biliares. Relato 49º Congreso Argentino de Cirugía. Rev Argent Cirug. Nº Extraordinario. 2006.
30. Hunter JG. Exposure, dissection and laser, versus electro-surgery in laparoscopic cholecystectomy. Am J Surg. 1993;165:492-6.
31. Kohneh Shahri N, Lasnier C, Paineau J. Bile duct injuries at laparoscopic cholecystectomy: early repair results. Ann Chir. 2005;130(4):218-23.
32. Terblanche J. Personal view of advances in biliary tract surgery. South African J Surg. 1986; 24.
33. Sauvanet A, Belghiti J. Major hepatectomy for bile duct injuries after cholecystectomy. J Gastrointest Surg 2000;2:171-5.
34. De Santiban E, Pekolj. Complex bile duct injuries: management. Hepato Pancreato Bil. 2008;10:4-12.
35. Mercado MA, Orozco H, De la Garza L, López-Martínez LM, Contreras A, Guillén-Navarro E. Biliary duct injury: Partial segment IV resection for intrahepatic reconstruction of biliary lesions. Arch Surg. 1999;134:1008-10.
36. Mercado MA, Chan C, Salgado-Nesme M. Intrahepatic Repair of bile duct injuries. A comparative study. J Gastrointest Surg. 2008;12:364-8.
37. Strasberg SM, Picus DD, Debrin JA. Results of a new strategy for reconstruction of biliary injuries having an isolated right-sided component. J Gastrointest Surg. 2001;5:266-74. ]]>
38. Hepp J. Hepaticoyeyunostomy using the left biliary trunk. World J Surg. 1985;9(3):507-11.
39. Quevedo Guanche L, Calderín Díaz JM, Combarro M. Tratamiento de la vía biliar en la enfermedad iatrogénica quirúrgica. SILAC. 1993;1:14-24.
40. Galiano Gil JM. Lesiones de la vía biliar. Clase metodológica. Disponible en: http://www.sld.cu/galerias/pdf /uvs/cirured/. 2006
41. Andrén-Sandberg A, Alinder G, Bengmark S. Accidental lesions of common bile duct at cholecystectomy: Pre and perioperative factors of importance. Ann Surg. 1985;201:875-80.
42. Nikhinson L. Injury to the bile ducts during surgery. Khirurgia Mosk. 1993;Jan(1):27-31. ]]>
43. Pereira Lima. Biliary reconstruction in benign ducts strictures. Surg. 1990; Nov 108(5):28-34.44. Cerny J. Reconstructive surgery in postoperative strictures of the extrahepatic bile ducts. Rozhl Chir. 1989;Jun 68(6):404-10.
45. Ji-Qi Yan, Cheng-Hong Peng, Jia-Zeng Ding. Surgical management in biliary restricture after Roux-en-Y hepaticojejunostomy for bile duct injury. World J Gastroent. 2007; December 28:3(48):6598-602.
46. Johnson SR, Koehler A, Pennington LK, Hanto DW. Long-term results of surgical repair of bile duct injuries following laparoscopic cholecystectomy. Surgery. 2000;128:668-77.
47. Massimo E. Principles of surgery of the common bile duct. Surgery in Italy. 1971, No 1.
48. Guido C, Federico L, Pietro F. Avances recientes en la endoscopia terapéutica de lesiones biliares. Rev Gastroenterol Mex. 2005;70(Supl. 1): 8394. ]]>
49. Vitale G, Gary C, Tin C, Brian R. Endoscopic management of postcholecystectomy bile duct strictures. J Am Coll Surg. 2008;206:918-25.
50. . Espino-Cortés H. Lesiones iatrogénicas de vías biliares. Tratamiento endoscópico. Rev Gastroenterol Mex. 2007;72(Supl. 2):
51. Shah J. Endoscopic treatment of bile leaks: current standards and recent innovations. Gastrointest Endosc. 2007;65:1069-72.
52. Lee JG, Leung JW. Long-term follow-up after biliary stent placement for postoperative bile duct stenosis. Gastrointest Endosc. 2001;54:272-4.
53. Frattaroli FM, Reggio D, Illomei G, Pappalardo G. Benign biliary strictures: a review of 21 years of experience. J Am Coll Surg. 1996;183:506-13.
54. Mercado MA, Chan C, Orozco H, Cano-Gutiérrez G, Chaparro JM, Galindo E, Vilatoba M, Samaniego-Arvizu G. To stent or not to stent bilioenteric anastomosis after iatrogenic injury: a dilemma not answered?. Arch Surg. 2002;37(1):60-3.
55. Fruhauf NR, Malago M, Broelsch CE. Management of iatrogenic lesions of the biliary tract. Med Sci Monit. 2001;7(1):60-3.
56. Al-Ghnaniem R, Benjamin IS. Long-term outcome of hepaticojejunostomy with routine access loop formation following iatrogenic bile duct injury. Br J Surg. 2002;89(9):1118-24.
57. Blumgart LH. Hilar and intrahepatic biliary enteric anastomosis. Surg Clin North Am. 1994;74:845-63.
58. Tochi A, Costa G, Lepre L, Liotta G, Mason G, Sito A. The long-term outcome of hepaticojejunostomy in the treatment of benign bile duct strictures. Ann Surg. 1996;224:162-7.
59. Cieslicki J, Drews M, Marciniak R, Ratajczak A, Stajgis P, Dryjas A.Reconstructive surgery of bile ducts from personal material. Wiad Lek. 1997; 50(1):323-5.
60. Reuver P, Grossmann I, Busch O. referral pattern and timing of repair are risk factors for complications after reconstructive surgery for bile duct injury. Ann Surg. 2007;245:763-70.
61. Stewart L, Way LW. Bile duct injuries during laparoscopic cholecystectomy. Factors that influence the results of treatment. Arch Surg. 1995; 130:1123-28.
62. Reuver P, Busch O, Rauws EA. Long-term results of a primary end-to-end anastomosis in peroperative detected bile duct injury. J Gastrointest Surg. 2007;11:296-302.
63. Chapman WC, Halevy A, Blumgart LH, Benjamin IS. Postcholecystectomy bile strictures. Management and outcome in 130 patients. Arch Surg. 1995; 130(6):597-602.
64. Buanes T, Mjaland O, Waage A, Langeggen H, Holmboe J. A population-based survey of biliary surgery in Norway. Surg. Endosc 1998;12:852-5.
65. Piriz Monblart. Litiasis biliar. Nuestra experiencia. Rev Cub Cir. 1987;Nov- Dic:(26):6
66. Sicklick JK, Camp MS, Lillemoe KD, Melton GB, Yeo CJ, Campbell KA, et al. Surgical management of bile duct injuries sustained during laparoscopic cholecystectomy: perioperative results in 200 patients. Ann Surg. 2005;241:786-92.
67. Conzo G, Amato G, Angrisani L, Bardi U. Hepaticojejunostomy in the treatment of iatrogenic biliary lesions following laparoscopic cholecystectomy. A retrospective study on 51 cases. Hepatogastroenterology. 2007 Dec;54(80):2328-32.
68. Flum DR, Cheadle A, Prela C, et al. Bile duct injury during cholecystectomy and survival in medicare beneficiaries. JAMA. 2003;290:2168-73.
69. Warren KW, Christophi C, Armendari ZR. The evolution and current perspectives of the treatment of benign bile duct strictures: a review. Surg Gastroenterol. 1982;1:141-6
70. Santibañes E, Pekolj J, McCormack L, Nefa J, Matera J, Sivori J, et al. Liver transplantation for the sequelae of intraoperative bile duct injury. Hepato Pancreato Bil. 2002;4:34-8.
71. Marcel Machado A. Modified technique for surgical repair of cicatricial stenosis of the bile duct. Surg Obst. 1986; March;162:282-4.
72. Zhitnikova KS. Reparative and reconstructive surgery of the bile ducts. Khirurgia-Mosk 1991; Nov(11):24-9.
73. Karvonen J, Gullichsen R, Laine S. Bile duct injuries during laparoscopic cholecystectomy: primary and long-term results from a single institution. Surg Endosc. 2007;21:1069-73.
74. Bottger T. Long term results of corrective surgery of iatrogenic bile duct injuries. Chirurg. 1990;61(5):396-401.
]]>
Recibido: 24 de agosto de 2012.
Aprobado: 16 de septiembre de 2012.
Dr. José Luis González González. Grupo de Cirugía Hepatobiliopancreática. Servicio Cirugía General Hospital Clinicoquirúrgico “Hermanos Ameijeiras”. La Habana. Cuba. Correo electrónico: joseluis@infomed.sld.cu ]]>
]]>