ARTÍCULO ORIGINAL
Validez y seguridad del estadiamiento clínico axilar en el carcinoma infiltrante de mama
Validity and safety of clinical axillary staging in infiltrating breast carcinoma
]]>
Dra. Yamilka Rodríguez Alberteri, Dr. Pedro Antonio Fernández Sarabia, Dra. Nitza Sanz Pupo, Dr. Alexander Portelles Cruz, Dra. Jackeline Oller Pousada
Hospital "Vladimir Ilich Lenin". Holguín, Cuba.
Introducción: el correcto estadiamiento clínico en el cáncer de mama contribuye al éxito de la terapéutica, debe basarse en pruebas válidas y seguras.
Objetivo: determinar la validez y seguridad del estadiamiento clínico axilar del cáncer de mama.
Métodos: se realizó un estudio retrospectivo de 74 y 63 pacientes con carcinoma infiltrante de la mama y cirugía como primera opción terapéutica atendida en el Instituto Nacional de Oncología y Radiobiología de La Habana y el Centro Oncológico Territorial de Holguín en el primer semestre de 2010 y 2012. Se determinaron la validez y seguridad del estadiamiento clínico axilar empleado en ambos centros de conjunto y en cada uno de manera aislada, a través del cálculo de la sensibilidad, especificidad y sus índices de error complementarios: proporción de falsos positivos y de falsos negativos, así como los valores predictivos positivo y negativo como índices de seguridad. La prueba de oro fue el diagnóstico histopatológico.
Resultados: en los tres casos, la sensibilidad superior al 54 % demostró una probabilidad de los métodos empleados para encontrar positividad axilar cuando había invasión metastásica y la especificidad mayor del 71 % expresó la capacidad del estadiamiento clínico axilar para clasificar clínicamente como negativas a las axilas no afectadas. Una axila clínicamente positiva fue dos veces más probable en un paciente con invasión axilar que en uno sin metástasis a este nivel. En los tres casos los valores predictivos positivos superaron el 61 % y los negativos el 73 %.
Conclusiones: el estadiamiento clínico axilar en ambos centros fue una prueba válida y segura en pacientes con carcinoma infiltrante de la mama y cirugía como primera opción terapéutica.
Palabras clave: cáncer de mama, estadiamiento axilar, validez, seguridad, sensibilidad, especificidad, valor predictivo.
ABSTRACT ]]>
Introduction: The correct clinical staging of breast cancer contributes to the success of treatment and it must be based on valid and safe diagnostic tests.
Objective: To determine the validity and safety of clinical axillary staging in breast cancer.
Methods: A retrospective study of 74 and 63 patients with infiltrating breast carcinoma and surgery as first choice of treatment, who were attended to in the National Institute of Oncology at Havana city and in Oncologic Center of Holguín in the first semester of 2010 and 2012, respectively. The validity and the safety of clinical axillary staging used in both centers together and in each one in isolation were determined: in the first case, the calculation of sensitivity, specificity and complementary error rates were considered: proportion of false positives and false negatives to determine validity, and positive and negative predictive values taken as safety rates. The gold test was the histopathological diagnosis.
Results: In the three cases, sensitivity over 54 % demonstrated the probability of the used methods to detect positive axilla when there was metastatic invasion whereas specificity over 71 % proved the capacity of clinical axillary staging to clinically classify the non-affected axillae as negative. A clinical positive axilla was twice more likely in a patient with axillary invasion than in another one without metastases at this level. In the three cases, the positive predictive values surpassed 61 % and the negative ones exceeded 73 %.
Conclusions: the clinical axillary staging in both centers was a valid and safe diagnostic test in patients with infiltrating breast cancer and surgery as first choice of treatment.
Key words: breast cancer, axillary staging, validity, safety, sensitivity, specificity, predictive value.
INTRODUCCIÓN
Para el éxito de la terapéutica oncoespecífica es vital establecer el estadiamiento de la enfermedad antes de iniciar el tratamiento, basado en los parámetros del Sistema TNM.1 En el cáncer de mama los componentes de este sistema son: el tamaño del tumor (T), la invasión de los ganglios axilares (N) y la presencia o no de metástasis (M). Se realiza una clasificación clínica, preterapéutica (cTNM) y otra histológica posquirúrgica (pTNM).2
El cTNM se establece teniendo en cuenta las evidencias clínicas obtenidas antes del tratamiento a través del examen físico, los estudios imaginológicos, de laboratorio y diferentes tipos de biopsias. Es importante para establecer el tratamiento y evaluar la respuesta. El pTNM se determina luego de la evaluación anatomopatológica de la pieza quirúrgica, la cual aporta datos diagnósticos y elementos pronósticos útiles para individualizar la terapéutica.2
El estado de los ganglios axilares, componente de la clasificación TNM, es uno de los factores pronósticos más importantes en el cáncer de mama. Se determina clásicamente a través de la disección quirúrgica de los mismos, que permite un estadiamiento posquirúrgico de la axila (pN).3, 4 ]]>
Si el estado de los ganglios axilares se pudiera conocer de forma certera antes de la cirugía contribuiría a: un adecuado estadiamiento clínico, a mejorar el reporte de cáncer y reducir una de las limitaciones del estadiamiento TNM, el llamado: "Fenómeno de Will-Rogers o migración de estadios" que consiste en la interpretación subjetiva de las características tumorales que pueden llevar en determinado momento a una estadificación errónea por exceso o defecto pero que al perfeccionarse los medios diagnósticos puede modificarse. Esto haría que estadísticamente se «mejore» la supervivencia sin cambios importantes en el tratamiento, creando un sesgo en los resultados evolutivos de la paciente. Permitiría una planificación de la conducta terapéutica más adecuada y evitaría el proceder innecesario del ganglio centinela si se demuestra su positividad antes de la cirugía, pudiendo pasar directamente a la disección radical con las consiguientes ventajas que esto implicaría.4
Un correcto estadiamiento clínico axilar (cN) debe basarse en el empleo de pruebas diagnósticas válidas y seguras capaces de demostrar positividad cuando hay ganglios axilares metastásicos y negatividad cuando están ausentes. La validez es un reflejo de la sensibilidad (S) y especificidad (E); la seguridad por otro lado, es secundaria al valor predictivo positivo (VPP) y negativo (VPN) del método empleado y puede variar en dependencia de la prevalencia de la enfermedad.5-7
Los limitados recursos tecnológicos para el diagnóstico y estadiamiento oncológicos, disponibles en los países en vías de desarrollo, hacen que a pesar de la complejidad creciente que ha alcanzado la clasificación TNM en esta localización continue siendo su componente clínico una herramienta insustituible para el diagnóstico, tratamiento y pronóstico. Por la importancia que tiene el cTNM en el contexto cubano realizamos el presente trabajo con el objetivo de determinar la validez y seguridad del estadiamiento clínico axilar en grandes centros del país dedicados a la atención de estos pacientes: el Instituto Nacional de Oncología y Radiobiología (INOR), en La Habana y el Centro Oncológico Territorial de Holguín (COTH) donde se atienden pacientes de provincias orientales.
MÉTODOS
Se realizó un estudio retrospectivo de 74 y 63 pacientes con carcinoma infiltrante de mama y cirugía como primera opción terapéutica, seleccionadas de forma aleatoria simple, atendidas en el Instituto Nacional de Oncología y Radiobiología de La Habana (INOR) y el Centro Oncológico Territorial de Holguín (COTH) en el primer semestre del 2010 y 2012. ]]>
Los datos se obtuvieron al revisar las historias clínicas en los departamentos de archivo de ambos centros, previa autorización por el comité de ética de las investigaciones de cada institución.
Para el estadiamiento clínico axilar, se emplearon las evidencias clínicas aportadas por el examen físico y la ultrasonografía (US).
Se determinó, en ambos centros de conjunto (sumando los 74 pacientes del INOR con los 63 del COTH= 137) y en cada uno de manera aislada, la validez y seguridad del estadiamiento clínico axilar empleado, a través del cálculo de la sensibilidad, especificidad y sus índices de error complementarios: proporción de falsos positivos y de falsos negativos, así como los valores predictivos positivo y negativo como índices de seguridad; utilizando como prueba de oro el diagnóstico histopatológico que determinó el estadiamiento posquirúrgico (pN).
RESULTADOS
En el INOR según el estadiamiento clínico axilar predominaron las pacientes con ganglios metastáticos o positivos clasificadas como N1 y N2 (40 pacientes), el estudio histológico demostró predominio de las axilas no invadidas (38 pacientes), entre las que se incluyeron falsos positivos y verdaderos negativos (tabla 1). ]]>
En el COTH las pruebas usadas para el estadiamiento clínico axilar y el posquirúrgico, permitieron clasificar a la mayoría de las axilas como no invadidas; es decir clínicamente no invadidas (cN0= 42 pacientes) y no invadidas según la clasificación histológica postquirúrgica (pN0= 39 pacientes), aunque con números variables de verdaderos y falsos positivos y negativos (tabla 2).
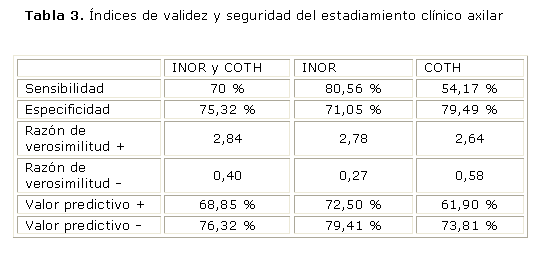
En los tres casos (cada centro de forma aislada y los dos en conjunto) la sensibilidad (S= VP/VP + FN) o proporción de verdaderos positivos, fue superior al 54 % y la especificidad (E= VN/VN + FP) mayor del 71 % (tabla 3).
La relación en un solo índice de la sensibilidad y especificidad se conoce como razón de verosimilitud, cociente de probabilidades o proporción de falsos positivos o negativos.
En cada centro aislado o en los dos de forma conjunta, la razón de verosimilitud positiva del cN (RV³ S/1-E) fue mayor que 2 y la razón de verosimilitud negativa (RV £ 1-S/E) menor que 1 (tabla 3).
La seguridad, por otro lado, se expresa a través de los valores predictivos del cN. En los tres casos los valores predictivos positivos (VPP= VP/VP + FP) superaron el 61 % y los negativos (VPN= VN/FN + VN) el 73 %, ambos con la más alta expresión en el INOR (tabla 3).
]]>
DISCUSIÓN
Para que una prueba diagnóstica se considere adecuada debe arrojar resultados positivos en enfermos y negativos en sanos.6, 7 El cN axilar estudiado en los centros cubanos de conjunto o en cada uno aisladamente muestra esta capacidad, determinada por una sensibilidad o proporción de verdaderos positivos entre 54,17 % y 80,56 %, que demuestra la probabilidad de los métodos empleados para encontrar positividad axilar cuando hay invasión metastásica. La especificidad superior al 71 % en los tres casos expresa la capacidad del cN para clasificar clínicamente como negativas a las axilas no afectadas.
Como en ninguna serie, se obtiene 100 % de sensibilidad y especificidad con las pruebas empleadas para el cN, por defecto o exceso en diferentes oportunidades.
La cantidad de pacientes que tenían ganglios positivos y que no fueron detectados clínicamente (100 - sensibilidad), varió entre 19,44 % (INOR), 30 % (INOR y COTH) y 45,3 % (COTH) correspondiendo estos valores con los de subestadiamiento clínico axilar, mayores en el COTH.
Los casos de sobrestadiamiento clínico axilar (100- especificidad) variaron de 20,51 % (COTH), 24,68 (INOR y COTH) y 28,95 (INOR), fueron mayores en este último.
]]>
A pesar de estas limitantes del cN realizado, se obtuvieron valores de RV que indicaron una buena capacidad diagnóstica de la prueba para detectar axilas negativas y positivas; ya que la RV- que expresa cuantas veces más probable es que el cN sea negativo en las axilas invadidas que en las que no están fue menor que 1 en los tres casos, indicando así lo poco probable que es encontrar axilas clínicamente negativas en pacientes con invasión axilar. Por su lado la RV+ mayor que 1 en los tres casos indicó cuantas veces más probable es que el cN sea positivo en presencia de invasión metastásica axilar.
Las cifras de sensibilidad encontradas en el cN, coinciden con el rango descrito por otros autores, tanto en trabajos que evalúan los métodos clínicos en combinación como los que lo hacen de forma aislada.
Una evaluación combinada del examen físico y el US, como en el presente estudio, ha encontrado valores de sensibilidad de 36 % a 69 % o hasta 92 %, dependiendo del autor8,9 debido a una mejor resolución de los ganglios no palpables.
Otros trabajos donde se ha considerado la sensibilidad de los métodos clínicos de forma independiente han obtenido cifras que varían según se utilice el examen físico (34 % - 76 %)8, 9,10 o el US (35 % - 95 %).3,8,10-12 También se ha observado que influyen la cantidad de ganglios afectados la sensibilidad y especificidad del cN cuando hay más de un ganglio axilar metastásico.10 En estos estudios el US preoperatorio, ha mostrado mayor utilidad para diagnosticar ganglios axilares metastásicos y entre las técnicas imaginológicas, ha sido la más usada con esta finalidad11, lo que nos hace pensar que una diferencia en los reportes ultrasonográficos de los centros que estudiamos pudo ser causa de las cifras disímiles de sensibilidad encontradas.
Los informes de US se centran con frecuencia en las características de la lesión mamaria y obvian la descripción de las adenopatías de la axila o no lo hacen con el detalle necesario, omitiendo datos importantes para llegar a un correcto diagnóstico y estadiamiento.
]]>
El nivel de sospecha ultrasonográfica de afectación axilar se basa en determinadas características ecográficas3,4,11,13,14 de las adenopatías detectadas. Existen estudios3,11 que resaltan el mayor valor predictivo positivo de unas características sobre otras. De manera general, estas son:
— Relación del diámetro longitudinal (L) respecto al transverso (T) L/T < 2.
— Ausencia de un centro ecogénico, lo que traduce ausencia de grasa hiliar.
— Engrosamiento cortical excéntrico> o =2 mm, morfología cortical anormal.
— Incremento de la vascularidad al doppler con presencia de flujo periférico.
— Flujo vascular cortical no hiliar.
— Tamaño > 20 mm.
— Forma redonda.
]]> — Apariencia cortical anormal.
La mamografía, a pesar de ser la mejor herramienta disponible para la pesquisa de cáncer de mama por su probada sensibilidad en determinados grupos de edad15,16 ha mostrado, entre sus desventajas, poca utilidad en el diagnóstico de metástasis axilar, que corresponde con lo encontrado en este estudio, ya que sus proyecciones o vistas aportaron escasos datos sobre el estado axilar, no significativos comparados con los aportes del US o el examen físico lo que hizo que no se tuvieran en cuenta sus informes para evaluar la validez y seguridad de cN axilar.
Bonnema17 introdujo la combinación del US y la citología de la axila para la detección de ganglios axilares metastásicos en pacientes con cáncer de mama. Desde entonces se han obtenido mejores resultados en la sensibilidad y especificidad tanto en la citología obtenida por aguja fina (BAAF: sensibilidad 36 a 100 %8,9 y especificidad 100 %11; como con la realizada con aguja gruesa (BAG: sensibilidad: 52,4 % - 94 % y especificidad: 100 %11,12).
Estos resultados, unido a lo relativamente fácil, inocuo y accesible del US y la BAAF han hecho que muchos centros dedicados a la atención de este tipo de pacientes lo usen en el cáncer localmente avanzado, oculto, con ganglios sospechosos de metástasis por US, o de forma rutinaria en todos los casos de cáncer de mama. En estos casos, el proceder del ganglio centinela que es la forma estándar de tratar la axila actualmente, se evitaría si fuera posible conocer antes de la cirugía la positividad de ganglios metastáticos, con ventajas como: disminución de la anestesia empleada, del tiempo quirúrgico, de los riesgos para el paciente asociados a estos últimos y al uso de contrates para identificar el ganglio centinela, ahorro de recursos incluidos los usados por los patólogos en una biopsia intraoperatoria innecesaria y por tanto disminución de los costos.3,4,8,9,18,19
Los autores consideramos necesario protocolizar el uso de la BAAF axilar ecoguiada como proceder para su estadiamiento clínico. Hasta ahora estos métodos combinados han demostrado ser los de más fácil acceso y mayores ventajas. Podrían así reducirse los estadiamientos por exceso o defecto y lograr un cN más preciso, esencial para llevar a cabo el tratamiento oncoespecífico. ]]>
En la práctica clínica además de la validez es útil conocer la seguridad de la prueba que usamos para el diagnóstico axilar. En nuestras series estuvieron (en los tres casos) determinadas por altas probabilidades de tener ganglios histológicamente afectados cuando se detectaron cN1 o cN2 (VPP mayor de 61 %) y de pacientes con cN0 en los que se confirmó la ausencia de ganglios metastásicos con el examen histológico (VPN mayor de 73 %).
El VPP también se ha determinado, en algunos reportes8,12 de forma independiente o combinada teniendo en cuenta los distintos métodos clínicos usados para el diagnóstico y estadiamiento axilar del cáncer de mama. Se han alcanzado VPP de hasta 96 % con el examen físico y de 100 % con el US, obteniendo siempre los mayores valores cuando se combinaron ambos y más aun si la combinación es del US con citología obtenida por aguja. Nuestros resultados son inferiores a estas altas cifras.
Concordamos con los resultados de series reportadas por diferentes autores entre 1968 y 1996, resumidas en el estudio de Michelle C. Specht y otros.20 Hallaron imperfecciones del examen físico axilar en este período, con VPP que alcanzaron cifras entre 64 % y 82 %, coincidiendo con los VPP de nuestra serie en el INOR y en los centros de conjunto, pero superiores al COTH, a pesar de que consideramos las capacidades del examen físico junto al US. Michelle C. Specht y otros. Se encuentra relación entre la variación del VPP y características como la edad de la paciente y el tamaño del tumor mamario, entre otras. Los falsos positivos estuvieron relacionados con las condiciones más favorables del tumor y los verdaderos positivos con las desfavorables. En este mismo estudio se reportan VPN de 50 % a 63 %, en igual período, nosotros obtuvimos cifras superiores. En las diferencias encontradas pudo influir el tipo de estudio y el momento en que se realizaron.
Concluimos que en ambos centros el estadiamiento clínico axilar realizado con la combinación del examen físico y el US se mostró como una prueba válida y segura en pacientes con carcinoma infiltrante de la mama y cirugía como primer tratamiento.
Sugerimos el uso protocolizado de la BAAF ecoguiada de la axila para aumentar la validez y seguridad de su clasificación clínica. ]]>
Agradecimientos
Al doctor Pedro Díaz Rojas y al licenciado Pablo Bahr Varcárcel por sus valiosos aportes en la realización de los cálculos e interpretación de indicadores estadísticos.
]]>
REFERENCIAS BIBLIOGRÁFICAS
1. Edge SB, Byrd DR, Compton CC. AJCC Cancer Staging Manual. 7ma ed. New York: Springer; 2010.
2. Jaen A, Dueñas M, Sánchez A, Sánchez P. Estadificación y estudio de extensión del cáncer. En: Tratado de Oncología. t 1. Cortés-Funes H, Colomer R. Mallorca: Publicaciones Permanyer; 2009.
3. Sennett A, Mueller JS, Gillian M, Hiroyuki A,. Schmidt RA, Kulkarni K, Newstead C. Axillary Lymph Nodes Suspicious for Breast Cancer Metastasis: Sampling with US guided 14-Gauge Core-Needle BiopsyClinical Experience in 100 Patients. Radiology. 2009:250(1):41-9.
4. Mainiero MB, Cinelli CM, Koelliker SL. Graves TA, Chung MA. Axillary Ultrasound and Fine-Needle Aspiration in the Preoperative Evaluation of the Breast Cancer Patient: An Algorithm Based on Tumor Size and Lymph Node Appearance. Am J Roentgenol. 2010 Nov;195(5):1261-7.
5. Díaz Rojas P. Introducción a la investigación en ciencias de la salud. (CD ROM). La Habana: Escuela Nacional de Salud Pública; 2010.
6. Pita Fernández S, Pértegas Díaz S. Metodología de la Investigación: Pruebas diagnósticas. Atención Primaria en la Red (CD ROM). España: Unidad de Epidemiología Clínica y Bioestadística; 2003. ]]>
7. Molinero LM. Valoración de pruebas diagnósticas. (Internet) (citado 23 nov. 2012). Disponible en: http://www.seh-lelha.org/stat1.htm
8. Haisfield-Wolfe ME, Lange J, Ahuja N, Khouri N, Tsangaris T, Zhang Z, et al. The role of ultrasound-guided Fine-Needle aspiration of axillary nodes in the staging of breast cancer Ajay Jain, MD, MD1. Annals of Surgical Oncology. 15(2):46271.
9. Gilissen F, Oostenbroek R, Storm P, Westenend P. Prevention of futile sentinel node procedures in breast cancer: Ultrasonography of the axilla and fine-needle aspiration cytology are obligatory. Eur J Surg Oncol. 2008 May;34(5):497-500. Epub 2007 Sep 12.
10. Gómez Carballo S, Mar Vernet M del, López Yarto M, Elejabeitia R. Carreras Detección de metástasis ganglionares en el estudio preoperatorio del cáncer de mama. Ginecol y Obst Clínica. 2009;10(3):139-42.
11. Torres Sousa MY. Estadiûcación ganglionar axilar prequirúrgica en el Cáncer de mama: parámetros ecográûcos y biopsia con aguja gruesa ecoguiada. Radiología. 2011;53:544-51.
12. Solon JG, Power C, Al-Azawi D, Duke D, Hill AD. Ultrasound-guided core biopsy: an effective method of detecting axillary nodal metastases. J Am Coll Surg. 2012 Jan;214(1):12-7.
13. Díaz H, Huerto I. Rol actual de la ecografía en el diagnóstico del cáncer de mama. Rev Per Ginecol. 2007;53(1):52-607.
14. Moore A, Hester M, Nan M-W, Brill YM, McGrath P, Wrigh H T, et al. Distinct lymph nodal sonographic characteristics in breast cancer patients at high risk for axillary metastases correlate with the final axillary stage. British Journal of Radiology. 2008;81:630-6.
15. González M P. Imágenes en mama. Estudio por imágenes en pacientes con alto riesgo de cáncer mamario. Rev Chil de Radiol. 2008;14(3):144-50.
16. IaredI W, ShigueokaII DC, Torloni MR, Garozzo Vellón F, Aron Ajzen S, Nagib Atallah A, et al. Comparative evaluation of digital mammography and film mammography: systematic review and meta-analysis. Sao Paulo Med J. 2011;129(4):15-21.
17. Bonnema J, van Geel AN, van Ooijen B, et al. Ultrasound-guided aspiration biopsy for detection of nonpalpable axillary node metastases in breast cancer patients: new diagnostic method. World J Surg. 1997;21:270274.
18. Van Rijk MC, Deurloo E E,. Nieweg OE, Kenneth G, Gilhuijs A, Peterse LJ, et al. Ultrasonography and Fine-Needle Aspiration Cytology Can Spare Breast Cancer Patients Unnecessary Sentinel Lymph Node Biopsy. A of Surgical Oncol. 13(1):31-5.
19. Boughey JC, Moriarty JP, Degnim AC, Gregg MS, Egginton JS, Long KH. Cost Modeling of Preoperative Axillary Ultrasound and Fine-Needle Aspiration to Guide Surgery for Invasive Breast Cancer Ann Surg Oncol. 2010 Apr;17(4):953-8.
20. Specht MC, Fey JV, Borgen PI, Cody HS. Is the clinically positive axilla in breast cancer really a contraindication to sentinel lymph node biopsy? J Am Coll Surg. 2005 Jan;2000(1):10-4. ]]>
Recibido: 13 de junio de 2013.
Aprobado: 11 de agosto de 2013.
Dra. Yamilka Rodríguez Alberteris. Prado 259 entre Miró y Morales Lemus. Holguín, Cuba. CP 80100. Correo electrónico: milky@hvil.hlg.sld.cu ]]>