
El polimetilmetacrilato en la reconstrucción craneofacial
The polymethylmethacrylate in the craniofacial repair
]]>
Pedro Ángel Peñón VivasI, Consuelo Pilar Casanova DíazII, Orlando Guerra CobiánIII
I Especialista de I Grado en Cirugía Maxilofacial. Doctor en Estomatología. Instructor. Hospital Universitario "Miguel Enríquez". Universidad de Ciencias Médicas de La Habana, Cuba.
II Especialista de I Grado en Prótesis Estomatológica. Doctor en Estomatología. Asistente. Hospital Universitario "Miguel Enríquez". Universidad de Ciencias Médicas de La Habana, Cuba.
III Especialista de I Grado en Cirugía Maxilofacial. Doctor en Estomatología. Asistente. Hospital Universitario "Miguel Enríquez". Universidad de Ciencias Médicas de La Habana, Cuba.
RESUMEN
La reconstrucción de defectos craneofaciales constituye un reto para el cirujano maxilofacial. Si bien existe una amplia gama de materiales para la reconstrucción, cada cual tiene ventajas y desventajas además de indicaciones para su utilización. Por lo que nos hemos dado a la tarea de emplear el polimetilmetacrilato como una opción económica y efectiva en la reconstrucción de defectos craneofaciales. Con este objetivo se realizó un estudio descriptivo, retrospectivo, no comparativo, en el Servicio de Cirugía Maxilofacial del Hospital Universitario "Miguel Enríquez" en el periodo comprendido desde enero de 2006 a diciembre de 2008. Se incluyeron un total de 14 pacientes, los cuales recibieron tratamiento quirúrgico para la reconstrucción craneofacial mediante el empleo del polimetilmetacrilato. El mayor número de pacientes que recibieron tratamiento quirúrgico para la reconstrucción craneofacial con polimetilmetacrilato se encontró en el grupo de 16 a 25 años de edad, con un predominio del sexo masculino y mayor afectación de los pacientes de color de piel blanca. En todos los casos estudiados la etiología de la deformidad fue traumática; dentro de ellos el mayor por ciento le correspondió a los accidentes viales, seguido de los causados por violencia. El diagnóstico que predominó fue el de las fracturas orbitomalares de grado IV. El piso de órbita fue la localización o estructura más reconstruida. Se presentaron únicamente como complicaciones, la infección y la colección subcutánea. El polimetilmetacrilato es un material económico y efectivo que permite obtener excelentes resultados estéticos y funcionales en la reconstrucción de defectos craneofaciales adquiridos. ]]>
Palabras clave: Polimetilmetacrilato, reconstrucción cráneofacial.ABSTRACT
The repair of craniofacial defects is a challenge for the maxillofacial surgeon. There are a great range of materials for reconstruction, where each has advantages and disadvantages as well as indications for its use. Polymethylmethacrylate is an economic and effective option in the reconstruction of craniofacial defects. The objective of present paper is to conduct a non-comparative, retrospective and descriptive study in the Maxillofacial Surgery Service of the "Miguel Enriquez" University Hospital from January, 2006 to December, 2008 including a total of 14 patients operated on to repair a craniofacial defect using polymethylmethacrylate. The great number of patients operated on to repair a craniofacial defect using polymethylmethacrylate included the 16-25 age groups. There was predominance of male sex and a great involvement in white patients. In all the study cases the deformity origin was of traumatic origin; where the traffic accidents were the more prevalent ones, followed by those caused by violence. The predominant diagnosis was that of the IV grade orbitomalar fractures being the orbital floor the more repaired structure. The only complications present were the infection and the subcutaneous collection. The polymethylmethacrylate is an economic and effective material allowing obtaining of excellent esthetic and functional results in the repair of acquired craniofacial defects.
Key words: Polymethylmethacrylate, craniofacial repair.
INTRODUCCIÓN
La reconstrucción de defectos craneofaciales constituye un reto para el cirujano maxilofacial. Durante décadas, los investigadores se han dado a la tarea de estudiar los materiales implantológicos que satisfagan las necesidades de reconstrucción, con la finalidad de restablecer la integridad anatómica y funcional de las estructuras dañadas. Sin embargo, los diversos materiales implantológicos o biomateriales, no poseen la capacidad natural de inducir el proceso de regeneración ósea, lo que los hace materiales inertes, biocompatibles y de relleno, que no sustituyen las características de los injertos.1 No obstante, estos se erigen como alternativa casi obligada en muchos de los casos que requieren reconstrucción de defectos óseos, ya sean congénitos o adquiridos como en el caso de traumatismos, secuelas oncológicas e infecciosas.1,2 ]]>
Las técnicas de reconstrucción craneofaciales se remontan a tiempos antiguos. Según estudios arqueológicos, en algunas poblaciones prehistóricas del pacífico sur se utilizaban cocos para reparar defectos craneales y los incas usaban placas de oro. Esta última técnica de emplear el oro fue reintroducida por Falloppio y más tarde por Paré en 1634.3 Fue durante el siglo XX que se alcanzó el mayor desarrollo con los materiales aloplásticos. Se plantea que dentro de los más utilizados se encuentran el polimetilmetacrilato, que se introdujo en 1940, y el titanio.3,4En la actualidad la tendencia con relación a los materiales aloplásticos es que sean cada vez más biocompatibles, por sus características ideales (que no se modifican por los tejidos blandos, no causan reacciones inflamatorias, no producen alergias o hipersensibilidad, son químicamente inertes, no son carcinógenos, son capaces de soportar esfuerzo y tensiones, son esterilizables y pueden fabricarse en la forma deseada).5 A esto se agrega que el material ideal debería ser viable con capacidad de crecimiento y resistencia a la infección, radiolúcido, no conductor del calor, no ionizante, no corrosivo, estable, maleable, económico y con propiedades biomecánicas similares a las del macizo craneofacial.6
En este sentido, dentro de las ventajas del polimetilmetacrilato encontramos que no se requiere donante, es maleable, liviano, fuerte, inerte, radiolúcido, no ferromagnético y estable. Respecto a las desventajas se plantea que presenta poca adherencia, causa reacción titular como colecciones subcutáneas, puede producir efecto de masa en regiones como el reborde orbitario y algunos autores4,6 creen que es más susceptible a infecciones.
Si bien existe una amplia gama de materiales para reconstrucción, cada cual tiene ventajas y desventajas además de indicaciones para su utilización, pero no existe un consenso uniforme para su elección. El avance de la tecnología, como es el caso de los modelos estereolitográficos a escala real, nos permite crear nuevas formas de tratamiento siempre en beneficio del paciente, para lograr que queden como recuerdos lejanos aquellas técnicas que nos impiden versatilidad y no nos ofrecen los resultados estéticos deseados a largo plazo.7-10
Teniendo en cuenta el alto costo de los materiales implantológicos, así como las tecnologías de punta -casi siempre necesarias para su mejor aplicación- se propuso el empleo del polimetilmetacrilato como una opción económica y efectiva en la reconstrucción de defectos craneofaciales. Se tuvo como objetivo describir el efecto de variables sociográficas como edad, sexo y color de la piel, en los pacientes que recibieron tratamiento quirúrgico para la reconstrucción craneofacial con polimetilmetacrilato (PMM), así como precisar la etiología, diagnóstico y estructuras anatómicas reconstruidas en estos pacientes y determinar los principales accidentes transoperatorios y las complicaciones posoperatorias que tuvieron lugar.
MÉTODO
Se realizó un estudio descriptivo, retrospectivo, no comparativo, en el Servicio de Cirugía Maxilofacial del Hospital Universitario "Miguel Enríquez", en el periodo comprendido desde enero de 2006 a diciembre de 2008, de aquellos pacientes que recibieron tratamiento quirúrgico para la reconstrucción craneofacial mediante el empleo del polimetilmetacrilato como material implantológico. El método de obtención de la información fue mediante la revisión de historias clínicas, a partir de las cuales se recolectaron datos relativos a: etiología del defecto, diagnóstico, estructura que se reconstruyó y variables epidemiológicas usuales.
Los pacientes incluidos en el estudio, un total de 14, fueron aquellos intervenidos quirúrgicamente para la reconstrucción anatómica y funcional de sus defectos craneofaciales. Se tomó especial cuidado en la colocación precisa y fijación del implante de PMM. En todos los casos el implante se mantuvo por al menos 30 minutos en una solución antibiótica previa colocación en el sitio receptor. Se tuvieron en cuenta principios quirúrgicos como adecuada asepsia y antisepsia, hemostasia y manipulación cuidadosa de los tejidos. ]]>
RESULTADOS
La tabla 1 muestra la distribución porcentual de los pacientes con reconstrucción craneofacial mediante PMM según etiología y grupos de edad. Se pudo apreciar, el mayor número de pacientes en el grupo de 16 a 25 años con un 35,71 %, mientras que para el resto de los grupos de edades, la distribución fue equitativa. En cuanto a la etiología de los pacientes que requirieron reconstrucción, en todos los casos se debió a traumas craneofaciales, no existieron casos en que la reconstrucción fuera consecuencia de cirugía oncológica o defecto congénito. Dentro de los traumatismos craneofaciales el mayor por ciento le correspondió a los accidentes viales con un 64,29 %, seguido de los casos causados por violencia que comprendió riñas o agresiones, con un 28,57 % y en último lugar, un caso por caída de altura que representó el 7,14 %. En sentido general al evaluar la etiología y grupos de edades, la mejor representatividad la hallamos en pacientes de 16 a 25 años que sufrieron accidentes viales y que se correspondieron con el 28,57 % de la muestra.
En la tabla 2 se recogió la distribución porcentual de los pacientes con reconstrucción craneofacial mediante PMM según etiología y sexo. Se observó que el 92,86 % de los pacientes eran masculinos con un franco predominio de este sexo, pues el sexo femenino estuvo representado por solo una paciente con un 7,14 %, que sufrió un accidente vial.
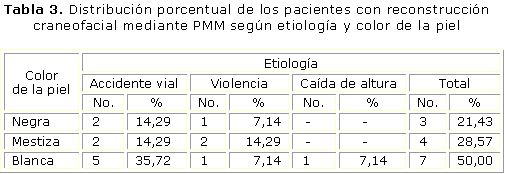
La tabla 3 expresa la distribución porcentual de los pacientes con reconstrucción cráneofacial mediante PMM según etiología y color de la piel. Se confirmó que el 50 % eran blancos y dentro de ellos la etiología que predominó fue la de accidentes viales con un 35,72 %. En segundo lugar se encontraron los pacientes mestizos, que se correspondieron con el 28,57 % y donde existió igual distribución dentro de los accidentes viales y la violencia. En último lugar, los pacientes de color de la piel negra, que constituyeron el 21,43 %, donde predominaron los accidentes viales en relación con la violencia. La caída de altura, como etiología, se presentó en un solo paciente. ]]>
En la tabla 4 se analizó la distribución porcentual de los pacientes con reconstrucción cráneofacial mediante PMM según diagnóstico y etiología. Donde se observó que él diagnóstico que predominó fue el de fracturas órbitomalares de grado IV, según la clasificación de la escuela cubana de cirugía maxilofacial, con el 57,16 % de los pacientes y con una distribución equitativa en cuanto a la etiología por accidentes viales y violencia. En segundo lugar se encontraron los pacientes con diagnóstico de deformidad orbitomalar residual postraumática (RPT) representados por el 14,28 %, que se distribuyeron equitativamente, cada uno con un representante dentro de los accidentes viales y la caída de altura. Los diagnósticos de fracturas Le Fort III, fractura fronto-orbito-naso-etmoidal (FONE), fracturas panfaciales y deformidades frontales; se vieron representados por solo un paciente en cada caso, cuya etiología fueron los accidentes viales.
La tabla 5 expresa la distribución porcentual de los pacientes con reconstrucción craneofacial mediante PMM según diagnóstico y localización o estructura a reconstruir. La misma muestra que para el diagnóstico de fractura orbitomalar grado IV, la localización más frecuente fue el piso de órbita con un 42,86 %, y que fue a su vez de manera general la estructura más reconstruida. En el caso de los dos pacientes con diagnóstico de deformidad orbitomalar, uno requirió reconstrucción del piso de órbita y del reborde infraorbitario (RIO) y en el otro se colocó PMM como implante de camuflaje onlay en la región malar. El paciente con diagnóstico de Le Fort III, necesitó reconstrucción del piso de órbita; en tanto en la paciente con fractura panfacial se reconstruyó pared medial (PM) y piso de órbita. El paciente con fractura FONE requirió reconstrucción de la región frontal, nasal, techo y PM de órbita. En el caso de la deformidad frontal residual postraumática, se colocó el material de implante como onlay en la región frontal.
Respecto a los accidentes transoperatorios y complicaciones posoperatorias ocurridas en los pacientes que requirieron reconstrucción craneofacial mediante PMM, se observó que no ocurrieron accidentes transoperatorios y que solamente tuvieron lugar dos complicaciones, la infección y la colección subcutánea. La infección ocurrió en uno de los pacientes en que se reconstruyó el piso de órbita y el RIO, mientras que la colección subcutánea aconteció en un caso con fractura FONE, donde fueron reconstruidos los huesos frontal, nasal, techo y paredes mediales de las órbitas.
DISCUSIÓN
El material de reconstrucción ideal para defectos craneofaciales debe ser biocompatible, inerte, radiolúcido, no conductor térmico, ni eléctrico o magnético, no corrosivo, estable, maleable, económico, rígido y esterilizable. En sentido general se ha descrito que los materiales más utilizados son el hueso y el PMM.3,6,11-14
Los materiales autógenos como el hueso, poseen muchas ventajas entre las que se encuentran su excelente biocompatibilidad, baja infección y posibilidades de extrusión. Dentro de sus limitaciones se encuentran que potencialmente prolongan el tiempo quirúrgico, su disponibilidad es limitada, tienden a reabsorberse, causan morbilidad del sitio donante y poseen mínima maleabilidad y conformación. La reabsorción ósea puede variar entre un 25 y un 40 % del hueso injertado y constatarse particularmente en la reconstrucción de la eminencia malar en pacientes con síndrome de Treacher Collins y en casos de mentonoplastias de aumento.9,10,14-18 ]]>
El empleo de biomateriales en la reconstrucción facial se ha incrementado. Su popularidad radica entre otras razones en su eficacia, seguridad y disminución del tiempo quirúrgico. Los implantes craneofaciales confeccionados con PMM se han empleado exitosamente por más de 45 años. Dentro de sus ventajas encontramos que no requieren donante, es un material estable, maleable, liviano, fuerte, inerte, radiolúcido, no ferromagnético, no conduce el calor ni la electricidad. Los mismos en sentido general son muy bien tolerados a largo plazo. Permiten buenos resultados estéticos y funcionales, sobre todo en los casos que se requieren altos requisitos de contorno facial donde ofrecen un contorno predecible sin reabsorción. Dentro de sus desventajas se ha planteado que pueden causar reacción tisular, por lo que lo hace más susceptible a las infecciones. Pueden ser fácilmente palpables cuando se encuentran superficialmente y no se adaptan a los cambios que se producen en el esqueleto cráneofacial en crecimiento, lo cual imposibilita su empleo en edades pediátricas.4,6,12,13,16,18-22El empleo de PMM se encuentra dentro del arsenal terapéutico desde hace algún tiempo, y si bien la serie presentada es pequeña, ha sido totalmente coherente con la experiencia internacional encontrada en la literatura. La etiología de los defectos craneofaciales en la mayoría de los trabajos revisados, se debieron a traumatismos y dentro de estos los accidentes viales y la violencia física, ya fuera por riñas o asaltos;3,8 que coincidió con el estudio realizado, en el cual los pacientes que requirieron reconstrucción, en todos los casos se debió a traumatismos. Se encontró la mayor representatividad en los accidentes viales en el grupo de 16 a 25 años. Según la serie de Bryan y otros,23 los accidentes viales se registraron como la causa más frecuente de los traumatismos craneofaciales, con predominio del sexo masculino con una edad promedio de 33,7 años.
En la investigación también existió una prevalencia casi absoluta del sexo masculino, solamente hubo un caso del sexo femenino que sufrió un accidente vial. Lo cual se correspondió con lo reportado por otros autores19,23 que plantearon precisamente una mayor incidencia de traumatismos maxilofaciales en los hombres.
El diagnóstico que predominó en el estudio fue el de las fracturas orbitomalares grado IV, dentro del cual se incluyeron las fracturas selectivas de órbita; etiología que se distribuyó de forma equitativa entre los accidentes viales y la violencia. Es de resaltar que la estructura que con más frecuencia se reconstruyó fue precisamente el piso de órbita. Se planteó que más del 80 % de las fracturas orbitarias involucraron el piso y la pared medial y son causadas en su mayoría por trauma indirecto de alta energía.24,25
La reconstrucción anatómica de toda la órbita es un prerrequisito para una posición y motilidad normal de ojo. Defectos menores de 1 cm² y localizados anteriores al ecuador del globo ocular, no necesitan reparación. Defectos del piso orbitario y la pared medial de tamaño limitado son manejados con membranas reabsorbibles. Mientras que la reconstrucción de grandes defectos requiere materiales estables con el fin de soportar el contenido orbitario y prevenir el riesgo de enoftalmo secundario.26,27
Específicamente para los defectos orbitarios, los procedimientos de reconstrucción craneofacial cumplen, además de restaurar la estética, un objetivo funcional de relevante importancia en la fisiología ocular; lo cual a su vez repercute en la estética facial. La aplicación de mallas reabsorbibles, mallas de titanio o del propio PMM en la reconstrucción orbitaria a partir de modelos estereolitográficos, constituye una técnica novedosa y la opción que mejor asegura la reconstrucción tridimensional de esta estructura; factor clave para la obtención de buenos resultados estéticos y funcionales. Desafortunadamente estos procedimientos de alta tecnología tienen un alto costo, que se encarece aun más en dependencia de la naturaleza del material implantológico.12,13,19,28
Las complicaciones referidas con más frecuencia en la literatura3,4,6 tras el empleo del PMM, fueron la infección y la colección subcutánea, lo cual coincidió con lo hallado en los estudios realizados. En dicha investigación la infección tuvo lugar en uno de los pacientes con un 7,1 % en el que fue reconstruido el piso de órbita y el reborde infraorbitario, mientras que la colección subcutánea aconteció igualmente en un paciente con fractura FONE, donde se requirió la reconstrucción de los huesos frontal, nasal, techo y pared medial de la órbita.
El PMM ha demostrado ser bien tolerado a largo plazo con excelentes resultados funcionales y estéticos, sin que aparezcan efectos adversos como reacciones a cuerpo extraño y con un mínimo de complicaciones.19,29 En la bibliografía consultada se reportaron otras complicaciones como por ejemplo, en las fracturas orbitarias blow-out (selectivas de órbita) donde la pérdida de la visión es probablemente la más indeseable; así como la persistencia de diplopia y enoftalmo, la hipoestesia posoperatoria y el ectropión.3,4,6,30 Algunos autores consideran que los implantes aloplásticos son proclives a la infección y explantación a largo plazo. Según estudios reportados por Jordan y otros31 la incidencia de complicaciones tempranas y tardías varía de un 0,4 % a un 7 %, lo cual diverge con lo hallado en el trabajo realizado donde el por ciento de complicaciones fue mayor, con un 14,3 %.
Con bastante frecuencia, el requisito principal que debe poseer el implante es la resistencia mecánica, mientras que la biocompatibilidad se considera una necesidad secundaria, a pesar de que muchas de las aplicaciones de los biomateriales en el ser humano fracasan finalmente debido a la infección.21-32 En los pacientes en que se utiliza el PMM como material de implante para craneoplastias aisladas, no suelen presentarse infecciones. Aunque el por ciento de infección puede llegar hasta un 23 % en los pacientes en los que se realiza simultáneamente craneoplastia y reconstrucción de las paredes orbitarias o nasales. Otro elemento interesante, es la predisposición a la infección en aquellos sitios donde previamente la misma existía.21,22
En el estudio, el por ciento de infección fue de 7,1 % y correspondió precisamente a la reconstrucción del piso de órbita. Esto se asemeja a lo hallado por Manson y otros22 en un estudio meta-analítico, donde revisó 45 estudios de craneoplastias con PMM, con un rango aproximado de 5 % de infección. ]]>
Según los estudios de Groth y otros19 no se presentaron complicaciones como la infección y extrusión o desplazamiento del implante; aun cuando en 6 de los pacientes existió comunicación con los senos perinasales. Otro punto importante es que en dos de los pacientes de la serie, se habían empleado previamente injertos óseos autólogos, que tuvieron que ser removidos y con lo cual la reconstrucción con PMM fue una alternativa viable para los casos en que fracasaron los injertos óseos. A largo plazo la colocación de implantes orbitarios resultó estable y funcionalmente aceptable con mínimo riesgo de extrusión o infección.La elección del material aloplástico, autólogo o la combinación de los mismos es esencialmente dependiente del tamaño y localización del defecto. Cuando se realiza una adecuada reconstrucción, las complicaciones de la reconstrucción orbitarias no tienen relación con el material, como fue demostrado por Ellis y Tan.33 Es difícil atribuir muchas de las complicaciones únicamente al material de implante en sí mismo. En la tasa de complicaciones pueden influir otros muchos factores, como las técnicas quirúrgicas, diferencias en la flora y respuesta del hospedero. Dentro de las técnicas quirúrgicas se pudieran considerar el empleo de antibióticos, las técnicas de asepsia y antisepsia y el método de fijación de implante.21
Se concluyó con el estudio realizado que el mayor número de pacientes que recibieron tratamiento quirúrgico para la reconstrucción craneofacial con polimetilmetacrilato se encontró en el grupo de 16 a 25 años de edad. Con existencia de predominio casi absoluto del sexo masculino sobre el femenino, con una mayor afectación de los pacientes de color de la piel blanca. En todos los casos estudiados la etiología de la deformidad fue traumática; dentro de ellos el mayor por ciento le correspondió a los accidentes viales, seguido de los causados por violencia. El diagnóstico que predominó fue el de las fracturas orbitomalares de grado IV, y el piso de órbita fue la localización o estructura más reconstruida. No ocurrieron accidentes transoperatorios y solamente se presentaron dos complicaciones que fueron la infección y la colección subcutánea. Se demostró que el polimetilmetacrilato es un material económico y efectivo que permite obtener excelentes resultados estéticos y funcionales en la reconstrucción de defectos cráneofaciales adquiridos.
REFERENCIAS BIBLIOGRÁFICAS
1. Soto S, Texis M. Injertos óseos: una alternativa efectiva y actual para la reconstrucción del complejo cráneofacial. Rev Cubana Estomatol. 2005;42(1).
2. Artico M, Ferrante I, Pastore FS, Ramundo EO, Cantarelli D, Scopelliti D, et al. Bone autografting of the calvaria and craneofacial skeleton: historical background, surgical results in a series of 15 patients, and review of the literature. Surg neurol. 2003;60:71-9. ]]>
3. Spaho N, Hasdeu S, Kitroser M. Craneoplastias. Presentación de una serie de casos. Rev Argent Neuroc. 2005;19:185-8.
4. Sanan A, Haines S. Repairing holes in the head: a history of cranioplasty. Neurroosurgery. 1997;40:588-603.
5. Roa TT. Materiales inertes. En Coiffman F. Texto de Cirugía Plástica, Reconstructiva y Estética. Barcelona: Salvat Editores. 1986;1:805-8.
6. Iwama T, Yamada J, Imai Shinoda J, Funakoshi S. The use of frozen autogenous bone flaps in delayed cranioplasty revisited. Neurosurgery. 2003;52:591-6.
7. Vila Morales D, Leyva Mastrapa T, Alonso Fernández L. Aportes y modificaciones de técnicas quirúrgicas en cirugía craneofacial pediátrica. Revista Cubana Estomatol. 2010;47(3). ]]>
8. Picco MI, López M, Lara E. Reconstrucción de hueso malar mediante injerto de calota. Revista Asociación Dental Mexicana. 1999;44(2):76-9.
9. Gosain AK, Chim H, Arneja JS. Application-specific selection of biomaterials for pediatric craniofacial reconstruction: developing a rational approach to guide clinical use. Plast Reconstr Surg. 2009;123(1):319-30.
10. Chim H, Gosain AK. Biomaterials in craniofacial surgery: experimental studies and clinical application. J Craniofac Surg. 2009;20(1):29-33.
11. Eppley L, Barry MD, Prevel C. Nonmetalic fixation in traumatic midfacial fractures. The Journal of Craniofacial Surgery. 1997;8(2):103-9.
12. Greenberg BM, Scheneider SJ. Alloplastic reconstruction of large cranio-orbital defects: a comparative evaluation. Ann Plast Surg. 2005;55:43-51. ]]>
13. Chiarini L, Figurelli S, Pollastri G. Cranioplasty using acrylic material: a new technical procedure. J Craniomaxilofac Surg. 2004;32:5-9.
14. Wolfe SA. Frontal cranioplasty: risk factors and choice of cranial vault reconstructive material. Plast Reconstr Surg. 1986;77:901.
15. Taub PJ, Rudkin GH, Clearihue WJ, Miller TA. Prefabricated alloplastic implants for cranial defects. Plast reconstr Surg. 2003;111:1233-40.
16. Janecka IP. New recostructive technologies in skull base surgery: role of titanium mesh and porous polyethylene. Arch Otolaryngol Head Neck Surg. 2000;126:396-401.
17. Gosain AK, Riordan PA, Song L, Amarante MT, Kalantarian B, Nagy PG, et al. A 1-year study of hydroxyapatite-derived biomaterials in an adult sheep model: III. Comparison with autogenous bone graft for facial augmentation. Plast Reconstr Surg 2005;116(4):1044-52. ]]>
18. Gosain AK, Persing JA. Biomaterials in the face: benefits and risks. J Craniofac Surg. 1999;10:404.
19. Groth MJ, Bhatnagar A, Clearihue WJ. Long-term efficacy of biomodeled polymethyl methacrylate implants for orbitofacial defects. Arch Facial Plast Surg. 2006;8(6):381-9.
20. Steinhauser EW, Hardt N. Secondary reconstruction of cranial defects. J Maxilofac Surg. 1977;5:192-8.
21. Bos R, Busscher HJ. Biomateriales en cirugía cráneomaxilofacial. En: Ward P, Eppley BL, Schmelzeisen R. Traumatismos maxilofaciales y reconstrucción facial estética. Madrid: Elsevier. 2005;30:579-88.
22. Manson PN, Crawley WA, Hoopes JE. Frontal cranioplasty: risk factors and choice of cranial vault reconstructive material. Plast Reconstr Surg. 1986;77:888. ]]>
23. Bryan R, Dierks E, Brar P. A protocol for the management of frontal sinus fractures emphasizing sinus preservation. Journal of Oral and Maxillofacial Surgery. 2007;65(5):825-39.
24. Haug RH, Van Sickels JE, Jenkins WS. Demographics and treatment options for orbital roof fractures. Oral Surg. 2002;93:238-46.
25. Shere JL, Boolee JR, Holtel MR, Amoroso PJ. An analysis of 3599 midfacial and 1141 orbital blowout fractures among 4426 United States army soldiers, 1980-2000. Otolaryngol Head Neck Surg. 2004;164-70.
26. Dietz A, Ziegler CM, Dacho A, Althof F. Effectiveness of a new perforated 0.15 mm poly-p-dioxanon-foil versus titanium-dinamic mesh in reconstruction of the orbital floor. J Craniomaxillofac surg. 2001;29:82-8.
27. Potter JK, Ellis E. Biomaterials for reconstruction of the internal orbit. J Oral Maxillofac Surg. 2004;62:1280-97. ]]>
28. Bell RB, Kindsfater CS. The use of biodegradable plates and screws to stabilize facial fractures. J Oral Maxillofac Surg. 2006;64:31-9.
29. Luparello D, Bruschi S, Verna G. Cranioplasty with polymethylmethacrylate: the clinico-statistical considerations. Minerva Chir. 1998;53:575-9.
30. Mathog RN. Atlas of craneofacial trauma. Baltimore: WD Saunders; 1992. p. 287-302.
31. Jordan DR, Onge PS, Anderson RL, Patrinely JR, Nerad JA. Complications associated with alloplastic implants used in orbital fracture repair. Ophthalmology. 1992;99:1600-8.
32. Mauriello JA, Hargrave S, Yee S, Mostafavi R, Kapila R. Infection after insertion of alloplastic orbital floor implants. Am J Ophthalmol. 1994;117(2):246-52. ]]>
33. Ellis E, Tan Y. Assessment of internal orbital reconstructions for pure blowout fractures: cranial bone grafts versus titanium mesh. J Oral Maxillofac Surg. 2003;61:442-53.
Recibido: 14 de enero de 2011.
Aprobado. 27 de enero de 2011.
]]>
Dr. Pedro Angel Peñón Vivas. E-mail: pedropv@infomed.sld.cu ]]>