Instituto de Cardiología y Cirugía Cardiovascular
Dr. Amaury Flores Sánchez,1 Dr. C. Luis Roberto Llerena Rojas,2 Dr. Lorenzo Llerena Rojas,3 Lic. María Beatriz Cabalé Vilariño4
La hipertensión arterial es un factor de riesgo coronario que constituye un problema de salud mundial. En Cuba es alta su prevalencia en pacientes a quienes se les ha aplicado coronariografía y según otros estudios, los procesos cardíacos posteriores a una angioplastia coronaria exitosa son más frecuentes en hipertensos. Se realizó un estudio prospectivo para precisar las características de pacientes hipertensos con ACTP y la probabilidad de procesos cardíacos en los 6 meses siguientes a una ACTP exitosa, los pacientes no hipertensos tratados en el mismo período constituyeron el grupo control. Se estudiaron 248 pacientes. Se observó una tendencia a la asociación de la HTA con la diabetes y la dislipidemia. Se comprobó que en el grupo HTA predominó la enfermedad de múltiples vasos y que la estenosis del tronco de la coronaria izquierda fue más frecuente. Se comprobó probabilidad de complicaciones en los 6 meses de 83 % en no HTA y 81 % en HTA. Se apreció asociación de HTA con DM y dislipidemia. La HTA y la DM frecuentemente coexisten, con una prevalencia de HTA en los diabéticos. Aquellos con control de cifras tensionales limitan el daño mecánico sobre la vasculatura, lo que explicaría la no existencia de diferencia posACTP entre los grupos. En los hipertensos predominó la angina estable sobre la angina inestable aguda, y esto expresa cierta estabilidad de la placa aterosclerótica o que puede ser un factor determinante adicional para que no existiera diferencia entre grupos en su evolución posACTP. Se observó alta incidencia de HTA. Se concluyó que a pesar de que los pacientes con HTA constituyeron un grupo de mayor riesgo, no hubo diferencias en la ocurrencia de complicaciones entre los grupos con HTA y sin esta.
Palabras clave: Angioplastia coronaria, hipertensión arterial, cardiología intervencionista.
En nuestro Centro se realiza la angioplastia coronaria por vía transluminal percutánea (ACTP) desde el año 1985 y estas se han incrementado considerablemente en los últimos años. La hipertensión arterial (HTA) es una entidad y un factor de riesgo (FR) coronario y constituye un problema de salud mundial. En Cuba es alta su prevalencia sobre todo en los pacientes a los que se les ha aplicaado coronariografía y según estudios de otros países, las complicaciones cardíacas posteriores a una ACTP exitosa son más frecuentes en hipertensos.1,2 La edad, género masculino, DM, HTA, insuficiencia cardíaca, número de vasos coronarios estenosados y antecedentes de IAM son predictores de muerte en los 10 años posteriores a la realización de la ACTP. Es posible, por tanto, identificar a los pacientes con peor pronóstico después de la ACTP de acuerdo con parámetros clínicos y angiográficos. En Cuba no se han realizado investigaciones al respecto. Se pretende, con este trabajo, precisar las características clínicas, angiográficas de los pacientes hipertensos tratados con ACTP y resultado exitoso, así como la evolución durante los primeros 6 meses posACTP de estos pacientes.
Se realizó un estudio prospectivo, observacional de los pacientes hipertensos tratados con ACTP exitosa en el ICCCV entre diciembre de 2002 y octubre de 2003. El grupo de estudio estuvo constituido por los sujetos que padecen de HTA y el grupo control, por los no hipertensos a los que se les realizó ACTP exitosa durante el período de este trabajo. Se conoció la evolución de los pacientes incluidos en el estudio en sus 3 etapas (pre-ACTP, ACTP, y pos-ACTP), todos del Instituto de Cardiología y Cirugía Cardiovascular. Se incluyeron en el estudio todos los pacientes no revascularizados previamente ni por ACTP ni por cirugía y resultado inmediato exitoso. Los datos durante la fase pre-ACTP y ACTP fueron recogidos en el momento de realizarse el proceder. Se analizaron características demográficas, clínicas y angiográficas. En dicho momento se estableció una relación médico-paciente adecuada que permitió seguir la evolución del mismo ya fuese en la consulta externa, por entrevista telefónica o correo con el paciente, familiares o ambos y también con el médico de asistencia que nos permitió conocer la evolución pos-ACTP durante 6 meses. Se confeccionó una planilla de registro para la recogida de datos.
Las variables categóricas se expresaron en porcentaje y las continuas en valores de la media ± desviación estándar. Para conocer las diferencias entre ambos grupos se aplicó la prueba de chi cuadrado o la exacta de Fisher y la “t” de Student de acuerdo con las características de las variables. Para conocer la probabilidad de supervivencia sin complicaciones cardíacas se aplicó la prueba de Kaplan Meier. Se consideró significativo un valor de p<0,05.
Cumplieron los requisitos de inclusión 248 pacientes; 149(60 %) de ellos hipertensos y 99(40 %) no hipertensos. No hubo diferencias entre las características demográficas y clínicas entre ambos grupos, aunque se observó una gran tendencia al predominio de DM y dislipidemia en el grupo de pacientes con HTA y una tendencia menor a mayor número de obesos en este grupo (tabla 1).
Tabla 1. Características demográficas y clínicas de la población estudiada
]]>| HTA (n = 149) | no HTA (n = 99) | P | |
| Edad | 57 ± 8 n (%) | 57 ± 89 n (%) | ]]> 0,9 |
| Género M/F (%) | (70,4/29,5) | (79,7/20,2) | 0,1 |
| Disipidemias | 41 (27,5) | 16 (16,1) | 0,05 |
| ]]> Diabetes mellitus | 30 (20,1) | 10 (10,1) | 0,05 |
| Tabaquismo | 75 (50,3) | 47 (47,4) | 0,7 |
| Obesidad | 26 (17,4) | ]]> 9 (9,1) | 0,09 |
| Angina estable | 91 (61,0) | 55 (55,0) | |
| Angina inestable | 50 (33,5) | 33 (33,3) | |
| ]]> IMA | 7 (4,6) | 8 (8,0) | 0,4 |
| Antecedentes IMA | 64 (42,9) | 46 (46,4) | 0,6 |
IMA: Infarto agudo de miocardio. HTA: Hipertensión arterial.
Al analizar el diagnóstico, en el momento de realizar la ACTP no existió diferencia de porcentaje en cuanto a la presencia de angina estable, angina inestable, e IMA. En cuanto a la severidad de la enfermedad arterial coronaria hubo un mayor número de pacientes hipertensos con enfermedad de 2 y 3 vasos, con diferencia significativa. No se observó diferencia en la EMI inicial entre los hipertensos (49,1 ± 23,3) y no hipertensos (49,0 ± 22,2).
]]> En relación con la localización de las estenosis coronarias significativas (ECS) entre los 2 grupos es llamativo que las 6 ECS del TCI se corresponden con pacientes hipertensos. En este grupo también fueron mayores las lesiones en la DA y CD, no así de la CX, que predominó en el grupo sin HTA (tabla 2). Solo se realizaron 8 ACTP con carácter urgente (3,25 % de la población total), 3 en hipertensos (2 %) y 5 en no hipertensos (5 %). En 222 pacientes se implantaron stents, 135 en hipertensos (90,6 %) y 87 en no hipertensos (87,8 %), en algunos pacientes más de uno. El resto de los pacientes fueron tratado mediante ACTP con balón (26 pacientes). La revascularización fue mayor en el TCI y CD en el grupo con HTA y en el grupo sin HTA en la DA y CX (tabla 3).Tabla 2. Características angiográficas de pacientes hipertensos y normotensos. Localización de estenosis significativa
| Localización | HTA (n = 149) | no HTA (n = 99) | P |
| n (%) | n (%) | ||
| ]]> Tronco de la coronaria izquierda | 6 (4,02) | 0 (0) | |
| Descendente anterior | 109 (73,1) | 65 (65,6) | |
| Circunfleja | 58 (38,9) | ]]> 46 (46,4) | |
| Coronaria derecha | 75 (50,3) | 33 (33,3) | 0,05 |
Tabla 3. Características del proceder según la arteria revascularizada
| Arteria revascularizada | HTA (n = 149) | ]]> no HTA (n = 99) | P |
| n (%) | n (%) | ||
| TCI | 6 (4) | 0 (0) | |
| DA | ]]> 71 (47,6) | 55 (55,5) | |
| CX | 34 (22,8) | 29 (29,2) | |
| CD | 54 (36,2) | 23 (23,2) | ]]> 0,03 |
Se logró revascularizar todas las arterias con ECS en 78 (52,3 %) de pacientes con HTA y en 50 (50,5 %) de pacientes sin HTA (p=ns). En concordancia con el grado de revascularización, la EMI residual tanto en pacientes con HTA y sin HTA tampoco arrojó diferencias significativas (12,6,6 ± 17,1 y 11,5 ± 18,8), respectivamente.
En la tabla 4 aparece el número total de procesos, 44 en total y su período de aparición. De estos, tan solo 4 (1%) son intrahospitalarios. Obtuvimos un mayor número de los mismos en los últimos 3 meses.
Tabla 4. Total de complicaciones y su período de aparición
| Complicaciones | < 1 mes | 1 - 3 meses | 3 - 4 meses | n (%) |
| ]]> Muerte | 0 | 0 | 1 | 1 (0,4) |
| Infarto agudo de miocardio | 0 | 1 | 1 | 2 (0,8) |
| ]]> Revascularización por ACTP | 1 | 10 | 12 | 23 (9,2) |
| Revascularización por cirugía | 1 | 0 | 1 | 2 (0,8) |
| ]]> Arritmias | 0 | 1 | 1 | 2 (0,8) |
| Angina inestable aguda | 0 | 5 | 6 | 11 (4,4) |
| ]]> Ictus cerebral | 1 | 0 | 0 | 1 (0,4) |
| Hematoma | 1 | 0 | 0 | 1 (0,4) |
| ]]> Sepsis (estafilococo) | 1 | 0 | 0 | 1 (0,4) |
| Total | 5 | 17 | 21 | 44 (17,7) |
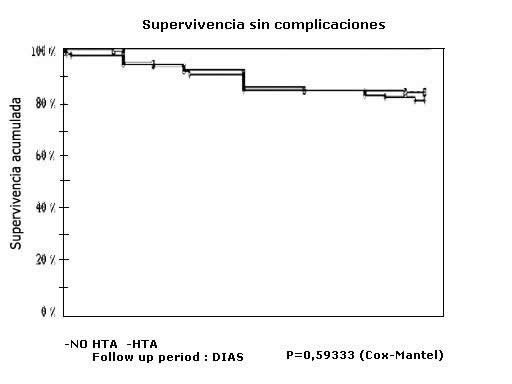
En la figura aparece la probabilidad de supervivencia sin complicaciones de pacientes con HTA y sin esta, que fue similar en ambos grupos.
Fig. Supervivencia en ausencia de complicaciones para la población estudiada.
No identificamos características clínica, demográfica o angiográfica que estuvieran asociadas con procesos clínicos adversos en la población estudiada durante los 6 meses iniciales posACTP (tabla 5).
Tabla 5. Análisis de las características demográficas, clínicas y angiográficas en relación
con procesos clínicos adversos durante los 6 meses iniciales
| Características | Procesos clínicos ]]>
n (%) | No procesos n (%) | P |
| Edad > = 60 | 17 (38,6) | 88 (43) | 0,7 |
| Género masculino | 31 (70,4) | ]]> 158 (77,4) | 0,4 |
| Hipertensión arterial | 28 (63,6) | 121 (59,3) | 0,7 |
| Tabaquismo | 20 (45) | 103 (50,4) | 0,6 |
| ]]> Diabetes mellitus | 11 (25) | 29 (14,2) | 0,1 |
| Dislipidemia | 12 (27,2) | 46 (22,5) | 0,6 |
| Antecedentes de IAM | 20 (45,4) | ]]> 88 (43,1) | 0,9 |
| Enfermedad multivaso | 24 (54,5) | 125 (61,2) | 0,5 |
| EMI > = 50 | 31 (70,4) | 118 (57,8) | 0,1 |
| ]]> ACTP balón | 4 (9) | 22 (10,7) | 0,9 |
| Revascularización parcial | 23 (52,2) | 89 (40,1) | 0,3 |
Existe una alta incidencia de HTA en los pacientes estudiados en el período de diciembre del 2002 a octubre del 2003. Se trata de una población de alto riesgo, ya que el 40 % presentaba SCA y el 43 % presentaba antecedentes de IMA, además del predominio de enfermedad coronaria multivaso.
Es notorio el predominio del género masculino en ambos grupos. Esto se explica por la existencia de la protección estrogénica de la mujer en etapa premenopáusica, lo que está en concordancia con lo expresado en la literatura internacional. Se aprecia asociación de HTA con DM (20,1 %) y dislipidemia (27,5 %), con gran tendencia a la significación estadística. La HTA y la DM frecuentemente coexisten, con una prevalencia de HTA en los diabéticos al menos el doble que en los no diabéticos.3
]]> Desde el punto de vista angiográfico, los pacientes hipertensos presentaron predominio de las lesiones estenóticas en la mayoría de las arterias epicárdicas, principalmente en la DA y en la CD; mientras que la estenosis en la arteria CX se aprecia con más frecuencia en los normotensos (tabla 2). También se apreció predominio significativo de enfermedad multivaso en los hipertensos. En los trabajos revisados no pudimos encontrar una posible explicación para estos hallazgos angiográficos, máxime cuando en la mayoría de los mismos no se estudia la relación entre HTA y la angiografía de las lesiones coronarias.La probabilidad de supervivencia sin ningún tipo de complicación fue alta, superior al 85 %. No encontramos diferencia entre los grupos de hipertensos y nornotensos en cuanto a la aparición de complicaciones de cualquier tipo ni isquémicos.
En el estudio basado en el registro ROSETTA, los hipertensos presentaron mayor número de complicaciones. Como es el estudio más reciente similar al nuestro, señalaremos algunas diferencias que permiten analizar la razón de los diferentes resultados y que algunas de ellas constituyen limitaciones a nuestro estudio.2
El estudio basado en el registro ROSETTA es multicéntrico, con una muestra que triplica la nuestra y con diferentes criterios de inclusión.
En ninguno de los 2 estudios se precisó la severidad, el tiempo de evolución de la HTA, la presencia de hipertrofia ventricular izquierda (HVI) determinada por ecocardiografía por lo que algunos de los resultados podrían estar relacionados con estos factores. Esto pudiera explicar que si predominaran los hipertensos recientes o ligeros los resultados hubieran sido diferentes. En sentido contrario, si predominaran los hipertensos de larga fecha de evolución o severos, existirían mayores posibilidades de daño de órganos diana y sobre todo de disfunción endotelial (proceso fundamental que relaciona HTA y reestenosis).1,2
Otra limitante de nuestro trabajo es que no conocemos si los hipertensos estaban controlados o no, si estaban medicados y qué medicamentos tenían indicado. En cuanto al control de la HTA, es obvio que aquellos con control de cifras tensionales limitan el daño mecánico sobre la vasculatura. El uso de inhibidores de la enzima de conversión de angiotensina, betabloqueadores, aspirina, estatinas, limitan los efectos adversos cardiovasculares, por lo que puede influir su uso. En el caso particular de las estatinas, las últimas investigaciones demuestran que la administración a largo plazo de estos medicamentos reducen los procesos coronarios mayores al disminuir los niveles lipídicos, teniendo además efectos favorables en la adhesión plaquetaria, trombosis, función endotelial, estabilidad de la placa e inflamación dentro de la pared del vaso y en la microvasculatura. Las estatinas han demostrado estar asociadas por los efectos anteriores a una mejoría significativa en la mortalidad a corto y mediano plazo posACTP.4,5
En cuanto a la asociación de otros FR de enfermedad cardiovascular a la HTA, en el estudio ROSETTA, a diferencia del nuestro, hay un fuerte predomino de hipertensos diabéticos. En numerosos estudios internacionales de reciente publicación queda demostrado que, a pesar de los avances terapéuticos, el pronóstico posACTP de los pacientes diabéticos, aunque ha mejorado, todavía es peor, respecto a los no diabéticos, con grandes probabilidades de revascularizaciones repetidas y muerte.3,6-8 Por tanto, explicaría la no existencia de diferencia posACTP en nuestros resultados al no existir un predominio importante de diabéticos en la población general y en los hipertensos.
En cuanto al género, en nuestro estudio, el 10 % mayor de mujeres en el grupo de HTA respecto al no HTA no resultó en una diferencia con significación estadística. En la mujer posmenopáusica es más factible la aparición de complicaciones por la pérdida de la protección estrogénica. En investigaciones recientes se conoce además que las mujeres con enfermedad coronaria prematura tienen un perfil de factores de riesgo distinto respecto al hombre con predominio de la DM, hipercolesterolemia, y mayor riesgo de desarrollar complicaciones vasculares e isquémicas posACTP. Por lo que es posible que una menor incidencia de procesos en nuestro estudio se deba al menor predominio de mujeres hipertensas, respecto a otros estudios previos.9
La edad de nuestra población en general y en los hipertensos no es superior a los 60 años, por lo que la influencia de dicho FR no fue determinante en nuestra casuística.
El diagnóstico que motivó la realización de la ACTP nos permitió conocer el estado de la enfermedad coronaria en dicho momento. En nuestros pacientes, y sobretodo en los hipertensos, predominó la angina estable sobre la angina inestable aguda, y esto expresa cierta estabilidad de la placa aterosclerótica o que puede ser un factor determinante adicional para que en nuestro estudio no existiera diferencia entre hipertensos y normotensos en su evolución posACTP.10
]]> Nosotros excluimos a los pacientes con revascularización previa, ya sea por cirugía o por ACTP de nuestro estudio, dado que son predictores de procesos clínicos adversos, expresan enfermedad multivaso, lesiones difusas, que es comprensible que deban tener una evolución peor, por lo que podría ser otro factor que incidiera en la menor presencia de complicaciones posACTP en nuestros pacientes hipertensos.11La HTA puede simular síndromes coronarios agudos (cardiopatía hipertensiva), de tal manera, la hipertensión y la hipertrofia ventricular izquierda representan predictores independientes de repetición de estudios angiográficos no planificados en pacientes con ACTP exitosa. En nuestros pacientes pudimos apreciar no pocos pacientes a los cuales se les realizó coronariografía posACTP, con stents permeables y ninguna lesión coronaria responsable del angor. Por lo anteriormente expuesto, existe la posibilidad que muchas de las coronariografías que se realizaron en el estudio ROSETTA en los 6 meses posACTP y que se cuantificaron como complicaciones clínicas adversas estuviesen relacionadas con el efecto de la HTA e HVI.12
En conclusión, no encontramos diferencia entre los grupos de hipertensos y no hipertensos respecto a la asociación con otros FR, aunque en los pacientes hipertensos hay asociación con dislipidemia y DM con tendencia a la significación estadística. La extensión de las lesiones coronarias fue más severa en los pacientes con HTA, fueron frecuentes la enfermedad multivaso, lesiones en TCI, DA y CD. A pesar de las características clínicas y angiográficas entre los pacientes con HTA y sin esta, la mortalidad fue ínfima en la población estudiada. La probabilidad de supervivencia en ambos grupos sin ningún tipo de complicación fue similar y superior al 81 % en los 6 meses siguientes a la ACTP. La HTA no estuvo asociada con mayor número de procesos clínicos adversos en el período estudiado.
Arterial hypertension is a coronary risk factor that constitutes a world health problem. In Cuba, its prevalence is high among patients who have undergone coronariography and, according to other studies, the heart processes after a successful coronary angioplasty are more frequent in the hypertensive. A prospective study was conducted to determine the characteristics of the hypertensive patients with PTCA and the probability of heart processes in the 6 months after a successful PTCA. The non-hypertensive patients treated in the same period were included in the control group. 248 patients were studied. It was observed a trend towards the association of arterial hypertension with diabetes and dyslipidemia. In the group with arterial hypertension, it was proved the predominance of the multiple vessel disease and that stenosis of the left coronary trunk was more frequent. The probability of complications in the following 6 months was confirmed in 83 % of the non-hypertensive and in 81 % of the hypertensive. It was observed the association of arterial hypertension with diabetes and dyslipidemia. Arterial hypertension and diabetes mellitus frequently coexist, with a prevalence of arterial hypertension in the diabetic. Those with blood pressure figures under control limit the mechanical damage on the vasculature, which would explain the non-existance of post PTCA difference among the groups. Stable angina prevailed over acute unstable angina in the hypertensive, and it expresses certain stability of the atherosclerotic plaque, or it may be also an additional determining factor, so that there would be no difference among the groups in their postPTCA evolution. There was a high incidence of arterial hypertension. It was concluded that in spite of the fact that the patients with arterial hypertension were a higher risk group, there were no differences in the occurrence of complications between the groups with arterial hypertension and those without it.
Key words: Coronary angioplasty, arterial hypertension, intervention cardiology.
1. Menrice T, Vallet B, Bauters C, Dupuis B, Lablanche JM, Bertrand ME. Role of endotethelial cells in restenosis after coronary angioplasty. Fundam Clin Pharmacol. 1996;10(3):234-42.
2. Tsang J, Sheppard R, Hou MK. Six-month outcomes of percutaneous transluminal coronary angioplasty in hypertensive patients: Results from the ROSETTA registry. Ame Heart Jl. 2002;143(1):124-9.
3. Halon DA, Merdler A, Flugelman MY, Shifroni G, Khader N, Shiran A, et al. Importance of Diabetes mellitus and systemic hypertension rather than completeness of revascularization in determining long-term outcome after coronary ballon angioplasty ( the LDCMC registry). Lady Davis Carmel Medical Center. Am J Cardiol. 1998; 82(5):547-53.
4. Herrmann HC. Prevention of cardiovascular events after percutaneous coronary intervention. New Engl J Med. 2004;350(26):2708-10.
5. Beerkenboom G. Bradykinin and the therapeutic actions of angiotensin-converting enzime inhibitors. Am J Cardiol. 1998;82:11-3S.
6. Morgan KP, Kapur A, Beatt KJ. Anatomy of coronary disease in diabetic patients: an explanation for poorer outcomes after percutaneous coronary intervention and potencial target for intervention. Heart. 2004;9:732-38.
7. Grossman E, Messerli FH. Diabetic and hypertensive heart disease. Ann Intern Med. 1996;125:304-10.
8. Kato J, Aihara A, Kikuya M, Matsubara M, Ohta M, Ohkubo T, et al. Risk factors and predictors of coronary arterial lesions in Japanese Hypertensive patients Hypertens Res 2001;24:3-11.
9. Lansky AJ, Mehran R, Dangas G. Comparison of differences in outcome after percutaneous coronary intervention in men versus women < 40 years of age. Am J Ardiol. 2004;93(7):916-9.
10. Heidland UE, Michel CJ, Aktug O, Heintzen MP, Strauer BE. Determinants of long term follow-up after stents implantation in acute myocardial infarction. Z Kardiol. 2002;91:905-12.
11. Mock MB, Ringquist J, Fisher LD. Survival of medically treated patients in the Coronary Artery Surgery Study (CASS) registry. Circulation. 1982;66:562-8.
12. Scholten C, Schemper M, Probst P. Predictors of early reangiography within 30 days after coronary stenti. Can J Cardiology. 2003;19(13):1503-8.
Recibido: 19 de octubre de 2005. Aprobado: 15 de diciembre de 2005.
Dr. Amaury Flores Sánchez. Instituto Nacional de Cardiología y Cirugía Cardiovascular, calle 17 y A, El Vedado, Ciudad de La Habana, Cuba.
1Especialista de I Grado en Cardiología. ]]>
2Especialista de II Grado en Cardiología. Profesor Auxiliar.
3Doctor en Ciencias Médicas. Especialista de II Grado en Radiología. Profesor Consultante.
4Licenciada en Biología.