TRABAJOS ORIGINALES
La glucemia de ayuno como indicador pronóstico durante las complicaciones macrovasculares agudas
Fasting glycemia as a prognostic indicator during the acute macrovascular complications
]]>
Dr. Emilio Buchaca Faxas, Dr. Freddy Castillo Carrillo, Dr. Lays Rodríguez Amador, Dr. Francisco Fernández Valdés, Dr. Sergio Bermúdez Rojas, Dra. Ángela Gutiérrez Rojas, Dr. Claudio Scherle Matamoros, Dr. Orlando Álvarez ToledoHospital Clínicoquirúrgico "Hermanos Ameijeiras", La Habana, Cuba.
RESUMEN
Introducción: Con la intención de evaluar la influencia de la hiperglucemia en la evolución de pacientes con accidentes macrovasculares agudos se estudiaron 73 personas hospitalizadas con síndrome coronario agudo o accidente cerebrovascular, independientemente de su condición de padecer diabetes mellitus (21,9 %) o no.
Métodos: Se registraron complicaciones tempranas (vasculares, sépticas y muerte) y se determinó la glucemia al ingreso, de ayuno y posprandial, así como la hemoglobina glucosilada (HbA1c). Se calcularon las medias de cada determinación y se compararon los grupos de pacientes complicados con aquellos que evolucionaron satisfactoriamente.
Resultados: Se halló que solo la glucemia de ayuno se asoció con un peor pronóstico (p=0,004), lo que no se confirmó con el resto del perfil glucémico ni con la HbA1c (p=0,25), aún cuando todos los promedios fueron superiores en el grupo de pacientes complicados. El perfil lipídico tampoco se asoció con las complicaciones posteriores a un proceso macrovascular.
Conclusiones: La hiperglucemia de ayuno, en rango diabético, se asoció con una evolución desfavorable en el grupo de pacientes estudiados.
]]>
Palabra clave: Hiperglucemia, proceso macrovascular agudo, complicaciones inmediatas.ABSTRACT
Introduction: To assess the influence of hyperglycemia on the course of patients with acute macrovascular accidents, 73 patients admitted due to acute coronary syndrome or cerebrovascular accident were studied, independently of its diabetes mellitus (21,9%) or not.
Methods: There were early complications (vascular, septic and death); authors determined the presence of glycemia at admission, fasting and postprandial, as well as the glycosylated hemoglobin (HbA1c). The means of each determination were estimated and the groups of patients complicated were compared with a satisfactory evolution.
Results: There was found that fasting glycemia was associated with the worse prognosis (p = 0,004) even though all averages were higher in the complicated patients group. The lipid profile was not associated with complications after a macrovascular process.
Conclusions: Fasting hypoglycemia, in diabetes rank was associated with a unfavourable course in the group of study patients.
Key words: Hyperglycemia, acute macrovascular process, immediate complications.
INTRODUCCIÓN ]]>
La hiperglucemia que caracteriza a la diabetes mellitus (DM) se relaciona directamente con complicaciones derivadas de la afectación de la microcirculación.1 El tratamiento intensivo de los niveles de glucemia ha reducido o prevenido el desarrollo de dichas complicaciones, en personas con DM tipos 1 y 2.2En relación con la probabilidad de que la hiperglucemia constituya un factor de riesgo independiente para las consecuencias clínicas del proceso de aterosclerosis, varios autores han reportado una asociación significativa, aun en personas no diabéticas.3
La reducción de la glucemia, espontánea o con fármacos, y su relación con la supervivencia en pacientes severamente enfermos también ha motivado el interés de varios investigadores. Uno de los estudios demostró mejor supervivencia después de un infarto agudo de miocardio (IMA) al normalizarse este parámetro.4 Un metanálisis encontró mejoría de la mortalidad a corto plazo con tratamiento insulínico en pacientes hospitalizados en cuidados intensivos.5 Contradictoriamente, otro estudio multicéntrico ha informado un aumento de la mortalidad en pacientes críticos tratados intensivamente para reducir la glucemia por debajo de 108 mg/dL,6 por lo que se mantiene la duda acerca de la conveniencia de intervenir sobre la hiperglucemia durante complicaciones que pueden comprometer la vida y hasta qué nivel hacerlo.
Finalmente, tanto la hiperglucemia de ayuno como la posprandial se han asociado con mayor riesgo de aterosclerosis7 y no conocemos si el tratamiento de los niveles posprandiales de este parámetro puede lograr alguna mejoría de la supervivencia y las complicaciones derivadas de sus accidentes agudos. Algunos han reportado que el aumento en la incidencia de hipoglucemias asociado con el control intensivo de la glucemia tiene un efecto deletéreo sobre la evolución de pacientes tratados en las unidades de cuidados progresivos8 y este, también, es un aspecto no suficientemente aclarado.9,10
Con los datos mostrados previamente nos preguntamos: ¿la hiperglucemia de ayuno y/o posprandial repercute en la evolución clínica de los enfermos con accidentes cerebrovasculares y coronarios? Por este motivo, el objetivo del presente estudio fue evaluar si existe asociación entre la hiperglucemia al ingreso hospitalario, de ayuno y posprandial con las complicaciones médicas inmediatas a un accidente cardiocerebrovascular agudo.
MÉTODOS
Se trata de un estudio analítico, longitudinal y prospectivo de una cohorte de 73 pacientes admitidos en las unidades de Ictus y Coronario del Hospital "Hermanos Ameijeiras", sin límite de edad, independientemente de si eran diabéticos o no, con un síndrome coronario agudo11 o un accidente cerebrovascular isquémico o hemorrágico, atendidos según nuestros protocolos de actuación institucional, independientemente de si fueron medidas intervencionistas o médicas.
Se excluyeron a los pacientes que estuvieran tomando previamente medicamentos que influyen sobre el metabolismo de los carbohidratos, con infecciones agudas o crónicas en el momento de su admisión, o personas que no estuvieron de acuerdo en participar en el estudio. ]]>
Se consideró diabético a todo paciente con historia previa de estar administrándose medicamentos antihiperglucemiantes y/o con cifras de glucemia en ayunas ³ 7 mmol/L, o al azar ³ 11,1 mmol/L, comprobadas en 2 oportunidades.12Se tuvieron en cuenta las siguientes complicaciones médicas del síndrome coronario agudo:
I. Complicaciones mecánicas del IMA: insuficiencia cardíaca, ruptura ventricular, aneurisma ventricular, shock cardiogénico, disfunción valvular.
II. Arritmias: Fibrilación ventricular-auricular, bloqueos AV y de rama izquierda.
III. Reinfarto: Según criterios eléctricos, bioquímicos y clínicos.
IV. Extensión del IMA: Detectada por ecocardiografía convencional transtorácica.
V. Angina pos IMA: Espontánea o cualquier otra forma de manifestación de isquemia pos-IMA.
VI. Sepsis nosocomial: Respiratoria, septicemia, urinaria o shock séptico.
VII. Muerte.
]]>
En relación con el accidente vascular encefálico se registraron como complicaciones:A. Vasospasmo.
B. Muerte.
C. Sepsis.
Se tuvo en cuenta la presencia de otros factores de riesgo vascular por su influencia en el proceso de aterosclerosis, como fueron:
· Hipertensión arterial sistémica: Tensión arterial ³ 140/90 en 2 oportunidades durante su hospitalización o que esté medicado con drogas hipotensoras.
· Tabaquismo: Persona que fume al menos 1 cigarrillo/d.
· Tiempo de evolución de la diabetes en años.
· Edad en años.
· Sexo. ]]>
· Colesterol.· Triglicéridos.
· LDL colesterol.
· HDL colesterol.
Igualmente, se cuantificó la duración de la hospitalización en días.
Los pacientes fueron reunidos en esta primera etapa en un solo grupo de estudio, independientemente de si sufrían de un accidente coronario o cerebrovascular, por el pequeño número de enfermos incluidos hasta el momento. Igualmente, y por el mismo motivo, fueron consideradas todas las complicaciones médicas como complicaciones durante su estancia en las unidades de cuidados coronarios y de ictus, independientemente si fueron vasculares, infecciosas o la propia muerte.
A todos los pacientes se les determinaron los parámetros bioquímicos siguientes: glucemia en sangre venosa al ingreso, de ayuno y entre 90-120 min después del almuerzo (en los que ingerían alimentos), por el método de la hexoquinasa. La medición de los niveles de colesterol y triglicéridos se realizó por el método enzimático colorimétrico, según las normas operacionales de nuestro laboratorio. Se aceptaron como hipercolesterolemia valores superiores a 5,2 mmol/L e hipertrigliceridemia cuando el valor superó 2,3 mmol/L,13 después de un período de ayuno de al menos 8 h. Se determinó hemoglobina glucosilada (HbA1c) a todos los pacientes con diabetes conocida o de comienzo durante el accidente vascular, por el método inmunoturbidimétrico de inhibición, en un analizador Cobas c 501.
A cada paciente se le informó acerca de todas las investigaciones que se le realizaron y se le solicitó su consentimiento para ejecutarlas, en caso de que estuvieran capacitados para ello. En su defecto se consultó con los familiares.
Análisis estadístico ]]>
Para el análisis de los datos se utilizaron medidas de resumen para variables cualitativas en números absolutos y porcentuales, así como medias y desviación estándar (SD) para las variables cuantitativas. Se empleó, además, la prueba de independencia de chi-cuadrado para evaluar la asociación entre variables y las complicaciones. Se emplearon pruebas de hipótesis para la comparación de medias para las variables cuantitativas en relación con la variable dependiente dicotómica: (presencia o no de complicaciones). Se fijó un nivel de significación estadística de 5 %.
RESULTADOS
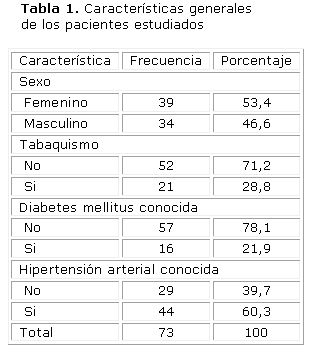
Se estudiaron 73 pacientes, en los que predominaron las mujeres para 53,4 % del total. La presencia de tabaquismo y de diabetes mellitus (DM) tipo 2 estuvieron presentes en el 28,8 y 21,9 %, respectivamente, de la población estudiada (tabla 1), así como 60,3 % de personas con hipertensión arterial (HTA).
No se hallaron diferencias entre los valores de los parámetros lipídicos entre el grupo de pacientes que presentaron alguna complicación médica inmediata con aquellos que evolucionaron satisfactoriamente (tabla 2). La presencia de complicaciones durante la evolución posterior a un accidente cardiocerebrovascular determinó mayor estadía en las unidades correspondientes.
Las medias de los parámetros del perfil glucémico se muestran en la tabla 3 donde se observa que solo el aumento de la glucemia de ayuno se asoció (p=0,004) a la presencia de complicaciones, lo que no ocurrió con la glucemia al ingreso, la glucemia posprandial ni la HbA1c.
Las medias de las glucemias en los 3 momentos en que se midieron fueron mayores en el grupo de pacientes complicados (Fig.)
DISCUSIÓN
Los trastornos de la glucemia son frecuentes en personas que sufren un IMA y están asociados con un incremento en el riesgo de muerte después de estos sucesos, en población general14,15 y diabética.16 El tratamiento de la hiperglucemia asociada a accidentes cerebrovasculares agudos ha sido motivo de investigación desde hace más de una década.17
Nuestro estudio es un análisis preliminar de un protocolo que pretende incluir un número mayor de pacientes con accidentes coronarios y vasculoencefálicos, por lo que hemos decidido reunir a todos los enfermos incluidos, sin distinguir a pacientes con diabetes conocida o sin ella, o sin padecer de uno u otro accidente vascular. Más de la cuarta parte de los enfermos eran fumadores y más de la quinta parte conocían que padecían de diabetes mellitus, lo que resalta la influencia de estos factores en el desencadenamiento de complicaciones macrovasculares, lo que fue más evidente en el caso de la HTA pues casi las dos terceras partes tenían este antecedente. Esto es un hecho bien reconocido en la literatura.18
Igualmente, los trastornos del metabolismo de las lipoproteínas, expresadas por la hipercolesterolemia, la hipertrigliceridemia y la disminución de las lipoproteínas de alta densidad (HDL) se han asociado al riesgo de crisis ateroscleróticas.19, 20 La influencia independiente de estos parámetros en el desarrollo de complicaciones durante el período posterior inmediato a uno de estos accidentes no ha sido suficientemente establecido. En este análisis no se demostró que existiera una asociación entre las variaciones del perfil lipídico con el desencadenamiento de complicaciones vasculares, incluyendo a las lipoproteínas de baja densidad (LDL), a pesar de que el grupo de pacientes complicados registró mayor nivel promedio de triglicéridos y menor de HDL, lo que es un fenómeno que tipifica a la dislipoproteinemia que acompaña la resistencia a la acción de la insulina y que conlleva mayor riesgo de daño macrovascular.21
La hiperglucemia se ha asociado con peor pronóstico en la evolución inmediata22 y a largo plazo23 de los accidentes cardiovasculares. Algunos han reportado que la glucemia en el momento de la admisión de los enfermos en las unidades de cuidados progresivos puede ser un indicador pronóstico seguro a la hora de seleccionar pacientes en mayor riesgo de complicaciones.24 Esto no se demostró en nuestro grupo de pacientes, a pesar de que se observó una media de sus valores superiores en más de 1,1 mmol/L, en los que se registraron algunas de las complicaciones vasculares o sépticas. Un fenómeno semejante se encontró con la glucemia posprandial y la HbA1c. Consideramos que el pequeño número de pacientes y de complicaciones (n=9) puede haber influido en este resultado, lo cual puede ser una limitación del análisis que aquí se presenta. ]]>
Es interesante resaltar el hallazgo de que el grupo de pacientes que tuvo alguna complicación vascular o séptica, incluida la muerte, mostró niveles de glucemia de ayuno (7,42 mmol/L) y de HbA1c (6,85 %) por encima de los puntos de corte aceptados (> 7,0 mmol/L y > 6,5 %, respectivamente) para el diagnóstico de diabetes mellitus25, lo que también reflejó algún trastorno en la tolerancia a la glucosa al evaluar la glucemia posprandial. Este fenómeno, en nuestra opinión, refuerza el probable papel que tiene la hiperglucemia en la generación de daño vascular, incluso de manera brusca, que puede involucrar mecanismos de daño oxidativo26 y de glucosilación no enzimática de proteínas,27 entre otros.Un aspecto de creciente interés en la atención integral de los pacientes con accidentes isquémicos agudos ha sido el impacto sobre la evolución clínica posterior, de la intervención en los niveles de glucemia, desde el momento en que se admiten estos pacientes. Un estudio holandés reportó que al ingresarse a un enfermo, la concentración de glucosa, por encima de 11,1 mmol/L, en personas no conocidas como diabéticas, se asoció con una mortalidad similar a la de pacientes con diabetes después de un infarto miocárdico agudo (IMA), por lo que podría utilizarse este parámetro para identificar a sujetos con alto riesgo de mortalidad.28 El estudio GRACE demostró que había una relación continua entre el aumento de la glucemia de ayuno con la mortalidad intrahospitalaria y a los 6 meses después de un proceso coronario,29 con un poder como marcador de riesgo más potente que la glucemia, en el momento del ingreso hospitalario.
El valor por encima del cual comienza a incrementarse el riesgo de complicaciones durante un accidente vascular puede ser tema de análisis en un futuro reporte.
En conclusión, de los trastornos de la glucemia que detectamos durante un accidente macrovascular agudo solo la hiperglucemia de ayuno se asoció con mayor frecuencia de complicaciones inmediatas, lo que no ocurrió con la hiperglucemia al ingreso hospitalario o en el período posprandial. Igualmente, la hiperglucemia de rango diabético, expresada en la hemoglobina glucosilada, no se relacionó con la presencia de complicaciones vasculares y sépticas en el grupo de pacientes estudiados.
REFERENCIAS BIBLIOGRÁFICAS
1. Diabetes Control and Complications Trial Research Group: The effect of intensive treatment of diabetes on the development and progression of long-term complications in insulin-dependent diabetes mellitus. N Engl J Med. 1993;329:97786.
2. UK Prospective Diabetes Study (UKPDS) Group: Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet. 1998;352:83753. ]]>
3. Levitan E, Song Y, Ford E, Liu S. Is Nondiabetic Hyperglycemia a Risk Factor for Cardiovascular Disease? A Meta-analysis of Prospective Studies. Arch Intern Med. 2004;164:2147-55.
4. Kosiborod M, Inzucchi S, Krumholz H, Masoudi F, Goyal A, Xiao L, et al. Glucose normalization and outcomes in patients with acute myocardial infarction. Arch Intern Med. 2009;169(5):438-46.
5. Pittas A, Siegel R, Lau J. Insulin therapy for critically ill hospitalized patients. A meta-analysis of randomized controlled trials. Arch Intern Med. 2004;164:2005-11.
6. The NICE-SUGAR Study Investigators. Intensive versus conventional glucose control in critically ill patients. N Engl J Med. 2009;360:1283-97.
7. Beks PH, Mackaay AJ, Bouter JM, Heine RJ. Carotid artery stenosis is related to blood glucose level in an elderly Caucasian population: the Hoorn Study. Diabetologia. 1997;40:290-8. ]]>
8. Devos P, Preiser JC, Melot C. Impact of tight glucose control by intensive insulin therapy on ICU mortality and the rate of hypoglycaemia: final results of the Glucontrol study. Intensive Care Med. 2007;33: Suppl 2:S189.
9. Wiener RS, Wiener DC, Larson RJ. Benefits and risks of tight glucose control in critically ill adults: a meta-analysis. JAMA. 2008;300:933-44.
10. Inzucchi SE, Siegel M. Glucose control in the ICU-How tight is too tight? N Engl J Med. 2009;360:1346-9.
11. Antman EM, Hand M, Armstrong PW, Bates ER, Green LA, Halasyamani LK, et al. 2008 update: ACC/AHA guidelines for the management of patients with acute myocardial infarction: a report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines (Committee on Management of Acute Myocardial Infarction). J.Am Coll Cardiol. 2008,51(2): 210-47.
12. American Diabetes Association: Standards of medical care in diabetes2009 (Position Statement). Diabetes Care. 2009;32(Suppl. 1): S13S61. ]]>
13. AACE Diabetes Mellitus Clinical Practice Guidelines Task Force. Endocrine Practice. 2007;13(Suppl 1):3-68.
14. Mak KH, Mah PK, Tey BH, Sin FL, Chia G. Fasting blood sugar level: a determinant for in-hospital outcome in patients with first myocardial infarction and without glucose intolerance. Ann Acad Med Singapore. 1993;22:291-5.
15. Norhammar AM, Ryden L, Malmberg K. Admission plasma glucose: independent risk factor for long-term prognosis after myocardial infarction even in nondiabetic patients. Diabetes Care. 1999;22:1827-31.
16. Fava S, Aquilina O, Azzopardi J, Agius Muscat H, Fenech FF. The prognostic value of blood glucose in diabetic patients with acute myocardial infarction. Diabet Med. 1996;13:80-3.
17. Scott JF, Robinson GM, French JM, O'Connell JE, Alberti KG, Gray CS. Glucose potassium insulin infusions in the treatment of acute stroke patients with mild to moderate hyperglycemia. Stroke. 1999;30:793-9. ]]>
18. Zuanetti G, Latini R, Maggioni AP, Santoro L, Franzosi MG. Influence of diabetes on mortality in acute myocardial infarction: data from the GISSI-2 study. J Am Coll Cardiol. 1993;22:1788-94.
19. Howard BV, Robbins DC, Sievers ML, Lee ET, Rhoades D, Devereux RB, et al. LDL cholesterol as a strong risk predictor of coronary heart disease in diabetic individuals with insulin resistance and low LDL. The Strong Heart Study. Arterioscler Thromb Vasc Biol. 2000; 20:830-5.
20. Austin MA, Hokanson JE, Edwards KL. Plasma triglyceride is a risk factor for cardiovascular disease independent of high-density lipoprotein cholesterol level: a meta-analysis of population-based prospective studies. J Cardiovasc Risk. 1996;3:213-9.
21. Lehto S, Ronnemaa T, Pyorala K, Laakso M. Cardiovascular risk factors clustering with endogenous hyperinsulinaemia predict death from coronary heart disease in patients with type II diabetes. Diabetología. 2000;43(2):148-55.
22. Goyal A, Mahaffey KW, Garg J, Nicolau JC, Hochman JS, Weaver WD, et al. Prognostic significance of the change in glucose level in the first 24 h after acute myocardial infarction: results from the CARDINAL study. Eur Heart J. 2006;27(11):1289-97. ]]>
23. Malmberg K, Norhammar A, Wedel H. Glycometabolic state at admission: important risk marker of mortality in conventionally treated patients with diabetes mellitus and acute myocardial infarction: long-term results from the Diabetes and Insulin-Glucose Infusion in Acute Myocardial Infarction (DIGAMI) Study. Circulation. 1999;25:2626-32.
24. Hadjadj S, Coisne D, Mauco G, S. Ragot, F. Duengler, P. Sosner, F. et al.Prognostic value of admission plasma glucose and HbA1c in acute myocardial infarction. Diabet Med. 2004;21(4):305-10.
25. American Diabetes Association: Standards of medical care in diabetes-2010. Diabetes Care. 2010;33(Suppl. 1):S11S61.
26. Nishikawa T, Edelstein D, Du XL. Normalizing mitochondrial superoxide production blocks three pathways of hyperglycaemic damage. Nature. 2000;404:787-90.
27. Tan KC, Chow WS, Ai VH. Advanced glycation end products and endothelial dysfunction in type 2 diabetes. Diabetes Care. 2002;25:1055-9. ]]>
28. Stranders I, Diaman ME, van Gelde R, Spruijt HWR, Twisk J, Heine R, Visser F. Admission Blood Glucose Level as Risk Indicator of Death After Myocardial Infarction in Patients With and Without Diabetes Mellitus. Arch Intern Med. 2004;164:982-8.
29. Sinnaeve P, Steg P, Fox K, Van de Werf F, Montalescot G, Granger C, et al; for the GRACE Investigators. Association of Elevated Fasting Glucose With Increased Short-term and 6-Month Mortality in ST-Segment Elevation and NonST-Segment Elevation Acute Coronary Syndromes. The Global Registry of Acute Coronary Events. Arch Intern Med. 2009;169(4):402-9.
Recibido: 4 de abril de 2011. ]]> Aprobado: 26 de abril de 2011.
Dr. Emilio Buchaca Faxas. Hospital Clinicoquirúrgico "Hermanos Ameijeiras", Servicio de Oncología, San Lázaro No. 701 entre Belascoaín y Marqués González, Centro Habana, La Habana, Cuba. CP 10 300. ]]>