ARTÍCULO ORIGINAL
Coagulopatías adquiridas en pacientes ingresados en la Unidad de Cuidados Intensivos del Hospital Clínico Quirúrgico "Hermanos Ameijeiras"
Acquired coagulopathies in patients admitted to the Intensive Care Unit of Hermanos Ameijeiras Clinical-Surgical Hospital
]]> Lionia Cristina Vasconcelos Elizondo, Hilev de las Mercedes Larrondo Muguercia, Isabel Mora Díaz
Hospital Clínico Quirúrgico "Hermanos Ameijeiras". La Habana, Cuba.
RESUMEN
Introducción: las coagulopatías adquiridas constituyen un problema de salud serio y frecuente en pacientes de las Unidades de Cuidados Intensivos, existe falta de evidencia para su tratamiento adecuado y eficaz. Es importante el reconocimiento temprano de estas anormalidades para reducir morbilidad, estadía hospitalaria, costos y mortalidad.
Objetivos: describir el comportamiento de las coagulopatías adquiridas y las concentraciones de los factores de la coagulación (I, II, V, VII y X) en pacientes ingresados en la Unidad de Cuidados Intensivos del Hospital Clínico Quirúrgico "Hermanos Ameijeiras".
Métodos: se realizó un estudio longitudinal prospectivo desde abril hasta junio de 2011, en 29 pacientes ingresados en la Unidad de Cuidados Intensivos del Hospital Clínico Quirúrgico "Hermanos Ameijeiras". Se determinaron los parámetros hematológicos al ingreso y cada 48-72 h para detectar coagulopatías adquiridas y déficit de factores de la coagulación.
Resultados: presencia de coagulopatías al ingreso 58,62 %, entre las 48-72 h 44,82 % y en la última evaluación 51,73 %. Predominó la coagulopatía por deficiencia de factores dependientes de vitamina K. Se encontró disminución significativa de los factores II, V, VII y X en el momento del ingreso; el II, V y X a las 48-72 h y en el momento final, los factores I y II.
Conclusiones: se identificó la presencia de coagulopatías en diferentes momentos de la estadía dentro de la Unidad de Cuidados Intensivos, predominó la coagulopatía tipo 3: por consumo de factores dependientes de vitamina K. Hubo disminución significativa de la concentración de los factores dependientes de vitamina K.
ABSTRACT
Introduction: Acquired coagulopathies constitute a serious and frequent health problem in patients at intensive care units. There is a lack of evidence for their adequate and effective treatment. Early recognition of these abnormalities is important to reduce morbidity, hospital stay, costs, and mortality.
Objectives: To describe the behavior of acquired coagulopathies and the concentrations of coagulation factors (I, II, V, VII and X) in patients admitted to the Intensive Care Unit of Hermanos Ameijeiras Clinical-Surgical Hospital.
Methods: A prospective longitudinal study was carried out from April to June 2011 in 29 patients admitted to the Intensive Care Unit of Hermanos Ameijeiras Clinical-Surgical Hospital. Hematological parameters were determined at admission time and every 48-72 hours in order to detect acquired coagulopathies and coagulation factor deficits.
Results: Presence of coagulopathies on the admission was 58.62 %, between 48-72 hours it was 44.82 %, and in the last assessment it was 51.73 %. Prevalence of coagulopathy due to deficiency of vitamin K-dependent factors. Significant decrease in factors II, V, VII and X was found at the admission time; of the factor II, V and X after 48-72 hours, and of factors I and II in the final moment.
Conclusions: The presence of coagulopathies was identified at different times of hospital stay within the intensive care unit, type 3 coagulopathy predominated: consumption of vitamin K-dependent factors. There was a significant decrease in the concentration of vitamin K-dependent factors.
Keywords: coagulopathies; coagulation factors; hematologic parameters.
]]> INTRODUCCIÓN
Los trastornos de la coagulación y el sangrado excesivo representan uno de los mayores problemas hallados en los pacientes críticos en las Unidades de Cuidados Intensivos (UCI). Aunque la mayoría de estos no tiene anormalidades intrínsecas de la hemostasia, las características de la enfermedad de base o diversas terapéuticas pueden producir problemas de sangrado clínicamente significativos.1
Las escalas que se emplean para valorar disfunción de órganos utilizan parámetros hematológicos para evaluar magnitud del daño, pero siempre dentro del contexto del resto de los órganos o sistemas de órganos; no existe una escala de gravedad que relacione de forma única la disfunción del sistema hematológico con el pronóstico de mortalidad. Los parámetros hematológicos considerados son: cifras de plaquetas, conteo de leucocitos, valores del hematocrito, cifras de fibrinógeno, productos de degradación del fibrinógeno (PDF), tiempo de protrombina (TP) y tiempo parcial de tromboplastina activada (TTPA).
Es un problema para diversos autores establecer criterios diagnósticos de coagulación intravascular diseminada (CID) en la fase subclínica, por lo que es diferente el número de parámetros de la coagulación que se utilizan para establecer dicho diagnóstico; el espectro de criterios va desde los que consideran exclusivamente las cifras de fibrinógeno y PDF, hasta los que además de estas consideran las que determinan las actividades plasmáticas procoagulantes (descenso de antitrombina III e incremento del fibrinopéptido A) y fibrinolíticas (descenso de alfa 2 antiplasmina e incremento del fibrinopéptido B).2
Las coagulopatías no son más que la expresión clínica consecuencia de la ruptura del equilibrio hemostático, habitualmente por un déficit cuantitativo o funcional de los factores que intervienen en la coagulación, y que en unos casos dará lugar a fenómenos hemorrágicos y en otros a eventos trombóticos o ambos. Son muchas las causas que pueden desencadenarlas, infecciones, grandes pérdidas sanguíneas, hepatopatías, iatrogenia o cualquier otra afección que suele ocurrir en personas enfermas. Las más frecuentemente citadas: trombocitopenia, deficiencia de vitamina K, disfunción hepática, CID y secundarias al uso de warfarina o heparinas.1,3
El objetivo del presente trabajo fue describir el comportamiento de las coagulopatías adquiridas y las concentraciones de los factores de la coagulación (I, II, V, VII y X) en relación a: estadía en la UCI y presencia de coagulopatía en pacientes ingresados en la UCI del Hospital "Hermanos Ameijeiras" (HHA).
MÉTODOS
Se realizó un estudio longitudinal prospectivo que incluyó 29 pacientes ingresados en la UCI del HHA, durante los meses de abril a junio del año 2011, a los cuales se les determinaron parámetros hematológicos: conteo de plaquetas, tiempo de protrombina (TP), tiempo parcial de tromboplastina activado (TTPA), y la concentración de los factores de la coagulación (I o fibrinógeno, II, V, VII y X), al ingreso y cada 48-72 h durante el período de hospitalización en el servicio. En dependencia de los resultados, se indicaron otros estudios para identificar la presencia y tipo de coagulopatía (no se pudo dosificar el factor IX por no contar con el kit diagnóstico en el momento del estudio).
]]> Tipo de coagulopatía
I. Si conteo de plaquetas ≤ 100 x 109/L, TP y TTPA normales: no se dosificaron factores de la coagulación y se identificó presencia de coagulopatía, tipo 1: Trombocitopenia.
II. Si trombocitopenia, TP prolongado (paciente >3 s con respecto al control), con o sin TTPA prolongado (paciente > 8 s con respecto al control) y sospecha clínica de CID: se realizó Dímero D (DD) y se dosificaron factores de la coagulación (fibrinógeno, II, V, VII, y X). Si DD positivos con o sin fibrinógeno <1,0 g/L u otro factor disminuido: se identificó presencia de coagulopatía, tipo 2: Coagulopatía por consumo-CID.
III. Si TP prolongado, TTPA normal o prolongado, bilirrubina y conteo de plaquetas normales: Dosificación de los factores de la coagulación (I, II, V, VII y X). Si disminución de uno o más de los factores II, VII y X con I y V normales: se identificó presencia de coagulopatía, tipo 3: Coagulopatía por deficiencia de factores dependientes de vitamina K (posible deficiencia de vitamina K).
IV. Si TP prolongado, TTPA normal o prolongado, pero con bilirrubina aumentada y conteo de plaquetas normal: se dosificaron los factores de la coagulación (I, II, V, VII y X). Si disminución de uno o más de los factores II, VII y X y además disminución del V y/o del factor I: Identificar presencia de coagulopatía, tipo 4: Coagulopatía hepática.
RESULTADOS
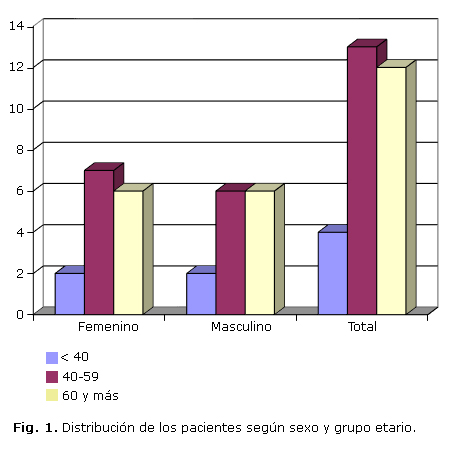
Los 29 pacientes que constituyeron la muestra fueron distribuidos según sexo y edad en 3 grupos (fig 1).
En la tabla 1 se distribuye el número y por ciento de pacientes identificados con coagulopatías en los diferentes momentos de la evaluación.
]]>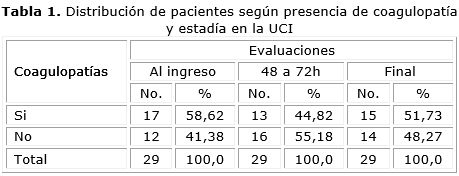
Del total de 29 pacientes, en 17 (58,62 %) se detectó la presencia de algún tipo de coagulopatía desde el mismo momento del ingreso, en 13 (44,82 %) se detectó algún tipo de coagulopatía entre las 48-72 h del ingreso y en la última evaluación 15 pacientes mantuvieron algún tipo de coagulopatía (51,73 %). Tanto al ingreso como en la última evaluación hubo un predominio de pacientes con coagulopatías mientras que en la segunda evaluación (entre las 48-72 h del ingreso) no se evidenció predominio de pacientes con coagulopatías sobre aquellos que no la desarrollaron.
La tabla 2 muestra la distribución de los pacientes expresada en número y por ciento según tipo de coagulopatía identificada en las diferentes evaluaciones realizadas dentro de la UCI.
En los 17 pacientes en que se detectó algún tipo de coagulopatía al ingreso en la UCI, predominó el tipo 3: coagulopatía por deficiencia de factores dependientes de vitamina K con 10 casos (58,82 %), en segundo lugar, el tipo 4: coagulopatía hepática, con 5 casos (29,41 %) y por último las coagulopatías 2: coagulopatía de consumo (CID) y 4 ambas evidenciadas en 2 pacientes (11,76 %). En las evaluaciones de las 48 a 72 h y final el comportamiento fue similar, predominaron en ambas la coagulopatía tipo 3 con 8 y 9 casos (61,53 % y 60 % respectivamente).
En la figura 2 se observó la tendencia general de los factores de la coagulación en la medida que aumentaron los días de estadía en la UCI en correspondencia con las evaluaciones realizadas. Se apreció como los factores I, II, V, VII y X mostraron una tendencia general a disminuir después de las primeras 48-72 h de estadía en la UCI.
La tabla 3 brinda una demostración más explícita del comportamiento general de los factores de la coagulación según estadía en UCI.
La media del fibrinógeno se comportó dentro del rango normal con tendencia a la disminución de su valor en la última evaluación, el factor II mantuvo la media disminuida desde el mismo momento del ingreso manteniéndose en un por ciento inferior al valor de referencia en el resto de las evaluaciones, el factor V se mantuvo dentro del rango pero con disminución en la última evaluación, el factor VII con una media muy cercana al valor de referencia tanto al ingreso en la UCI como en la evaluación de entre las 48-72 h con una caída en la evaluación final. La media del factor X desde el ingreso estuvo disminuida, con valores posteriores muy cercanos al valor de referencia y con caída en la última evaluación.
La tabla 4 muestra los valores promedio de cada uno de los factores de la coagulación, específicamente en el primer momento de su evaluación: ingreso en la UCI, según la presencia o no de coagulopatías.
]]>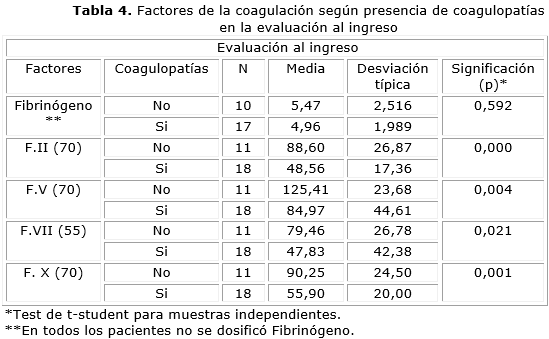
Se evidenció disminución significativa de los factores de la coagulación II, V, VII y X en los pacientes a los cuales se les diagnosticó algún tipo de coagulopatía al ingreso en la UCI. Como se explicó con anterioridad, se identificaron pacientes con coagulopatías con un predominio del tipo 3 que se caracteriza por la disminución de factores dependientes de la vitamina K, como son los factores II, VII y X por lo que se justifica la disminución de los mismos. En el caso del factor V su disminución pudo estar dada por el número de casos quirúrgicos como describe la literatura, no obstante, la media no fue inferior a 70 %.4
En esta evaluación, en los pacientes a los cuales se les diagnosticó algún tipo de coagulopatía, se encontró (tabla 5) una disminución significativa de los factores de la coagulación II, V y X. En la segunda evaluación, a pesar de las acciones médicas, aún se percibió la disminución significativa de algunos factores excepto el VII que, aún con por cientos bajos, no resultó significativo con cierta tendencia a su recuperación teniendo en cuenta que el tiempo de vida media del mismo es de pocas horas, por lo que es el primero en disminuir, pero puede ser uno de los primeros en recuperarse.
La tabla 6 recogió la tendencia central de los factores de la coagulación según la presencia de coagulopatías en la última evaluación.
En la evaluación final realizada a los pacientes que se les diagnosticó algún tipo de coagulopatía y arribaron a este momento, se encontró una disminución significativa de los factores de la coagulación I y II (tabla 6).
DISCUSIÓN
Se evidenció como el grupo etario entre 40-59 años fue el que mostró un mayor número de pacientes con respecto a los restantes grupos. Al comparar ambos sexos se observó predominio de las mujeres entre 40-59 años.
Se identificó la presencia de coagulopatías en los diferentes momentos en que fueron evaluados los pacientes en estudio, con un predominio en el momento del ingreso en la UCI, de la coagulopatía tipo 3: por consumo de factores dependientes de vitamina K.
El estudio estuvo encaminado hacia la detección precoz de las coagulopatías en pacientes dentro de la UCI, sin embargo, desde la primera evaluación, al ingreso, se detectó el mayor por ciento, esto pudiera estar dado porque los pacientes en su mayoría provenían de otros servicios, con cierta estadía hospitalaria: 11 eran pacientes quirúrgicos (muy vulnerables a desarrollar coagulopatías),5-7 14 con enfermedades oncológicas (4 hemopatías malignas), 9 de ellos habían recibido medicamentos con efectos hepatotóxicos y en otros 9 se habían empleado cefalosporinas (antimicrobiano que por diferentes mecanismos puede llevar a diátesis hemorrágicas y a disfunción hepática reversible),8,9 por lo que de una forma u otra se habían expuesto a circunstancias favorecedoras para la aparición de trastornos de la coagulación.
]]> Se realizó un seguimiento cada 48-72 h porque generalmente estos pacientes expresan cambios entre los 2-4 días10,11 en las UCI y para la búsqueda de la CID se requiere igual período de tiempo,1,12,13 Se identificó un menor por ciento que al ingreso debido a las acciones médicas, como por ejemplo: refuerzo de la alimentación enteral, elemento clave para incorporar nutrientes con vitamina K y empleo de variados antimicrobianos para control de la sepsis, tanto la sepsis como el déficit de la vitamina K son causas reconocidas de coagulopatías.Aunque en la última evaluación volvió a predominar el por ciento de los pacientes con coagulopatías, estuvo muy parejo con el porcentaje de los pacientes sin coagulopatías porque, a pesar de la terapéutica empleada y las acciones multidisciplinarias del equipo profesional, había pacientes con afecciones oncológicas en estadios avanzados, posquirúrgicos complicados y 2 con coagulopatías de difícil manejo: por daño hepático severo y CID.
Se encontró disminución significativa de los factores de la coagulación: II, V, VII y X en el momento del ingreso, el II, V y X a las 48-72 h y en el momento final los factores I y II. Hubo predominio del déficit de los factores dependientes de vitamina K.
La coagulopatía por deficiencia de factores de la coagulación dependientes de vitamina K se presenta por déficit de la propia vitamina K que es estrictamente necesaria para la activación de determinados factores de la coagulación (II, VII, IX y X), ella se hace deficiente por la pobre nutrición de estos pacientes y el uso de determinados antibióticos que afectan la flora intestinal. Ambos mecanismos interfieren en la producción de la vitamina K. Los resultados de la presente investigación coinciden con el reporte de varios autores que citan a esta coagulopatía como una de las más frecuentes en las UCI, en alrededor del 20 %, en este estudio el por ciento varía atendiendo al tamaño de la muestra y al corto período de seguimiento de los casos, diferente a lo descrito por los autores antes referidos.14-17
La literatura cita, específicamente en estos pacientes, con un mayor por ciento de aparición la coagulopatía tipo 2: CID, con una incidencia entre 2516 y 35 % 18,19 pero mayormente secundaria a sepsis severa, traumatismos y cáncer, de estas 3, sólo la última estaba presente en los pacientes del estudio, pero a pesar de ello el por ciento no se incrementó hacia este tipo de coagulopatía y sí a favor del tipo 3.
No se encontró la coagulopatía tipo 1: trombocitopenia (sola o aislada) dentro de las más frecuentes, de hecho no se halló excepto acompañando a la CID y a la hepatopatía severa, hallazgo que no coincide con la literatura extranjera que plantea que la trombocitopenia es el problema de la coagulación más frecuente en la UCI, con una incidencia de 15-60 %,20-23 esto se pudiera atribuir a que la mayor incidencia de trombocitopenia es vista en pacientes con sepsis severa, en los quirúrgicos, traumatizados y en los que están recibiendo diálisis,24-26 elementos que no caracterizaron en su mayoría a los pacientes del estudio excepto los 11 provenientes de procederes quirúrgicos, pero solo en 2 de los casos se detectó la trombocitopenia acompañando otros cambios por lo que fueron ubicados en otros grupos.
Son los factores dependientes de vitamina K (II, VII y X) los que mostraron una mayor tendencia a disminuir secundariamente a la falta de vitamina K, pero no por el uso de fármacos anticoagulantes como warfarina o Coumadin. En el caso del factor V, la deficiencia del mismo es poco común y pudo haber disminuido en los pacientes que adquirieron un anticuerpo contra el factor V después de una cirugía, por el deterioro hepático y/o en determinados cánceres, teniendo en cuenta que habían ingresado pacientes con neoplasias.27 En el caso del fibrinógeno, al inicio aumentó como reactante de fase aguda ante el proceso inflamatorio general y después cierta tendencia a disminuir por los casos de CID y coagulopatía hepática como es de esperar cuando se afecta la función hepática en estas 2 situaciones.13,14,19,28,29
Se evidenció disminución significativa de los factores de la coagulación II, V, VII y X en los pacientes a los cuales se les diagnosticó algún tipo de coagulopatía al ingreso en la UCI. Se identificaron pacientes con coagulopatías con un predominio del tipo 3, por la disminución de factores dependientes de la vitamina K: II, VII y X por lo que se justifica la disminución de los mismos. En el caso del factor V su disminución pudo estar dada por el número de casos quirúrgicos como describe la literatura, no obstante, la media no fue inferior a 70 %.30
En la evaluación de los pacientes a los cuales se les diagnosticó algún tipo de coagulopatía se encontró, como muestra la tabla 5, una disminución significativa de los factores de la coagulación II, V y X. En la segunda evaluación, a pesar de las acciones médicas, se percibió la disminución significativa de algunos factores excepto el VII que, con por cientos bajos no resultó significativo y tuvo cierta tendencia a su recuperación teniendo en cuenta que el tiempo de vida media del factor VII es de pocas horas por lo que es el primero en disminuir, pero puede ser uno de los primeros en recuperarse.
En la etapa final todos los factores se mantuvieron disminuidos, pero solo en 2 de ellos los resultados fueron significativos, cayó el fibrinógeno, precisamente uno de los factores no dependientes de la vitamina K, pero sí de la función hepática, se comprometió por los eventos de CID y coagulopatías hepáticas evidenciadas.
]]> En conclusion, se identificó la presencia de coagulopatías en diferentes momentos de la estadía dentro de la Unidad de Cuidados Intensivos, predominó la coagulopatía tipo 3: por consumo de factores dependientes de vitamina K. Hubo disminución significativa de la concentración de los factores dependientes de vitamina K.
REFERENCIAS BIBLIOGRÁFICAS
1. Carlos L. Coagulopatías adquiridas en el paciente crítico. En: Carlos L, coordinador. Medicina Intensiva. 2ª ed. Buenos Aires, Argentina: El Ateneo; 2006. p.1-44.
2. Quintana M, Cabestrero D, García de Lorenzo A. Coagulación y hemorragia en el paciente crítico. Parte II. Factor pronóstico y tratamiento. Med Intensiva. 2003 [citado 9 nov 2012];27(10):676-85. Disponible en: http://www.medintensiva.org/es/coagulacion-hemorragia-el-paciente-critico-/articulo/13055983.
3. Palomo MA. Coagulopatías adquiridas en pediatría. VII Curso de Trombosis y Hemostasia 2012.[cited 21 dec 2016] Disponible en: http://www.curso trombosis y hemostasia.com/pdf2013/14.%20-CoagulopatiasAdquiridas.pdf.
4. Hall DP, Lone NI, Watson DM, Stanworth SJ, Walsh TS. Factors associated with prophylactic plasma transfusion before vascular catheterization in no bleeding critically ill adults with prolonged prothrombin time: a case-control study. Br J Anaesth. 2012;109:919-27.
5. Hardy JF, de Moerloose P, Samama CM. The coagulopathy of massive transfusion. Vox Sang. 2005 [citado 22 may 2013];89:123-27. Disponible en: http://williams.medicine.wisc.edu/transfusioncoagulopathy.pdf.
6. Yuan S, Ferrell C, Chandler WL. Comparing the prothrombin time INR versus the APTT to evaluate the coagulopathy of acute trauma. Thromb Res. 2007 [citado 20 may 2013];120:29-37. Disponible en: http://fulltext.study/preview/pdf/3028462.pdf.
7. Dempfle CE, Borggrefe M. Point of Care Coagulation Tests in Critically Ill Patients. Semin Thromb Hemost. 2008 [citado 25 jul 2012];34(5):445-50. Disponible en: http://hinarigw.who.int/-whalecomwww.thieme-connect.-de-whalecom-1/ejournals/html/srccm/doi/-10.1055/s-2006-945529.
8. Thompson R, Wright A. Cephalosporin antibiotics. Mayo Clin Proc. 1983;58:79.
9. Weite KM, Aber R. Prolonged bleeding times and bleeding diathesis associated with Moxalactam administration JAMA. 1983;7:69.
10. Jiménez JC, De La Peña J, Teherán R, Orozco A. Coagulopatía temprana en trauma: ¿Llegan los pacientes coagulopáticos a la sala de cirugía? Rev colomb anestesiol. 2010. [citado 25 jul 2014];38(4). Disponible en: http://www.scielo.org.co/scielo.php?pid=S012033472010000400008&script=sci-arttext.
11. Camacho Jf, Mascareño S. Cirugía de control de daños: una revisión. Gaceta Médica de México. 2013 [citado 25 julio 2014];149. Disponible en: http://www.anmm.org.mx/GMM/2013/n1/GMM_149_2013_1_061-072.pdf.
12. Páramo JA, Reverter JC, Marco P. Manual práctico de escalas y algoritmos en hemostasia y trombosis. 2012 [citado 10 oct 2012]. Disponible desde: http://www.sehh.es/img/textos/Algoritmos_SETH.PDF.
13. Taylor FB, Toh CH, Hoots WK, Wada H, Levi M. Scientific Subcommittee on Disseminated Intravascular Coagulation (DIC) of the International Society on Thrombosis and Haemostasis (ISTH). Towards definition, clinical and laboratory criteria and a scoring system for disseminated intravascular coagulation. Thromb Haemost. 2001 [citado 25 jul 2012];86:1327-30. Disponible en: http://www.ncbi.nlm.nih.gov-/pubmed/11816725.
14. Hunt BJ. Bleeding and Coagulopathies in Critical Care. N Engl J Med. 2014 [citado 9 ago 2014];370:847-59. Disponible en: http://www.anestesiologiausp.com.br/wpcontent/uploads/Bleeding-and-Coagulopathies-in-Critical-Care.pdf
15. Schmaier AH. Laboratory evaluation of hemostatic and thrombotic disorders. En: Hoffman R, Benz EJ Jr, Shattil SJ, et al. Editors. Hoffman Hematology: Basic principles and practice. 6th ed. Philadelphia: Churchill Livingstone Elsevier. 2013.
16. Levi M, Schultz M. Coagulopathy and platelet disorders in critically ill patients. Minerva Anestesiol. 2010;76:851-9.
17. Kelly M, Gail B, Williams ME. Hematologic Disorders in Critically Ill Patients. Semin Respir Crit Care Med. 2006 [citado 22 oct 2012]; 27(3):286-96. Disponible en: https://www.thieme-connect.-com/products-ejournals-/abstract/10.1055/s-2006-945529.
18. Álvarez M, Nava JM, Rue M, Quintana S. Mortality prediction in head trauma patients. Performance of Glasgow Coma Score and general severity systems. Crit Care Med. 1998;26:142-8.
19. Kusuma B, Schulz TK. Acute Disseminated Intravascular Coagulation. Hospital Physician. 2009 [citado 25 jul 2014];35-40. Disponible en: http://www.turnerWhitecom/memberfile.php?PubCode=hp-mar09-coagulation.pdf
20. Lim SY, Jeon EJ, Kim HJ. The incidence, causes, and prognostic significance of new-onset thrombocytopenia in intensive care units: a prospective cohort study in a Korean hospital. J Korean Med Sci. 2012;27(11):1418-23.
]]> 21. Strauss R, Wehler M, Mehler K. Thrombocytopenia in patients in the medical intensive care unit: bleeding prevalence, transfusion requirements, and outcome. Crit Care Med. 2002 [citado 22 oct 2013];30:1765-71. Disponible en: http://journals.lww.com/ccmjournal/Abstract/2002/08000/Thrombocytopenia_in_patients_in_the_medical.15.aspx22. Williamson DR, Lesur O, Tetrault JP, Nault V, Pilon D. Thrombocytopenia in the critically ill: prevalence, incidence, risk factors, and clinical outcomes. Can J Anaesth. 2013;60(7):641-51.
23. Lieberman L, Bercovitz RS, Sholapur NS, Heddle NM, Stanworth SJ, Arnold DM. Platelet transfusions for critically ill patients with thrombocytopenia. Blood. 2014;123(8):1146-51.
24. Asemota A, Thakur K, Geocadin R. Thrombocytopenia as a prognostic factor in encephalitis. Neurology. 2014;82(10 Suppl):P4. 318.
25. Venkata C, Kashyap R, Farmer JC, Afessa B. Thrombocytopenia in adult patients with sepsis: Incidence, factors, and its association with clinical outcome. J Intensive Care. 2013;1(1):9.
26. Mokhtari M, Koochak M, Miri M. The incidence of thrombocytopenia and mortality in ICU patients of Imam Hossein hospital. Pejouhesh 2012;36(2):93-9.
]]>27. Ragni MV. Hemorrhagic disorders: coagulation factor deficiencies. En: Goldman L, Schafer AI, eds. Cecil Medicine. 25th ed. Philadelphia, Pa: Saunders Elsevier. 2016.
28. Páramo JA, Alfonso A, Varea S. Coagulopatías adquiridas. Deficiencias complejas de la hemostasia. Medicine. 2012;11(22):1359-65.
29. Lisman T, Caldwell SH, Burroughs AK, Northup PG, Senzolo M, Stravitz RT, et al; Coagulation in Liver Disease Study Group. Hemostasis and thrombosis in patients with liver disease: the ups and downs. J Hepatol. 2010;53:362-71.
30. Hall DP, Lone NI, Watson DM, Stanworth SJ, Walsh TS. Factors associated with prophylactic plasma transfusion before vascular catheterization in no bleeding critically ill adults with prolonged prothrombin time: a case-control study. Br J Anaesth. 2012;109:919-27.
]]> Recibido: 10 de enero de 2017.
]]>