ARTÍCULO DE REVISIÓN
La encefalopatía de la prematuridad, una entidad nosológica en expansión
Encephalopathy of prematurity, a developing nosological entity
]]>
Dr.C. Gerardo Rogelio Robaina Castellanos,I MSc. Solangel de la Caridad Riesgo RodríguezII
IHospital Provincial Ginecoobstétrico Docente "Julio Rafael Alfonso Medina". Matanzas, Cuba.
IIHospital Pediátrico Provincial Docente "Eliseo Noel Caamaño". Matanzas, Cuba.
RESUMEN
Con frecuencia se emplean los términos leucomalacia periventricular, daño a la sustancia blanca y encefalopatía de la prematuridad como sinónimos; sin embargo, no son exactamente lo mismo. Se realiza esta revisión con el objetivo de fundamentar la consistencia del término encefalopatía de la prematuridad, a partir de una actualización sobre su fisiopatología, diagnóstico y pronóstico. La leucomalacia periventricular tiene 2 componentes principales, uno macroscópico quístico y otro microscópico, que puede ser focal o difuso. El daño a la sustancia blanca es el hallazgo neuropatológico más común de parálisis cerebral en los recién nacidos pretérminos, que identifica cualquier anormalidad en la sustancia blanca. La encefalopatía de la prematuridad, en cambio, es un término mucho más abarcador, porque en su origen parecen tener importancia los trastornos destructivos primarios y los relacionados con el desarrollo cerebral. Su fisiopatología se ha tratado de explicar mediante 2 modelos teóricos: el infeccioso-inflamatorio y el hemodinámico. Para su diagnóstico resultan necesarias la evaluación neuroimaginológica y la del neurodesarrollo, en la que a menudo se diagnostica la presencia de parálisis cerebral o trastornos del desarrollo intelectual, aisladamente o en asociación. Es muy probable que la encefalopatía de la prematuridad tienda a afianzarse cada día más como una entidad nosológica independiente, dadas sus implicaciones médicas y sociales.
Palabras clave: recién nacido, prematuro, leucomalacia periventricular, encefalopatías, diagnóstico, fisiopatología.
Some terms such as periventricular leukomalacia (PVL), white matter damage (WMD) and encephalopathy of prematurity are used as synonyms; however, they are not exactly the same. This review was aimed at substantiating the consistency of the term encephalopathy of prematurity, on the basis of its physiopathology, diagnosis and prognosis. Periventricular leukomalacia has two main components, one macroscopic cystic and the other microscopic one which can be focal or diffuse. The white matter damage is the most common neuropathological feature of cerebral palsy in preterm infants, which identifies any anomalies in the white matter. In turn, encephalopathy of prematurity is a much more comprehensive term because it seems that both primary destructive disorders and those related to brain development are influential in its origin. Its physiopathology has been explained by two theoretical models: the infective-inflammatory one and the hemodynamic one. Neuroimaginological and neurodevelopmental evaluations are necessary for the diagnosis, where the presence of cerebral palsy and of intellectual development disorders, either isolated or combined, is detected. It is much likely that encephalopathy of prematurity tends to increasingly consolidate as an independent nosological entity, taking into account its medical and social implications.
Keywords: newborn infant, preterm infant, periventricular leukomalacia, encephalopaties, diagnosis, physiopathology.
INTRODUCCIÓN
Desde hace siglos se ha reportado que la prematuridad se asocia a un peor resultado neurológico a largo plazo.1 No obstante, fue a finales del siglo pasado que el avance tecnológico permitió disponer de técnicas como la tomografía axial computarizada y la ultrasonografía cerebral transfontanelar, a través de las cuales se pudo constatar que la hemorragia de la matriz germinal-hemorragia intraventricular (HMG-HIV) y sus complicaciones constituían las principales causas de discapacidad en los recién nacidos pretérminos.2
En la década de los 80-90 del siglo XX el empleo de la resonancia magnética nuclear hizo posible descubrir que es el daño a la sustancia blanca (DSB) la principal causa de parálisis cerebral en los recién nacidos pretérminos. Sin embargo, en los años siguientes, con el aporte de los estudios avanzados de resonancia magnética, se ha podido constatar que el DSB se acompaña, además, de trastornos de la sustancia gris en el cerebro, diencéfalo, tallo cerebral y cerebelo.2 ]]>
A la par que los estudios neuroimaginológicos, los estudios de seguimiento del neurodesarrollo realizados en recién nacidos de muy bajo peso al nacer (< 1 500 g) han permitido establecer que, si bien ellos continúan representando alrededor del 1,5 % de los nacimientos y su sobrevida ser superior o igual al 90 %, los déficits motores se presentan aún en 5-10 % de ellos. Otras discapacidades se presentan en 25-50 % de los casos, e incluyen trastornos del aprendizaje, la conducta y la socialización.3,4Los recién nacidos con peso < 1 000 g o edad gestacional < 28 semanas tienen hoy una sobrevida del 50-70 % en países desarrollados, pero las secuelas continúan siendo motivo de preocupación por su alta incidencia, superior al 50 %, así como por la ocurrencia de trastornos cognitivos y conductuales, que en muchas ocasiones se presentan aun sin estar asociados a trastornos motores.2,5-7
De esta manera, han surgido diversos términos para designar las alteraciones clínicas, neuroimaginológicas y neuropatológicas que se presentan en los niños pretérminos, los cuales han sido empleados como puntos de partida en las investigaciones etiológicas del daño cerebral en estos niños, así como en el establecimiento de elementos de valor pronóstico. Con frecuencia se mencionan los términos leucomalacia periventricular (LPV), DSB y encefalopatía de la prematuridad, como sinónimos de daño cerebral en los recién nacidos muy pretérminos (menores de 33 semanas de gestación), o pretérminos extremos (menores de 28 semanas). Pero estos términos no son exactamente lo mismo. Es por ello que se realiza esta revisión, cuyo objetivo es fundamentar la consistencia del término encefalopatía de la prematuridad, a partir de una actualización sobre su fisiopatología, diagnóstico y pronóstico.
DESARROLLO
Lesiones cerebrales del recién nacido pretérmino
Las lesiones cerebrales en el recién nacido pretérmino se clasifican en isquémicas y hemorrágicas, pero las más frecuentes son la HMG-HIV, la LPV, el infarto hemorrágico periventricular, la ventriculomegalia poshemorrágica, la necrosis neuronal selectiva y la lesión isquémica focal.8 ]]>
Desde el siglo XIX la LPV fue reconocida por Virchow y Parrot como un sustrato neuropatológico importante de la parálisis cerebral. Esta entidad fue descrita inicialmente como un hallazgo neuropatológico, aunque luego devino un término descriptivo neuroimaginológico.8,9
La LPV es la necrosis de la sustancia blanca (SB) periventricular, dorsal y lateral a los ángulos externos de los ventrículos laterales, en la que a menudo hay participación de la región adyacente a los trígonos y cuerpo occipital, el asta frontal y el cuerpo ventricular (a nivel del centrum semiovale). Su incidencia es variable, desde 25-75 %, según estudios histológicos; o del 4-10 %, al considerar solamente la forma quística, según estudios de ultrasonografía cerebral transfontanelar en recién nacidos menores de 1 000 g.8
La incidencia de la LPV es inversamente proporcional a la edad gestacional. Se presenta en 6 % de los neonatos con peso de 500-750 g, y en 5 % de los de 751-1 000 g. En los de 1 001-1 250 g y en los de 1 251-1 500 g la incidencia es algo menor, pues se manifiesta en 3 y 2 % de los casos, respectivamente.8
En recién nacidos muy pretérminos, la prevalencia de parálisis cerebral es del 61 % entre aquellos que presentan LPV quística, pero el porcentaje se eleva al 67 % si esta se asocia a hemorragia intraventricular.10
Existen evidencias que sugieren una tendencia decreciente en la prevalencia de LPV en países desarrollados. Una encuesta nacional en Japón en sobrevivientes neonatales nacidos muy pretérminos, muestra en la pasada década una prevalencia respectiva de LPV de 2,7 % y 3,3 % según el diagnóstico fuera establecido por ultrasonografía cerebral o resonancia magnética; pero ambas frecuencias son significativamente menores que las encontradas en los años 90 en ese mismo país.11
Los factores de riesgo asociados a la LPV han sido evaluados con mayor precisión en los casos de LPV quística, en comparación con las formas no quísticas o difusas. Los eventos clínicos que mayor fuerza de asociación han tenido con la LPV quística han sido aquellos asociados a la presencia de infección (corioamnionitis, rotura prolongada de membranas, funisitis, sepsis neonatal),9 pero también se han encontrado otros, como el sexo masculino, la preeclampsia, los embarazos gemelares, la asfixia, la hipocapnia u otras complicaciones durante el período neonatal, como la presencia de HMG-HIV, síndrome de dificultad respiratoria tipo I, hipotensión arterial, neumotórax, ventilación prolongada, hiperbilirrubinemia y convulsiones neonatales.9,12-14
Daño a la sustancia blanca (DSB) ]]>
Bajo este término se han agrupado diferentes entidades clínico-imaginológicas como las siguientes: LPV quística, infarto hemorrágico periventricular, hemorragia peri-intraventricular grado IV, ecodensidades persistentes y ventriculomegalia no atribuida a hidrocefalia posthemorrágica.16 El DSB se presenta en alrededor del 9 % de los recién nacidos pretérminos menores de 30 semanas, al incluir bajo este término la LPV quística y la hemorragia intraventricular grado IV.17 Tanto la hemorragia intraventricular grado III como la IV, se asocian a la ocurrencia de LPV quística, aunque la hemorragia grado IV es una entidad etiológicamente diferente de la grado III, que se identifica actualmente con términos descriptivos como lesiones hiperecoicas periventriculares, o con los términos nosológicos específicos correspondientes, como el de infarto hemorrágico periventricular.9,17,18
El estudio ELGAN realizado en los Estados Unidos en recién nacidos pretérminos extremos, mostró una gran variabilidad interobservadores al aplicar términos diagnósticos para las lesiones de la SB cerebral, lo cual se manifestó en la gran variabilidad de la frecuencia relativa con que se encontraban determinadas entidades en los informes de diversos imaginólogos calificados.18
Encefalopatía de la prematuridad
La encefalopatía de la prematuridad es un término mucho más amplio y abarcador, no solamente porque engloba la presencia de lesiones estructurales tanto a nivel de la SB como de la sustancia gris del cerebro y cerebelo en niños nacidos prematuramente, sino porque propone un nuevo enfoque conceptual, al considerar las alteraciones clínicas, neuroimaginológicas y neuropatológicas que se manifiestan en el neonato pretérmino, como una compleja amalgama de trastornos primariamente destructivos y del desarrollo.19 Quiere esto decir que para que esta se produzca tiene que estar presente como condición sine qua non la presencia de un encéfalo inmaduro, en el que se presentan, además, trastornos destructivos y del desarrollo, por ser un sistema en desarrollo. Los trastornos del desarrollo incluyen: interacciones célula-célula dañadas, soporte trófico intercelular, efectos retrógrados dying back, y efectos anterógrados (degeneración walleriana, degeneración trans-sináptica, etc.). Lo que no ha podido ser elucidado aún es la importancia relativa de los trastornos destructivos primarios y los del desarrollo en la etiología de esta entidad.2,19
Volpe ha enfatizado en que el enfoque sustractivo es incompleto a la hora de dilucidar el origen de la encefalopatía de la prematuridad. Por tanto, su estudio debe enfocarse desde la perspectiva del desarrollo del cerebro humano (en sus períodos prematuro, neonatal e infancia temprana), por lo que un análisis a partir de considerar que las consecuencias clínicas y anatómicas de la afectación cerebral neonatal son resultado de lesiones y pérdida de tejido, sería incompleto.2 Este enfoque se basa en los aportes de la biología del desarrollo, los estudios más modernos de neuroimaginología y su asociación con las alteraciones del neurodesarrollo en estos niños, en los que no solamente se presentan trastornos motores como expresión de un DSB, sino otros trastornos, como los cognitivos y sensoriales, todo lo cual supone un daño o alteración a otros niveles.
Fisiopatología de la encefalopatía de la prematuridad
Para entender la fisiopatología de la encefalopatía de la prematuridad, debemos partir del hecho de que la LPV tiene 2 componentes principales: la necrosis focal profunda en la SB, con pérdida de todos los elementos celulares; y un elemento más difuso en la SB cerebral central, con daño a los oligodendrocitos premielinizantes o pre-oligodendrocitos (pre-Ols), y marcada astrogliosis y microgliosis.2 ]]>
Las lesiones necróticas focales pueden ser macroscópicas (más fácilmente visibles por ultrasonografía cerebral transfontanelar, pero menos frecuentes), o microscópicas (no visibles con facilidad por neuroimagen, pero que incluyen pequeñas cicatrices gliales). Los estudios de neuroimagen sugieren que las formas quísticas focales, denominadas como LPV quística, han tenido una tendencia decreciente, mientras que las formas no quísticas, tanto focales como difusas, tienden a aumentar.2Para la explicación del origen de la encefalopatía de la prematuridad existen 2 modelos teóricos bien fundamentados, que son: el modelo infeccioso-inflamatorio y el modelo hemodinámico. No obstante, existen factores etiológicos que son comunes para ambos, entre los que se encuentran la inflamación causada por infección fetal o neonatal, la hipoxia-isquemia durante el período perinatal, las deficiencias de factores de crecimiento, y las iatrogenias potenciales durante el proceso de atención neonatal. Los patrones etiológicos inflamatorio e isquémico pueden, incluso, coexistir de alguna manera.4,20-22
La teoría inflamatoria se sustenta en la presencia de una respuesta inflamatoria fetal que afecta al cerebro en desarrollo, que causa las alteraciones propias del DSB, pero también a nivel de la sustancia gris, según se verá más adelante.4,21,22 La teoría hemodinámica, entretanto, se basa en la presencia de trastornos del flujo sanguíneo en el cerebro en desarrollo, en los que pueden mediar alteraciones hemodinámicas sistémicas como la hipotensión arterial y el shock, pero, principalmente, la denominada circulación pasiva, a partir del daño de los mecanismos de autorregulación del flujo sanguíneo cerebral (como ocurre en la asfixia) y las fluctuaciones importantes de este (como ocurre en la hipocapnia).4,20,23
Se han invocado factores anatómicos vasculares como determinantes de la localización de las lesiones focales necróticas, las cuales se ubican en territorios de vascularización terminal, donde los vasos penetrantes largos discurren desde la superficie pial, hasta la SB periventricular profunda, provenientes de la arteria cerebral media, y de las arterias cerebral anterior y posterior.4,20
La forma más difusa de LPV se explica, según este modelo teórico, por fenómenos isquémicos que se producen en áreas de SB más periférica, con poca vascularización, debido a la falta de conexiones entre los vasos penetrantes largos, para la SB profunda, y los vasos penetrantes cortos, para la SB subcortical.23
Tanto por la ocurrencia de alteraciones hemodinámicas como inflamatorias, como fenómenos destructivos que originen las alteraciones estructurales que se presentan en la encefalopatía de la prematuridad, en la comprensión de la fisiopatología de esta entidad resulta esencial tener en cuenta otros elementos, como los eventos críticos en el desarrollo cerebral, que están produciéndose en el momento en que esos fenómenos tienen lugar.
Eventos críticos en el desarrollo cerebral fetal entre las 24 y 40 semanas de edad gestacional
La encefalopatía de la prematuridad incluye, además de la LPV (tanto quística como difusa), una enfermedad neuroaxonal asociada, de lo cual existen evidencias a través de estudios de resonancia magnética con tensor de difusión. Pero existe, además, en muchas ocasiones, daño a nivel de la sustancia gris, tanto a nivel de la corteza cerebral, como del cerebelo, tálamo y ganglios basales.2,4,19
La encefalopatía de la prematuridad ocurre durante un período de eventos rápidos y complejos en el desarrollo del cerebro humano.2,19 En el momento en que las noxas causantes de esta actúan, que es el período que va de las 24-34 semanas de edad gestacional, pero que puede extenderse más allá, una serie de eventos críticos están teniendo lugar en el desarrollo cerebral. En ese momento se encuentran, a nivel de la SB cerebral, toda una serie de elementos en desarrollo, entre los que se encuentran los pre-Ols, que son precursores de los oligodendrocitos maduros, y que desempeñan un papel fundamental en la mielinización de las fibras nerviosas.2,19,21,22 ]]>
También se encuentran axones, células de la microglia y neuronas (como las de la subplaca y las GABA-érgicas migratorias tardías). En ese momento existen 3 zonas proliferativas celulares importantes, que son: la zona subventricular proliferativa dorsal, el epitelio germinativo ventral de la eminencia gangliónica y las denominadas estructuras neuronales clave (tálamo, corteza cerebral y ganglios basales). Todos los elementos anteriores son muy vulnerables a eventos patológicos exógenos y endógenos, como la isquemia, la inflamación, la excitotoxicidad, y los efectos de los radicales libres.2,19Es este un período dinámico, en el cual están en formación haces de fibras eferentes que darán lugar a los haces corticotalámicos, corticobasales y corticospinales, así como fibras nerviosas que transcurren a través de la SB, como las provenientes de zonas corticales mediales y las del cuerpo calloso, que hacen sinapsis en las neuronas de la subplaca, y de ahí entonces emergen otras fibras que hacen sinapsis, a posteriori, con células de la corteza cerebral en formación. De igual manera, se están produciendo migraciones de neuronas provenientes de la zona subventricular hacia la corteza cerebral, y de las neuronas de la eminencia gangliónica hacia la corteza cerebral y hacia los núcleos talámicos.2,19
Es así como cualquier noxa que cause daño al cerebro en formación durante esta etapa, no solo implica riesgos para el normal desarrollo de la SB cerebral, sino también de la sustancia gris a nivel de la corteza, tálamo, núcleos basales y otras estructuras cerebrales, incluyendo el cerebelo, lo cual se correlaciona con las expresiones clínicas de la encefalopatía de la prematuridad, entre las que destacan los trastornos motores, y los sensoriales, visuales, cognitivos y de conducta.24,25
Volpe ha propuesto varios escenarios potenciales probables de alteraciones primarias y trastornos maduracionales/tróficos para la encefalopatía de la prematuridad. El resultado final es la presencia de uno o varios de los daños siguientes: en la mielinización, en el desarrollo cortical o en el desarrollo talámico. Los escenarios tienen lugar en presencia de, al menos, una de las alteraciones primarias siguientes: bien sea de los pre-Ols, de los axones, del tálamo, de las neuronas de la subplaca o de las neuronas migratrices GABA-érgicas.2,19
Bases del modelo infeccioso-inflamatorio
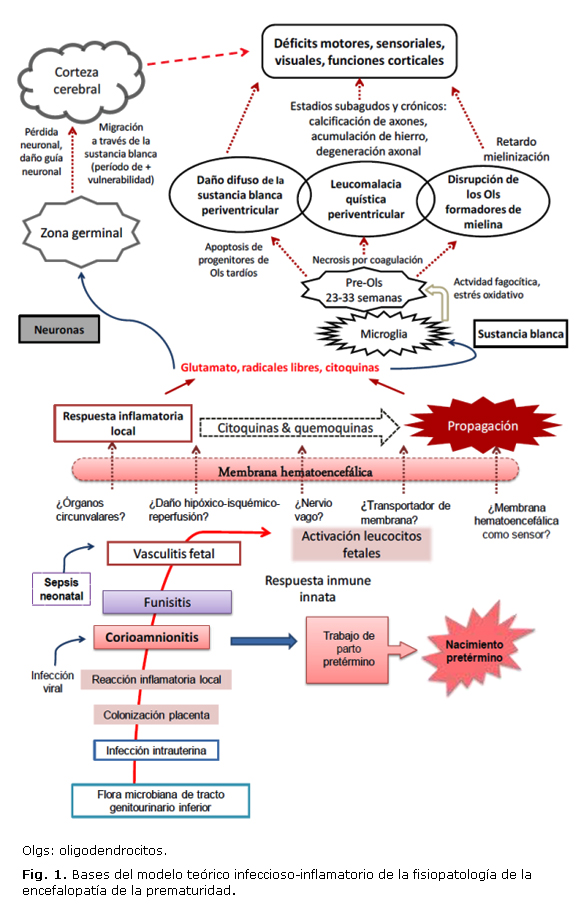
Este modelo teórico ha ganado gran fuerza en la actualidad, a partir de los hallazgos de investigaciones experimentales y de corte epidemiológico, en las que se ha puesto de manifiesto la asociación de las infecciones intrauterinas y la corioamnionitis, aun la subclínica, tanto con el desencadenamiento del trabajo de parto pretérmino como de una respuesta inflamatoria sistémica fetal, luego de ocasionar una funisitis y una vasculitis fetal (figura 1).4,21,22,26
Al ocurrir esto, se produce una activación de los leucocitos fetales y, por mecanismos no bien elucidados, determinadas señales que logran traspasar la membrana hematoencefálica desencadenan una respuesta inflamatoria local a nivel del cerebro, la cual se propaga luego mediante la liberación de citoquinas y quemoquinas.21
Hay daño celular con liberación de aminoácidos excitatorios, radicales libres y citoquinas que actúan tanto sobre las neuronas migratrices de la zona marginal, de la eminencia gangliónica y la zona subventricular, como también de otros elementos celulares que actúan de forma directa e indirecta sobre la SB y ocasionan daño a este nivel.4 La pérdida neuronal y de las guías neuronales son algunos de los mecanismos que se cree produzcan trastornos en la migración de neuronas a la corteza cerebral, tálamo y núcleos de la base, lo cual podría correlacionarse con los trastornos cognitivos y de conducta que pueden manifestarse, aún en forma aislada, sin déficits motores, en niños expretérminos, como una manifestación más de la encefalopatía de la prematuridad.4,22 ]]>
En este proceso de daño cerebral se piensa que tienen una importancia fundamental las células de la microglia, cuya actividad fagocítica se activa bajo los efectos de la respuesta neuroinflamatoria, y que tienen un papel clave en el daño por excitotoxicidad, inflamación y formación y liberación de radicales libres. Su activación afecta entonces a los pre-Ols, células diana principales que se afectan durante este proceso, ya que, a diferencia de las células más maduras de esta línea celular, son muy vulnerables al daño del desarrollo, y en el período posconcepción que media de la 23-33 semanas, constituyen los componentes predominantes de la SB.4,21De esta forma, la SB puede verse afectada por mecanismos de necrosis por coagulación, y dar lugar a la ya mencionada LPV quística, o por apoptosis de los progenitores de los oligodendrocitos tardíos, y dar lugar a la forma difusa de la LPV. La disrupción de los oligodendrocitos formadores de mielina, por su parte, trae consigo un retardo en la mielinización que origina la enfermedad axonal presente en la encefalopatía de la prematuridad.4
De la interacción de estos elementos destructivos del cerebro en desarrollo y los fenómenos maduracionales y organizacionales que están teniendo lugar durante esta etapa y las siguientes, es que podrían o no manifestarse los trastornos funcionales cerebrales asociados a la encefalopatía de la prematuridad.27
Existen evidencias de 2 fenómenos precondicionantes que se ponen de manifiesto durante la neuroinflamación, que son los fenómenos de sensibilización y resistencia. La sensibilización significa que la activación de la respuesta neuroinflamatoria sensibiliza al cerebro ante otras noxas, que no producirían daño significativo de no estar presente esta, por tanto, el daño que se produce entonces es más intenso y extenso. La resistencia, en cambio, no es más que la resistencia al daño por parte del cerebro inmaduro durante el estado de inflamación.21 Por tanto, el daño cerebral perinatal debe verse como un proceso dinámico, que se extiende por un período variable, y no como un episodio súbito, de corta duración.
Estos fenómenos se relacionan con la teoría de múltiples hits o golpes en el origen del daño en el cerebro en desarrollo. Esta teoría descansa en el hecho de que, para que se produzca este daño, deben producirse, la mayoría de las veces, múltiples eventos dañinos, los cuales podrían tener lugar en diferentes etapas: prenatal, perinatal o posnatal. Los golpes incluyen fenómenos como la inflamación, hipoxia-isquemia, excitotoxicidad, estrés oxidativo, medicamentos, toxinas, estrés materno, dolor, factores genéticos, entre otros, cuya importancia relativa variaría en dependencia de la etapa en que tengan lugar.22,27
Por otra parte, la neuroinflamación no solamente causa daño, sino que ella puede inducir, en un mismo individuo, cascadas antiinflamatorias secundarias que, por mecanismos de retroalimentación negativa, disminuyen la progresión de la inflamación y protegen al sistema nervioso central, a la vez que inducen la reparación del tejido dañado, por mecanismos de reparación endógena. De la interacción de factores de crecimiento y citoquinas, dependería grandemente el hecho de que un individuo exprematuro permanezca en estado de salud, o con las manifestaciones secuelares de una encefalopatía de la prematuridad.21,27
De evidencias acumuladas a partir de estudios experimentales se ha planteado que el proceso de daño puede persistir por meses o años. De esta manera, Fleiss y Gressens han sugerido que existen mecanismos terciarios de daño cerebral, que son aquellos que empeoran el resultado, predisponen al paciente a otras alteraciones, o previenen la reparación o regeneración endógena después de un evento dañino inicial al cerebro. Estos mecanismos incluyen una inflamación persistente y cambios epigenéticos.27
Diagnóstico de la encefalopatía de la prematuridad
En la práctica clínica el diagnóstico de la encefalopatía de la prematuridad se realiza por pasos, teniendo en cuenta las etapas del desarrollo del niño, ya que no solo basta el criterio neuroimaginológico durante la etapa fetal o neonatal, sino también la evaluación del neurodesarrollo. Por tanto, los métodos de diagnóstico incluyen medios neuroimaginológicos y clínicos, fundamentalmente, además de los datos que pueden aportar otras tecnologías, como las técnicas neurofisiológicas. ]]>
El diagnóstico por neuroimagen es el primero que habitualmente se realiza, siempre que este tipo de estudio se lleve a cabo en forma sistemática en neonatos y lactantes de riesgo, puesto que las manifestaciones clínicas son escasas durante las etapas fetal, neonatal y primeros meses de edad posnatal.- Diagnóstico por neuroimagen: la ultrasonografía cerebral transfontanelar es la técnica de neuroimagen habitual para el diagnóstico.8 Dentro de los hallazgos sugestivos de LPV se incluyen, en los primeros estudios que se realizan en la etapa neonatal, la presencia de hiperecogenicidades bilaterales, más o menos extensas e intensas, adyacentes a los ángulos externos de los ventrículos laterales. Pero es necesario evaluar la evolución de las lesiones, ya sea su persistencia, la aparición de quistes, o la confluencia de las lesiones más allá de los 15 días de edad posnatal, hasta etapas posteriores. En general, la presencia de una hiperecogenicidad periventricular persistente, durante más de 15 días, con ensanchamiento ventricular, y contorno irregular, debe ser considerada como una forma de LPV.8,28 Una evaluación completa de los pacientes con riesgo de LPV debe incluir la realización de cortes tangenciales, tanto en los planos coronales como parasagitales, con estudios evolutivos a los 28 días de edad posnatal,8 al término (aproximadamente a las 40 semanas de edad posmenstrual) y durante el primer año de edad corregida, por lo general, al mes, los 3 y 6 meses de edad corregida (después del término).29
Una vez diagnosticadas las hiperecogenicidades de la SB periventricular, se hace necesario estadiar sus grados, para lo cual von Wezel y otros han propuesto la clasificación siguiente:30
• Grado 0: ecogenicidad normal (no mayor que la de los plexos coroideos).
• Grado 1: ecogenicidad moderadamente aumentada de la sustancia periventricular, en la que la región afectada o pequeñas zonas de la misma son casi tan brillantes, o tan brillantes, como los plexos coroideos.
• Grado 2: ecogenicidad seriamente aumentada, región afectada o pequeñas zonas de esta más brillantes que los plexos coroideos.
Existen otras clasificaciones para la LPV propiamente dicha, entre las que se destaca la De Vries y otros,31 que ha sido modificada en la forma en que se describe a continuación:8
• Grado 1: hiperecogenicidad periventricular (igual o superior a la ecogenicidad del plexo coroideo) que persiste más de 15 días; generalmente se produce un aumento del tamaño ventricular, de contorno irregular.
]]> • Grado 2: evolución quística localizada en el ángulo externo del ventrículo lateral.• Grado 3: evolución quística que se extiende a la región periventricular fronto-parietal y/u occipital.
• Grado 4: evolución quística que se extiende a la región córtico-subcortical.
Mientras que las lesiones quísticas focales o difusas propias de la LPV pueden ser diagnosticadas con una alta sensibilidad mediante ultrasonografía cerebral transfontanelar, este estudio es poco fiable para el diagnóstico de las lesiones más difusas, no quísticas, por lo que se requiere, entonces, del empleo de otras técnicas de neuroimagen, como la resonancia magnética convencional, las imágenes potenciadas por difusión, y las imágenes con tensor de difusión.32,33
La resonancia magnética convencional es un estudio cualitativo que puede mostrar en niños expretérminos hallazgos como ventrículos dilatados con bordes irregulares, gliosis y quistes a diferentes niveles, desde la SB periventricular, hasta el fascículo longitudinal superior, así como adelgazamiento del cuerpo calloso. Al realizar este estudio en edades equivalentes al término en niños nacidos prematuramente, a menudo se han observado señales de intensidad alta excesivas, al emplear imágenes T-2 potenciadas, lo cual se cree que represente una manifestación más del espectro de daño o lesión de la SB, además de otras alteraciones como lesiones punctatas de la SB en niños nacidos con menos de 30 semanas de gestación, e hipoplasia cerebelosa o pontina, asociadas a DSB.32
Las imágenes con tensor de difusión constituyen un estudio cuantitativo que se obtiene a partir de imágenes de resonancia magnética, y que permiten relacionar hallazgos de estructura y función. Se generan sobre la base de la anisotropía difusional, que no es más que la difusión preferencial del agua a través de los tractos axonales. Pueden demostrar lesiones en los tractos de fibras en la SB central (tractografía), y establecer modelos de lesión en patrones específicos de SB en niños con LPV.32,33 Mediante esta técnica se han tenido evidencias que apuntan hacia anormalidades primarias en la corteza sensorial como, por ejemplo, la ausencia de fibras posteriores, que normalmente van hacia la corteza sensorial posterior.33
Los estudios volumétricos han permitido realizar análisis volumétricos cuantitativos del cerebro en desarrollo, a partir de los cuales se han encontrado anormalidades asociadas a la prematuridad, como una reducción en el plegamiento cortical cerebral al término, además de reducciones volumétricas en el tálamo y ganglios basales en niños prematuros con enfermedad de la SB no quística difusa.32,34
A pesar de que la LPV se ha considerado la principal causa de disfunción motora y cognitiva en pacientes con parálisis cerebral del tipo diplejía espástica, no todos los pacientes con LPV, según imágenes de resonancia magnética convencional, presentan siempre disfunción motora. Doo Lee y otros han investigado, mediante estudios neuroimaginológicos funcionales, los patrones cerebrales que se alteran en pacientes con LPV y diplejía espástica, y concluyen que la alteración del tracto motor descendente, junto con la reducción del volumen cortical suprayacente y la conectividad funcional reducida, parecen ser los mecanismos fisiopatológicos principales de disfunción motora en pacientes con LPV.24
- Diagnóstico clínico y del neurodesarrollo: el diagnóstico clínico de la encefalopatía de la prematuridad es prácticamente imposible en la etapa aguda de esta enfermedad. Solamente están presentes las alteraciones propias de un neonato pretérmino, especialmente si nace con una edad gestacional menor de 28 semanas. Durante esta etapa, la enfermedad es asintomática o paucisintomática, pues se manifiesta solamente como episodios de apnea, bradicardia o convulsiones neonatales.14
Durante el primer año de edad posnatal el niño con encefalopatía de la prematuridad puede exhibir un examen neurológico anormal o dudoso, lo cual incluye básicamente alteraciones del tono muscular, aunque se han descrito alteraciones durante el test de movimientos generales, que se presentan a edades tan tempranas como los 2 meses de edad corregida. Estas alteraciones incluyen respuestas más frecuentes de sobresalto y rotación predominante del hombro, a la vez que los movimientos aislados del cuello, el codo, la cadera, la rodilla y el tobillo, son menos frecuentes.35 ]]>
Los niños con encefalopatía de la prematuridad pueden manifestar también alteraciones asociadas, como aquellas relacionadas con las secuelas de la retinopatía de la prematuridad u otras alteraciones visuales, además de las auditivas, las cuales deben ser objeto de pesquisa a temprana edad.36La principal secuela de la encefalopatía de la prematuridad es la parálisis cerebral, que se manifiesta más frecuentemente como una diparesia o diplejía espástica, pero que, en los casos más severos, puede manifestarse como una cuadriparesia o cuadriplejía espástica, con o sin otros trastornos neurológicos y sensoriales acompañantes.8 Este diagnóstico se suele establecer después de los 2 años de edad corregida, aunque a menudo los signos de parálisis cerebral sean evidentes antes de esa edad, o se prefiera, en investigaciones epidemiológicas, para ganar en precisión, que los trastornos motores estén presentes, como mínimo, a los 4 años de edad posnatal.37
En la edad escolar, a partir de los 5 años, es que suele establecerse el diagnóstico de trastorno del desarrollo intelectual, retraso mental o daño cognitivo; aunque desde antes el niño o niña haya mostrado en sus evaluaciones un retardo en el desarrollo psicomotor o dificultades en áreas específicas (razonamiento perceptual, comprensión verbal, memoria de trabajo, etc.), que hayan motivado su inclusión en programas de estimulación temprana.36,38 Los trastornos intelectuales se producen por afectación de fibras de asociación de las funciones visual, auditiva y somestésica. Los trastornos del desarrollo intelectual, a su vez, se correlacionan con los trastornos que se producen en la organización cortical, y pudieran estar relacionados también con una mayor reducción cortical y una expansión menor del área de superficie cortical.8,34
Los niños prematuros presentan, además, con mayor frecuencia, otros trastornos, como el trastorno por déficit de atención/hiperactividad y los trastornos de conducta, frecuentemente asociados a los trastornos del desarrollo intelectual. Ante la sospecha de estos, los pacientes deben ser remitidos a especialistas en Psicología o Psiquiatría infantil, para una mejor evaluación y tratamiento (figura 2).36,38,39
Pronóstico
Las hiperecogenicidades persistentes, quistes y la dilatación ventricular de contorno irregular se asocian a trastornos en el neurodesarrollo. El riesgo de parálisis cerebral aumenta si existe afectación de la SB parietooccipital. Un coeficiente de inteligencia menor que 70 se ha asociado a la presencia de quistes extensos.8
Según el estudio EPIPAGE, realizado en Francia a niños nacidos con edades gestacionales de 22-32 semanas, la parálisis cerebral se presenta en un cuarto de los que se les ha diagnosticado DSB,40 y las deficiencias globales del neurodesarrollo alcanzan, respectivamente, 71, 88 y 80 % en los grupos de gestación de 24-26, 27-28 y 29-32 semanas.41 Los neonatos con ecogenicidades transitorias, sin embargo, no parecen tener una evolución del neurodesarrollo diferente de la de aquellos con ultrasonidos cerebrales normales.42
El daño cognitivo se presenta en 31 % de los niños muy pretérminos, y constituye la deficiencia aislada más frecuente en niños sin lesiones mayores de la SB. La presencia de alteraciones motoras a temprana edad se correlaciona con la aparición de daño cognitivo en edades posteriores, lo que sugiere un origen común para estas alteraciones.41 ]]>
Los resultados del estudio multicéntrico ELGAN, muestran que la ventriculomegalia tardía y las ecoluscencias se asocian a una alta probabilidad de parálisis cerebral, especialmente cuadriparesia, mientras que 43 % de los niños con parálisis cerebral no presentan alteraciones en la ultrasonografía cerebral neonatal, lo que resalta la importancia del seguimiento evolutivo de los recién nacidos pretérminos extremos.43
Implicaciones para la práctica
Los elementos relacionados con la fisiopatología, diagnóstico y pronóstico de la encefalopatía neonatal discutidos hasta aquí podrían tener algunas implicaciones para la práctica clínica.
Ante un niño de 6 años, nacido con 28 semanas de gestación, con diagnóstico ultrasonográfico de LPV al mes de edad, y que en el momento actual presente una diparesia espástica, con un coeficiente de inteligencia < 70, ¿sería más correcto establecer el diagnóstico de encefalopatía de la prematuridad, el de parálisis cerebral, o el de trastorno del desarrollo intelectual?
Si se tiene en cuenta que la parálisis cerebral es un término descriptivo que agrupa a una serie de trastornos motores, que se atribuyen a trastornos no progresivos que ocurren en el cerebro fetal o infantil en desarrollo, pero que puede tener otros trastornos acompañantes,44,45 y que los trastornos del desarrollo intelectual son un grupo de condiciones del desarrollo caracterizadas por un daño significativo de las funciones cognitivas, las cuales se asocian a limitaciones del aprendizaje, el comportamiento adaptativo y las habilidades,37 está claro que los 2 serían términos adecuados para este paciente; no obstante, en opinión de los autores, el término encefalopatía de la prematuridad resultaría más correcto, pues no se limita a una discapacidad determinada, y resulta más informativo sobre el origen y perfil evolutivo de la condición de ese paciente. La encefalopatía de la prematuridad sería un término más preciso y abarcador, aunque con la desventaja, con respecto al de parálisis cerebral, de que este último ha logrado soportar la prueba del tiempo.
CONSIDERACIONES FINALES
La LPV es solo una de las formas de DSB, mientras que la encefalopatía de la prematuridad es una entidad nosológica multicausal, que abarca un grupo de trastornos del neurodesarrollo y hallazgos anatomopatológicos y neuroimagenológicos asociados al nacimiento prematuro, y en cuyo origen parecen tener importancia, no solo los trastornos destructivos, sino también los relacionados con el desarrollo cerebral. Tiene un sustrato de base (la afectación del desarrollo del cerebro inmaduro, asociada al nacimiento prematuro), pero en el que el daño cerebral se extiende más allá del período neonatal, por lo que debe ser considerada una condición de salud y no una discapacidad. Es muy probable que la encefalopatía de la prematuridad sea universalmente reconocida en los próximos años como una entidad nosológica independiente, dadas las implicaciones que tiene este término no solo en el orden médico sino también social.
]]>
REFERENCIAS BIBLIOGRÁFICAS1. Obladen M. Lame from birth: Early concepts of cerebral palsy. Child Neurol. 2011;26(2):248-56.
2. Volpe JJ. The encephalopathy of prematurity-brain injury and impaired brain development inextricably intertwined. Semin Pediatr Neurol. 2009;16(4):167-78.
3. Eichenwald EC, Stark AR. Management and outcomes of very low birth weight. N Engl J Med. 2008;358:1700-11.
4. Babcock MA, Kostova FV, Ferriero DM, Johnston MV, Brunstrom JE, Hagberg H, et al. Injury to the preterm brain and cerebral palsy: clinical aspects, molecular mechanisms, unanswered questions, and future research directions. J Child Neurol. 2009;24:1064-84.
5. Hutchinson EA, De Luca CR, Doyle LW, Roberts G, Anderson PJ; Victorian Infant Collaborative Study Group. School-age outcomes of extremely preterm or extremely low birth weight children. Pediatrics. 2013;131(4):e1053-61.
6. Litt JS, Gerry Taylor H, Margevicius S, Schluchter M, Andreias L, Hack M. Academic achievement of adolescents born with extremely low birth weight. Acta Paediatr. 2012;101(12):1240-5.
7. de Waal CG, Weisglas-Kuperus N, van Goudoever JB, Walther FJ; NeoNed Study Group; LNF Study Group. Mortality, neonatal morbidity and two year follow-up of extremely preterm infants born in The Netherlands in 2007. PloS ONE. 2012;7(7):e41302.
8. Cabañas F, Pellicer A. Lesión cerebral en el niño prematuro. En: Protocolos de la Sociedad Española de Neonatología [homepage en Internet]; 2008 [citado 5 de septiembre de 2013]. Disponible en: http://www.se-neonatal.es/Portals/0/Articulos/29.pdf
9. Folkerth RD. Neuropathologic Substrate of Cerebral Palsy. J Child Neurol. 2005;20:940-9.
10. Beaino G, Khoshnood B, Kaminski M, Pierrat V, Marret S, Matis J, et al. Predictors of cerebral palsy in very preterm infants: the EPIPAGE prospective population-based cohort study. Dev Med Child Neurol. 2010 Jun;52(6):e119-25. ]]>
11. Sugiura T, Goto T, Ueda H, Ito K, Kakita H, Nagasaki R, et al. Periventricular Leukomalacia is decreasing in Japan. Pediatric Neurology. 2012;47:35-9.
12. O'Shea TM. Cerebral palsy in very preterm infants: new epidemiological insights. Ment Retard Disabil Res Rev. 2002;8(3):135-45.
13. Hatzidaki E, Giahnakis E, Maraka S, Korakaki E, Manoura A, Saitakis E, et al. Risk factors for periventricular leukomalacia. Acta Obstet Gynecol Scand. 2009;88(1):110-5.
14. Resch B, Vollaard E, Maurer U, Haas J, Rosegger H, Müller W. Risk factors and determinants of neurodevelopmental outcome in cystic periventricular leucomalacia. Eur J Pediatr. 2000;159(9):663-70.
15. Dammann O, Leviton A, Bartels D, Dammann ChE. Lung and brain damage in preterm newborns. Are they related? How? Why? Biol Neonate. 2004;85(4):305-13. ]]>
16. Larroque B, Marret S, Ancel PY, Arnaud C, Marpeau L, Supernant K, et al; EPIPAGE Study Group. White matter damage and intraventricular hemorrhage in very preterm infants: the EPIPAGE study. J Pediatr. 2003;143(4):477-83.
17. Kusters CDJ, Chen ML, PL Follett, Dammann O. "Intraventricular'' hemorrhage and cystic periventricular leukomalacia in preterm infants: how are they related? J Child Neurol. 2009;24:1158-70.
18. Westra S, Adler I, Batton D, Betz B, Bezinque S, Durfee S, et al. Reader variability in the use of diagnostic terms to describe white matter lesions seen on cranial scans of severely premature infants: The ELGAN study. J Clin Ultrasound. 2010;38(8):409-19.
19. Volpe JJ. Brain injury in premature infants: a complex amalgam of destructive and developmental disturbances. Lancet Neurol. 2009;8(1):110-24.
20. du Plessis AJ. The role of systemic hemodynamic disturbances in prematurity-related brain injury. J Child Neurol. 2009;24:1127-40. ]]>
21. Malaeb S, Dammann O. Fetal inflammatory response and brain injury in the preterm newborn. J Child Neurol. 2009;24(9):1119-26.
22. Kaindl AM, Favrais G, Gressens P. Molecular mechanisms involved in injury to the preterm brain. J Child Neurol. 2009;24:1112-8.
23. Legido A, Valencia I, Katsetos CD. Accidentes vasculares encefálicos en neonatos pretérmino. Ver Neurol. 2006;42(Supl 3):S23-S38.
24. Doo Lee J, Park HJ, Park ES, Oh MK, Park B, Rha DW, et al. Motor pathway injury in patients with periventricular leucomalacia and spastic diplegia. Brain. 2011;134:1199-210.
25. Martí-Bonmatí L, Rodrigo C, Torregrosa A, Menor F, Dosdá R, Poyatos C. Relación entre los síntomas clínicos y los hallazgos en resonancia magnética en niños con leucomalacia periventricular. Rev Neurol. 2001;33(1):22-6. ]]>
26. Horvath B, Grasselly M, Bodecs T, Boncz I, Bodis J. Histological chorioamnionitis is associated with cerebral palsy in preterm neonates. Eur J Obstet Gynecol Reprod Biol. 2012;163(2):160-4.
27. Fleiss B, Gressens P. Tertiary mechanisms of brain damage: a new hope for treatment of cerebral palsy? Lancet Neurol. 2012;11:556-66.
28. Classification of Peri and Intraventricular Haemorrhage, Periventricular Leukomalacia, and White Matter Echogenicity. En: van Wezel-Meijler G. Neonatal cranial ultrasonography. Guidelines for the procedure and atlas of normal ultrasound anatomy. Berlín: Springer-Verlag Berlin Heidelberg; 2007. p. 69-83.
29. Robaina Castellanos GR, Riesgo Rodríguez SC. Propuesta de programa de seguimiento de recién nacidos de alto riesgo en Cuba. Rev Méd Electrón [serie en Internet]. 2011 [citado 3 de septiembre de 2013];33(5). Disponible en: http://www.revmatanzas.sld.cu/revista%20medica/ano%202011/vol5%202011/tema12.htm
30. van Wezel-Meijler G, van der Knaap MS, Sie LT, Oosting J, van Amerongen AH, Cranendonk A, et al. Magnetic resonance imaging of the brain in premature infants during the neonatal period. Normal phenomena and reflection of mild ultrasound abnormalities. Neuropediatrics. 1998;29:89-96.
31. De Vries LS, Eken P, Dubowitz LMS. The spectrum of leukomalacia using cranial ultrasound. Behav Brain Res. 1992;49:1-6.
32. Austin T, O'Reilly H. Advances in imaging the neonatal brain. Expert Opin Med Diagn. 2011;5(2):95-107.
33. Hoon AH. Neuroimaging in Cerebral Palsy: Patterns of brain dysgenesis and injury. J Child Neurol. 2005;20:936-9.
34. Phillips JP, Montague EQ, Aragon M, Lowe JR, Schrader RM, Ohls RK, et al. Prematurity affects cortical maturation in early childhood. Pediatr Neurol. 2011;45:213-9.
35. Kouwaki M, Yokochi M, Togawa Y, Kamiya T, Yokochi K. Spontaneous movements in the supine position of healthy term infants and preterm infants with or without periventricular leukomalacia. Brain Dev. 2013;35(4):340-8.
36. Torres Valdivieso MJ, Gómez E, Medina MC, Pallás CR. Programas de seguimiento para neonatos de alto riesgo. En: Protocolos de la Sociedad Española de Neonatología [homepage en Internet]; 2008 [citado 3 de septiembre de 2013]. Disponible en: http://www.seneonatal.es/Portals/0/Articulos/29.pdf
37. Robaina Castellanos GR. Prevalencia y factores de riesgo de parálisis cerebral en Matanzas (años de nacimiento 1996-2002) [tesis doctoral]. Universidad de Ciencias Médicas de La Habana; 2010.
38. Salvador-Carulla L, Reed GM, Vaez-Azizi LM, Cooper SA, Martinez-Leal R, Bertelli M, et al. Intellectual developmental disorders: towards a new name, definition and framework for "mental retardation/intellectual disability" in ICD-11. World Psychiatry. 2011;10:175-80.
39. Lindström K, Lindblad F, Hjern A. Preterm Birth and Attention-Deficit/Hyperactivity Disorder in Schoolchildren. Pediatrics. 2011;127;858-65.
40. Ancel PY, Livinec F, Larroque B, Marret S, Arnaud C, Pierrat V, et al. Cerebral palsy among very preterm children in relation to gestational age and neonatal ultrasound abnormalities: The EPIPAGE Cohort Study. Pediatrics. 2006;117(3):828-35.
41. Marret S, Marchand-Martin L, Picaud JCh, Hascoët JM, Arnaud C, Roze JCh, et al. Brain injury in very preterm children and neurosensory and cognitive disabilities during childhood: the EPIPAGE cohort study. PloS ONE. 2013 May;8(5):e62683. ]]>
42. Pisani F, Leali L, Moretti S, Turco E, Volante E, Bevilacqua G. Transient periventricular echodensities in preterms and neurodevelopmental outcome. J Child Neurol. 2006;21:230-5.
43. Kuban KC, Allred EN, O'Shea TM, Paneth N, Pagano M, Dammann O, et al. Cranial ultrasound lesions in the NICU predict cerebral palsy at age 2 years in children born at extremely low gestational age. J Child Neurol. 2009;24(1):63-72.
44. Robaina Castellanos GR, Riesgo Rodríguez SC, Robaina Castellanos MS. Parálisis cerebral: ¿triste herencia o hipoxia al nacer? Panorama Cuba y Salud. 2014;9(2):51-2.
45. Robaina-Castellanos GR, Riesgo-Rodríguez S, Robaina-Castellanos MS. Definición y clasificación de la parálisis cerebral: ¿un problema ya resuelto? Rev Neurol. 2007;45(2):110-7.
]]>
Recibido: 25 de agosto de 2014.
Aprobado: 6 de septiembre de 2014.
Gerardo Rogelio Robaina Castellanos. Hospital Provincial Ginecoobstétrico Docente "Julio Rafael Alfonso Medina". Calle Santa Cristina, entre Santa Cecilia y Unión, Versalles. Matanzas, Cuba. Correo electrónico: grcastellanos.mtz@infomed.sld.cu ]]>