Resultados maternos y perinatales en gestantes diabéticas que requirieron tratamiento insulínico
Maternal and Perinatal Outcomes in Diabetic Pregnant Women Who Required Insulin Treatment
Yanet Valdés Sardiñas, Yoany Marín Tápanes, Juan Antonio Suárez González, Iliandrys de la Cruz Vega
Hospital Universitario Ginecobstétrico "Mariana Grajales". Santa Clara, Villa Clara. Cuba.
]]>
RESUMEN
Introducción: la diabetes mellitus representa un factor de riesgo para la mujer embarazada y un problema de salud para el producto.
Objetivos: identificar los resultados maternos y perinatales en gestantes diabéticas que recibieron tratamiento insulínico.
Métodos: se realizó una investigación de desarrollo, descriptiva, transversal en el Hospital Ginecobstétrico "Mariana Grajales" de Villa Clara, Cuba desde enero de 2013 hasta diciembre de 2014. La muestra quedó conformada de manera no probabilística por 111 pacientes diabéticas gestacionales y pregestacionales con tratamiento insulínico.
Resultados: predominó la diabetes gestacional (58 % de los casos) respecto a la pregestacional (42 %). El primer grupo alcanzó un buen control metabólico. La mayoría de las pacientes tuvo recién nacidos con peso de 2 500 gr a 4 199 gr, presentándose la macrosomía fetal solo en 17,1 % del total de pacientes. Los trastornos hipertensivos y la infección vaginal fueron las complicaciones maternas de más representatividad. La complicación perinatal con mayor incidencia fue el parto pretérmino, aunque sin significación estadística.
Conclusiones: hubo predominio de la diabetes mellitus gestacional en más de la mitad de la muestra. Este grupo resultó ser el de mejor control metabólico respecto a la pregestacional. Los trastornos hipertensivos y la infección vaginal fueron las complicaciones más representativas y el parto pretermino resulto de mayor incidencia en la muestra. Predominaron los recién nacidos de peso adecuado.
Palabras claves: diabetes mellitus; insulina; resultados perinatales.
ABSTRACT
Introduction: Diabetes mellitus represents a risk factor for pregnant women and a health problem for the offspring. ]]>
Objectives: Identify maternal and perinatal outcomes in diabetic pregnant women who received insulin treatment.
Methods: A descriptive, cross-sectional research was conducted at Mariana Grajales Gyneco-Obstetric Hospital in Villa Clara, Cuba from January 2013 to December 2014. A hundred-eleven (11) gestational and pre-gestational diabetic patients with insulin treatment non-probabilistically formed the sample.
Results: Gestational diabetes predominated (58 % of cases) compared to pre-gestational diabetes (42 %). The first group achieved good metabolic control. The majority of the patients had newborns weighing 2 500 g to 4 199 g, with fetal macrosomia only in 17.1 % of the total patients. Hypertensive disorders and vaginal infection were the most representative maternal complications. The most frequent perinatal complication was preterm delivery, although there was no statistical significance.
Conclusions: There was a predominance of gestational diabetes mellitus in more than half of the sample. This group turned out to be the one with the best metabolic control with respect to pre-gestational control. Hypertensive disorders and vaginal infection were the most representative complications and preterm birth resulted in a higher incidence in the sample. The newborns of adequate weight predominated.
Keywords: diabetes mellitus; insulin; perinatal results.
INTRODUCCIÓN
La diabetes mellitus puede definirse como un trastorno crónico del metabolismo de los carbohidratos, las proteínas y grasas. Clínicamente, se reconoce por una disminución relativa de la insulina, la presencia de hiperglucemia, glucosuria y cetoacidosis.1
]]> La diabetes mellitus gestacional (DMG) es la tercera gran categoría clínica en la clasificación actual de la diabetes. Esta enfermedad representa un factor de riesgo para la mujer embarazada y un problema de salud para el producto. Consiste en la alteración del metabolismo de los hidratos de carbono, de severidad variable que comienza o se reconoce por primera vez durante el embarazo. Se aplica independientemente de si se requiere o no insulina, o si la alteración persiste después del embarazo. No excluye la posibilidad de que la alteración metabólica reconocida haya estado presente antes de la gestación.2En Cuba, ocurren 4-6 nacimientos cada 1 000 partos en diabéticas pregestacionales y 4-5 cada 100 partos para diabéticas gestacionales.1
La diabetes pregestacional es cada vez más frecuente debido a las altas cifras de sobrepeso y obesidad en el mundo. En los últimos años la prevalencia global de diabetes ha alcanzado proporciones epidémicas, se detectan 1,5 millones de nuevos casos de Diabetes Mellitus en un año.3-7 Esta epidemia afecta tanto a los países en vías de desarrollo como a los desarrollados y se predice un mayor incremento para el año 2025.8,9
La insulina redujo de manera importante la mortalidad materna.10 No obstante, en comparación con embarazadas no diabéticas, la mortalidad perinatal continúa siendo hasta cinco veces más alta y en la diabetes pregestacional las malformaciones congénitas de los fetos son hasta 10 veces más frecuentes. Hasta 1980, la mayoría de los médicos aconsejaba a las mujeres diabéticas que evitaran embarazarse, esto se justificaba por la elevada morbilidad y mortalidad obstétrica de 30 a 50 % de mujeres diabéticas. A partir de esa fecha, descendió la frecuencia de complicaciones maternofetales, mejoró el diagnóstico y tuvo mayor éxito el tratamiento de la diabetes. Aun así, no se ha logrado igualar con la población no diabética. La diabetes asociada al embarazo afecta la salud de la madre y la del bebé. Esto impone comenzar un tratamiento de inmediato.11,12
Debido a la incidencia cada vez mayor de mujeres que conciben su embarazo en edades avanzadas con diagnóstico de diabetes mellitus y otras diagnosticadas en el propio embarazo y al no existir en la institución estudios sobre los resultados maternos y perinatales de estas gestantes con tratamiento insulínico se decide realizar el presente estudio para identificar los resultados maternos y perinatales asociados al uso de insulina en gestantes con diabetes mellitus.
MÉTODOS
Se realizó una investigación de desarrollo, descriptiva, de tipo transversal en gestantes diabéticas tratadas con insulina, atendidas en el Hospital Universitario Ginecobstétrico "Mariana Grajales" de Villa Clara, desde enero de 2013 hasta diciembre de 2014.
Del total de historias clínicas de gestantes diabéticas atendidas en la institución anteriormente mencionada en el período de estudio, se tomó una muestra no probabilística por conveniencia (el investigador selecciona los sujetos según accesibilidad, costo y rapidez cuando es adecuado a los fines del estudio), que quedó conformada por 111 pacientes.
Criterios de exclusión:
]]> Se utilizó el método empírico mediante la observación de la influencia del tratamiento insulínico en los resultados maternos y perinatales en gestantes diabéticas en el mundo, en Cuba, en la provincia de Villa Clara, Cuba y en especial en el Hospital Ginecobstétrico "Mariana Grajales".
Se realizó la observación indirecta de la información contenida en las historias clínicas.
Para desarrollar este estudio se realizó una revisión documental actualizada del tema de investigación y se confeccionó una guía de observación para recolectar la información adecuada a los efectos de los objetivos del estudio.
Para la obtención de la información se procedió al departamento de Archivo y estadística del hospital y se consultaronlas historias clínicas de cada paciente.
Los resultados fueron plasmados después de organizarse y clasificarse en una base de datos en Excel. Luego se procesaron mediante el paquete estadístico SPSS.15 para Windows donde se utilizaron prueba de hipótesis no paramétrica U de Mann-Whitneyprueba de Chi Cuadrado de independenciay para bondad de ajuste. Se emplearon tablas y gráficos para resumir la información procesada. Se consideraron los siguientes valores de significación:
Si p< 0,001 relación altamente significativa.
Si p> 0,001 y < 0,05 relación significativa.
Si p≥ 0,05 no existe significación.
Se realizó un protocolo de investigación, el cual se presentó al consejo científico del hospital. Se informó al Comité de Ética del Hospital sobre la realización del estudio y se aprobó. Se aseveró la utilización para fines científicos de la información contenida en las historias clínicas y en todo momento se guardó el anonimato de las pacientes incluidas en la investigación.
RESULTADOS
Desde el año 2013 hasta el año 2014, período en que se realiza este estudio, son atendidas en nuestro hospital un total de 111 embarazadas diabéticas, las cuales llevaron tratamiento insulínico en algún momento del embarazo. De ellas, 64 eran diabéticas gestacionales (58 % del total) y 47 diabéticas pre gestacionales (42 %).
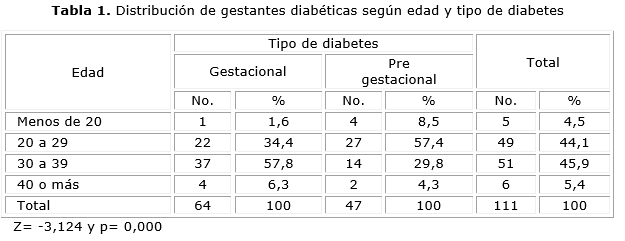
En la tabla 1 se muestra la distribución de gestantes según la edad y el tipo de diabetes. Puede observarse que existió un predominio de diabetes gestacional en pacientes con edades comprendidas de 30 a 39 años con 37 pacientes (57,8 %). La diabetes pregestacional predominó en las pacientes de 20 a 29 años con 27 pacientes (57,4 %).
Al realizarse el procesamiento estadístico a estas variables con el objetivo de determinar diferencias en cuanto a la edad de las gestantes con diabetes gestacional y pregestacional se realizó la prueba de hipótesis no paramétrica U de Mann-Whitney. Se obtuvieron diferencias altamente significativas entre los grupos comparados con valores de Z=-3,124 y p= 0,000.
En la tabla 2 se muestra la distribución de pacientes según el control metabólico y tipo de diabetes en la que se observa que en las diabéticas gestacionales predominaron las pacientes con buen control metabólico 40 de 64 (62,5 %). En las pacientes diabéticas pregestacionales predominaron las que tenían mal control metabólico, 28 de 47 pacientes (59,6 %).
]]> Al realizarse el procesamiento estadístico a estas variables, se evidenció una relación estadísticamente significativa entre el control metabólico y el tipo de diabetes según chi cuadrado de independencia con valor de chi cuadrado= 5,30 y p= 0,021.
En la tabla 3 se muestra la distribución de pacientes según peso del recién nacido y control metabólico. Puede observarse que independientemente del buen o mal control, el peso de los recién nacidos estuvo entre 2 500 gr a 4 199 gr, aunque predominaron discretamente las pacientes con buen control metabólico con 44 (74,6 %). Además, se evidencia que en las pacientes que obtuvieron recién nacidos con peso de 4 200 gr o más predominó el mal control metabólico con 12 (23,1 %).
Al realizarse el procesamiento estadístico, no se tienen evidencias de diferencias significativas entre el peso al nacer de los recién nacidos hijos de madres con buen control metabólico y las que tuvieron mal control metabólico al aplicar la prueba U de Mann Whitney con valores de Z= -0,081 y p= 0,93.
En la tabla 4 se muestra la distribución de pacientes según complicaciones perinatales y tipo de diabetes. Se puede observar que 85 % de las gestantes no presentaron complicaciones perinatales. El parto pretérmino representa la complicación perinatal con mayor incidencia, tanto en la diabetes gestacional como en la pregestacional, con 7 y 5 casos (10,9 % y 10,6 %, respectivamente). Le sigue el óbito fetal, que predominó en las pacientes diabéticas pregestacionales (4,3 %). El íctero neonatal y las malformaciones congénitas sólo ocurrieron en diabéticas gestacionales (3,1 %) de ellas. Mientras que el trauma obstétrico predominó en las pregestacionales (2,1 %).
La tabla 5 muestra la distribución de pacientes según complicaciones maternas y control metabólico. Ella muestra que las complicaciones maternas más frecuentes en las pacientes con buen control metabólico fueron los trastornos hipertensivos con 12 pacientes (20,4 %); seguido de la infección vaginal con 8 pacientes (13,6 %). En las diabéticas con mal control metabólico predominó la asociación de infección vaginal con 10 pacientes (19,2 %), seguida del trastorno hipertensivo con 6 pacientes (11,5 %).
DISCUSIÓN
La Diabetes Mellitus asociada al embarazo, aún hoy continúa siendo un suceso importante, que ha causado la morbimortalidad materna y perinatal si no es tratada adecuadamente.13 En nuestro país, la conducta y tratamiento de estas pacientes está descrita en las normas nacionales y han posibilitado la disminución de las complicaciones usuales de las gestantes diabéticas.1 En el presente estudio, se describieron los resultados maternos y perinatales en gestantes diabéticas tratadas con insulina desde 2013 hasta 2014.
Existe un acuerdo unánime en la literatura consultada en relación con la prevalencia de diabetes gestacional con respecto a la pregestacional; aunque esta última, es cada vez más frecuente debido a las altas cifras de sobrepeso y obesidad en el mundo.14-16 Coincidiendo con los resultados encontrados en nuestra investigación mostrados en la figura donde 58 % de las pacientes estudiadas resultó ser diabética gestacional y el 42 % resultó ser diabética pregestacional.
]]>Lemay Valdés Amador y otros apreciaron en un estudio realizado en el Hospital Docente Ginecobstétrico "Ramón González Coro" de La Habana el predominio de embarazadas diabéticas con 30 años o más (66,7 %).1
Los resultados de este estudio relacionados con el control metabólico y tipo de diabetes se muestran en la tabla 2, en la que se puede apreciar el predominio del buen control metabólico en las pacientes con diabetes gestacional (62,5 %) de las que padecían este tipo de diabetes, no sucede así en las pacientes con diabetes pregestacional donde predominaron las pacientes con mal control metabólico (59,6 %) de las de este tipo.
El adecuado control glucémico debe ser el objetivo en cualquier paciente con diabetes mellitus asociada al embarazo, fundamentalmente la diabética pregestacional tipo 1, ya que la reducción de complicaciones crónicas es notable. En lo que se refiere al embarazo, reducen el riesgo de malformaciones congénitas, así como las complicaciones maternas y fetales también serían menores si la glucemia se mantiene en rangos de normalidad a lo largo de toda la gestación.14
El mal control metabólico predominante en la diabetes pregestacional puede deberse a que muchas de estas pacientes no acuden a la consulta de riesgo preconcepcional y algunas de ellas ya inician la gestación con mal control. Además, el embarazo empeora las complicaciones crónicas de la enfermedad que hasta ese momento pueden estar presentes como la retinopatía diabética; sobre todo, la proliferativa no conocida o no tratada, la nefropatía diabética, así como la cardiopatía isquémica.11,17
Los resultados del estudio relacionados con el peso del recién nacido y control metabólico se muestran en la tabla 3, en la que se observa que en las pacientes con buen control metabólico predominaron los recién nacidos con peso comprendido de 2 500 g a 4199 g, lo que se considera como peso normal o adecuado. Es válido destacar que aunque en las pacientes con mal control metabólico también el predominio fue en ese rango de peso, estas aportaron mayor cantidad de niños con peso de 4 200 g o más resultado este que pudo estar en relación con el mal control metabólico. En el presente estudio, una de cada cinco mujeres tuvo un hijo con peso igual o mayor a 4 200 g.
Un estudio de intolerancia a los carbohidratos en mujeres embarazadas, estableció que el tratamiento de la diabetes gestacional con insulina mejora los resultados perinatales. En concreto, la macrosomía y el peso al nacer por encima del percentil 90 se vieron significativamente reducidos con el control diabetológico. En consecuencia, la muerte, distocia de hombros, fractura ósea y parálisis del nervio se redujo significativamente de un 4 % a 1 %.18
En la tabla 4 se exponen los resultados del presente estudio relacionado con las complicaciones perinatales y tipo de diabetes. Puede destacarse que 85 % de las gestantes no presentaron complicaciones perinatales. El parto pretérmino fue la complicación perinatal con mayor incidencia, tanto en la diabetes gestacional como en la pregestacional, con 7 y 5 casos (10,9 % y 10,6 %, respectivamente).
Estos resultados se corresponden con los de un estudio de tipo cohortes, en embarazadas con y sin diabetes gestacional, usuarias del Hospital General Regional Nº 1 del IMSS, delegación Querétaro, México. Sin embargo, en el citado estudio el parto pretérmino no fue la complicación perinatal que ocupó el primer lugar si son relativamente semejantes en cuanto al por ciento que representó esta complicación.3
]]> Se considera que la mayor frecuencia de enfermedad hipertensiva gravídica, en gestantes diabéticas pudo estar en relación con el origen multifactorial de esta complicación y su asociación con factores no analizados en el presente estudio (por ejemplo: la obesidad, el tabaquismo, grupos étnicos y otros).La infección vaginal, a su vez, es la complicación materna que le sigue en frecuencia. En un estudio realizado en 37 gestantes diabéticas ingresadas del Servicio de Perinatología del Hospital General "Orlando Pantoja Tamayo" de Contramaestre, Santiago de Cuba. Se realizó el diagnóstico de infección vaginal en 48,7 % de las gestantes.19
El polihidramnios a su vez se asocia en 19 a 25 % de los embarazos en pacientes diabéticas, consecuencia lógica de los estados de hiperglicemia materno-fetal, que conducen a una mayor producción urinaria fetal.
Se concluye que con un predominio de la diabetes mellitus gestacional en más de la mitad de la muestra, este grupo resultó ser el de mejor control metabólico respecto a la pregestacional. Los trastornos hipertensivos y la infección vaginal fueron las complicaciones más representativas y el parto pretérmino resultó de mayor incidencia en la muestra. Predominaron los recién nacidos de peso adecuado.
CONFLICTO DE INTERESES
Los autores no declaran tener conflictos de intereses.
REFERENCIAS BIBLIOGRÁFICAS
1. Valdés Amador L. ¿Qué sabemos de Diabetes Mellitus Gestacional? I Congreso Internacional de Salud Reproductiva en Diabetes Mellitus. 14-18 marzo 2000. Varadero, Cuba.
2. American College of Obstetricians and Gynecologists (ACOG). Your Pregnancy and Birth, Cuartaedición. ACOG: Washington, DC; 2005.
3. Romero Gutiérrez GG, Macías Rocha AL, Puente Álvarez AE. Prevalencia de alteraciones en la tolerancia a la glucosa postparto en pacientes con diabetes gestacional previa. Ginecol Obstet México. 2012;80(10):631-6.
4. Turok DK, Ratcliffe SD, Baxley EG. Management of gestational diabetes mellitus. Am Fam Physician. 2013;68(9):1767-72.
5. Newbern D, Freemark M. Placental hormones and the control of maternal metabolism and fetal growth. CurrOpinEndocrinol Diabetes Obes. 2012;18(6):409-16.
6. García C. Diabetes mellitus gestacional. Med Int Mex. 2013;24(2):148-56.
7. Haugel de Monzon S, Kirwan JP. Gestational diabetes and insulin resistance: role in short- and long- term implications for mother and fetus. J Nutr. 2013;137:1674-83.
8. Teh WT, Teede HJ, Paul E, Harrison CL, Wallace E, Allan C. Risk factors for gestational diabetes mellitus: implications for the application of screening guidelines. Aust NZ J Obstet Gynaecol. 2013;51(1):26-30.
9. Ernst S, Demiric C, Valle S, Velazquez-Garcia S, Garcia-Ocaña A. Mechanisms in the adaptation of maternal β-cells during pregnancy. Diabetes Manag (Lond). 2013;1(2):239-48.
10. Grewal E, Kansara S, Kachhawa G, Ammini AC, Kriplani A, Aqqarwal N, et al. Prediction of gestational diabetes mellitus at 24 to 28 weeks of gestation by using first-trimester insulin sensitivity in Asian Indian subjects. Metabolism. 2012;6(5):715-20.
11. Knopp RH, Montes A, Childs M, Li JR, Mabuchi H. Metabolic adjustments in normal and diabetic pregnancy. ClinObstet Gynecol. 2013;24(1):21-50.
12. Reichelt AJ, Spichler ER, Branchtein L, Nucci LB, Franco LJ, Schmidt MI, et al. Fasting plasma glucose is a useful test for the detection of gestational diabetes. Diabetes Care. 2012;21(8):1246-9.
13. Kraemer LG, De Matos AJ, De Brito M. Could fasting plasma glucose be used for screening high-risk outpatients for gestacional diabetes mellitus? Diabetes Care. 2013;24:954-5.
14. Hoseini SSH, Hantoushzadeh S, Shoar S. Evaluating the extent of pregravid risk factor of gestational diabetes mellitus in women in Tehran. Iran Red Crescent Med J. 2013;13(6):407-14.
15. Rahman MT, Tahmin T, Ferdousi S, Bela SN. Gestational diabetes mellitus (GDM): Current concept and a short review. Bangladesh J Pathol. 2013;24(1):16-20.
16. Aman J, Hansson U, Ostlund I, Wall K, Persson B. Increased fat mass and cardiac septal hypertrophy in newborn infants of mothers with well-controlled diabetes during pregnancy. Neonatology. 2013;100(2):147-54.
17. American Diabetes Association. Gestational diabetes mellitus. Diabetes Care. 2013;26(Suppl 1):S103-5.
18. Turok DK, Ratcliffe SD, Baxley EG. Management of gestational diabetes mellitus. Am FamPhysician. 2013;68(9):1767-72.
19. Hernández M. Aspectos básicos en el control de la diabetes gestacional. Rev Med Inst Mex Seguro Soc. 2015;43(5):419-23.
20. Vega-Malagón G, Miranda-Salcedo JP. Morbilidad y mortalidad materna y perinatal de la diabetes gestacional en una población mexicana. European Scientific Journal. 2014;10(6):3-7.
]]>
Recibido: 8 de abril de 2017.
Aprobado: 14 de mayo de 2017.
Yanet Valdés Sardiñas. Hospital Universitario Ginecobstétrico "Mariana Grajales". Santa Clara, Villa Clara. Cuba.
Correo electrónico: yanetvs@infomed.sld.cu