Manejo del síndrome de transfusión feto fetal en gestaciones gemelares monocoriales
Management of Fetal Fetus Transfusion Syndrome in Monochorionic Twin Gestations
Manuel Pantoja Garrido,I Zoraida Frías Sánchez, II Ana María Marchena RománI
I Unidad de Gestión Clínica de Obstetricia y Ginecología del Hospital Universitario de Jerez de la Frontera. Cádiz, España.
II Unidad de Gestión Clínica de Obstetricia y Ginecología del Hospital Universitario Virgen Macarena de Sevilla, España.
RESUMEN
]]> El síndrome de transfusión feto fetal es una complicación grave de las gestaciones gemelares monocoriales. Su etiología se debe a la transfusión crónica de sangre del feto donante, al feto receptor, a través de las anastomosis vasculares entre los territorios placentarios de ambos. El cuadro clínico característico se evidencia en ambos fetos, receptor y donante, lo cual es consecuencia directa de las alteraciones en la volemia que padece cada uno. En el feto receptor se observa un polihidramnios relacionado con la poliuria derivada de un estado de hipervolemia constante, que acaba evolucionando hacia una insuficiencia cardiaca congestiva. En el feto donante el cuadro es inverso, caracterizado por oligoamnios, oliguria, crecimiento intrauterino retardado e hipovolemia, con tasas de mortalidad sin tratamiento de entre el 80-100% de los casos, que varían en función del grado de transfusión. El diagnóstico se basa en el estudio ecográfico exhaustivo de ambos fetos, procurando un diagnóstico precoz y un estadiaje correcto, ya que el pronóstico se verá muy influenciado por la actuación temprana. El tratamiento de elección es la coagulación láser de las anastomosis vasculares por fetoscopia, que se realiza idealmente entre la semana 18 y 26 de embarazo. El pronóstico es variable, en función de la disponibilidad de terapia fetal y de la edad gestacional en el momento del diagnóstico, siendo, en general, de muy mal pronóstico sin tratamiento efectivo.Palabras clave: síndrome transfusión feto fetal, fotocoagulación láser fetoscopia, monocorionicidad, enfermedades gemelares, desarrollo infantil.
ABSTRACT
Twin-twin transfusion syndrome (TTTS) is one of the most serious complications of monochorionic multiple gestations. The etiology is due to a chronic blood transfusion from de donor twin to the recipient twin trough vascular anastomoses between both placenta territories. Main clinical presentation is present in both donor and recipient fetuses, as a direct consequence of a blood volume alteration in each one. The recipient twin shows polyhydramnios related to polyuria resulting from a state of constant fluid overload, finally evolving into congestive heart failure. In the donor twin, the clinical presentation is opposite and shows oligoamnios, oliguria, intrauterine retarded growth and hypovolemia. Untreated mortality rates are between 80-100 % of all cases, which may vary depending on the severity of the transfusion. Diagnoses is based on exhausting ultrasound examination of both fetuses, securing early diagnosis and correct staging, since prognosis will be greatly influenced by early actions. Fetoscopic laser ablation is generally the definitive treatment between 16 and 26 weeks of gestation. The prognosis is variable, depending on the availability of fetal therapy and gestational age at diagnosis. It is generally very poor prognosis without effective treatment.
Keywords: twin-to-twin transfusion, fetoscopic laser photocoagulation, monochorionic, diseases in twins; child development
]]> INTRODUCCIÓN
El síndrome de transfusión feto fetal (STFF) es una de las graves complicaciones de las gestaciones gemelares monocoriales, que se produce como consecuencia de las anastomosis vasculares unidireccionales (predominantemente arteriovenosas), entre los territorios placentarios de ambos fetos.1 Aparece en 10-15 % de las gestaciones gemelares monocoriales, lo que supone 1 de cada 1500-2000 embarazos, por lo que se considera una enfermedad rara.1-3
El estadiaje se realiza según la clasificación de Quintero , en función de los hallazgos ecográficos, lo que permite conocer la gravedad del síndrome, el pronóstico y establecer el plan de actuación.2 La presentación clínica depende de si el feto es donante o receptor de volemia, que condicionará las posibles complicaciones de cada uno de ellos. Así como el feto donante debuta con un crecimiento intrauterino retardado y oligoamnios, el feto receptor genera un polihidramnios y un posible fallo cardiaco. En cuanto al diagnóstico, se realiza con el estudio ecográfico minucioso de ambos fetos, en el que se pueden observar claros signos del síndrome. El tratamiento de elección es la fotocoagulación láser de las anastomosis vasculares mediante fetoscopia,4-6 siendo de especial importancia la técnica y el momento de realizar la cirugía fetal. El pronóstico es muy variable dependiendo de la capacidad de diagnóstico precoz y tratamiento que exista en ese momento. En términos generales, se estima la tasa de mortalidad sin tratamiento en un 80-100 %, con un porcentaje de entre 15-50 % de secuelas neurológicas.4,7,8 Así pues, en los países desarrollados, y gracias a los continuos avances en terapia fetal y diagnóstico prenatal, el pronóstico es bueno si el tratamiento se hace de forma precoz y resulta efectivo.7,9,10 Sin embargo, en países no desarrollados, el pronóstico es muy desalentador, por lo que son raros los casos de fetos nacidos que presenten buena calidad de vida.
A continuación, se describe el caso clínico de una gestación gemelar monocorial biamniótica que presenta un síndrome de transfusión feto fetal, requiriendo un exhaustivo diagnóstico prenatal y una rigurosa cirugía fetal para lograr la supervivencia de ambos gemelos, actualmente sanos y sin secuelas.
PRESENTACIÓN DE CASO
Presentamos el caso clínico de una gestante de 36 años con una amenorrea de 14 semanas y 3 días. Entre los antecedentes personales sólo cabe destacar un parto anterior que evolucionó y finalizó sin complicaciones. En la gestación actual, el desarrollo ha sido normal, con un screening combinado negativo de primer trimestre, con bajo riesgo para las trisomías 21,18 y 13.
En la ecografía de primer trimestre se observó una gestación gemelar monocorial biamniótica con hallazgos acordes y dentro de los límites de la normalidad. En el seguimiento obstétrico, las sucesivas consultas cursan sin incidencias con controles ecográficos normales.
Ya en el segundo trimestre, en la ecografía morfológica, se observaron discordancias en el líquido amniótico, en el que el primer gemelo presenta un hidramnios con un bolsillo máximo de 10 cm y el segundo gemelo presenta oligoamnios. Ambos fetos se estudian minuciosamente sin encontrar alteraciones morfológicas evidentes. No obstante, el primer gemelo presenta líquido a nivel pericárdico que supera la unión auriculoventricular, y se evidencia una discordancia en la estimación de pesos.
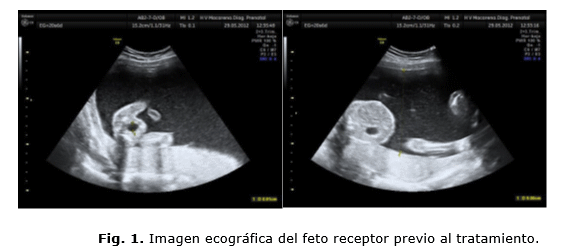
Permanecen ambas vejigas visibles durante toda la exploración. Ante estos hallazgos, se deriva a la Unidad de Diagnóstico Prenatal del Hospital de Referencia por sospecha de síndrome de transfusión feto fetal (STFF) estadio I en la clasificación de Quintero (Fig. 1). Una vez valorada por el equipo de dicha Unidad, los datos ecográficos son los siguientes: el primer gemelo, receptor, en situación de polihidramnios, con una columna máxima de líquido amniótico de 10 cm con onda atrial presenta en el estudio Doppler del ductus venoso. El segundo gemelo se identificó en estado de "stuck twin" sin visualizar vejiga y oligoamnios con un bolsillo único de líquido amniótico menor de 1 cm. El flujo tele diastólico e índice pulsatilidad de la arteria umbilical permanece normal (Fig. 2).
]]>
La cervicometría reveló un cérvix de 31 mm. Dos días más tarde, se confirman los hallazgos ecográficos descritos previamente y se diagnostican signos de insuficiencia cardiaca en el feto receptor debido a la sobrecarga hídrica, presentando ligera cardiomegalia, regurgitación tricuspídea leve y onda A del ductus venoso reversa. El índice de TEI (para valoración de función miocárdica) se encuentra aumentado a 0.6, y el feto donante presenta oligoamnios con columna máxima de líquido amniótico de 0,9 cm y vejiga ausente. Se informa a los padres del diagnóstico confirmado de síndrome de transfusión feto fetal en estadio III, ofreciendo como única y mejor opción terapéutica la coagulación láser, por fetoscopia, de las anastomosis vasculares placentarias. Se realiza, por tanto, en menos de 24 horas, el procedimiento indicado a la gestante, con 20 semanas y 4 días. Se incide a través de un trócar de 3 mm, transplacentario, para la coagulación de las anastomosis vasculares con láser. Se realizó, además, amnioinfusión de 1200 ml de suero Ringer lactato en la bolsa amniótica del gemelo donante y amniodrenaje de 1950 ml de la bolsa del gemelo receptor, con estudio de muestra de líquido amniótico de ambos gemelos, sin alteraciones. Finalmente, el procedimiento se puede realizar sin incidencias.
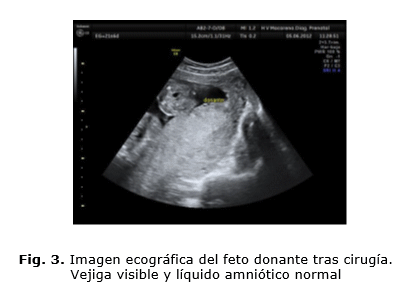
La primera revisión se hace a las 24 horas de la cirugía fetal, analizando de forma exhaustiva ambos fetos. En ese momento, ambos tienen buen perfil biofísico, vejigas visibles, y con una discordancia de líquido amniótico menor, siendo la columna máxima del feto donante de 3,68 cm y 7,3 cm del feto receptor (Fig. 3). Posteriormente, se realizaron controles ecográficos periódicos, estimación de pesos fetales (disminuyendo la discordancia existente previa a la cirugía) y estudios Doppler normales, salvo por una ligera regurgitación tricuspídea e índice de índice de función miocárdica (TEI) aumentado en el feto receptor, sin signos de sobrecarga cardiaca en las siguientes exploraciones.
La gestante continuó el control en su Hospital de origen, sin incidencias a destacar. En la semana 32, consultó en el Servicio de Urgencias por metrorragia, malestar general y fiebre, donde se comprobaron desaceleraciones precoces en el primer feto. No se mostraron alteraciones en la exploración ecográfica, aunque en la especuloscopia llamó la atención la presencia de la bolsa amniótica del primer gemelo en vagina. Se realizó una amnioscopia, que se describió como líquido amniótico teñido, por lo que la paciente ingresó para la finalización del parto tras maduración pulmonar.
En el transcurso de la hospitalización se constataron las desaceleraciones variables, profundas y recurrentes en el primer gemelo y se realizó una cesárea urgente por sospecha de corioamnionitis y riesgo de pérdida de bienestar fetal. El procedimiento cursa sin complicaciones, naciendo ambos gemelos con un peso de 1565 gr y 1465 gr, test de Apgar con una puntuación de 7 y 8 a los 5 y 10 minutos y un pH de arteria umbilical de 7.36 y 7.33 respectivamente. Pasan a la Unidad de Cuidados Intensivos neonatal por bajo peso evolucionando de forma excelente, por lo que a las 72 horas se trasladan a planta de hospitalización puerperal y se deriva al alta domiciliaria. Posteriormente, las visitas pediátricas de ambos gemelos han sido normales, con un desarrollo normal y sin evidenciarse hasta el momento ningún tipo de secuela.
DISCUSIÓN
]]> El síndrome de transfusión feto-fetal se trata de una enfermedad rara, grave y exclusiva de las gestaciones gemelares monocoriales. Se caracterizó por la aparición de una secuencia de hallazgos ecográficos, cuyo inicio es el binomio oligoamnios/polihidramnios que aparece como consecuencia de una alteración en la distribución de flujos sanguíneos placentarios.3 La explicación etiológica se relaciona por la descompensación hemodinámica continua que se crea por las anastomosis unidireccionales, frecuentemente arteriovenosas. El flujo sanguíneo aún no oxigenado, circula a través de la arteria del gemelo donante hasta los cotiledones compartidos con el gemelo receptor. Allí se oxigena a través de las vellosidades placentarias y se produce el intercambio gaseoso.Posteriormente, la sangre oxigenada pasa a una vena del gemelo receptor, lo que genera un desequilibrio de volemia y oxigenación sanguínea entre ambos fetos.11 Este proceso lleva al gemelo donante a un estado de hipovolemia, anemia y restricción de crecimiento; mientras que el receptor mantiene un estado de hipervolemia y sobrecarga-descompensación circulatoria,12 con posibles complicaciones trombóticas derivadas de la hiperviscosidad sanguínea. Aparece en 10-15 % de las gestaciones gemelares monocoriales, lo que supone uno de cada 1 500 - 2 000 embarazos, por lo que se considera una enfermedad rara.1-3 No obstante, la incidencia probablemente subestimada si consideramos el creciente número de gestaciones múltiples y las interrupciones precoces de la gestación atribuidas a esta causa y que no se reflejan en las estadísticas perinatales. En general, la frecuencia de esta patología es muy limitada, apareciendo en una de cada 10 gestaciones gemelares monocoriales.3,10
El cuadro clínico que se desarrolla como consecuencia del reparto anómalo de flujo sanguíneo entre ambos fetos hace que las manifestaciones sean diferentes en función de que el territorio placentario de cada feto sea receptor o donante de esa distribución desigual de volemia. Por lo tanto, en el feto donante de volumen sanguíneo, se desarrolla un cuadro caracterizado por oligoamnios, anemia, ausencia de visualización vesical por falta de líquido amniótico, restricción de crecimiento como consecuencia del menor aporte de sangre y fenómeno de "stuck twin" por plegamiento de la membrana amniótica sobre el feto derivado del oligoamnios.9,12,13 En el feto receptor, se observa el cuadro inverso, caracterizado por polihidramnios, cardiomegalia, fenómenos trombóticos y alteraciones circulatorias derivadas del exceso de volumen recibido por el territorio placentario fetal.1,12 El diagnóstico definitivo es fundamentalmente ecográfico, procurando el diagnóstico precoz y certero con un estudio pormenorizado de este tipo de gestaciones Así pues, es de gran importancia la definición de la corionicidad en el control ecográfico del primer trimestre ya que nos permite identificar todas aquellas gestaciones gemelares monocoriales, establecer un control más exhaustivo y diagnosticar precozmente las posibles complicaciones que puedan surgir 11. La confirmación de monocorionicidad en nuestra paciente se realizó en la semana 12 de gestación, permitiendo un seguimiento obstétrico cercano en la consulta adecuada. Una de las pruebas más importantes que se deben realizar en el marco de estudio de un STFF es la valoración Doppler de los vasos fetales, más concretamente de la arteria umbilical, ductus venoso y, en algunos casos, estudiar la presencia de pulsaciones patológicas en la vena umbilica.14 En referencia a este punto, la ausencia o reversión del flujo diastólico de la arteria umbilical del feto donante o de la contracción atrial del ductus venoso en el feto receptor, son los signos más frecuentes de fallo cardiaco que se deben tener cuenta en la estatificación y pronóstico de esta patología.2,14 Actualmente se está estudiando la sensibilidad y especificidad de otros marcadores para analizar la función cardiaca, entre ellos se encuentra el índice de función miocárdica o TEI, la fracción de eyección o la velocidad pico valvular.2 El estudio Doppler del feto donante en nuestro caso es normal, observándose en el feto receptor una onda A reversa en el ductus venoso, con cardiomegalia, alteración del índice de TEI y regurgitación tricuspídea, permaneciendo ligeramente tras el tratamiento mediante fotocoagulación láser.
La evaluación de la severidad del cuadro clínico es esencial para plantear el pronóstico fetal a corto y largo plazo, el tipo de tratamiento a realizar y el momento de realizarlo, por ello, la clasificación más utilizada en la actualidad es la propuesta por Quintero, dividida en 5 estadios.15 En el estadio I, la vejiga es visible en el feto donante durante toda la exploración, pasando a un estadio II cuando no se observa.15 En estos dos estadios iniciales, las medidas terapéuticas deberían instaurarse en un plazo de 3-4 días. Los estadios III y IV requieren una actuación de mayor urgencia, no pudiendo demorarse más de 24 horas. El estadio III se produce cuando existen alteraciones graves en el estudio Doppler en alguno de los fetos, mientras que el estadio IV se caracteriza por la aparición de hidrops en cualquiera de los dos fetos y signos de insuficiencia cardiaca.15 Por último, el estadio V debuta con el fallecimiento de uno o ambos fetos. Esta paciente fue diagnosticada de síndrome de transfusión feto fetal estadio I de Quintero en la ecografía morfológica de segundo trimestre que evolucionó rápidamente hasta un estadio III en cuestión de días, momento en el que se decidió tratamiento urgente.
Existen múltiples estrategias terapéuticas consideradas como tratamiento sintomático o temporal. Entre ellas se encuentra la amnioinfusión de suero en la bolsa del feto donante, amniodrenaje en el feto receptor o la terminación temprana de la gestación. Aunque actualmente la única terapia curativa es la fotocoagulación con láser de las anastomosis vasculares placentarias mediante fetoscopia, idealmente entre las semanas 18 y 26 de embarazo.3,9,16,17
La técnica quirúrgica consiste en la introducción de un fetoscopio a través de un trócar de 3-5 mm de calibre en la bolsa del feto receptor, y foto coagulando las anastomosis vasculares entre ambos territorios placentarios. Posteriormente se procede a realizar el amniodrenaje de líquido amniótico de la bolsa del feto receptor y la amnioinfusión de suero en la bolsa del feto donante, teniendo como objetivo reestablecer los volúmenes de líquido en ambas bolsas amnióticas.15-17 Existen múltiples variaciones en la ejecución de este procedimiento entre los distintos centros asistenciales, cambiando en el tipo de anestesia, la vía de acceso, el láser u otros puntos clave de la cirugía fetal.7 Nuestra técnica quirúrgica incluye el estudio del cariotipo de las células fetales del líquido amniótico de ambos fetos, la infiltración con anestésico local de las zonas de inserción del trócar, la utilización para el acceso a la bolsa amniótica de la vía percutánea transplacentaria y como láser para el proceso de fotocoagulación, el tipo Nd: YAG.
El objetivo de este tratamiento es la coagulación de las anastomosis vasculares entre ambos territorios placentarios, para evitar el hiperflujo sanguíneo de un feto a otro de forma desigual. En el pasado se optó por la coagulación ordenada o selectiva, escalonada de dichas anastomosis en función de si eran arteriovenosas (siendo éstas las primeras en fotocoagularse), arterio-arteriales o veno-venosas, aunque actualmente se utilizan otras técnicas, como la de Solomon, basada en la formación de una verdadera línea de separación en el margen de ambos territorios placentarios, creando flujos placentarios independientes3,9. Nuestra técnica se asemeja a la técnica de Solomon, prestando especial interés a la coagulación del vaso, que debe realizarse en un ángulo de 90º y a una distancia de al menos 1 cm respecto al láser, para evitar el contacto y, por consiguiente, posibles hemorragias que dificulten la cirugía.
El caso que presentamos se realiza dicha técnica que finaliza de forma exitosa y sin incidencias. Las complicaciones más frecuentes en este tipo de procedimientos son la rotura prematura de membranas, la secuencia anemia-policitemia, la amenaza de parto pretérmino, el desprendimiento de placenta, la corioamnionitis, la recurrencia del cuadro o el sangrado intraquirúrgico, siendo de aparición muy rara algunas como la embolia de líquido amniótico o la ascitis amniótica.1,3,10 En este caso, la paciente tuvo una evolución normal durante 12 semanas, momento en el que se sospecha una corioamnionitis y se finaliza el embarazo.
El pronóstico es muy variable, dependiendo de la capacidad de diagnóstico precoz y tratamiento que exista en ese momento. En términos generales, se estima la tasa de mortalidad sin tratamiento en un 80-100%, con un porcentaje de entre el 15-50% de secuelas neurológicas.4,7,8,17 Así pues, en los países desarrollados, y gracias a los continuos avances en terapia fetal y diagnóstico prenatal, el pronóstico es bueno si el tratamiento se hace de forma precoz y resulta efectivo.7,9,10 Sin embargo, en países no desarrollados, el pronóstico es muy desalentador, por lo que son raros los casos de fetos nacidos que presenten buena calidad de vida. Aun así, existen variaciones importantes según las series, aunque todas aceptan un porcentaje de supervivencia, con tratamiento adecuado, de entorno al 50-60 % de ambos fetos, llegado hasta casi 80-90 % para al menos uno de los fetos.
Por otro lado, debe tenerse en cuenta que pueden aparecer secuelas neurológicas en los recién nacidos que hayan sobrevivido hasta en 6 % de los casos, debido a la prematuridad, ya que la edad gestacional media de nacimiento en este tipo de patología se encuentra en torno a las 32 semanas de gestación. En el caso que se presenta, ambos gemelos se mantienen con un desarrollo neurológico dentro de la normalidad.
]]>CONCLUSIÓN
El síndrome de transfusión feto fetal es un síndrome raro de las gestaciones monocoriales, que consiste en el desequilibrio hemodinámico entre ambos fetos, debido al paso de volemia de uno a otro a través de las anastomosis vasculares unidireccionales. Aparece en 1 de cada 2000 gestaciones, incidencia probablemente subestimada si consideramos el creciente número de gestaciones múltiples y las interrupciones precoces de la gestación atribuidas a esta causa y que no se reflejan en las estadísticas perinatales. El diagnóstico es exclusivamente ecográfico y se basa en la discordancia de líquidos, la presencia o ausencia de vejiga y las alteraciones en el estudio Doppler de la arteria umbilical y del ductus venoso.
El estadiaje se realiza en función de los hallazgos ecográficos y se utiliza la clasificación de Quintero, cuyo objetivo es concretar el pronóstico según la gravedad del cuadro. Actualmente, el único tratamiento curativo es la fotocoagulación láser de las anastomosis vasculares mediante fetoscopia, realizado sólo por expertos en cirugía fetal. Idealmente, se debe realizar entre las semanas 18 y 26, ya que el pronóstico depende directamente del momento en el que se realiza la intervención. En líneas generales, es un síndrome que se acompaña de una elevada morbimortalidad fetal sin tratamiento efectivo. Con terapia fetal exitosa, en 85 % de los casos sobrevive al menos un feto, y ambos en 60 % de los casos. En un 5-6 % de casos los fetos sufren lesiones neurológicas, sobre todo asociadas a la prematuridad. Destacar la importancia del diagnóstico precoz, exhaustivo y realizado por un equipo altamente cualificado en estas técnicas, ya que, como hemos visto, el desenlace del cuadro depende directamente del diagnóstico precoz, estadiaje correcto, del tratamiento efectivo y del momento en el que éste se realice.
REFERENCIAS BIBLIOGRÁFICAS
1. Thia E, Thain S, Yeo GS. Fetoscopic laser photocoagulation in twin-to-twin transfusion syndrome: experience from a single institution. Singapore Med J. 2016;8:1-17.
2. Gapp-Born E, Sananes N, Weingertner AS, Guerra F, Kohler M, Fritz G, et al. Predictive value of cardiovascular parameters in twin-to-twin transfusion syndrome. Ultrasound Obstet Gynecol. 2014;44(4):427-33.
]]>3.Akkermans J, Peeters SH, Klumper FJ, Lopriore E, Middeldorp JM, Oepkes D. Twenty-Five Years of Fetoscopic Laser Coagulation in Twin-Twin Transfusion Syndrome: A Systematic Review. Fetal Diagn Ther. 2015;38:241-53.
4. Yamamoto M, Ville Y. Laser treatment in twin-to-twin transfusion syndrome. Semin Fetal Neonatal Med. 2007;12(6):450-7.
5. Papanna R, Mann LK, Johnson A, Sangi-Haghpeykar H, Moise KJ Jr. Chorioamnion separation as a risk for preterm premature rupture of membranes after laser therapy for twin-twin transfusion syndrome. Obstet Gynecol. 2010;115(4):771-6.
6. Ahmed S, Luks F, O'Brien BM, Muratore CS, Carr SR. Influence of experience, case load, and stage distribution on outcome of endoscopic laser surgery for TTTS. Prenatal Diag. 2010;30:314-9.
7. Akkermans J, Peeters SH, Middeldorp JM, Klumper FJ, Lopriore E, Ryan G. A worldwide survey of laser surgery for twin-twin transfusion syndrome. Ultrasound Obstet Gynecol. 2015;45(2):168-74.
]]>8. Lopriore E, van den Wijngaard JPHM, Middeldorp JM, Oepkes D, Walther FJ, van Gemert MJ, Vandenbussche FPHA. Assessment of feto-fetal transfusion flow through placental arterio-venous anastomoses in a unique case of twin-to-twin transfusion syndrome. Placenta. 2007;28(2-3):209-11.
9. Chang YL, Wang TH, Chang SD, Chao AS, Hsieh P. Fetoscopic laser coagulation of intertwin anastomoses reduces discordant placental autophagic activities in discordant twin growth. Taiwanese Journal of Obstetrics & Gynecology. 2015;54(5):580-2.
10. Dias Gherpell JL. Twin-twin transfusion syndrome: what really matters concerning developmental outcome of survivals? Arq. Neuro-Psiquiatr. 2015;73(3).
11. Baud D, Windrim R, Van Mieghem T, Keunen J, Seaward G, Ryan G. Twin-twin transfusion syndrome: a frequently missed diagnosis with important consequences. Ultrasound Obstet Gynecol. 2014;44(2):205-9.
12. Van Mieghem T, Doné E, Gucciardo L, Klaritsch P, Allegaert K, Van Bree R, et al. Amniotic fluid markers of fetal cardiac dysfunction in twin-to-twin transfusion syndrome. Am J Obstet Gynecol. 2010;202(1):48.
]]>13. Valsky DV, Eixarch E, Martinez JM, Crispi F, Gratacós E. Selective intrauterine growth restriction in monochorionic twins: pathophysiology, diagnostic approach and management dilemmas. Semin Fetal Neonatal Med. 2010;15(6):342-8.
14. Baschat AA, Gungor S, Glosemeyer P. Changes in umbilical venous volume flow after fetoscopic laser occlusion of placental vascular anastomoses in twin-to-twin transfusion syndrome. Am J Obstet Gynecol. 2010;203:479.
15. Quintero RA, Bornick PW, Allen MH, Johson PK. Selective laser photocoagulation of communicating vessels in severe twin-twin transfusion syndrome in women with an anterior placenta. Obstet Gynecol. 2001;97:477-81.
16. Deprest JA, Devlieger R, Srisupundit K, Beck V, Sandaite I, Rusconi S, et al. Fetal surgery is a clinical reality. Semin Fetal Neonatal Med. 2010;15(1):58-67.
17. Akkermans J, Peeters SH, Klumper FJ, Middeldorp JM, Lopriore E, Oepkes D. Is the Sequential Laser Technique for Twin-to-Twin Transfusion Syndrome Truly Superior to the Standard Selective Technique? A Meta-Analysis. Fetal Diagn Ther. 2015;37(4):251-8.
]]>Recibido 22 de enero de 2018.
Aprobado: 20 de marzo de 2018.
Manuel Pantoja Garrido. Unidad de Gestión Clínica de Obstetricia y Ginecología del Hospital Universitario de Jerez de la Frontera. Cádiz, España.
Correo electrónico: pantoja_manuel@hotmail.com