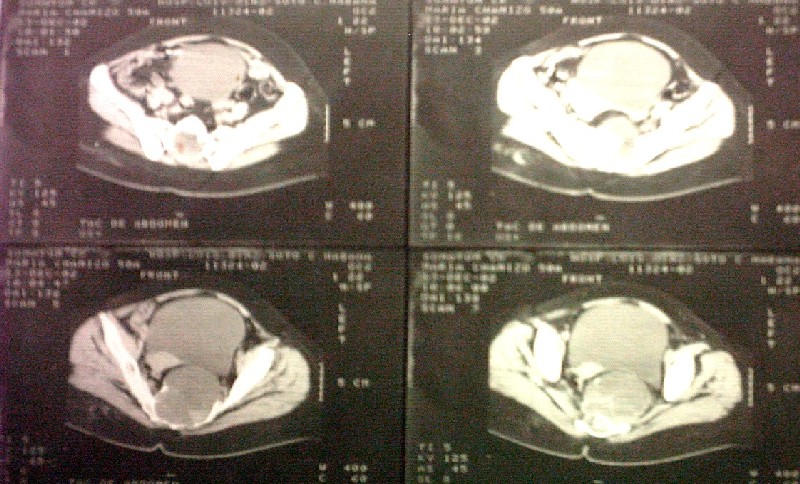
Fig. 1. TC que muestra un gran schwannoma de origen sacro.
Dr. Nelson Fuentes Rodríguez,1 Dr. Pablo Pérez La O,1 Dr. Norbery Jorge Rodríguez de la Paz,1 Dr. José A. Prince López1 y Prof. Hernán Salas Rubio2
Los schwannomas gigantes del sacro son extremadamente raros. Se reporta una paciente de 47 años de edad que clínicamente solo refería dificultad para defecar. Los estudios imagenológicos realizados mostraron una tumoración sacra de localización anterior con carácter erosivo del hueso, que impresionó de inicio ser un cordoma. Se le realizó a la paciente un abordaje por vía posterior (sacrectomía) con resección total de la lesión. El informe histológico del Departamento de Patología fue schwannoma. La evolución posoperatoria fue satisfactoria, tiene 3 años de operada y se encuentra asintomática, sin señales de recidiva en las tomografías y resonancias magnéticas evolutivas.
Palabras clave: Schwannoma vertebral, neurofibroma intrarraquídeo, tumor raquimedular, neoplasma vertebromedular, schwannoma gigante, schwannoma retroperitoneal, schwannoma gigante del sacro.
Los tumores de las vaínas nerviosas constituyen los tumores espinales más frecuentes, y junto con los meningiomas abarcan el 90 % de todos los tumores intradurales extramedulares. Los schwannomas son generalmente solitarios, pero pueden ser múltiples en la neurofibromatosis tipo II. Se presentan con más frecuencia en la cuarta década de la vida, son intradurales-extramedulares en el 70-75 %, extradurales en el 15 % y con ambos componentes (reloj de arena) en otro 15 %. Los intramedulares resultan raros (1 %).1
Los schwannomas sacros de gran tamaño son extremadamente raros.2-7 A pesar de recomendarse en estos casos la exéresis total independiente del riesgo de una lesión neural, solo en muy pocos casos se logra esta en la primera operación.2,3,8
En este tipo de lesión tumoral gigante, la tomografía computadorizada (TC) y en particular la tridimensional, muestra con claridad la región ósea destruida, así como también permite la planificación quirúrgica segura para la resección total con reconstrucción sacroilíaca. En algunos casos de complementarse con la angioTC, se puede visualizar la relación que existe entre el tumor y las arterias ilíacas.9
El manejo de estos grandes tumores sacrales es complejo por el difícil acceso a la lesión, el alto grado de recurrencia local, por la resistencia a la radioterapia, el riesgo de transformación maligna, y su extrema vascularización que causa una significativa pérdida sanguínea transoperatoria. Por tanto, se recomienda valorar una terapia adjunta preoperatoria como es la embolización, para reducir el sangrado transoperatorio. En otros tipos de lesiones el proceder de embolización es de valor primario, para lograr la resolución de los síntomas y la osificación de lesiones benignas, como son los quistes óseos aneurismáticos y los tumores de células gigantes.10
Este trabajo da a conocer la historia clínica y las particularidades en el tratamiento de una enferma con un schwannoma presacro.
Paciente MChR, del sexo femenino, de 47 años de edad, de la raza blanca, que unos 8 meses antes de acudir a consulta especializada de Neurocirugía comenzó a presentar dificultad para la defecación de manera constante. Consistía su dificultad en una tendencia a la retención fecal, constipación y sensación de pesadez en bajo vientre. Estos síntomas motivaron que la enferma acudiera a la consulta de Ginecología en varías ocasiones, en la cual no se demostró afección ginecológica. Refiere que en una oportunidad, durante la realización de un ultrasonido pélvico, el facultativo le expresó que apreciaba una lesión por detrás de las estructuras pélvicas, pero no le da importancia al hallazgo por estar en duda. Al mantener la sintomatología, es valorada por el proctólogo, que la somete a un estudio contrastado de colon, donde tampoco se demuestra lesión en esta parte de la vía digestiva. La aparición de molestias dolorosas lumbosacras conduce a la paciente a nuestra consulta; en el examen realizado no se encontraron manifestaciones deficitarias motoras, sensitivas ni esfínterianas, pero sí dolor a la digitopresión en región sacra. Se procede al estudio de la región lumbosacra.
Los estudios radiológicos simples muestran la erosión del sacro en su tercio medio e inferior. La TC de región lumbosacra define una masa tumoral que se ubica en el sacro, destruye su cara anterior y se proyecta hacia delante en contacto con el recto (fig. 1) En la RMN de región lumbosacra se aprecia con más detalle la relación del tumor con las estructuras vecinas, su definición exacta en tamaño y extensión intrasacra (fig. 2).

Fig. 1. TC que muestra un gran schwannoma de origen sacro.

Fig. 2. Corte axial de IRM que muestra el schwannoma sacro
Se planificó el tratamiento quirúrgico, se le realizó sacrectomía por vía posterior que permitió la exéresis total de una lesión tumoral de color amarillo pardusca, friable, con erosión ósea en sus límites y bien delimitada de unos 12 cm de diámetro aproximadamente (fig. 3).
]]>
La evolución de la paciente resultó satisfactoria, desapareció el dolor lumbosacro y mejoró significativamente su defecación. Los estudios tomográficos y de RMN no han mostrado recidiva tumoral a los 3 años de operada.
Diagnóstico histológico: Schwannoma
La mayor parte de los autores refiere que los schwannomas gigantes del sacro, con erosión de la corteza anterior y extensión intrapélvica, son pocos frecuentes. A nivel del sacro los tumores primarios resultan raros; el cordoma es el más frecuente; pero en el adulto los tumores que se presentan con más frecuencia son las metástasis.7 Por la localización y las características de la lesión en las imágenes tomográficas de la paciente, se pensó en un cordoma. La planificación quirúrgica se realizó sobre la base de este tipo de lesión, o sea realizar una sacrectomía lo más amplia posible, como recomiendan los autores en este tumor agresivo.
En el 2001, Lirchar,11 (citado por Burt y otros) propone un nuevo término para un tipo particular de schwannoma espinal benigno agresivo, de localización lumbosacra preferentemente, el llamado schwannoma gigante invasivo, que tiene como característica su alto grado de vascularización. Por otro lado, Ogose y otros12 reportan una variante benigna de schwannoma, a menudo confundida con un sarcoma y por lo general solitaria. Ellos refieren el beneficio de realizar el análisis inmunohistoquímico de proteína S-100 y Ki-67 para diferenciar un schwannoma celular de un tumor maligno del nervio periférico.12,13 La frecuencia de aparición del schwannoma celular intraóseo resulta del 0,2 %, entre todos los tumores óseos, y la localización retroperitoneal en la pelvis es la más predominante.14 Se han encontrado schwannomas retroperitoneales malignos, a veces excepcionales como el reportado con osificación de la lesión por Mortele y otros15 en un paciente con enfermedad de Von Recklinghausen.
Aún no existe consenso en cuanto a modalidad de diagnóstico, necesidad de diagnóstico histológico antes de la cirugía y selección de la mejor opción quirúrgica.
Las radiografías del sacro generalmente son anormales en casi todos los casos, ya que por la tendencia a alcanzar grandes proporciones, estos schwannomas sacros provocan lesiones óseas por erosión.16 Los hallazgos radiológicos constituyen a menudo la diana diagnóstica, ya que estos tumores de la vaína nerviosa intraósea se encuentran ocultos por su escasa sintomatología. En nuestra paciente se debe reconocer que los estudios imagenológicos indicados a la columna lumbosacra fueron la clave del diagnóstico; su escasa sintomatología condujo a pensar en otras enfermedades del aparato ginecológico y digestivo bajo, y por ende se evitaron pruebas molestas para descartar lesiones en estos sistemas.
]]>
Giant sacral schwannomas are extremely rare. Here is a 47 years-old female patient who just faced some difficulties in defecation. Imaging studies showed a sacral anterior tumor that eroded the bone and seemed to be a cordoma at the beginning. The patient underwent sacrectomy resulting in total resection of the lesion. The histological report of the Pathology Department diagnosed schwannoma. Postoperative recovery was satisfactory; she is asymptomatic after three years of surgery without any signs of relapse observed in CT and magnetic resonance imaging.
Key words: Vertebral schwannoma, intraspinal neurofibrome, rachymedullary tumor, vertebromedullary neoplasm, giant schwannoma, retroperitoneal schwannoma, giant sacral schwannoma.
1. Porchet F, Sajadi A, Villemure JG. Spinal tumors: clinical aspects, classification and surgical treatment. Schweiz Rundsch Med Prox. 2003;92(45): 1897-905.
2. Iwasaki M, Nakamura K, Takeshita K, Kawaguchi H, Akune T and Hoshino Y. Surgical management of giant schwannoma in the lumbosacral region. J Spinal Disord. 1998;115):444-7.
3. Santi MD, Mitsunaga MM, Luckett JL. Total sacrectomy for a giant sacral schwannoma. A case report. Clin Orthop Relat Res. 1993;294:285-9.
4. Ortolan EG, Sola CA, Gruenberg MF, Carballo VF. Giant sacral schwannoma. A case report. Spine. 1996;21(4):522-6.
6. Orrickapton HH, Gurcay O. Combined posterior and posterolateral one – stage removal of a giant cervical dumbbell schwannoma. Pediatr Neurosurg. 1999;30(2):102-7.
7. Deutsch H, Mummaneni PV, Haid RW, Rodts GE, Ondra SL. Benign sacral tumors. Neurosurg Focus. 2003;15(2):E-14.
8. Acciani N, Staffa G, Poppi M. Giant sacral schwannomas: removal by a anterior, transabdominal approach. Br.J. Neurosurg. 1996;10(5):489-92.
9. Satake K, Matsuyama Y, Yoshihara H, Yanase M, Miura Y. Three-dimensional images for surgical plan of giant sacral schwannoma. Spinal Cord. 2004;42(6):368-70.
10. Gottfried ON, Schmidt MH, Stevens EA. Embolization of sacral tumors. Neurosurg Focus. 2003;15(2):E-4.
11. Burc G, Kramberger S, Kovacic S, Seruga T, Vorsic M. Recurrent giant invasive thoracolumbar schwannoma. Wien Klin Wochenschr. 2004;116(2):93-6.
12. Ogose A, Hotta T, Hatano H, Kawashima H, Unrezu H, Higuchi T, et al. Presacral multiple cellular schwannoma. Spinal. 2003;28(20):426-9.
13. Nagonska E, Matyja E, Mossakowski Z, Zabek M. Giant cervico-thoracic schwannoma with long clinical history. Case report. Folia Neuropathol. 1999;37(3):185-8.
14. Takeyama M, Koshino T, Nakazawa A, Nitto H, Nakamura J, Saito T. Giant intrasacral cellular schwannoma treated with high sacral amputation. Spine. 2001;26(10):16-9.
16. Turk PS, Peters N, Libbey NP, Warebo HJ. Diagnosis and management of giant intrasacral schwannoma. Cancer. 1992;70(11):2650-7.
17. Yamamichi F, Novomura M, Soeda A, Kamaoka T, Fujikawa K, Takeuchi H. Retroperitoneal schwannoma. A case report. Hinyokika Kiyo. 1999;45(1):41-3.
18. Pollo C, Richard A, De Preux J. Resection of a retroperitoneal schwannoma by a combined approach. Neurochirurgie. 2004;50(1):53-6.
19. Kitamura J, Hida K, Seki T, Iwasaki Y. Giant invasive sacral schwannoma extending to the 4th lumbar spine. No Shinkei Geka. 2002; 30(11):1203-8.
20. Tonsgard JH, Kwik S, Short P, Dachman AH. CT imaging in adults with neurofibromatosis 1. Frequent asymptomatic plexiform lesions. Neurology. 1998;50:1755-60.
21. Papuri R, Davies AM. MR imaging features of giant presacral schwannomas: a report of four cases. Eur Radiol. 2002;12(9):2365-9.
22. Domínguez J, Lobato RD, Ramos A, Rivas JJ, Gómez PA, Castro S. Giant intrasacral schwannomas: report of six cases. Acta Neurochir; 1997;139(10):954-9.
23. Kolodziejski LS, Dyczck ST, Pogodzinski M. Surgical management of retrorectal tumors. J Chir. 2004;141(2):109-13.
24. Nowaki MP, Czernicki Z. Sacrectomy at the level of S2 in schwannoma of the sacral region. Case report and review of the literature. Nowotway. 1990;40(3):201-6.
26. Turgut M, Ozcan OE, Saglam S. Giant intrasacral schwannomas forming a presacral mass: a report of an unusual cause of lumbosacral radiculopathy. Zantralbl Neurochir. 1996;57(4):201-5.
27. Tsukigi M, Kubota Y, Jijima Y, Yaguchi H, et al. Retroperitoneal schwannoma extending into the intravertebral foramen. Urol Int. 2002;69(1):75-7.
28. Stecken J, Bardaxoglou E, Touguet S, Marzo N, Cherki E. Giant sacral schwannoma with pelvic extension. Therapeutic strategy. A propos of a case. Neurochirurgie. 1996;42(6):294-9.
29. Kagaya H, Abe E, Sato K, Shiniada Y, Kimura A. Giant cauda equina schwannoma. A case report. Spine. 2000;25(2):268-72.
30. Takada E, Ozaki T, Kunisada T, Harada Y, Ivoue H. Giant schwannoma of the back. Arch Orthop Trauma Surg. 2000;120(7 y 8):467-9.
Recibido: 7 de abril de 2007. Aprobado: 10 de mayo de 2007.
Dr. Nelson Fuentes Rodríguez. Instituto Superior de Medicina Militar “Dr. Luis Díaz Soto”. Avenida Monumental, Habana del Este, CP 11 700, La Habana, Cuba.
1 Especialistas de I Grado en Neurocirugía.
2 Doctor en Ciencias. Especialista de II Grado en Neurocirugía. Profesor Titular.