Lesiones iatrogénicas de la vía biliar en cirugía laparoscópica. Experiencia en diez años
Iatrogenic lesions of the biliary tract in laparoscopic surgery. A 10-year experience
Dra. Norkys Martín BourricaudyI; My. Osvaldo Gálvez ToledoI
IEspecialista de I Grado en Cirugía General. Hospital Militar Central "Dr. Carlos J. Finlay". La Habana, Cuba.
]]>
RESUMEN
La lesión iatrogénica de la vía biliar es, sin duda, el más desastroso accidente que pudiera sufrir un paciente en el transcurso de una colecistectomía laparoscópica. Constituye una nueva enfermedad generada por el cirujano que implica riesgos, sufrimientos y en el mejor de los casos convierte al paciente en un "lisiado biliar". Dada la importancia del problema, se realizó un análisis de 5 312 pacientes colecistectomizados por cirugía laparoscópica en el período comprendido entre mayo de 1997 a mayo de 2007, en el Hospital Militar Central "Dr. Carlos J. Finlay". Ocurrieron 22 lesiones de la vía biliar, de ellas 12 se diagnosticaron y repararon en el acto quirúrgico. Como tratamiento se preconizó la anastomosis T-T con colocación de sonda en T de Kehr y las derivaciones biliodigestivas de acuerdo con el tipo de lesión. La mortalidad global fue de 0,06.
Palabras clave: Colecistectomía, lesiones iatrogénicas, cirugía laparoscópica, lesión de vía biliar, iatrogenia biliar, reparación.
ABSTRACT
Iatrogenic lesion of biliary tract is undoubtedly the most disastrous accident suffered by a patient during a laparoscopic cholecystectomy. It is a new disease generated by the surgeon that implies risks, sufferings and, at best, the patient becomes a "biliary cripple". Due to the significance of this problem, we made an analysis of 5 312 patients cholecystectomized by laparoscopic surgery in "Dr. Carlos J. Finlay" Central Military Hospital from May 1997 to May 2007.There were 22 biliary tract lesions, 12 of them were diagnosed and repaired during the surgical act. The recommended treatment was T-T anastomosis with placing of Kehr T- tube and biliodigestive bypass according to the type of lesion. Global mortality was of 0.06.
Key words: Cholecystectomy, iatrogenic lesions, laparoscopic surgery, biliary tract lesion, biliary iatrogeny, repair.
]]>
INTRODUCCIÓN
Con el inicio de la llamada "era laparoscópica" hubo un aumento de la incidencia de las lesiones de la vía biliar principal (VBP),1-3 como era de esperar al tratarse de la introducción de una nueva técnica; pero este aumento que llegó a ser al menos el doble del que ocurría con la cirugía convencional, ha permanecido así más allá de lo que pudiera esperarse de una "curva de aprendizaje".2
Existen numerosos factores que predisponen la lesión de la vía biliar (VB) durante la cirugía laparoscópica;4-6 teniendo en cuenta la complejidad de la anatomía biliovascular con sus variadas presentaciones, la cirugía mínima invasiva utiliza instrumentos peligrosos cerca de la VB como el electrocauterio además de las limitaciones determinadas por la interfaz videoendoscópica donde se magnifica la imagen pero limita la estereovisión y la libertad de movimientos. El tiempo de entrenamiento de los cirujanos en la técnica es muy corto y generalmente no existe experiencia en el tratamiento de las lesiones de la VB. Existen condiciones locales como son los procesos inflamatorios y/o neoplasias vesiculares, hepáticas, gástricas y/o pancreáticas que distorsionan la anatomía local, además de situaciones transoperatorias como la hemorragia local que dificultan la técnica; la obesidad es otro factor que predispone a la ocurrencia de lesiones.7
Davidoff 8 y Hunter9 estudiaron los mecanismos de producción de las lesiones de la VB ocurridas durante la realización de colesistectomías laparoscópicas y describieron un patrón clásico en presencia de una anatomía biliar normal: el conducto biliar normal fue confundido con el conducto cístico y seccionado en la mayoría de los casos.
Desgraciadamente solo una tercera parte de las lesiones de la VB son diagnosticadas en el transoperatorio10 y cuando ocurren, en la mayoría de los casos el cirujano actuante no está capacitado para repararlas, es conocido que los mejores resultados en todas las series reportadas ocurren cuando la reparación es precoz.11 Las lesiones que tienen lugar durante la cirugía laparoscópica suelen ser más devastadoras que aquellas que ocurren durante la cirugía convencional,4 acompañándose en muchas ocasiones de lesiones vasculares añadidas12 que requieren de reintervenciones complejas, que además deben ser realizadas por personal con experiencia en cirugía hepatobiliar.
Teniendo en cuenta la gravedad del problema que entrañan las lesiones iatrogénicas, se propuso realizar un análisis del comportamiento de las lesiones de la VB durante las colesistectomía laparoscópicas en nuestro servicio.
MÉTODOS ]]>
Se realizó un estudio retrospectivo y descriptivo de los pacientes colesistectomizados mediante cirugía laparoscópica en el Hospital Militar Central "Dr. Carlos J. Finlay" en que se produjo lesión iatrogénica de la VB, en el período comprendido de mayo de 1997 a mayo de 2007.Fueron tomados los datos generales edad, sexo, antecedentes y los siguientes datos específicos: intervención previa: técnica quirúrgica, tiempo transcurrido entre el momento de la lesión y la intervención correctora, técnica quirúrgica utilizada para la reparación de la VB, complicaciones y tipo de lesión iatrogénica de la VBP (al tener en cuenta la clasificación propuesta por Ballesta),13 la cual se describe a continuación:
Tipo I. Lesiones laterales e incompletas del hepático o colédoco sin pérdida de sustancia y producidas por instrumentos sin coagulación (fríos).
Tipo II. Lesiones completas y limpias del hepático o colédoco, sin pérdida de la estructura biliar, y producidas por sección (sin coagulación).
Tipo III. Lesiones parciales o completas producidas por electrocoagulación o clips que conllevan fibrosis cicatrizales posoperatorias
Tipo IV. Lesiones con resección o amplia pérdida de tejido del conducto hepático o colédoco.
Tipo V. Lesiones del hepático derecho.
Tipo VI. Lesiones tardías de la VBP por reacción cicatrizal a la coagulación.
El seguimiento de los pacientes se realizó en consulta evaluando el estado clínico y en casos sintomáticos se realizaron estudios complementarios (hemoquímica: pruebas de función hepática e imagenológicas: ultrasonido).
]]>
RESULTADOSEl presente estudio incluye 22 pacientes con lesiones de la VB de 5312 sometidos a colesistectomía laparoscópicas, para un índice lesión de 0,4. Doce de las lesiones se diagnosticaron y corrigieron en el transoperatorio mediante conversión laparotómica. Todas las lesiones fueron reparadas por cirugía convencional.
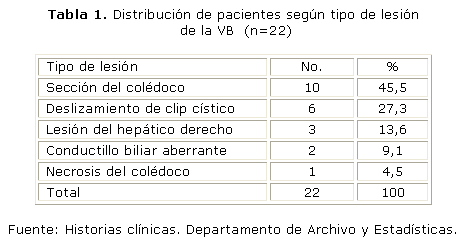
En la tabla 1 se muestran los diferentes tipos de lesiones anatómicas producidas en nuestra casuística y su frecuencia. La lesión predominante fue del colédoco que se produjo en 10 pacientes, lo que constituyó el 45,5 % del total de lesiones, seguida del deslizamiento del clip cístico que se produjo en 6 pacientes. Según la clasificación propuesta por Ballesta7 y descrita en el método utilizado, se presentaron 10 lesiones tipo I, donde se incluyó el deslizamiento de la ligadura del clip del conducto cístico, 5 lesiones tipo II, una tipo III, tres tipo IV y una tipo VI. Las reintervenciones por lesión de conductillo biliar aberrante fueron dos, se tuvieron en cuenta en el estudio pero no se incluyeron en la clasificación.

En la tabla 2 se muestra el tratamiento recibido y el número de reintervenciones a que fueron los sometidos los pacientes con lesión de la VB. Se diagnosticaron 12 lesiones durante el acto operatorio, de ellas ocho completas y cuatro incompletas, que fueron corregidas mediante conversión laparotómica. Requirieron solo 1 reintervención 7 pacientes, cuatro fueron reoperados en 2 ocasiones, uno de ellos falleció. Fue necesario relaparotomizar en más de 2 ocasiones a 2 pacientes que finalmente fallecieron.

Fallecieron 3 pacientes del sexo femenino de 67, 59 y 42 años de edad, un caso por necrosis del colédoco y los restantes por sección del hepático común. Ninguna de las lesiones fue advertida en el transoperatorio y los pacientes se sometieron a varias reintervenciones donde se realizó anastomosis t-t en dos de ellos, y fue necesario finalmente realizar derivaciones biliodigestivas.
Las técnicas quirúrgicas utilizadas para la reparación fueron sutura primaria y coledocostomía por sonda en T y hepaticoyeyunostomía en Y de Roux.
La evolución posterior del resto de los casos resultó satisfactoria.
]]>
DISCUSIÓNLa lesión iatrogénica de la VB es un accidente grave, que implica consecuencias devastadoras para el paciente y su cirujano.14,15 La profilaxis constituye el tratamiento de elección cuando existen factores predisponentes para sufrir lesiones durante la cirugía.5-7 El diagnóstico precoz y la elección de la conducta adecuada mejora el pronóstico cuando se han producido accidentes operatorios de este tipo.16-18
En una revisión realizada en el Reino Unido,19 la prevalencia de lesiones de la VBP en 66 163 colecistectomías laparoscópicas fue de 0,3 % (rango: 0-1,8 %). Chaudary,20 realizó un metanálisis que comparó 78 747 colecistectomías laparoscópicas contra 12 973 colecistectomías abiertas y encontró diferencias significativas entre las tasas de lesiones de la VBP (0,36 a 0,47 % vs. 0,19 a 0,29 %), aunque existen autores que plantean que estas cifras pueden estar subestimadas y calculan que la incidencia global es de 0,5 a 1,2 %.2 En la tabla 3 aparecen cifras de lesiones de la VBP en diferentes series de colecistectomías laparoscópicas.19,20
Es de vital importancia el conocimiento de la anatomía de las VB en la prevención de estas lesiones.5,6 La forma clásica de lesión implica confundir el hepatocolédoco por el cístico y las variantes que se derivan de aquí, entonces el colédoco es clipado y seccionado.8,21 En nuestra casuística tuvimos 10 lesiones de esta clase.
La segunda causa en frecuencia es la quemadura con el electrobisturí; esto es el resultado del uso inapropiado del electrocauterio durante la disección inicial del cístico.8
Al realizar un análisis crítico de varias series se consideraron como las causas principales de lesión en orden decreciente las siguientes:8
· Condiciones locales desfavorables.
· Utilización excesiva del electrocauterio en las cercanías del triángulo de Calot.
· Tracción inadecuada de la vesícula (del fondo que cierra el triángulo de Calot y del bacinete que angula el hepatocístico).
· Carencia de visión tridimensional (1ro. utilizar con precaución instrumentos cortopunzantes, 2do. observar siempre los extremos de los instrumentos antes de pinzar o clipar, y 3ro. la falta de profundidad y visualizar el colédoco desde diferente ángulo que en la vía tradicional crea una imagen difícil de interpretar). ]]>
· Una hemorragia inusual o en sitio de difícil control, vasos anómalos, cístico de diámetro mayor al normal o bilirragia podrían favorecer una lesión de VBP.Solo entre el 10 y el 27 % de las lesiones de la VBP son reconocidas en el acto quirúrgico.21 Se preconizó como tratamiento la hepaticoyeyunostomía para las secciones totales del colédoco y la sutura primaria de forma excepcional solo cuando exista absoluta certeza de que no se ha comprometido la irrigación arterial del colédoco.20
Para las lesiones parciales o pequeñas puede estar indicada la colocación de una sonda en T, con reparación abierta o laparoscópica, y se recomiendan realizar una colangiopancreatografía retrógrada endoscópica al siguiente día de la operación, con papilotomía endoscópica para descompresión de la VB y drenaje10,12 En nuestro centro se tiene experiencia en la reparación laparoscópica de las lesiones de la VB, habitualmente se realiza de forma convencional.
Existe una serie de factores que pueden influir en los porcentajes de lesión, conversión y morbilidad-mortalidad.6-8 En la medida en que el grupo va adquiriendo experiencia admiten casos con más complejidad (colecistitis).6 La discutida colangiografía transoperatoria de rutina en oposición a la realización de forma selectiva. El grado de preocupación individual del cirujano desprendido del falso orgullo, que pudiera verse afectado ante un tiempo quirúrgico prolongado o una conversión a cirugía tradicional.7
Nuestra mortalidad general en el posoperatorio de las colecistectomías videolaparoscópicas por lesión de la VB principal es de 0,06 %. Las lesiones producidas en los pacientes que fallecieron no fueron diagnosticadas en el transoperatorio.
En conclusión, se puede decir que la incidencia de lesiones de la VB en cirugía laparoscópica en nuestro centro es de 0,4 %; existe una mejor evolución en los pacientes en que el diagnóstico y la reparación de la lesión se realiza en el transoperatorio; el tratamiento puede ser laparoscópico o por vía convencional según la experiencia del cirujano actuante; para las lesiones totales de la VBP se preconizan las derivaciones biliodigestivas.
REFERENCIAS BIBLIOGRÁFICAS
1. Al-Sebayel MI. High bile duct injury following laparoscopic cholecystectomy.Saudi Med J. 2003;24(9):971-3.
2. Sabassi-Rocha PR, Almeida SR, Sanchez MD, Andrade MA, Frerreira JT, Diniz MT. Iatrogenic bile duct injuries. Surg Endosc. 2003;17(9):1356-61.
3. Slater K, Strong RW, Wall DR, Lynch SV. Iatrogenic bile duct injury: the scourge of laparoscopic cholecistestomy. ANZ J Surg. 2002;72(2):83-8.
4. Murr MM, Gigot JF, Nagorney DM, Harmsen WS, Ilstrup DM, Farnell MB. Long-term results of biliary reconstruction after laparoscopic bile duct injuries. Arch Surg. 1999;134(6):604-9.
5. Kurumi Y, Tani T, Hanasawa K. The prevention of bile duct injury during laparoscopic cholecistectomy fron the point of view of anatomic variation. Surg Laparoscopic Endosc. 2000;10:192-9.
6. Andrén SA, Alinder G, Bengmark S. Accidental lesions of common bile duct at cholecistectomy: pre and perioperative factors of importance. Ann Surg. 1995;201:875-80.
7.Mossa AS. Iatrogenic injury to the bile duct, who, how, where? Ann Surg. 1990 Aug.;125:62.
8. Davidoff AMM. Mechanism of mayor biliary injury during laparoscopic cholecistectomy. Ann Surg. 1992;215:196-202.
9. Hunter JG. Exposure, disecction and laser, versus electro-surgery in laparoscopic cholecistectomy. Am J Surg. 1993;165:492-6.
10. Mercado MA, Chan C, Orosco H, Hinojosa CA, Tinajero JC, Santamarina GLN, et al. Bile duch reconstruction after iatrogenic injury in de elderly. Ann Hepatol. 2004;3(4):160-2.
11. Gonzalez JL. Resultados del tratamiento quirúrgico de las lesiones iatrogénicas de las vías biliares. Tesis de Grado. Hospital Hermanos Ameijeiras. La Habana. 1996.
12 . Schmidt SC, Langrehr JM, Settmacher U, Neuhaus P. Surgical treatment of bile duct injuries following laparoscopic cholecistectomy. Does the concomitant hepatic arterial injury influence the long-term outcome? Zentralbl Chir. 2004;129(6):487-92. ]]>
13. Ballesta C, Bastida X, Bellonia C, Carbonell F. El posoperatorio en cirugía biliar. En: Ballesta L. Posoperatorio en laparoscopia quirúrgica. Madrid: Video Médica SL; 1996. p. 155-60.
14. Chernyshev VN, Romanov EV, Sukhorukov VV. Treatment of injuries and skar strictures of extrahepatic bile ducts. Kirurgia. 2004;183(6):1567-72.
15. Yang FQ, Dai XW, Wang L, Yu Y. Iatrogenic extrahepatic bile duct injury in 182 patients: causes and management. Hepatobiliary Pancreatic Dis Int. 2002;1(2):265-9.
16. Bilge O, Bozkiran S, Ozden I, Tekant Y, Acarli K, Alper A. The effects of concomitant vascular disruption in patients with iatrogenic biliary in juries. Langenbecks Arch Surg. 2003;388(4):245-9.
17. Seeliger H, Furst A, Zulke C, Jauch KW. Surgical management of the bile duct injuries following laparoscopic cholecistectomy: analysis and follow-up of 28 cases. Langenbecks Arch Surg. 2002;387(7-8):286-93.
18. Palacio VF, Castro MA, Oliver GAR. Results of 21 years of surgery in iatrogenic lesions of the bile ducts. Rev Gastroenterol Mex. 2002;67(2):76-81.
19. Al-Ghananiem R, Benjamin IS. Long-term outcome of hepaticojejunostomy with routine access loop formation follow ingiatrogenic bile duct injury. Br J Surg. 2002;89(9):1118-245.
20. Chaudhary A, Chandra A, Negi SS, Sachdev A. Reoperative surgery for postcholecistectomy bile duct injuries. Dig Surg. 2002;19(1):22-7.
21. Kohneh SN, Lasnier C, Paineau J. Bile duct injuries at laparoscopic cholecistectomy: earlier repair results. Ann Chir. 2005;130(4):218-23.
]]>
Recibido: 9 de junio de 2008.
Aprobado: 14 de julio de 2008.
Dra. Norkys Martín Bourricaudy. Hospital Militar Central "Dr. Carlos J. Finlay"
Avenida 31 y 114, Marianao, La Habana, Cuba. Correo electrónico: norkys.martin@infomed.sld.cu ]]>