Exploración de la asociación entre cardiopatía y enfermedad cerebro vascular
Exploration of association between cardiopathy and stroke
]]>
Dr. Miguel Mesa CabreraI; Dr. Miguel Ángel Blanco AspiazúII; Dra. Laura Lorenzo ToruzetaIII; Dra. Dania Piñeiro PérezIII; Dr. Roberto Suárez BergadoIII; Dr. Marino Canelles PupoIV
I Especialista de I Grado en Medicina Interna. Hospital Militar Central "Dr. Carlos J. Finlay". La Habana, Cuba.
II Doctor en Ciencias Médicas. Especialista de II Grado en Medicina Interna. Profesor Titular. Hospital Militar Central "Dr. Carlos J. Finlay". La Habana, Cuba.
III Especialista de I Grado en Medicina General Integral. Hospital Militar Central "Dr. Carlos J. Finlay". La Habana, Cuba.
IV Especialista de II Grado en Medicina Interna. Profesor Auxiliar. Hospital Militar Central "Dr. Carlos J. Finlay". La Habana, Cuba.
]]>
RESUMEN
INTRODUCCIÓN: La asociación entre la enfermedad cerebro vascular y las cardiopatías tiene como base la relación causa-efecto entre ambas y la comunidad de mecanismos patogénicos asociados a la lesión hipertensiva y aterosclerótica en ambos sistemas.
OBJETIVO: Identificar los patrones de asociación entre cardiopatía isquémica e hipertensiva con el ictus y sus variantes de lesiones micro y macro vasculares en pacientes egresados del Hospital Militar Central "Dr. Carlos J. Finlay" durante el 2006.
MÉTODOS: Se diseñó un estudio retrospectivo descriptivo de 107 historias clínicas de pacientes egresados en el 2006 con enfermedad cerebro vascular y que contaban con la definición de tipo de cardiopatía y de ictus. El análisis estadístico fue descriptivo y analítico univariado. RESULTADOS: Se identificó un primer patrón de asociación entre hipertensión arterial, cardiopatía hipertensiva y hemorragia intraparenquimatosa en 10 pacientes, y un segundo patrón que incluyó la hipertensión arterial, la cardiopatía hipertensiva y la lesión micro vascular en 25 pacientes.
CONCLUSIÓN: Se confirmó que existen patrones de asociación en el grupo de pacientes con lesiones micro vasculares asociadas a hipertensión arterial.
Palabras clave: Enfermedad cerebro vascular, cardiopatía isquémica, hipertensión arterial.
ABSTRACT
INTRODUCTION: Association of cerebrovascular disease and cardiopathies is based on the cause-effect relationship between both entities and the set of pathogenic mechanisms related to hypertensive and atherosclerotic lesions in both diseases. ]]>
OBJECTIVE: To determine the patterns of association between ischemic and hypertensive cardiopathy and ictus, and their variants of microvascular and macrovascular lesions in patients discharged from "Dr Carlos J. Finlay" military hospital in 2006.
METHODS: A retrospective and descriptive study of 107 medical histories of discharged patients in 2006, who suffered from cerebrovascular disease, was designed. These histories defined the type of cardiopathy and of ictus. The univariate analytical and descriptive statistical analysis was used.
RESULTS: A first pattern of association among hypertension, hypertensive cardiopathy and intraparenchymal hemorrhage was determined in 10 patients whereas a second pattern including blood hypertension, hypertensive cardiopathy and microvascular lesion was identified in 25 patients.
CONCLUSION: It was confirmed that patterns of association existed in the group of patients suffering microvascular lesions related to blood hypertension.
Key words: Cerebrovascular disease, ischemic cardiopathy, blood hypertension.
INTRODUCCIÓN
]]> La cardiopatía isquémica (CI) y las enfermedades cerebro vasculares (ECV) constituyen la primera y tercera causa de muerte en Cuba.1 En la práctica médica es frecuente la asociación entre ambas en un mismo paciente.2,3 La CI es la principal causa de muerte después de un ictus. Tanto la CI como la cardiopatía hipertensiva son factores de riesgo de ECV,4,5 y por otro lado, las ECV como la CI comparten un terreno de daño vascular y factores de riesgo comunes.2,6-8Las lesiones miocárdicas producidas por la hipertensión arterial (HTA) y la CI difieren, así mismo ocurre con las lesiones micro y macro vasculares subyacentes al evento clínico denominado ictus.
Al constituir la HTA y la aterosclerosis enfermedades con afectación sistémica se puede plantear la hipótesis de que existen patrones de asociación entre la afectación cardiaca y las lesiones vasculares subyacentes al ictus.
No se conocen de publicaciones nacionales que aborden directamente esta problemática de valor, tanto para el manejo clínico diagnóstico, como para la definición de grupos de riesgo más específicos con vistas a acciones preventivas de ambas entidades. Por esta razón, este estudio pretende identificar los patrones de asociación entre CI y cardiopatía hipertensiva con el ictus y sus variantes de lesiones micro y macro vasculares en pacientes egresados del Hospital Militar Central "Dr. Carlos J. Finlay" durante el año 2006.
MÉTODOS
Se diseñó un estudio de carácter exploratorio con una muestra constituida por 107 pacientes de un total de 321 egresados del Hospital Militar Central "Dr. Carlos J. Finlay" con diagnóstico de ECV durante el 2006. Los criterios de selección fueron:
- Contar con más de 72 h de estadía.
- Contar con estudio por tomografía axial computadorizada (TAC), realizado entre los días 3 y 15 de su evolución.
- Haber sido atendido por un Neurólogo.
]]>Factores de riesgo: tabaquismo, diabetes mellitus, HTA.
Tipo de cardiopatía: hipertensiva, definida a partir de la detección de hipertrofia cardiaca septal y de pared posterior en paciente hipertenso o daño vascular hipertensivo en el fondo de ojo; o CI, definida a partir de la presencia de signos clínicos, ecocardiográficos o electrocardiográficos.
Tipo de ictus: según del análisis clínico y de los resultados de la TAC para definirlos en hemorrágicos o isquémicos y estos últimos se clasificaron, según el tamaño de la lesión en la TAC, en lacunares y no lacunares.
Lesión macro vascular: se planteó cuando la TAC mostraba un infarto no lacunar.
Lesión micro vascular: se planteó cuando se trataba de un síndrome lacunar y la TAC no mostraba infarto mayor de 2 cm, así como en el caso de las hemorragias intraparenquimatosas (HIP).
Tipo patogénico: A partir de los argumentos de la discusión diagnóstica y los comentarios médicos del neurólogo.
Los datos fueron procesados por medio del paquete estadístico SPSS versión 10.0. Se emplearon medidas de resumen de estadística descriptiva (frecuencia absoluta y descriptiva). Las diferencias estadísticas entre grupos se evaluó mediante la utilización del análisis univariado con la prueba de la t de Student para variables continuas y chi cuadrado de Pearson o la prueba exacta de Fisher y V de Cramer para las categóricas.
RESULTADOS
Se estudiaron 107 enfermos, que representaron el 33,3 % del total de ingresados en el periodo estudiado. La edad promedio fue de aproximadamente 70 años (69,82) y la relación sexo masculino/femenino de 54,2/45,6.
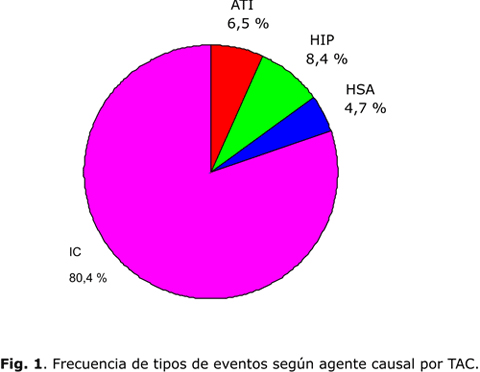
El primer resultado que marca la composición de la muestra de pacientes estudiados consiste en que los tipos de eventos cerebro vasculares fueron principalmente ictus isquémicos (fig. 1) y entre ellos se definieron como variantes patogénicas principales la aterotrombosis, seguida de los infartos lacunares (fig. 2).
Se reunieron entre las lesiones micro vasculares a las HIP y los infartos lacunares y como macro vasculares solo se incluyeron a los infartos no lacunares; se analizó la asociación entre ambos tipos de lesiones en un mismo paciente y se demostró que es frecuente su combinación. (tabla 1). El resultado de la prueba chi cuadrado muestra que existe asociación estadísticamente significativa entre las 2 variables. Para mostrar la fuerza y la asociación se aplicó la prueba V de Cramer que indica una asociación altamente significativa con valor medio a alto (0,588) y p= 0,000.
En la tabla 2 se han subrayado los casos en que el valor de p < 0,05 para el factor de riesgo, por estadística univariada (chi cuadrado). ]]>
El factor de riesgo más frecuente fue la HTA y se asoció a cardiopatía hipertensiva (tabla 3).La distribución de los tipos de cardiopatía según los subtipos de ictus se muestra en la tabla 4. Se evidencia la asociación entre HTA y HIP.
Solo hubo asociación estadísticamente significativa entre la cardiopatía hipertensiva y la lesión micro vascular (tabla 5).
DISCUSIÓN
En el periodo de estudio se utilizó en el hospital un PDT, en el que se incluye la discusión colectiva de todos los pacientes. Aunque la sensibilidad del criterio clínico basado solamente en los datos del interrogatorio y examen físico para la definición de la etiología del ictus es baja, el análisis de los resultados del estudio de hemoquímica sobre los factores de riesgo y la comorbilidad del ecocardiograma,9,10 el electrocardiograma, la TAC y el ecodoppler carotídeo y vértebro basilar, entre otros con indicación particularizada, contribuyó a disminuir (no los elimina) los sesgos de información propios e inevitables de un estudio retrospectivo.
La muestra de esta investigación no pretende representar el universo de pacientes que se puede encontrar en la comunidad, ya que está constituida principalmente por pacientes mayores de 60 años de edad, y por tanto, es de esperar una frecuencia incrementada de lesiones vasculares cardiacas y cerebrales. Por otro lado, se trata de un estudio de base hospitalaria, en el que se excluyeron las historias clínicas con limitaciones para la obtención del dato primario.
Con estas limitaciones, el lector debe abordar este estudio que tiene intención básicamente exploratoria, que pretende además motivar nuevas investigaciones en el tema, por las razones que más adelante se exponen.
Entre los factores de riesgo se constató la importancia de la HTA. Esto condiciona que tanto las lesiones encefálicas como cardiacas en las que la HTA desempeña una función causal se deban asociar. El daño vascular de la HTA se produce por la promoción de la aterosclerosis y la trombogénesis. Sechi y otros investigaron la relación entre factores hemostáticos y el daño de órganos diana por HTA y encontraron que los niveles de fibrinógeno plasmático, fragmento 1+2 de protrombina y el dímero D de fibrina, se asociaron a la severidad del daño de órgano diana en análisis univariado.11 El daño de órgano diana por HTA puede estar asociado también a estados protrombótico, tal es el caso de la fibrilación auricular.12,13 Sin embargo, la relación entre trombogénesis, aterogénesis e HTA puede tener relaciones causa-efecto multidireccionales, ya que la elevación de marcadores protrombóticos puede relacionarse con la severidad del daño aterosclerótico no hipertensivo. ]]>
Estos elementos constituyen fundamento teórico para la inclusión de la HTA en los patrones de asociación que más abajo se presentan.La diabetes mellitus fue el segundo factor de riesgo de mayor frecuencia detectado, sin embargo, no se asoció a ningún patrón. La hiperglucemia se detecta entre el 30 y 50 % de los pacientes con ictus, a menudo sin diagnóstico previo de diabetes14 por lo que se excluyeron como diabéticos aquellos pacientes sin diagnóstico previo al ingreso y que aun con glucemia elevada al ingreso, luego de 2 semanas de evolución estas estaban normalizadas.
Se encontraron 2 patrones de asociación entre subtipos de ictus, lesión vascular, subtipos de cardiopatía y factores de riesgo. El tercer patrón mencionado más abajo se plantea otro como supuesto, pues no se logró evidenciar:
Patrón 1: El patrón que mejor se definió fue el de Hemorragia Intraparenquimatosa, cardiopatía hipertensiva e HTA. El número de casos con hemorragia intraparenquimatosa incluidos, 10, fue relativamente poco en relación con los eventos isquémicos, pero a pesar de ello el patrón de asociación mejor definido fue este debido a los criterios de inclusión de pacientes y los criterios diagnósticos de la entidad. La HIP suele incluir del 10 al 15 % del total de ictus.15 En esta serie comportó el 8,4 %. De cualquier forma los criterios de inclusión en la muestra no permiten realizar inferencias sobre el universo de pacientes del hospital sede del estudio. Su causa principal es la HTA, pero también se reconocen: la angiopatía amiloidea, las malformaciones vasculares, los trastornos de la coagulación y el uso de simpaticomiméticos.16 En esta serie se asumió que la causa fue hipertensiva en pacientes con lesiones localizadas en putamen, tálamo, puente y cerebelo, que además presentasen retinopatía hipertensiva y antecedente de HTA.
Patrón 2: El segundo patrón definido fue el de HTA, lesión micro vascular en general, cardiopatía hipertensiva y antecedente de lesión vascular en la TAC. La enfermedad de pequeños vasos aparece en hasta el 30 % de los eventos isquémicos y en proporción mucho mayor de HIP. La aparición de infarto lacunar o hemorragia intraparenquimatosa parece depender de factores genéticos y adquiridos. Entre los genéticos se señala el déficit en la composición de la membrana basal que propicia la ruptura vascular en el hipertenso.17-19 También los niveles más bajos de colesterol pudieran contribuir en el mismo sentido. En el caso de los infartos lacunares, la HTA se acompaña con más frecuencia de otros factores de riesgo como la diabetes mellitus y niveles de lípidos séricos más elevados que en los casos que desarrollan hemorragia intraparenquimatosa. Posiblemente la composición de la membrana basal, así como otros componentes de la pared vascular de estos pacientes difiera de la de los pacientes con infartos lacunares.
Patrón 3: El trabajo respalda la existencia de otro patrón en el que se ubican los pacientes con lesión macro vascular, CI y otros factores de riesgo aterosclerótico que suelen asociarse a daño macro vascular en diferentes territorios. Tal es el caso de la diabetes mellitus, el tabaquismo y la hiperlipemia. Los autores consideran que el diseño retrospectivo y la estrategia de muestreo puede haber influido en el resultado lo que obliga a profundizar en la definición de los patrones de asociación en un sector de pacientes que llegaron a presentar el 62 % de los eventos isquémicos, independientemente de que en cada paciente existe superposición de lesiones micro y macro vasculares.
La existencia de otros patrones en este grupo se puede argumentar desde varios puntos de vista. El primero, parte de la lógica formal que permite suponer que en estos casos existen uno o más patrones no identificados al ser, bajo las condiciones de este estudio, un grupo heterogéneo y complejo, en el cual un diseño superior debe acercarnos más a sus regularidades. Desde el punto de vista teórico existen bases, obtenidas de la literatura médica y la experiencia no escrita, que permiten reconocer la relación patogénica de los factores de riesgo mencionados con los eventos isquémicos de grandes vasos. Sin embargo, no está dicha la última palabra en este campo del conocimiento y existen contradicciones entre los resultados de diferentes estudios que tratan de buscar en el plano epidemiológico las asociaciones y relaciones entre factores de riesgo y eventos vasculares.
El valor de la definición de grupos especiales de riesgo cardiovascular en pacientes con ictus radica en que son precisamente los eventos coronarios la principal causa de muerte en pacientes que han tenido un ictus y una de las más frecuentes causas de reingreso20 mientras que la recurrencia de los episodios de ictus al año varía entre un 9 a un 12 % en estudios realizados en el país.21,22
Hay otras razones prácticas para investigar la asociación de cardiopatía e ictus. ]]>
Se ha planteado a necesidad del estudio del lecho vascular coronario para ofrecer seguridad en la cirugía de carótidas en pacientes ancianos, incluso sin síntomas coronarios.23Los mecanismos fisiopatológicos de las ECV son mucho más diversos que los de la insuficiencia coronaria. En el caso particular del evento isquémico, el coágulo que ocluye varía su composición según la fuente embolígena.24 Esto supone diferencias en la efectividad clínica del tratamiento trombolítico, en las medidas de cirugía vascular y en el uso de antiagregantes.
Un área muy fértil en la investigación de estos patrones de asociación incluye la de fibrilación auricular e ictus. Se ha señalado que hasta un 20 a 25 % de eventos isquémicos pueden constituir complicaciones embolígenas de esta arritmia.25,26 Sin embargo, la fibrilación auricular coexiste con lesiones ateroscleróticas en la raíz de la aorta y sus ramas por lo que su presencia no implica la naturaleza embólica del ictus.27
Menos frecuente, pero de gran importancia para la práctica es la aparición de ictus isquémicos tras el infarto agudo del miocardio, para lo cual se han señalado factores de riesgo como la HTA, la diabetes mellitus y el tabaquismo.28
Sin duda, todavía quedan aspectos por investigar en cuanto a patrones de asociación entre lesiones cardio y cerebro vasculares. La investigación presentada va a favor de la existencia de dichos patrones en el grupo de pacientes con lesiones micro vasculares asociadas a HTA. Sin embargo, pone en evidencia la necesidad de un diseño prospectivo, idealmente de base comunitaria, que permita un abordaje más abarcador de la heterogeneidad clínica y fisiopatológica de ambas entidades.
REFERENCIAS BIBLIOGRÁFICAS
1. Cuba. Ministerio de Salud Pública. Anuario Estadístico 2005. Cuadro 13. Principales causas de muerte de todas las edades. 1970, 1981, 1993, 2005-2006. Citado el 12 de marzo 2008. Disponible en: http://bvs.sld.cu/cgi-bin/wxis/anuario/?IsisScript=anuario/iah.xis&
tag5001=mostrar^m1461&tag5009=STANDARD&tag5008=10&tag5007=Y&tag5003=anuario&tag5021=e&tag5022=2006&tag5023=1461 ]]>
2. Chimowitz MI, Poole RM, Starling MR, Schwaiger M, Gross MD. Frequency and severity of asymptomatic coronary disease in patients with different causes of stroke. Stroke. 1997;28:941-5.
3. Kallikazaros IE, Tsioufis CP, Stefanadis CI, Pitsavos CE, Toutouzas PK. Closed relation between carotid and ascending aortic atherosclerosis in cardiac patients. Circulation. 2000;102(Suppl III):III-263-8.
4. Cotter G, Cannon CP, McCabe CH. OPUS-TIMI 16 Investigators. Prior peripheral arterial disease and cerebrovascular disease are independent predictors of adverse outcome in patients with acute coronary syndromes: are we doing enough. Results from the orbofiban in patients with unstable coronary syndromes-thrombolysis in myocardial infarction (OPUS-TIMI) 16 study. Am Heart J. 2003;145:622-7.
5. Goldstein LB. Extracranial carotid artery stenosis. Stroke. 2003;34:2767-73.
6. Rokey R, Rolak LA, Harati Y, Kutka N, Verani MS. Coronary artery disease in patients with cerebrovascular disease: a prospective study. Ann Neurol. 1984;16:50-3.
7. Di Pasquale G, Andreoli A, Pinelli G, Grazi P, Manini G, Tognetti F, Testa C. Cerebral ischemia and asymptomatic coronary artery disease: a prospective study of 83 patients. Stroke. 1986;17: 1098-101.
8. Tanne D, Shotan A, Goldbourt U, Haim M, et al. Severity of Angina Pectoris and Risk of Ischemic Stroke. Stroke. 2002;33:245-50.
9. Tribolet de Abreu T, Mateus S, Correia J. Therapy implications of transthoracic echocardiography in acute ischemic stroke patients. Stroke. 2005;36:1565-6.
10. Blum A, Reisner S, Farbstein Y. Transesophageal echocardiography (TEE) vs. transthoracic echocardiography (TTE) in assessing cardio-vascular sources of emboli in patients with acute ischemic stroke. Med Sci Monit. 2004;10:CR521-3.
11. Sechi LA, Zingaro L, Catena C, Casaccio D, De Mrchi S. Relationship of fibrinogen levels and hemostatic abnormalities with organ damage in hypertension. Hypertension. 2000;36:978-85.
12. Lip GYH. Thromboprophylaxis for atrial fibrillation. Lancet. 1999; 333:4-6.
13. Lip GYH. Does atrial fibrillation confer a hypercoagulable state? Lancet. 1995;346:1313-4.
14. Kiers L, Davis SM, Larkins R, Hopper J, Tress B, Rossiter SC, Carlin J, Ratnaike S. Stroke topography and outcome in relation to hyperglycaemia and diabetes. J Neurol Neurosurg Psychiatry. 1992;55:26370.
15. Heart disease and stroke statistics-2005 update. Dallas: American Heart Association, 2005. Available from: http://www.curictus.com/aboutstroke_statistics.html
16. Kase CS, Mohr JP, Caplan LR. Intracerebral hemorrhage. In: Barnett HJM, Mohr JP, Stein BM, Yatsu FM, eds. Stroke: pathophysiology, diagnosis, and management. 3rd ed. Philadelphia: W.B. Saunders; 1998. p. 649-700.
17. Gould DB, Phalan FC, van Mil SE. Role of COL4A1 in Small-Vessel Disease and Hemorrhagic Stroke. NEJM. 2006; 354:1489-96.
18. Gould DB, Phalan FC, Breedveld GJ, van Mil SE, Smith RS, Schimenti JC, et al. Mutations in Col4a1 cause perinatal cerebral hemorrhage and porencephaly. Science. 2005;308:1167-71.
19. van der Knaap MS, Smit LM, Barkhof F, Pijnenburg YA, Zweegman S, Niessen HW, et al. Neonatal porencephaly and adult stroke related to mutations in collagen IV A1. Ann Neurol. 2006;59:504-11.
20. Bravata DM, Ho SY, Meehan TP, Brass LM, Concato J. Readmission and Death After Hospitalization for Acute Ischemic Stroke. 5-Year Follow-Up in the Medicare Population. Stroke. 2007;38:1899.
21. Pérez Nellar J, Beguería Santos R. Recurrencias en el infarto cerebral. Rev Cubana Med. 1996;35(1). Disponible en: http://bvs.sld.cu/revistas/med/vol35_1_96/med02196.htm
22. Mesa Cabrera M, Fábrega Valdés A, Blanco Aspiazu MA, Morera Méndez F, Suárez Rivero B, Oliva Torres L, et al. Recurrencia del ictus cerebrovascular isquémico y su relación con algunos factores de riesgo. Rev Cubana Med Milit. 2006;35(1). http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-65572006000100006&lng=es&nrm=iso&tlng=es
23. Hofmann R, Kypta A, Steinwender C, Kerschner K, Grund M, Leisch F. Coronary angiography in patients undergoing carotid artery stenting shows a high incidence of significant coronary artery disease. Heart. 2005;91:1438-41.
24. Molina CA, Montaner J, Arenillas JA, Ribo M, Rubiera M, Alvarez-Sabín J. Differential pattern of tissue plasminogen activator-induced proximal middle cerebral artery recanalization among stroke subtypes. Stroke. 2004;35:486-90.
25. Evans A, Pérez I, Yu G, Kalra L. Secondary stroke prevention in atrial fibrillation: lessons from clinical practice. Stroke. 2000;31: 2106-11.
26. Hart RG. Atrial fibrillation and stroke prevention. N Engl J Med. 2003;349:1015-6.
27. Hart RG. Cardiogenic embolism to the brain. Lancet. 1992; 339:589-94.
28. Loh E, St John Sutton M, Wun C-CCl. Ventricular dysfunction and the risk of stroke after myocardial infarction. N Engl J Med. 1997;336:251-7.
Recibido: 16 de septiembre de 2008.
Aprobado: 3 de noviembre de 2008.
]]>