ARTÍCULO ORIGINAL
Continuous brachial plexus block in immediate postoperative
MSc. Gerardo Luis García García, MSc. Erlinda García Ceballos, Dra. Aneite Melis Suárez, DrC. José Antonio Cabana Salazar
Hospital Militar Docente "Dr. Mario Muñoz Monroy". Matanzas, Cuba.
]]>
RESUMEN
Objetivo: evaluar el período posoperatorio inmediato en pacientes con lesiones traumáticas quirúrgicas del miembro superior que han recibido dos métodos de anestesia-analgesia.
Métodos: se estudiaron 240 pacientes, todos ASA I-II-III según la clasificación del estado físico de la Sociedad Americana de Anestesiología. Se dividieron en dos grupos iguales, grupo G: anestesia general endotraqueal más fentanil y analgesia con dipirona 1,2 g IM cada 6 h, y grupo B: anestesia regional por técnicas continuas de bloqueo del plexo braquial con 100 mg de bupivacaína y analgesia regional con igual anestésico local cada 6 h.
Resultados: las complicaciones respiratorias se presentaron solamente en el grupo G (p= 0,01), mientras que las cardiovasculares se observaron 5,3 veces más en el grupo G (p= 0,000). Las náuseas y vómitos se manifestaron en más de la mitad de los pacientes (55 %) del grupo G y solo en seis (5 %) del grupo B (p= 0,000). La retención de orina y la oliguria se observó en tres y cuatro pacientes respectivamente, todos masculinos y del grupo G (p= 0,000). La tendencia a la hiperglucemia apareció en el grupo G en 27 pacientes (22,5 %) y solo en cinco (4,2 %) del grupo B (p= 0,000). Las molestias por la manipulación de la vía aérea superior, se presentaron en 79 pacientes (65,8 %) del grupo G; mientras que las molestias por el catéter solo se refirió en 16 pacientes (13,3 %) del grupo B. El grupo G a las 24 h llegó a tener 69 pacientes (57,5 %) en el nivel de analgesia no satisfactoria (p= 0,01).
Conclusiones: el método de anestesia-analgesia regional por bloqueo continuo del plexo braquial tuvo menor incidencia de complicaciones en el posoperatorio inmediato y mejor calidad de analgesia.
Palabras clave: bloqueo plexo braquial, posoperatorio.
ABSTRACT
Objective: to evaluate the immediate postoperative period in surgical patients with traumatic injuries of the upper limb who have undertaken two methods of anesthesia-analgesia. ]]>
Methods: 240 patients were studied, all ASA I-II-III according to the classification of the American Society of Anesthesiologists for physical state. They were divided into two equal groups. Group G had general endotracheal anesthesia and analgesia with fentanyl plus dipyrone 1.2 g IM every 6 h, and group B who had regional anesthesia techniques for continuous brachial plexus block with 100 mg of bupivacaine and regional analgesia with equal local anesthetic every 6 h.Key words: brachial plexus blockade, postoperative.
Según señalan las estadísticas, las lesiones de las extremidades en condiciones de paz fluctúan entre el 42 y 65 %.1 En el Hospital Militar Docente "Dr. Mario Muñoz Monroy", las afecciones quirúrgicas del miembro superior oscilan entre el 50 y 55 % del total de intervenciones realizadas por el Servicio de Ortopedia y Traumatología.
La anestesia para cirugía del miembro superior puede lograrse según los diversos métodos de anestesia general o regional, en función de las características del paciente, tipo de lesión, intervención quirúrgica propuesta y preferencia del anestesiólogo.2
La anestesia general endotraqueal está indicada en niños pequeños y adultos que rechazan las técnicas regionales, cuando una técnica regional falla o el posible tiempo quirúrgico se prolonga, entre otras. A pesar de ser un método seguro por tener control de la vía aérea, tiene como inconveniente las complicaciones (principalmente cardiovasculares y respiratorias) que pueden surgir por el uso de agentes anestésicos endovenosos y/o inhalatorios, que en su gran mayoría son depresores cardiovasculares, así como por la manipulación e instrumentación de la vía aérea.3
Con el fin de ofrecer una anestesia prolongada, las técnicas continuas de bloqueo del plexo braquial (BCPB) se introducen antes de disponerse de catéteres. El desarrollo de los anestésicos locales de mayor tiempo de duración redujo la necesidad de recurrir a las BCPB. Sin embargo, la aparición de las técnicas quirúrgicas microvasculares y reparadoras complicadas, así como su uso indiscutible en el tratamiento del dolor agudo posoperatorio y como método coadyuvante en la rehabilitación precoz del paciente quirúrgico han ido revirtiendo esta tendencia.4
]]> Algunos autores5-6 no muestran diferencias en sus resultados al comparar técnicas de anestesia convencionales con técnicas que tienden a obtener bloqueo de la respuesta al estrés, debido a que han utilizado poblaciones de pacientes de bajo riesgo anestésico-quirúrgico. Pero los que han comparado poblaciones de pacientes de alto riesgo, han encontrado diferencias significativas en sus resultados desde el punto de vista sistémico.El objetivo de este trabajo fue evaluar el comportamiento del período posoperatorio inmediato en los pacientes con lesiones traumáticas quirúrgicas del miembro superior que recibieron estos dos métodos de anestesia-analgesia.
MÉTODOS
Se realizó un estudio en 240 pacientes, todos ASA I-II-III según la clasificación del estado físico de la Sociedad Americana de Anestesiología. Estos fueron tratados quirúrgicamente de manera electiva o de urgencia por presentar lesión traumática del miembro superior. Se crearon dos grupos de 120 pacientes cada uno, que recibieron dos métodos de anestesia-analgesia respectivamente.
- Grupo G: se empleó la anestesia general endotraqueal más fentanil a 5 µg/kg y analgesia sistémica con dipirona 1,2 g IM.
- Grupo B: se utilizó anestesia regional por bloqueo continuo del plexo braquial con 100 mg de clorhidrato de bupivacaína y analgesia por bloqueo nervioso del plexo braquial con 20 o 25 mg de igual anestésico local cada 6 h.
Se compararon ambos grupos durante el posoperatorio inmediato (primeras 24 h) para conocer la repercusión sobre los pacientes del uso de estas técnicas de anestesia-analgesia. El anestesiólogo dio seguimiento, durante este período, al paciente quirúrgico, en las diferentes salas de atención.
Las variables investigadas fueron: complicaciones posoperatorias inmediatas y medición de la analgesia posoperatoria en la escala análoga visual, graduada en 100 mm (de 0-30). Los datos se recogieron por observación directa de los pacientes y por la historia clínica y de anestesia. Posteriormente estos se llevaron a un modelo de recolección de datos confeccionado previamente para tal efecto. Se utilizaron medidas de resumen para los datos cualitativos y cuantitativos. Se empleó el test de chi cuadrado, con un nivel de significación del 95 % (p< 0,05). Se usó el procesador estadístico SPSS versión 10.0 para Windows.
]]>RESULTADOS
Hubo un predominio del sexo masculino en ambos grupos, el grupo B con un 74,2 % de la muestra y el grupo G, con 71,7 %. Prevalecieron los grupos etarios de 30-44 y de 45-59 años; la suma de estos dos rangos de edades representó el 72,5 % y 69,2 % del total de la muestra en los grupos G y B respectivamente; no se observaron diferencias estadísticamente significativas (p> 0,05).
Las fracturas múltiples fue el diagnóstico preoperatorio más frecuente en ambos grupos; afectó al 34,2 % de los pacientes del grupo B y al 32,5 % del grupo G; las fracturas simples ocuparon el segundo lugar, al 27,5 % de los pacientes del grupo G y 24,1 % del B; les siguió en orden de frecuencia las heridas por arma blanca, las lesiones por aplastamiento y combinadas, y por último las heridas por arma de fuego en ambos grupos. Las fracturas múltiples y simples constituyeron el 60,0 % en el grupo G y 58,3 % en el B; se trataron quirúrgicamente de forma electiva el 69,4 % y 65,7 % de estas en los grupos G y B, respectivamente. A partir de todos los diagnósticos preoperatorios, se observó que predominó el tratamiento quirúrgico de urgencia en ambos grupos, 57,5 % en el grupo G y 60 % en el B (p> 0,05).
Un total de 214 pacientes (89,2 %) se distribuyeron equitativamente en ASA I y II, mientras que 26 pacientes (10,8 %) fueron ASA III (p> 0,05).
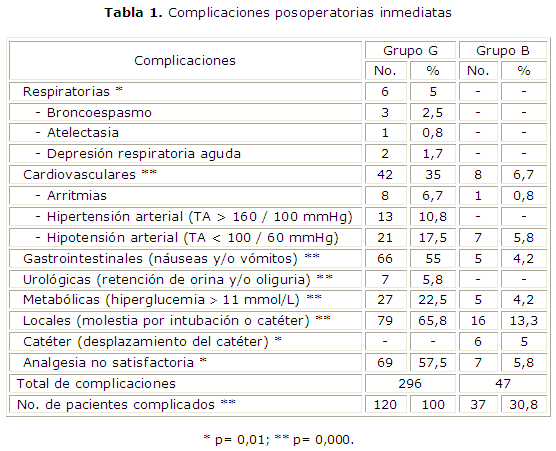
Las complicaciones respiratorias, como broncoespasmo, atelectasia y depresión respiratoria aguda, se presentaron únicamente en el grupo G (p= 0,01); las cardiovasculares se observaron 5,3 veces más en el grupo G en relación al grupo B (p= 0,000); la hipotensión arterial se percibió en 21 pacientes (17,5 %); la hipertensión arterial y las arritmias se mostraron en 13 (10,8 %) y 8 pacientes (6,7 %) respectivamente. En el grupo B solo hubo un caso de arritmia (extrasístoles ventriculares), en un paciente joven de 33 años sin antecedentes cardiovasculares ni factores de riesgos, que respondió satisfactoriamente a la dosis de 40 mg de lidocaína IV; se relacionó su causa con cierto estado de estrés, pues mantenía un estado de analgesia satisfactoria. De los siete pacientes (5,8 %) que presentaron hipotensión arterial, se asociaron con el efecto cardiodepresor de la bupivacaína.
Las náuseas y vómitos se presentaron en más de la mitad de los pacientes (55 %) del grupo G y solo en 6 (5 %) del grupo B (p= 0,000). La retención de orina y la oliguria se observaron en 3 y 4 pacientes respectivamente, todos masculinos y del grupo G (p= 0,000). La tendencia a la hiperglucemia fue otra de las complicaciones presentes; se tomó como referencia valores superiores a 11 mmol/L, esta cifra apareció en 27 pacientes (22,5 %) del grupo G y solo en 5 (4,2 %) del grupo B (p= 0,000). Las molestias causadas por la manipulación de la vía aérea superior se observó en 79 pacientes (65,8 %) del grupo G; estos refirieron diferentes desagrados como ardor al deglutir los alimentos, tos irritativa, broncorrea, expectoración, entre otros. Por último, las molestias por el catéter solo la mostraron 16 pacientes (13,3 %) del grupo B (tabla 1).
La analgesia no satisfactoria también se consideró dentro de las complicaciones; el grupo G a las 24 h llegó a tener 69 pacientes (57,5 %) en este nivel de analgesia (p= 0,01), si no se incrementó más fue porque se hizo valer el efecto analgésico residual del fentanil. El grupo B tuvo en este nivel de analgesia 7 pacientes (5,8 %), lo cual se relaciona con los 6 casos de desplazamientos del catéter que existieron en este grupo en las primeras 24 h del posoperatorio, que muchas veces se debe a la manipulación inadecuada del paciente en este período; hubo un paciente de este grupo que refirió analgesia, pero se ubicó en la escala visual análoga, en el rango de 61-100 mm (analgesia no satisfactoria).
La analgesia posoperatoria se siguió en las primeras 24 h del posoperatorio inmediato. En las primeras 6 h de este período se logró un nivel de analgesia adecuada en ambos grupos; en el grupo B el 100 % de sus pacientes permaneció en el nivel de analgesia satisfactoria y el grupo G conservó al 97,5 % de sus pacientes en este nivel y solo 3 (2,5 %) en el nivel de analgesia moderada. A partir de 9 h hubo un descenso en los niveles de analgesia del grupo G en relación con el B, este último mantuvo 114 pacientes (95 %) en el nivel de analgesia satisfactoria y seis (5 %) en el nivel de analgesia moderada, mientras el grupo G reportó 109 (90,8 %) y 11 pacientes (9,2 %) en estos niveles de analgesia respectivamente. En 12 h el grupo B no tuvo pacientes en el nivel de analgesia no satisfactoria, pero el grupo G presentó 25 pacientes (20,8 %) en este nivel (p= 0,000), cifra que se incrementó con el transcurso de las horas (p= 0,000); a las 24 h se registraron 69 pacientes (57,5 %) y solo 7 (5,8 %) del grupo B (p= 0,000) (tabla 2).
]]>DISCUSIÓN
El predominio del sexo masculino y de los grupos de edades de 30-44 y 45-59 años coincide con la etapa de mayor actividad física que suele desarrollar el hombre, lo cual supone mayor riesgo a sufrir lesiones traumáticas de los miembros superiores; los resultados alcanzados en esta investigación se corresponden con otros estudios realizados.4,7,8
Las complicaciones respiratorias se vinculan con el manejo de la vía aérea y presentan mayor incidencia en los métodos de anestesia general. Se debe recordar que las complicaciones respiratorias aunque no son las que más se presentan en el posoperatorio inmediato, sí constituyen las de mayor incidencia entre las complicaciones clínicas del posoperatorio mediato en el paciente quirúrgico, por lo que este sistema tiene que ser evaluado todos los días por el médico de asistencia.9
La hipotensión arterial que se observó en el grupo G se relacionó con el efecto cardiodepresor del fentanil, salvo algunas drogas empleadas durante la anestesia general casi todas producen depresión cardiovascular; en el grupo B se vinculó con el empleo de la bupivacaína, pues esta presenta gran afinidad por los canales de sodio y potasio. No obstante, puede haber otros factores que contribuyan a la hipotensión arterial, como son los antecedentes de enfermedades cardiovasculares, la incorrecta reposición de la volemia, entre otros; pero sin lugar a duda, estos fueron sus principales mecanismos.
Morrison y otros10 estudiaron los efectos de la inyección intracoronaria de ropivacaína, la L-bupivacaína y bupivacaína racémica en un modelo porcino, y encontraron que la dosis letal de bupivacaína fue significativamente menor con relación a las otras. Estos datos coinciden con los de Reiz y Nath,11 quienes encontraron una relación de cardiotoxicidad de 17,1:1 al comparar la bupivacaína frente a la ropivacaína intracoronaria en un modelo animal.
Los eventos de hipertensión arterial y arritmias que se presentaron en el grupo G estaban ligados al estado de analgesia; a pesar de los diferentes factores que pueden desencadenar estos sucesos, no hay duda que el dolor fue su principal causa debido al incremento de los niveles de catecolaminas, entre otros.9
Las náuseas y vómitos no son complicaciones tan temidas como pueden ser las respiratorias y cardiovasculares, pero sí resultan bastante molestas para el paciente y pueden ser a su vez causas de otras complicaciones, como los desequilibrios hidroelectrolíticos. Su etiología principal es farmacológica, se debe al efecto sumatorio de las diferentes drogas utilizadas durante la anestesia general endotraqueal.12
La retención de orina se relacionó con el efecto del fentanil, pues los morfínicos sistémicos producen también esta complicación, aunque en menor grado en comparación a su utilización por vía epidural. La oliguria que se presentó en el grupo G se vinculó con la hipotensión arterial mostrada en este grupo.13
La tendencia a la hiperglucemia se debe principalmente a la desregulación hormonal que se origina a partir del dolor,9 incluso en pacientes sin antecedentes de diabetes mellitus; también influye el manejo de las soluciones parenterales, entre otras causas.
]]> De manera general, se observó que todos los pacientes del grupo G presentaron al menos alguna complicación en comparación con el 30,8 % de los pacientes del grupo B (p= 0,000).El número de complicaciones comunicadas en el posoperatorio inmediato, en su gran mayoría las cardiovasculares y metabólicas, se debe, además de a las técnicas y drogas utilizadas, al deterioro de la analgesia. Si se tiene en cuenta las bases fisiológicas del dolor y la respuesta nociva que puede desencadenar sobre los pacientes tratados de forma quirúrgica del miembro superior, se puede plantear que la analgesia regional por bloqueo continuo del plexo braquial puede disminuir alrededor del 80 % de las complicaciones clínicas de este tipo de paciente, pues muchas tienen como causa común el dolor.14
Es de destacar que la mayoría de las complicaciones ocurridas en el posoperatorio se presentaron en pacientes con antecedentes de enfermedades asociadas, lo que evidencia cómo la técnica de anestesia-analgesia puede influir en la evolución posoperatoria del paciente. En las poblaciones de pacientes jóvenes sin enfermedades asociadas puede pasar por alto cualquier alteración, independientemente del método de anestesia-analgesia empleado; pero en los pacientes de edad avanzada y/o con enfermedades asociadas, el método escogido puede aumentar la morbilidad y mortalidad del paciente quirúrgico. El hecho de no haberse reportado ningún caso fatal en nuestro estudio no excluye tal posibilidad.5,6
La calidad de la analgesia posoperatoria en el grupo B puso en evidencia una de las ventajas de esta técnica de anestesia-analgesia, que es la posibilidad de continuar la analgesia posoperatoria, lo cual ha sido avalado por otros autores.2,4
Rawal y otros15 demostraron que existía una analgesia satisfactoria en pacientes ambulatorios a los cuales se les practicó bloqueo continuo del plexo braquial vía axilar; se usaron las técnicas de analgesia controlada por el paciente con ropivacaína o bupivacaína incluso fuera del hospital. Ilfeld y otros16 plantearon que la utilización de ropivacaína por infusión a través del catéter colocado por vía infraclavicular brindó mejor control del dolor posoperatorio en pacientes operados de miembro superior que con analgésicos narcóticos por vía oral; además observaron menos efectos colaterales. Casati y otros17 compararon levobupivacaína 0,125 % y ropivacaína 0,75 % en inyecciones intermitentes en 50 pacientes, que se les practicó cateterismo por vía interescalénica, observaron que existía buena analgesia en todos los pacientes sin bloqueo motor, lo que permitió una rehabilitación precoz. Bergman y otros18 en un estudio de 24 pacientes a los que se les colocó catéter por vía interescalénica, obtuvieron analgesia excelente con la administración de una infusión de 6-9 mL/h de ropivacaína (0,2 %) por 48 h, a partir de las 6 h de la dosis anestésica.
Para concluir, se puede afirmar, que el método de anestesia-analgesia regional por bloqueo continuo del plexo braquial tuvo menor incidencia de complicaciones en el posoperatorio inmediato y mejor calidad de analgesia.
REFERENCIAS BIBLIOGRÁFICAS
1. Buckenmaier CC, Klein SM, Nielsen KC, Steele SM. Continuous paravertebral catheter and outpatient infusion for breast surgery. Anest Analg. 2003;97:715-7.
]]>2. García GL, Delgado G, Meana Z. Bloqueo continuo del plexo braquial vía supraclavicular. Implicaciones fisiopatológicas y terapéuticas. Med Periop. 1999;2(3):33-8.
3. Mulroy MF. Peripheral nerve blockade. In: Barash PG, Cullen BF, Stoelting RK. Clinical Anestesiologie. 2th ed. Philadelphia: Editorial JB, Lippincott Company; 1997. p. 787-817.
4. García GL, Núñez Y. Comparación de los resultados del bloqueo continuo del plexo braquial por vía supraclavicular versus la vía axilar. Rev Cubana Anest Rean. 2005;4(1):35-57.
5. Choi J, Park S, Kim S, Yoon Y, Lee K, Lee Y, Park J. Oral alprazolam attenuates stress responses to regional anesthesia and surgery. Reg Anesth Pain Med. 2006;31(5):91.
6. O'Rian SC, Buggy DJ, Kerin MJ, Watson RW, Moriarty DC. Inhibition of the stress responses to breast cancer surgery by regional anesthesia and analgesia does not affect vascular endothelial growth factor and prostaglandin E2. Anesth Analg. 2005;100(1):244-9.
]]>7. Fuzier R, Fourcade O, Pianezza A, Gilbert ML, Bounes V, Olivier M. A comparison between double-injection axillary brachial plexus block and midhumeral block for emergency upper limb surgery. Anesth Analg. 2006 Jun;102(6):1856-8.
8. Rodriguez J, Barcena M, Taboada-Muniz M, Lagunilla J, Alvarez J. A comparison of single versus multiple injections on the extent of anesthesia with coracoid infraclavicular brachial plexus block. Anesth Analg. 2004;99 (4):1225-30.
9. Ekman EF, Koman LA. Acute pain following musculoskeletal injuries and orthopaedic surgery. J Bone Joint Surg. 2004;86:1316-27.
10. Morrison SG, Domínguez JJ, Frascarolo P, Reiz S. A comparison of the electrocardiographic cardiotoxic effects of racemic bupivacaine, levobupivacaine and ropivacaine in anesthetized swine. Anesth Analg. 2002;90:1308-14.
11. Reiz S, Nath S. Cardiotoxicity of LEA 103-a new amide local anesthetic agent. Anesthesiology. 1986;65:3A.
]]>12. Gan TJ . Risk factors for postoperative nausea and vomiting. Anesth Analg. 2006 Jun;102(6):1884-98.
13. Kornienko AN, Ivanchenko VI, Kirtaev AG, Kuznetsov IV. Clinical experience in the use of epidural blockade in complex anesthesia in cardiac surgical interventions. Anesteziol Reanimatol. 2001;3:19-23.
14. O'Rian SC, Buggy DJ, Kerin MJ, Watson RW, Moriarty DC. Inhibition of the stress responses to breast cancer surgery by regional anesthesia and analgesia does not affect vascular endothelial growth factor and prostaglandin E2. Anesth Analg. 2005;100(1):244-9.
15. Rawal N, Allvin R, Axelsson K, Hallen J, Ekback G, Ohlsson T, et al. Patient controlled regional analgesia (PCRA) at home: controlled comparison between bupivacaine and ropivacaine brachial plexus analgesia. Anesthesiology. 2002;96(6):1290-6.
16. Ilfeld BM, Morey TE, Enneking FK. Continuous infraclavicular brachial plexus block for postoperative pain control at home: a randomized, double-blinded, placebo-controlled study. Anesthesiology. 2002;96(6):1297-304.
]]>17. Casati A, Borghi B, Fanelli G, Montone N, Rotini R, Fraschini G, et al. Interscalene brachial plexus anesthesia and analgesia for open shoulder surgery: a randomized, double-blinded comparison between levobupivacaine and ropivacaine. Anesth Analg. 2003;96(1):253-9.
18. Bergman BD, Hebl JR, Kent J, Horlocker TT. Neurologic complications of 405 consecutive continuous axillary catheters. Anesth Analg. 2003;96(1):247-52.
Recibido: 18 de diciembre de 2013.
Aprobado: 9 de enero de 2014.
]]> Gerardo Luis García García. Hospital Militar Docente "Dr. Mario Muñoz Monroy". Matanzas, Cuba.