MsC. Frank Wenceslao Castro López,1 Lic. Yureisy Labarrere Cruz,2 Lic. Gretel González Hernández3 y Dra. Yamilé Barrios Rentería4
El Síndrome de Dificultad Respiratoria constituye una de las afecciones más frecuentes en el recién nacido y se comporta como uno de los principales indicadores de morbilidad y mortalidad. Con el objetivo de caracterizar las causas más frecuentes de dificultad respiratoria de origen pulmonar en los neonatos, se realizó un estudio retrospectivo de corte transversal, descriptivo, en un grupo de pacientes con este diagnóstico que ingresaron en la Unidad de Cuidados Especiales Neonatales (UCEN) del Hospital Ginecoosbstétrico “Ramón González Coro”, en el período del 1ro de enero al 31 de diciembre de 2006. Se registraron 133 neonatos con dificultades respiratorias de origen pulmonar, para una frecuencia de 4,7 %. La mayor parte de los pacientes estudiados nacieron por cesárea (61,7 %) y el factor de riesgo materno más frecuente fue la rotura prematura de membrana (18 %). Los recién nacidos a término (55,6 %) y con sexo masculino (65,4 %) fueron los que mayor morbilidad presentaron. La taquipnea transitoria fue la afección respiratoria que más se diagnosticó, con un total de 92 casos para el 69,2 % y la mayoría de los pacientes evolucionaron favorablemente. La enfermedad de la membrana hialina fue la entidad respiratoria que más complicaciones reportó. El índice de ventilación fue el 18,8 % y la neumonía postnatal fue la complicación que más se observó con 8 casos (6,1 %). La tasa de mortalidad en este grupo fue el 1,7 por cada 1000 nacidos vivos.
Palabras clave: Síndrome de dificultad respiratoria, recién nacido, causas.
Durante la vida intrauterina los alveolos pulmonares distendidos se encuentran llenos de un trasudado producido por los capilares pulmonares. El pulmón del recién nacido (RN) sufre una serie de adaptaciones trascendentales que modifican la circulación fetal. El reemplazo del líquido pulmonar fetal por aire, es un fenómeno mecánico que requiere de la aplicación de presiones transpulmonares elevadas para lograr insuflar el pulmón en las primeras respiraciones; estas fuerzas deben superar tres elementos: viscosidad del líquido pulmonar, tensión superficial y resistencia de los tejidos. La expansión del tórax, así como el primer llanto, hacen que los bronquios aspiren aire que llena los alveolos pulmonares, se libera una sustancia tensoactiva denominada surfactante que evita el colapso alveolar con la espiración. Cualquier alteración en estos mecanismos de adaptación, provoca alteración pulmonar y la aparición de un síndrome de dificultad respiratoria (SDR).1,2
El cambio de la respiración intrauterina mediante la placenta, por la extrauterina a través del pulmón, le da una característica única a estos problemas, que en gran medida se produce por una alteración de la adaptación cardiopulmonar al medio externo. Hay problemas respiratorios propios del prematuro y otros que ocurren principalmente en el RN a término.3
El SDR es un estado clínico de causa variada, que se caracteriza por una respiración anormal con alteración del intercambio gaseoso, la oxigenación y la eliminación del anhídrido carbónico; constituye una de las afecciones más frecuentes en el RN. En la gran mayoría los casos se produce por afecciones del propio sistema respiratorio, aunque otras veces es secundaria a afecciones cardiacas, nerviosas, metabólicas o musculares.4,5
Los problemas respiratorios pulmonares pueden estar condicionados por la reabsorción del líquido del pulmón y la prematurez (taquipnea transitoria del RN y la enfermedad de la membrana hialina), por la asfixia perinatal (síndrome de aspiración meconeal), las infecciones respiratorias (neumonía neonatal), por trastornos de la circulación pulmonar (hipertensión pulmonar) o por problemas crónicos (displasia broncopulmonar).3
El SDR o también denominado distrés respiratorio, es causa de más de la mitad de las condiciones patológicas del RN, por tanto es una de los principales indicadores de morbi-mortalidad en niños menores de un año de edad, y es mucho más frecuente en varones que en hembras. La mayoría de los RN que requieren cuidados intensivos presentan problemas respiratorios.4
La taquipnea, retracción y quejido se consideran pilares diagnósticos del SDR aunque algunos de ellos se encuentran transitoriamente en los RN normales. Existen factores predisponentes que se relacionan con la aparición del SDR como son: prematurez, nacimiento por cesárea, hijo de madre diabética, hemorragia aguda anteparto y segundo gemelo, que en general tienen en común la posibilidad de producir asfixia.6
]]> En las últimas décadas, los avances terapéuticos como el surfactante exógeno, las nuevas modalidades ventilatorias, el tratamiento fetal, entre otras, han producido un descenso importante en la mortalidad, pero no en la morbilidad, ya que esta depende, en parte, del desarrollo pulmonar del RN.5La evolución y el pronóstico de los RN con SDR, son muy variables y depende en gran medida del factor causante. Puede ser benigna, de pocas horas de evolución, como es la taquipnea transitoria del RN, o de mayor duración como en los RN con displasia broncopulmonar e incluso puede ser de por vida, como es el caso de los niños que presentan algunas cardiopatías congénitas.1
La UNICEF plantea que más de un 70 % de las muertes infantiles, casi 11 millones de niños que mueren todos los años, se deben a seis causas principales y entre ellas de encuentra las afecciones respiratorias. Estas muertes se producen sobre todo en los países subdesarrollados, fundamentalmente en Asia meridional y central, mientras que en África subsahariana se registran las tasas más elevadas.7
Las afecciones respiratorias representan el 20 % de las muertes infantiles en los países en desarrollo. Datos procedentes de 42 países indican que sólo la mitad de los niños que padecen estas infecciones se pone en manos del personal de servicios sanitarios. En África occidental sólo una quinta parte de los niños que padecen infecciones respiratorias recibe cuidados.7
Entre las principales causas de muertes en menores de 1 año registrada en Cuba en el 2005, se constató seguido de las malformaciones congénitas, las infecciones y las afecciones cerebrovasculares, las afecciones respiratorias, con un total de 105 defunciones neonatales en el país, para una tasa de 0,8 por cada 1000 nacidos vivos.8
La Dirección Nacional de Estadísticas del MINSAP reportó que en el año 2006, las principales causas de muerte en los niños cubanos menores de un año fueron las afecciones respiratorias, como la hipoxia, la enfermedad de la membrana hialina, y la broncoaspiración del líquido amniótico meconial, patrón similar al de los países más desarrollados del mundo.9
Los RN con SDR continúan siendo un problema de gran envergadura para los enfermeros que brindan atención especializada en las UCEN, debido a su frecuencia y a las complicaciones a corto y largo plazo que pueden desarrollarse; a pesar de los avances tecnológicos, la evolución de estos neonatos dependen en gran medida de los cuidados oportunos. Existen pocos estudios en Cuba, relacionados con la especialidad de enfermería sobre la prevalencia y caracterización del SDR, así como los principales factores de riesgo.
Por tal motivo se realiza la presente investigación con el objetivo de identificar los factores de riesgo, tanto maternos como fetales que más se relacionan con el SDR y las complicaciones más frecuentes, así como precisar los cuidados de enfermería, ya que fue la primera causa de ingreso en el servicio de neonatología del Hospital ‘’Ramón González Coro”.
Se realizó un estudio retrospectivo de corte transversal, descriptivo, en un grupo de RN con diagnóstico de SDR ingresado en la Unidad de Cuidados Especiales Neonatales del Hospital Ginecoosbstétrico “Ramón González Coro”, en el período del 1ro. de enero al 31 de diciembre de 2006.
El universo lo constituyeron los RN que ingresaron en el servicio de neonatología con dificultad respiratoria en el período en que se enmarca la investigación. La muestra seleccionada estuvo constituida por todos los RN con diagnóstico de SDR de causa pulmonar que ingresaron en el departamento de neonatología.
]]> Se excluyeron aquellos RN que se trasladaron a otra institución, presentaron algún tipo de malformación congénita y distrés respiratorio asociado a otras afecciones extrapulmonares.Se analizaron las siguientes variables, las que se clasificaron en cuantitativas y cualitativas:
Variables cuantitativas:
Continua: edad gestacional, peso del RN.
Discreta: días con ventilación mecánica.
Variables cualitativas:
Nominal: diagnóstico, antecedentes maternos, complicaciones, tipo de oxigenoterapia, sobrevida del RN.
Ordinal: Apgar al nacer, tipo de parto, estado de salud, grado de dificultad respiratoria.
Se realizó un registro (Anexo) para recolectar los datos extraídos de las historias clínicas, con el fin de analizar de forma continua y sistemática las variables que se seleccionaron en el estudio; esto permitió hacer una mejor valoración del comportamiento del SDR en el RN durante el período establecido en la institución.
El procesamiento de los datos se realizó en el programa estadístico SPSS 11. Para el mejor análisis de los resultados obtenidos y darle respuesta a los objetivos trazados, se confeccionaron tablas de frecuencia para las diferentes variables. Para las variables cuantitativas se emplearon los estadígrafos de posición y los estadígrafos de dispersión. Los resultados se expresaron en tablas y gráficos con valores absolutos y porcentajes.
En el Hospital Ginecoobstétrico “Ramón González Coro” en el año 2006 hubo un total de 2 835 neonatos nacidos vivos, de ellos 133 casos ingresaron en la UCEN por presentar SDR de origen pulmonar, lo cual representó el 4,7 % que constituyó el objeto de estudio.
Se compararon los diferentes tipos de partos que se realizaron a las madres de los RN que presentaron afecciones respiratorias, para analizar la relación existente entre el tipo de parto y la aparición de un SDR (Gráfico 1). Se constataron 88 partos distócicos, de ellos 82 fueron cesárea (61,7 %) y 6 instrumentados (4,5 %). La frecuencia de los partos distócicos fue casi el doble con relación a los partos eutócicos (33,8 %).
]]>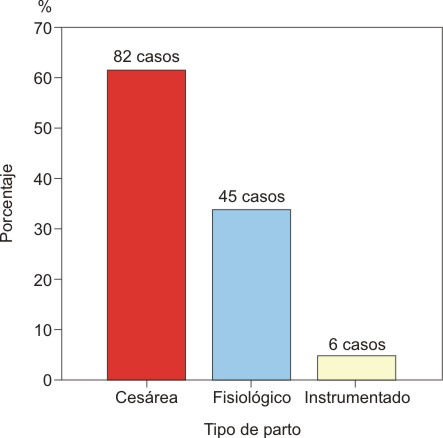
Figura 1. Tipo de partos realizados a las madres de los RN con SDR
Fuente: Historia clínica
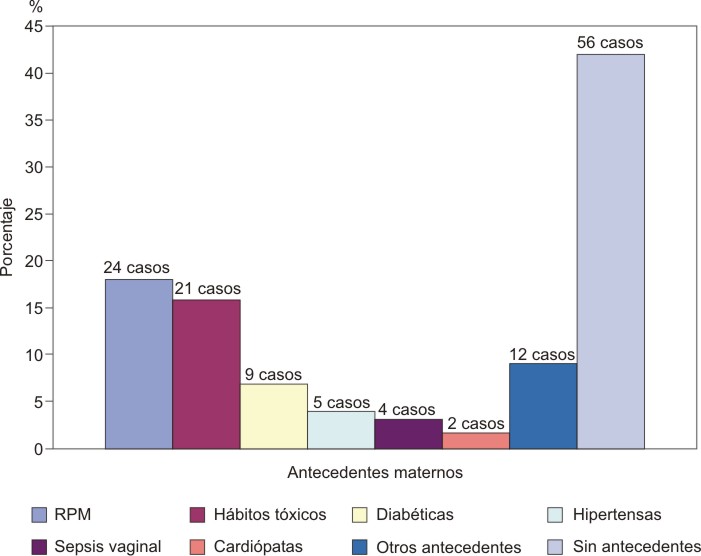
Se analizaron los antecedentes patológicos de las madres de los RN con SDR (Gráfico 2). En la serie de casos estudiados, se registró que en las madres que presentaron rotura prematura de membrana (RPM) este fue el factor de riesgo de mayor morbilidad, con 24 casos para el 18 %; seguido de las madres con hábitos tóxicos y diabéticas, con 21 casos (15,8 %) y 9 casos (6,8 %) respectivamente. Sin embargo, la mayoría de las madres no refirieron antecedentes patológicos (42,1 %).
Figura 2. Antecedentes patológicos de las madres con hijos que presentaron SDR
Fuente: Historia clínica
Los RN a término fueron los que más morbilidad presentaron en cuanto a problemas respiratorios (Tabla 1), se registraron 74 casos para el 55,6 %, más de la mitad de la muestra estudiada; pero la gran mayoría fueron afecciones transitorias (42,1 %) y no desarrollaron complicaciones mayores, sus pronósticos y evolución fueron muy buenos. Los RN pretérmino fueron en segundo orden de frecuencia, con 54 casos para el 40,6 %; sin embargo, fueron los que presentaron más complicaciones que comprometieron su estado de salud y amenazaron su supervivencia; se observaron 19 casos (14,3 %) graves y la misma cifra de críticos en este grupo.
Tabla 1. Relación entre la edad gestacional y el estado de salud de los RN con SDR
| RN según la edad gestacional | Estado de salud | Total | ||||||
| ]]> De cuidado | Grave | Crítico | ||||||
| No. | % | No. | % | No. | % | No. | ]]> % | |
| Pretérmino | 16 | 11,7 | 19 | 14,3 | 19 | 14,3 | 54 | 40,6 |
| ]]> A término | 56 | 42,1 | 12 | 9 | 6 | 4,5 | 74 | 55,6 |
| Postérmino | ]]> 3 | 2,6 | 2 | 1,5 | 0 | 0 | 5 | 3,8 |
| Total | 75 | ]]> 56,4 | 33 | 24,8 | 25 | 18,8 | 133 | 100 |
Fuente: Historia clínica
Se valoró el peso de los RN con afecciones respiratorias en el momento de su nacimiento y se agruparon según el sexo (Tabla 2). Quedaron conformados 4 grupos con el propósito de evaluar cuál fue el conjunto más propenso a desencadenar un SDR. Se constató evidentemente que los RN con peso normal fueron los que más casos de SDR reportaron, con 76 neonatos para el 57,1 %, es decir más de la mitad de la muestra. Seguido del grupo de los RN bajo peso con una frecuencia de 42 casos (31,6 %). Mientras que los RN de sexo masculino superaron casi el doble de los RN con sexo femenino, con 87 casos (65,4 %) y 46 casos (34,6 %) respectivamente, para una razón de 1,9; es decir por cada 2 niños varones con SDR se observó una hembra.
Tabla 2. Relación entre el grupo de peso y el sexo de los RN con SDR
| ]]> Grupo de peso | Sexo | Total | ||||
| Masculino | Femenino | |||||
| No. | % | No. | % | No. | ]]> % | |
| < 1500 gr | 5 | 3,8 | 4 | 3 | 9 | 6,8 |
| 1500 – 2500 gr | 31 | ]]> 23,3 | 12 | 9 | 42 | 31,6 |
| 2500 – 4000 gr | 46 | 34,6 | 30 | 21,8 | ]]> 76 | 57,1 |
| > 4000 gr | 5 | 3,8 | 1 | 0,8 | 6 | 4,5 |
| Total | ]]> 87 | 65,4 | 47 | 35,3 | 133 | 100 |
Fuente: Historia clínica
Entre las afecciones de origen respiratorio que más presentaron los RN (Tabla 3), se destacó la Taquipnea Transitoria en el Recién Nacido (TTRN) como la más frecuente, con un total de 92 casos para el 69,2 % (más de la mitad de la muestra). A continuación la Enfermedad de la Membrana Hialina (EMH) y la Hipertensión Pulmonar Persistente (HTPP), con 18 casos (13,5 %) y 14 casos (10,5 %) respectivamente. Es importante destacar, que la mayoría de los RN que presentaron EMH tenían una edad gestacional menor de 32 semanas.
Tabla 3. Diagnósticos de origen pulmonar
| Diagnósticos | No. | ]]> % |
| Taquipnea Transitoria en el Recién Nacido | 92 | 69,2 |
| Enfermedad de la Membrana Hialina | 18 | 13,5 |
| Síndrome de Aspiración Meconeal | 7 | 5,3 |
| ]]> Neumonía Connatal | 2 | 1,5 |
| Hipertensión Pulmonar Persistente | 14 | 10,5 |
| Total | 133 | 100 |
Fuente: Historia clínica
]]> El índice de ventilación en los RN con afecciones respiratorias fue el 18,8 %, muy por encima del índice general del servicio, que se comportó para el 1,97 % con respecto al total de ingreso en la UCEN. El promedio de tiempo que se asistió con ventilación mecánica fue de 6,16 días, con un mínimo de 1 día y un máximo de 17 días.Se analizaron las complicaciones más frecuentes en los RN con SDR, teniendo en cuenta que en un mismo neonato concomitaron varias de ellas (Tabla 4). Llama la atención que todas las complicaciones se presentaron en los RN que necesitaron apoyo con ventilación mecánica y la gran mayoría fueron en aquellos con diagnóstico de EMH y Síndrome de Aspiración Meconeal (SAM). La neumonía postnatal y el neumotórax fueron las que más se registraron, con 8 casos (6,1 %) y 7 casos (5,3 %) respectivamente.
Tabla 4. Complicaciones en los RN con SDR
| Complicaciones | No. | %* |
| Neumonía postnatal | 8 | 6,1 |
| Neumotórax | ]]> 7 | 5,3 |
| Sepsis adquirida | 4 | 3 |
| Displasia broncopulmonar | 2 | 1,5 |
| Total | 21 | ]]> 15,9 |
*Porcentaje con relación al total de la muestra
Fuente: Historia clínica
De los RN con diagnóstico de SDR se registraron 5 defunciones neonatales, de ellos 3 casos con diagnóstico de EMH, uno con HTPP y otro caso con SAM; lo que representó una tasa de 1,7 por cada 1000 nacidos. Estos casos se complicaron mayoritariamente con sepsis adquirida y neumotórax.
Las madres que son sometidas a un parto distócico presentan un alto riesgo de que su hijo desencadene un SDR, lamentablemente en la actualidad el índice de cesárea ha crecido considerablemente. Existen varios estudios que demuestran que la cesárea es un gran factor de riesgo en la actividad respiratoria del RN. López y cols, compararon la prevalencia del SDR en neonatos nacidos por parto vaginal y por cesárea electiva, llegaron a la conclusión que los RN a término nacidos por cesárea programada presentan mayor riesgo (RR: 3,50) que los nacidos por parto normal. En estudios similares, que identificaron las causas principales del distrés respiratorio en su servicio, han coincidido que los partos distócicos son un gran factor predisponente. En el presente trabajo la gran mayoría de los RN con afecciones respiratorias nacieron por cesárea.10-12
Cuando la madre es sometida a una operación por cesárea sin experimentar el parto, las señales químicas que le piden al pulmón dejar de producir el líquido e iniciar su eliminación, no son tan fuertes, por lo que hay más líquido en los pulmones en el momento de nacer. Igualmente, si la madre padece diabetes o ha recibido grandes cantidades de analgésicos durante el parto, el RN también está en riesgo de desarrollar esta condición.13
El parto distócico por muy común que parezca debido a que se practica rutinariamente en los hospitales ginecoobstétricos, realmente encierra, por su propia naturaleza binominal madre-feto, todo un potencial de complicaciones, fundamentalmente cuando se aplica anestesia general. Por esta razón, y por su menor efecto en el neonato, la anestesia regional es la técnica recomendada de primera elección para esta cirugía. La cesárea es una de las causas más significativas a considerar en la morbilidad neonatal en las UCEN. Por tal motivo la enfermera en la sala de partos debe condicionar todo el equipamiento correcto en estos casos y observar muy atenta la evolución del RN en la sala de alojamiento conjunto, para tomar medidas de soporte en caso de un comienzo brusco de un cuadro respiratorio.14,15
La RPM aumenta la morbimortalidad materna y perinatal a expensas de la infección, además, determina en la mayoría de los casos una anticipación del momento del parto, lo que provoca la inmadurez del RN. Esta situación puede traer consigo la EMH en el neonato producto de un parto pretérmino y la neumonía congénita por estar expuesto en la vida intrauterina a un líquido amniótico infestado. Conjuntamente con esto existe un incremento del índice de cesárea.16,17
Existen varios estudios que relacionan los antecedentes de RPM con la morbilidad neonatal, con el objetivo de identificar los problemas más usuales en los neonatos. Muchos autores coinciden que la complicación más frecuente es la neumonía congénita y los trastornos de adaptación, las que guardan estrecha relación con el período de latencia y el peso del RN. En el presente estudio, la RPM se comportó como la primera causa de antecedentes maternos que se observaron en los RN con SDR.18-20
Los neonatos a término padecen con más frecuencia de afecciones respiratorias, este hecho se debe a que existen estímulos químicos liberados durante el parto, que suspenden la producción de sustancias encargadas de la eliminación y reabsorción del líquido en los pulmones. Esto trae consigo una dificultad en la inhalación de oxígeno, lo que desencadena un SDR; aunque es de poca duración y de buen pronóstico. La gran mayoría de las afecciones respiratorias reportadas las confirieron los RN a término, pero un alto porcentaje fueron dificultades leves, de pocas horas de evolución y que sólo requirieron cuidados básicos; sin reportar casos de disfunción.13
La evolución y pronósticos en estos pacientes son muy variables y dependen de la causa. Deben cumplirse estrictamente todas las medidas de soporte para eliminar el factor causante y cerciorarse que el paciente mantenga una frecuencia respiratoria entre los parámetros normales (40-60 /min), respiraciones espontáneas y saturaciones por encima del 90 %; así como que no presente signos, ni síntomas de dificultad respiratoria.
Las afecciones respiratorias son uno de los padecimientos más graves en los RN pretérmino, está íntimamente relacionada con problemas del desarrollo pulmonar y los trastornos de la adaptación respiratoria tras el nacimiento; y son sin duda la causa de mortalidad que más aporta a las UCEN. En el grupo de los RN pretérmino fue donde se registró la mayoría de los casos críticos.21,22
Los RN pretérmino presentan los músculos de la respiración muy pocos desarrollados, las capacidades de reserva pulmonar y energética se hallan disminuidas ante las demandas elevadas de esos pacientes, por tanto se fatigan y la insuficiencia respiratoria se hace más prolongada. Sumándole a este planteamiento, que en el pretérmino el centro respiratorio tiene una respuesta aumentada a los impulsos inhibitorios y un umbral más alto de respuesta al CO2 comparado con niños nacidos a término. Esto los hace particularmente susceptibles a la insuficiencia respiratoria y a presentar apneas. Además, la situación se complica por los efectos concomitantes de trastornos como es la persistencia del ductus arterioso y las infecciones respiratorias.23,24
Varios estudios han demostrado una relación de la edad gestacional con una disminución de la sensibilidad de los receptores de hipoxia y anhídrido carbónico. Evidencia reciente sugiere que el balance de aminoácidos que actúa, ya sea como neurotransmisores excitatorios como son el glutamato y aspartato, o inhibitorios como es el ácido gamma-aminobutírico, son determinantes en la respuesta del centro respiratorio a la hipoxia. Por otro lado, la caja toráxica es fundamental para una buena ventilación pulmonar. Una pared costal necesita de una buena estructura ósea con mineralización adecuada para brindar un buen soporte a los músculos de la respiración.25
El peso aunque se utiliza como indicador en diversos estudios, no refleja la madurez de un RN individual, pero cuando se asocia a la edad gestacional es mucho mejor su interpretación. El peso al nacer puede ser exactamente el mismo en diferentes edades gestacionales, pero el pronóstico de niños de igual peso puede ser distinto según la edad gestacional y el grado de madurez alcanzado.26
La relación entre la aparición de un SDR y el peso del RN, está dada porque la supervivencia aumenta a mayor peso y edad gestacional; sin embargo los RN a término con buen peso tienen más probabilidades de presentar un distrés transitorio. Existen varios estudios que confirman que el sexo masculino es el más susceptible. En nuestra serie, el grupo de RN con buen peso fue el que más incidencia presentó y el sexo masculino marcó una gran diferencia, pero todas las disfunciones estuvieron dadas por los RN bajo peso.27-29
Los detalles en el cuidado son los que muchas veces marcan la diferencia en los resultados obtenidos en ese grupo de riesgo, por tal motivo las acciones de enfermería para prevenir el SDR en el RN bajo peso es de gran importancia, así como que el enfermero(a) tenga un gran dominio para evitar complicaciones mayores; aunque a veces el pronóstico en estos pacientes está en dependencia de las condiciones del nacimiento, de la edad gestacional y el peso.
La TTRN se estima en Europa con una incidencia alrededor del 11 % y para un porcentaje aproximadamente del 32 %, en Estados Unidos se comporta muy similar a estas cifras. En nuestra serie de casos se comportó como la afección respiratoria más frecuente. Muchos autores plantean que esta entidad produce un retraso en el proceso de adaptación pulmonar a la vida extrauterina, que habitualmente se produce en minutos y en otros neonatos se prolonga durante varios días.27
Los RN con SDR se caracterizan por una alteración del intercambio gaseoso y la oxigenación, por tanto, la primera medida inmediata es suplementar esta falta de oxígeno; pero se debe tener en cuenta que cuando se administra oxígeno al neonato siempre debe estar bien indicado y controlarse cuidadosamente con el objetivo de suspender la oxigenoterapia tan pronto como se detecte que no resulta necesaria, ya que la toxicidad de dicho gas en el período neonatal es nociva. Este puede ser administrado por una máscara facial, a través de la incubadora, en una cámara plástica, por catéteres nasales o por el tubo endotraqueal según el grado de dificultad respiratoria y los estudios gasómetricos. Como el inicio del SDR puede ser brusco después del nacimiento producto del período de transición, es muy frecuente acudir inmediatamente a la campana de oxígeno y luego ir reduciendo los niveles de flujo.28
Ante un neonato con oxigenoterapia es necesaria la monitorización de las frecuencias respiratoria y cardiaca, evaluar el esfuerzo respiratorio y observar atentamente los cambios de coloración. Además, debe valorarse evolutivamente el estado de conciencia, el tono muscular y la efectividad. Esto es válido también para el neonato ventilado con presión positiva continua y con presión positiva intermitente. Aunque el oxígeno resulta esencial para la obtención de energía y la supervivencia de todo organismo aeróbico, en ciertas condiciones también puede producir reacciones tóxicas en el organismo humano.29
La Dra. Roig y cols, en un estudio realizado sobre los factores relacionados con la neumonía adquirida en la ventilación, en la misma institución en el 2005, reportó que de los 65 pacientes que necesitaron ventilación mecánica, adquirieron neumonía el 20 % de los pacientes intubados y los gérmenes aislados en las secreciones del tubo endotraqueal fueron, con mayor frecuencia, la Pseudomonas y el Staphilococcus coagulasa negativa. La enfermedad que, con mayor frecuencia, motivó la ventilación fue la EMH. Estos aspectos coinciden con los resultados obtenidos en el estudio, pues la gran mayoría de las complicaciones observadas se correspondieron a los RN pretérmino que presentaron EMH. Se reporta que a menor peso y menor edad gestacional, se incrementa el riesgo de infección pulmonar asociada con la ventilación.30
En los estudios revisados, el orden de frecuencia de los gérmenes aislados varía de una unidad a otra, pero en sentido general se aíslan entre los grampositivos el Staphilococcus aureus y el S. epidermidis, y entre los gramnegativos la Pseudomonas aeruginosa, Enterobacter, Klebsiella, Escherichia coli, Serratia y Haemophilus.30,31
Para la prevención de las infecciones postnatales intervienen muchos elementos generales que pueden evitar las neumonías adquiridas en los pacientes ventilados, entre ellos, la calidad de los cuidados de enfermería y el cumplimiento de las normas de higiene y epidemiología de los servicios de neonatología, que son pilares para disminuir la incidencia de este problema.
La mayoría de las defunciones neonatales fueron en pacientes con diagnóstico de EMH que se complicaron con sepsis adquirida. Generalmente este grupo de RN es el de muy bajo peso, que son propensos a presentar infecciones, pues constituyen un grupo de riesgo debido a su prematuridad. Los RN menores de 35 semanas de gestación tienen un gran déficit de IgG, estos anticuerpos son transferidos desde la madre por medio de la placenta en el tercer trimestre de la gestación. De la IgM y de la IgA sólo hay trazas, la síntesis de la IgM por las células plasmáticas tiene lugar en el feto a las 20 semanas, mientras que la IgA lo hace a las 30 semanas y como el feto se encuentra en un medio libre de antígeno, produce muy poca cantidad de estas inmunoglobulinas. La inmunidad inespecífica en el RN es deficiente y la defensa de la barrera, la quimiotaxis, la respuesta inflamatoria y la fagocitosis están disminuidas, quizás a causa del déficit de IgM.31
]]> Todos estos factores sumándole el tratamiento, que consiste en la ventilación mecánica, nutrición parenteral y administración de surfactante exógeno por el tubo endotraqueal, constituyen técnicas invasivas que contribuyen a que este grupo de peso sea el más vulnerable a adquirir infecciones. En la realización de estos tratamientos intervienen muchos elementos que pudieran jugar un papel importante en la prevención de estos problemas, entre ellos, la calidad de las acciones de enfermería. Es de mucha importancia que el personal de enfermería, además de dominar los cuidados que debe aplicar, cumpla estrictamente con las normas de higiene y epidemiología.32La afección respiratoria de origen pulmonar que se diagnóstico con más frecuencia en los RN resultó ser la TTRN. Los factores de riesgo que con mayor frecuencia se mostraron fueron el nacimiento por cesárea, los embarazos múltiples, madres que presentaron RPM y los RN a término del sexo masculino.
El papel de la enfermera en los servicios de neonatología, se ha desarrollado a medida que se ha incrementado la necesidad de los cuidados especializados en los neonatos de riesgo. El reconocimiento de la necesidad de ampliar las funciones de enfermería para responder a las demandas de los cuidados de salud de estos neonatos ha permitido que esta ocupe un importante espacio en esta especialidad, pero se debe sistematizar la capacitación del personal de las UCEN para lograr una atención óptima en los RN con SDR y estandarizar las acciones de enfermería, donde se registre un protocolo oficial (Manual para enfermería), sobre los cuidados que se deben aplicar a los RN con SDR y que sirva de consulta tanto para pregrado, posgrado como para los enfermeros asistenciales.
Syndrome of Respiratory Difficulty is one of more frequent afections in newborn and behaves as one of the main indicators of morbidity and mortality. To characterize the more frequent causes of pulmonar respiratory difficulty in neonates, we made a retrospective, descriptive and cross-sectional study in a group of patients presenting with this diagnosis admitted in Unit of Neonatal Special Care of “Ramn Gonzlez Coro” Gynecologic and Obstetrics Hospital from January 1 to December 31 2006. There was 133 neonates with pulmonary respiratory difficulty, for a frequency of 4,7 %. Most of study patients were born by cesarian section (61,7 %), and the more frequent mother risk factor was premature rupture of membrane (18 %). Term newborns (55,6 %) and of male sex (65,4 %) presented the greatest morbidity. Transient tachypnea was the more diagnosed respiratory afection with a total of 92 cases (69,2 %), and most of patients evolved favourably. Hyaline membrane disease was the entity with more complications. Ventilation rate was of 18,8% and postnatal pneumonia was the more observed condition with 8 cases (6,1 %). Mortality rate in this group was of 1,7 for each 1000 live births.
Key words: Respiratory difficulty syndrome, newborn, causes.
1. Dueñas E, Mesa L, Domínguez F, Moreno O. Pediatría 5, La Habana: Editorial Pueblo y Educación; 2000.
2. Programa de seguimiento del prematuro [homepage on the Internet]. Chile: Comisión Nacional Seguimiento de Prematuros [citado 3 enero 2007]. Guía clínica SDR neonatal. Marzo 2006. Disponible en: http://www.prematuros.cl/webmarzo06/guiasSDR/indice_sdr.htm
3. Tapia JL, Ventura-Juncá P. Problemas respiratorios del recién nacido. En: Guiraldes E, Ventura-Juncá P, editores. Manual de pediatría. Santiago de Chile: Pontificia Universidad Católica de Chile; 2002.
4. Domínguez Dieppa F. Guías de prácticas clínicas en neonatología, La Habana: Editorial Ciencias Médicas; 1999.
5. Barranco F, Blasco J, Mérida A, Muñoz MA, Jareño A, Cozar J, et al. Principios de urgencias, emergencias y cuidados críticos. Andalucía: Editorial Alhulia; 2000.
6. Jasso Gutiérrez L. Síndrome de dificultad respiratoria en el recién nacido. México DF: Intersistemas S.A; 1996.
7. Unicef.org [homepage on the Internet]. Objetivo de desarrollo del milenio. Reducir la mortalidad infantil [citado 3 enero 2007]. Disponible en: http://www.unicef.org/spanish/mdg/childmortality.html
8. Principales causas de muerte en menores de 1 año por componentes [base de datos]. Anuario Estadístico de Salud en Cuba. 2005.
9. Peláez O. Desciende mortalidad infantil a ¡5,3! Granma. 2007 enero 3.
10. López F, Meritano J, Da Reprecentaçao C, Licudis M, Romano A, Valenti E. Síndrome de dificultad respiratoria neonatal: comparación entre cesárea programada y parto vaginal en recién nacidos de término. Rev Hosp Matern Infant Ramón Sarda. 2006; 25(3):109-11.
11. Cruz R, Aquirre I, Villasante S, Mestanza F. Causas de dificultad respiratoria en recién nacidos hospitalizados en la UCI neonatal del Hospital Nacional Docente Niño San Bartolomé. Enferm Torax. 2004; 48(1): 63-5.
12. Veira VC, Burkle AB, Coelho KC. Caracterização da Síndrome do Desconforto Respiratório no Hospital Santa Casa de Maringá. Fisioter Mov. 2004;17(4):11-6.
13. Rachel A, Lewis MD. Taquipnea transitoria en el recién nacido. Columbia University Pediatric Faculty Practice, New York; [actualizado 12 Abril 2006; citado 10 Enero 2006]. MEDLINE.
14. Blanco MJ, Pérez MG, Canto AA. Anestesia general en la cesárea: consideraciones actuales. Rev Mex Anestesiol. 2000; 23(4):192-8.
15. Cebekulu L, Buchmann EJ. Complications associated with cesarean section in the second stage of labor. Int J Gynaecol Obstet. 2006; 95(2):110-4.
16. Agudelo B, Barrera J, Franco JN. Diabetes mellitus durante la gestación y morbimortalidad perinatal. Iatreia. 2006; 9(2):66-70.
17. Cutié Bressler ML, Figueroa Mendoza M, Segura Fernández AB, Lestayo Dorta C. Macrosomía fetal. Su comportamiento en el último quinquenio. Rev Cubana Obstet Ginecol. 2002; 28(1).
18. Orizondo R, Ferrer BE, Pentón R, Díaz C. Resultados obstétricos y perinatales en 150 pacientes con hipertensión arterial crónica asociada al embarazo. Rev Cubana Obstet Ginecol. 2006; 32(3).
19. Alvarez PL, Acosta R. Hipertensión y embarazo. En: Rigol O. Obstetricia y Ginecología. La Habana: Editorial Ciencias Médicas; 2004.
20. García Fernández Y, Fernández Ragi RM, Rodríguez Rivero M, Pérez Moreno E. Supervivencia en el recién nacido ventilado. Rev Cubana de Pediatr. 2006; 78(4).
21. Crowther CA, Haslam RR, Hiller JE, Doyle LW, Robinson JS. Neonatal respiratory distress syndrome after repeat exposure to antenatal corticosteroids: a randomised controlled trial. Lancet. 2006; 367(9526):1913-9.
22. Acevedo Ortiz A, Matos Toledo AC. Asistencia respiratoria mecánica a niños con muy bajo peso al nacer. MEDISAN. 2006; 10(2).
23. Mena P, Llanos A, Uauy R. Nutrición y patología pulmonar en el neonato de bajo peso al nacer. Rev Chil Pediatr. 2005; 76 (1): 12-24.
24. Niño Tovar MA. Manejo integral del recién nacido pretérmino de muy bajo peso y edad gestacional. Rev Soc Colombiana Pediatr. 2003; 38 (2).
25. Oliveros MA, Chirinos J, Mayorga G. Morbimortalidad del recién nacido de muy bajo peso y enfermedad hipertensiva del embarazo severa. Diagnóstico. 2003; 42(3): 103-6.
]]>26. García MB, Zuluaga P, Arrabal MA, Arizcun J. Factores de riesgo en la mortalidad de los recién nacidos de muy bajo peso con membrana hialina. An Pediatr. 2005; 63:109-15.
27. García Y, Fernández RM, Rodríguez M, Pérez E. Supervivencia en el recién nacido ventilado. Rev Cubana de Pediatr. 2006; 78(4).
28. Coto Cotallo GD, López Sastre J, Fernández Colomer B, García López N, Campuzano Martín S. Recién nacido a término con dificultad respiratoria: enfoque diagnóstico y terapéutico. Asociación Española de Pediatría. Protocolo de neonatología; 2003.
29. Domínguez Dieppa F. El oxígeno en neonatología. II Jornada Científica Estudiantil Virtual. La Habana 2001. Facultad “Cmdte. Manuel Fajardo”. Disponible en: http://fcmfajardo.sld.cu/jornada/conferencias/neonatologia/oxigeno_en_neonatologia.htm
30. Roig Álvarez T, Santurio Gil A, Ortiz Rodríguez C. Algunos factores relacionados con la neumonía adquirida en la ventilación. Rev Cubana Pediatr. 2005; 77(1).
31. Cordero L, Ayers LW, Miller RR, Sequin JH, Coley BD. Surveillance of ventilator-associated pneumonia in very-low-birth-weight infants. Am J Infect Control. 2002; 30(1):32-9.
32. Castro F, González G, Alfonso JE. Cuidados de enfermería para la prevención de las infecciones posnatales. Rev Cubana Enfermer. 2005; 21(2).
Recibido: 11 de junio de 2007. Aprobado: 20 de julio de 2007.
MsC. Frank Wenceslao Castro López. E-mail: frankw.castro@infomed.sld.cu
1Máster en Atención integral al niño. Instructor. La Habana, Cuba.
2Licenciada en Enfermería. Instructor. La Habana, Cuba.
3Licenciada en Enfermería. Docente asistencial. La Habana, Cuba.
4Especialista de II grado en Neonatología. La Habana, Cuba.
Registro para la recolección de datos
]]> Datos generalesDatos de la madre
Edad de la madre: _______ años
Antecedentes maternos
___________________
___________________
___________________
___________________
___________________ y otros ________________________________
Tipo de parto: Distócico ___ Eutócico ___ Instrumentado ___
Datos del recién nacido
Edad gestacional: _____ semanas
Peso al nacer: ________ gramos
Apgar al nacer: ______ puntos
Raza: Blanca ____ Mestiza ____ Negra _____
Complicaciones en el parto: ______________, _______________, ____________
Reporte del estado de salud: De cuidado _____ Grave: ______ Crítico: _____
Grado de dificultas respiratoria: Leve ____ Moderada: ____ Grave: _____
Fecha de ingreso en el servicio: ______________
Fecha de egreso del servicio: _______________
Diagnóstico de afección respiratoria: ___________________________________
Tipo de oxigenoterapia: O2 en incubadora ___ O2 en carcaza ___
Ventilación mecánica ___ y modalidad: ______________
Tiempo de acoplado al ventilador mecánico: ______ días
Tiempo con oxigenoterapia: ______ días
Complicaciones: ________________, _________________, ________________
Sobrevida del RN: Vivo _____ Fallecido: _____
]]>