Dalilis Druyet Castillo,1 Anarelis Gutiérrez Noyola2 y Lázaro Oscar Ruiz Suárez3
El dolor es el síntoma más frecuente de enfermedad. Aproximadamente la mitad de los pacientes que acuden al médico lo hacen debido, básicamente, a que presentan dolor que genera una sensación de angustia, tanto en el paciente como en sus familiares. En los servicios de urgencias, y muy especialmente en pediatría, la actuación ante el dolor ha sufrido una verdadera revolución en el curso de los últimos 10-15 años. Las prácticas y las mentalidades han cambiado, y en la actualidad, por lo menos, se piensa en el dolor del niño y habitualmente se trata de manera correcta. A pesar de esto, aún persisten una serie de mitos respecto a una respuesta secundaria. Algunos aseguran que los lactantes menores tienen un sistema nervioso inmaduro, y no perciben el dolor de la misma manera que otros, consideran que no se puede medir el dolor por sus características de subjetividad, y hay quien supone un mayor riesgo de adicción de los niños a los opioides cuando son prescritos. Todas estas aseveraciones son incorrectas y complican el manejo del niño con dolor. En este artículo describimos los métodos farmacológicos y no farmacológicos de este tratamiento y presentamos las estrategias de actuación ante algunos de sus aspectos específicos.
DeCS: DOLOR/quimioterapia; HIPNOSIS; HIPNOTICOS Y SEDANTES/uso terapéutico; ANALGESICOS/uso terapéutico; URGENCIAS MEDICAS; NIÑO.
El dolor es un elemento esencial en la práctica médica en su valor semiológico, y tiene 2 aspectos diferentes: uno positivo, ya que constituye un mecanismo de alerta que permite al paciente tener conocimiento de una situación que amenaza su integridad y que le induce a consultar con el médico, y el segundo aspecto, que es negativo, pues resulta penoso para el paciente. A la suma del dolor y la ansiedad es lo que se llama sufrimiento, y constituye uno de los componentes más relevantes de la sensación de minusvalía que padece una persona con algún proceso patológico.
Se han planteado diversos principios generales sobre el tratamiento del dolor en los niños, y no es ocioso señalar que el aspecto preventivo del dolor es primordial. No es difícil prever que un niño vaya a sufrir dolor, por ejemplo, como consecuencia de una operación quirúrgica, a causa de exámenes dolorosos y en algunas circunstancias patológicas. Por lo tanto, se impone un tratamiento profiláctico.
Es inaceptable, tanto desde el punto de vista humano como farmacológico, esperar que una persona sufra para tratarla si el dolor puede ser prevenido. Se precisan dosis analgésicas menores para prevenir el dolor, que para tratarlo. Así, en el curso de una intervención quirúrgica en la que se sabe que se producirá dolor, es necesario administrar analgésicos preventivamente sin esperar a que este aparezca para aliviarlo. Este principio ha llegado a ser la piedra angular del tratamiento del dolor.1-3 ]]>
En la actualidad, la mayor parte de las revisiones publicadas lo subrayan así. Otros elementos esenciales en la actuación ante el dolor del niño, es la utilización simultánea de procedimientos farmacológicos y no farmacológicos. La distracción, la estimulación eléctrica percutánea de los nervios, la hipnosis u otros métodos no medicamentosos tienen un efecto que favorece la acción de los analgésicos. Esto subraya el hecho de que el tratamiento global del dolor comprende varias facetas.
El tratamiento del dolor no debe provocar sufrimiento por sí mismo, sobre todo, en lo que se refiere a la administración de analgésicos. Las vías de administración intramuscular, rectal o intranasal solo deben utilizarse en ausencia de otras posibilidades, ya que se corre el riesgo de que el niño silencie su dolor por miedo a la administración de medicamentos por vía parenteral.4,5
Los padres deben participar lo más posible en las decisiones del tratamiento de su hijo, y así mismo, de su dolor, ya que están más acostumbrados que cualquier otra persona a reconocer las reacciones del niño ante el dolor. Tener en cuenta su opinión al respecto debe formar parte de la actuación. Conviene también procurar que los padres estén presentes, si esto es posible, durante la práctica de técnicas que puedan hacer sufrir al niño, haciéndoles participar para darle seguridad en los momentos difíciles, que siempre son fuente de ansiedad.
Dentro de las técnicas de control del dolor se pueden mencionar las no farmacológicas, donde se incluyen técnicas físicas y psicológicas como la aplicación de frío local, la vibración enérgica en el sitio del dolor, técnicas de distracción, la hipnosis, etc; y las farmacológicas, donde pueden utilizarse medicamentos analgésicos, sedantes, o anestésicos. Los analgésicos pueden ser no esteroideos (AINES), u opiáceos, y las vías de administración son muy diversas (tabla).
Tabla. Sedación y analgesia en urgencias pediátricas para control del dolor
| Tratamiento psicológico | ]]> Tratamiento farmacológico |
| Cognoscitivo: | Sedantes: |
| Psicoterapia | Benzodiazepinas |
| Hipnosis | Barbitúricos |
| Distracción | Droperidol |
| Elección y control | Hidrato de cloral |
| Información | Hidroxicina |
| Físico: | Analgésicos: |
| Acupuntura | Convencional (no opioides) |
| Fisioterapia | ]]> Antiinflamatorios no esteroideos |
| Masaje | Opioides débiles |
| Estimulación térmica | Opioides potentes |
| Conductual: | Anestésicos: |
| Cambios de conducta | Bloqueo neurolítico |
| Terapia de relajación | Anestesia epidural |
| Ejercicio | Anestesia tópica |
| Bioretroalimentación | Bloqueo regional |
| Anestesia general |
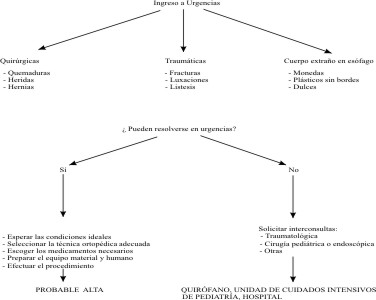
En los servicios de urgencia de gran demanda y de infraestructura limitada, el médico, como piedra angular del manejo del paciente, necesita dominar una serie de técnicas y procedimientos que permitan controlar el dolor, y además tratar algunas de las patologías agudas para poder reintegrar de una manera más rápida al menor a su núcleo familiar. Es así que por ejemplo, la reducción de algún tipo de fracturas, luxaciones, listesis en patología traumática, así como la reparación de heridas o desgarros, la reducción de hernias inguinales, o la extracción de cuerpos extraños (monedas) en el tercio superior del esófago, pueden ser realizadas en el Servicio de Urgencias Pediátricas con una técnica de sedoanalgesia bien dirigida.
Para procedimientos diagnósticos como la toma de un estudio tocográfico o sonográfico en pacientes difíciles, también es útil este procedimiento, tomando en cuenta qué medicamento sería el indicado de acuerdo con la patología base (fig.).
Fig. Sedación y analgesia en urgencias pediátricas.
Para aplicar un protocolo de sedación y analgesia en pediatría en el Servicio de Urgencias, deben de tomarse en cuenta 3 factores: ]]>
El médico en general no tiene dificultad para el manejo de algunos analgésicos o sedantes, pero cuando se trata de inducir una sedación consciente o inconsciente para realizar algún procedimiento, se reduce el número de quienes lo hacen. Por tal motivo, se mencionan algunas pautas para el manejo de la sedoanalgesia en urgencias pediátricas. ]]>
Es importante considerar situaciones especiales de algunos medicamentos antes de ser utilizados, debido a que pueden agravar a un paciente, si no se seleccionan de forma adecuada.6-9
a) Tiopenthal: Específicamente útil en trauma craneal con edema cerebral.
b) Benzodiazepinas: Pueden producir hipotensión con taquicardia. Potencializan los efectos del fentanilo. Antagónico: flumazenil.
c) Fentanilo: Puede producir rigidez torácica cuando se administran por lo general dosis máximas (5 µg/kg).
d) Opiáceos: Pueden producir depresión respiratoria severa. Debe tenerse a mano la naloxona para revertir esos efectos.
e) Ketamina: Útil en pacientes asmáticos. Generalmente no produce depresión respiratoria, y debe administrarse conjuntamente con atropina para inhibir la producción de secreciones.
f) Propofol: Produce dolor en trayecto venoso. Debe administrarse con adición de lidocaína al 1 % simple. El paciente debe estar estable hemodinámicamente porque puede provocar hipotensión arterial.
g) Lidocaína: En grandes dosis puede producir crisis convulsivas. ]]>
Siempre se debe actuar con mucha cautela, nunca con exceso de confianza, y hay que estar preparado para cualquier eventualidad (anexo).
Anexo. Sedación y analgesia: fármacos utilizables
| Medicamentos | Dosis | Inicio | Duración |
| Anestésicos locales | |||
| Herida abierta: | ]]> | ||
| TAC o LET (solución) | 1 a 3 mL | 15 a 30 min | 45 a 60 min |
| Herida cerrada: | 2,5 g | 60 min | 1 a 2 h |
| EMLA (crema) | |||
| Anestésicos inyectables: | ]]> Max: 0,5 mL/kg | 2 a 5 min | 30 min |
| Lidocaína amortiguada al 1 % | |||
| Sedantes | |||
| Midazolam | |||
| Vía rectal | ]]> 0,25 - 0,5 mg/kg | 10 a 30 min | 60 a 90 min |
| Vía oral | 0,5 - 0,7 mg/kg | 15 a 20 min | 45 a 90 min |
| Intranasal | 0,2 - 0,5 mg | 5 a 15 min | 45 a 60 min |
| Intramuscular | 0,05 mg-0,15 mg/kg | ]]> 10 a 20 min | 1 a 2 h |
| Intravenosa | 0,05 mg-0,15 mg/kg | 2 a 3 min | 30 a 60 min |
| Diazepam | |||
| Vía oral | 0,2 - 0,5 mg/kg | 15 a 20 min | ]]> 60 a 90 min |
| Intravenosa | 0,05 - 0,2 mg/kg | 10 a 20 min | 2 a 3 h |
| Tiopenthal | |||
| Intravenosa | 2 a 5 mg/kg | 30 a 60 s | 15 a 30 min |
| Intramuscular | ]]> 4 a 6 mg/kg | 10 a 20 min | 1 a 4 h |
| Analgésicos opiáceos | |||
| Morfina endovenosa | 0,1 - 0,2 mg/kg | 5 a 20 min | 2 a 4 h |
| Nalbufina endovenosa | 0,1 - 0,2 mg/kg | 5 min | 2 a 4 h |
| Fentalnilo endovenoso | ]]> 1 a 3 mcg/kg | 2 a 3 min | 45 a 60 min |
| Sulfentanilo intranasal | 0,7 a 1 mcg/kg | 5 a 15 min | 1 a 2 h |
| Meperidina oral o intramuscular | 1 a 2 mg/kg | Variable | 4 h |
| Disociativo | |||
| Ketamina vía oral | ]]> 6 a 10 mg/kg | 10 a 30 min | 1 a 2 h |
| Intramuscular | 3 a 5 mg/kg | 2 a 10 min | 60 a 90 min |
| Intravenosa | 1 a 2 mg/kg | 30 a 60 s | 10 a 30 min |
| Otros | |||
| Óxido nitroso | ]]> 50 % + oxígeno | 3 a 5 min | 3 a 5 min |
| Propofol | 2 a 5 mg/kg | 1 a 3 min | 30 a 45 min |
| Prometazina intramuscular | 0,5 a 1 mg/kg | 15 a 30 min | 4 a 8 h |
| Hidrato de cloral vía oral | 25 a 100 mg/kg | ]]> 45 a 90 min | 4 a 6 h |
| Hidroxina intramuscular | 0,5 a 1 mg/kg | 90 a 120 min | 6 h |
| Clorpromazina | No se recomienda | ||
Subject headings: PAIN/drug therapy; HYPNOSIS; HYPNOTICS AND SEDATIVES; therapeutic use; ANALGESICS/therapeutic use; EMERGENCIES; CHILD.
1 Especialista de I Grado en Anestesiología y Reanimación Verticalizada en Cuidados Intensivos.
2 Especialista de I Grado en Medicina Interna Verticalizada en Cuidados Intensivos.
3 Especialista de I Grado en Medicina General Integral Verticalizada en Cuidados Intensivos.