Osteotomía proximal en cuña abierta de tibia con injerto de peroné en la enfermedad de Blount
Proximal osteotomy in tibia open wedge with fibular graft in Blount's disease
Ostéotomie tibiale proximale en chevron ouvert et greffon de péroné dans la maladie de Blount
Roberto Moré Lozano, Gustavo Bestard Prieto, Luis Oscar Marrero Riverón, Gustavo A. Bestard Texidor, Roberto Moré Díaz, Ángel Pablo Ayala Chinéa
]]> Complejo Científico Ortopédico Internacional "Frank País". La Habana, Cuba.
RESUMEN
Introducción: La tibia vara es una enfermedad compleja que consta de varias deformidades en la rodilla y la pierna. Su tratamiento es controvertido. Con las técnicas quirúrgicas actuales se logra la corrección, pero la tendencia a la recidiva es elevada.
Objetivo: Evaluar el uso de la osteotomía proximal de tibia en cuña abierta con injerto de peroné en la enfermedad de Blount.
Métodos: Se realizó un estudio de intervención en 11 pacientes (18 miembros inferiores) con tibia vara, con edades entre 3 y 18 años, que acudieron a la consulta externa del Servicio de Miembro Inferior y Artroscopia del Complejo Científico Ortopédico Internacional "Frank País" del 1ro de junio de 2009 al 31 de mayo de 2011. A estos pacientes se les realizó una osteotomía proximal en cuña abierta medial de tibia. Se empleó un injerto estructural de peroné para corregir la deformidad. Se utilizaron los criterios clínico-radiográficos de Schoenecker PL y otros para la evaluación del procedimiento quirúrgico.
Resultados: A partir de la propuesta de Schoenecker PL y otros, se pudo comprobar que 77,77 % de los resultados fueron buenos; 16,66 %, regulares, y 11,11 %, malos, lo cual demuestra que el tratamiento con esta técnica fue efectivo. Se determinó además que un ángulo tibiofemoral mayor de 30º y un estadío radiográfico avanzado de la enfermedad son factores que afectan negativamente los resultados obtenidos.
Conclusión: La osteotomía proximal en cuña abierta medial de tibia con injerto estructural de peroné ofreció buenos resultados clínicos y radiográficos en el tratamiento de la enfermedad de Blount.
Palabras clave: Osteotomía proximal; tibia; injerto de peroné; enfermedad de Blount.
Introduction: Tibia vara is a complex disease consisting in several deformities in the knee and leg. The treatment is controversial. Correction is achieved with current surgical techniques, but the tendency to relapse is high.
Objective: To evaluate the use of medial opening wedge proximal tibial osteotomy with fibular graft in Blount's disease.
Methods: An intervention study was achieved in 11 patients (18 lower limbs) with tibia vara. The ages of these patients ranged from 3 to 18 years, and they were assisted in the outpatient clinic of the Lower Limbs and Arthroscopy Service at Frank País International Orthopedic Scientific Complex from June 1, 2009 to May 31, 2011. These patients underwent medial opening wedge proximal tibial osteotomy. A fibular structural graft was used to correct the deformity. The clinical and radiographic criteria of Schoenecker PL and others were used for the evaluation of the surgical procedure.
Results: As of the proposal of Schoenecker PL and others, it was found that 77.77 % of the results were good; 16.66 % acceptable, and 11.11 % poor, which shows this technique was effective for the treatment. It was also determined that a tibiofemoral angle larger than 30º and an advanced radiographic stage of the disease are factors that negatively affect the results.
Conclusion: The medial opening wedge proximal tibial osteotomy with structural graft offered good clinical and radiographic results in the treatment of Blount's disease.
Keywords: proximal osteotomy; tibia; fibula graft; Blount's disease.
RÉSUMÉ
Introduction: Le tibia vara est une maladie complexe comportant plusieurs déformations au niveau du genou et de la jambe. Son traitement est controversé. Elle peut être corrigée par les nouvelles techniques chirurgicales, mais la récidive tend à être élevée.
Objectif: Évaluer l'utilisation de l'ostéotomie tibiale proximale en chevron ouvert et du greffon de péroné dans la maladie de Blount. ]]>
Méthodes: Une étude interventionnelle de 11 patients (18 extrémités inférieures), âgés de 3 à 18 ans, atteints de tibia vara, et vus en consultation externe du 1 janvier 2009 au 31 mai 2011 au service des affections des extrémités inférieures et d'arthroscopie du Complexe scientifique internationale d'orthopédie «Frank Pais», a été réalisée. Ces patients ont été traités par une ostéotomie tibiale proximale en chevron ouvert médial. Un greffon structurel de péroné a été employé pour corriger la déformation. On a utilisé les critères cliniques et radiographiques de Schoenecker PL et al pour évaluer la procédure chirurgicale.
Résultats: À partir de la proposition de Schoenecker PL et al, on a pu constater que les résultats ont été bons (77.77 %); acceptables (16.66 %), et mauvais (11.11 %), montrant ainsi que la technique était effective. On a aussi trouvé qu'une angulation tibio-fémorale de plus de 30° et un stade radiographique avancé de la maladie sont des facteurs influant négativement sur les résultats obtenus.
Conclusions: L'ostéotomie tibiale proximale en chevron ouvert médial et le greffon structurel de péroné offrent de bons résultats cliniques et radiographiques dans le traitement de la maladie de Blount.
Mots clés: ostéotomie proximale; tibia; greffon de péroné; maladie de Blount.
INTRODUCCIÓN
La tibia vara, también conocida como enfermedad de Blount, afecta la metáfisis proximal de la tibia en la infancia y la adolescencia.1 Se caracteriza por piernas arqueadas, o sea, es una deformidad pronunciada y progresiva en varo con rotación tibial interna. Se trata de la causa más frecuente de genu varo patológico.2
El descubrimiento de la enfermedad es relativamente reciente y aún es bastante desconocida. Es poco frecuente, de difícil diagnóstico precoz y altamente progresiva. Presenta elevadas tasas de recidiva y produce gran discapacidad en la edad adulta, ya que evoluciona prematuramente hacia la artrosis. Pueden formarse puentes óseos fisarios que afectan el crecimiento de la tibia. Por tanto, pueden crear una discrepancia de los miembros inferiores y, por consiguiente, causar una discapacidad en la marcha.
La enfermedad se presenta con mayor frecuencia en pacientes de color de la piel negro, con elevado índice de masa corporal, del sexo femenino, que tienen un familiar afectado y en niños que comienzan la marcha tempranamente.1,3,4
]]> La etiología no se conoce con exactitud por lo que en la literatura se han propuesto diversas hipótesis al respecto. No obstante, queda descartada la teoría sobre la necrosis del cartílago de crecimiento.5El tratamiento de la enfermedad de Blount o tibia vara depende tanto de la magnitud de la deformidad como de la edad del paciente.6 Inicialmente, está indicado el tratamiento conservador. Cuando el tratamiento no cumple su objetivo se realiza la corrección quirúrgica, también indicada en casos diagnosticados tardíamente o que presentan progresión de la deformidad.7
La cirugía debe realizarse precozmente para obtener resultados satisfactorios o de lo contrario la tendencia a la recidiva es alta y es necesario repetir la cirugía, lo cual ensombrece el pronóstico y la evolución ulterior.1,8-10 En la actualidad, las técnicas quirúrgicas que se conocen no han logrado contener la recidiva, el acortamiento de la extremidad, o son de difícil proceder.
Teniendo en cuenta lo anterior y que, a nuestro centro, el Complejo Científico Ortopédico Internacional (CCOI) "Frank País" acuden casos de este tipo, provenientes de todo el país, se realizó la investigación con el objetivo de evaluar los resultados de la osteotomía proximal de tibia en cuña abierta con injerto de peroné en la enfermedad de Blount.
MÉTODOS
Se realizó un estudio de intervención en el Servicio de Miembro Inferior y Artroscopía del Complejo Científico Ortopédico Internacional "Frank País", La Habana, Cuba. Se evaluaron los pacientes con enfermedad de Blount que fueron intervenidos quirúrgicamente mediante una osteotomía en cuña abierta proximal de tibia con injerto de peroné, en el periodo comprendido entre el 1ro de junio de 2009 y el 31 de mayo de 2011.
El universo de estudio estuvo conformado por 16 pacientes. Para la selección de la muestra se emplearon los siguientes criterios de:
Inclusión:
Exclusión:
Salida:
VARIABLES
Para el análisis de la edad se emplearon tres rangos:
El sexo se estableció, según el fenotipo, en masculino y femenino. Por su parte, el color de la piel se clasificó en blanco, negro y mestizo.
Miembro afecto:
Se clasificaron los pacientes en tres formas clínicas de presentación teniendo en cuenta la edad de aparición de la enfermedad:9
Los pacientes se clasificaron según el estadío radiográfico mediante la clasificación de Langenskiöld A:11
Ángulo tibiofemoral:
El ángulo metafiso-diafisario se midió según el método de Levinne AM y Drennam JC. Se tomó como valor patológico a partir de 11º.12
]]> El dolor posoperatorio fue cuantificado con la escala visual analógica (EVA) en rango de 0 a 10. Posteriormente, se establecieron tres grupos:Las complicaciones se agruparon según el tipo de afección que presentaron los pacientes después de ser intervenidos quirúrgicamente y en relación con el proceder realizado.
TÉCNICA QUIRÚRGICA
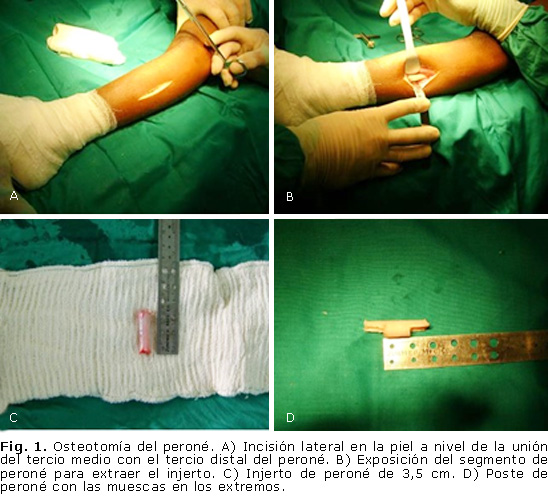
Se sitúa al paciente en decúbito supino previa anestesia general. Se realiza vaciamiento y se coloca banda de isquemia a nivel del muslo. Se hace la osteotomía del peroné mediante una incisión lateral separada a nivel de la unión del tercio medio con el tercio distal (Fig. 1 A y B). Se obtiene un poste de 3,5 cm, aproximadamente (Fig. 1 C), al cual se le realizan muescas en ambos extremos con una segueta (Fig. 1 D).
]]>A través de una incisión de 5 cm a 6 cm que se inicia por encima de la tuberosidad anterior de la tibia y se dirige oblicuamente hacia debajo y en sentido medial, se expone la región metafisodiafisaria tibial proximal medial. Se realiza una incisión en L de base inferior sobre el periostio, se diseca y se expone la metáfisis proximal de la tibia (Fig. 2).
Se introduce una aguja de Kirschner en sentido medial a lateral, por encima de la tuberosidad anterior de la tibia, a nivel del seno de la deformidad, para marcar el nivel del corte de la osteotomía, paralela a la superficie articular de la rodilla. Utilizando un escoplo fino o una cierra motorizada se realiza el corte sobre el hueso supratuberositario con la rodilla flexionada a 90º. Luego se retira la aguja de Kirschner (Fig. 3).
Se da la corrección deseada mediante una maniobra de estrés en valgo y rotación externa de la tibia, y se corrobora el eje mecánico bajo visión fluoroscópica. Posteriormente, se abren dos cajuelas en los márgenes de la osteotomía, proximal y distal donde se coloca el poste de peroné con la medida adecuada y se comprueba la estabilidad del injerto. La osteotomía se estabiliza con una aguja de Steinmann roscada; con ello se evita el atravesamiento de la fisis (Fig. 4).
Se rota el colgajo de periostio y se sutura cubriendo el área de la osteotomía en forma de velo. Se retira la isquemia y se comprueba el estado circulatorio de la extremidad. Se cortan los alambres y se introducen por debajo de la piel. Se suturan por planos las incisiones de tibia y peroné.
Por último, se coloca una inmovilización de yeso inguinopédico con la rodilla en flexión de 10º.
Los pacientes se mantienen inmovilizados durante un periodo de ocho semanas. Luego se retira la inmovilización si la consolidación es adecuada. Se inician los arcos de movilidad y la carga de peso progresiva.
Se realizan controles radiográficos después de terminada la cirugía, a los dos meses, a los seis meses y al año.
]]>EVALUACIÓN DE LOS RESULTADOS
Los resultados se clasificaron en buenos, regulares y malos. Están basados en los criterios clínico-radiográficos de Schoenecker PL y otros,10 los cuales tienen en cuenta la intensidad del dolor, la estabilidad clínica de la rodilla, el grado de corrección radiográfico del ángulo tibiofemoral y la presencia o no de complicaciones relacionadas con la aplicación del proceder quirúrgico.
Buenos:
Regulares:
Malos:
ANÁLISIS ESTADÍSTICO
]]> Se realizó una base de datos en Microsoft Office Excel 2003 donde se calcularon la frecuencia absoluta y el porcentaje para todas las variables, y la media aritmética para la edad. Los resultados se presentaron en tablas y gráficos.Se utilizó la prueba de Chi-cuadrado (X2) para independencia y homogeneidad, que por las características de la muestra (menor de 25) se utilizó como X2 corregido o corrección de Yates, con un nivel de significación de 95 % y un valor de α= 0,05. El propósito fue demostrar si existía o no significación en la relación entre las variables edad, estadío radiográfico y ángulo tibiofemoral, y los resultados obtenidos. Se consideraron diferencias significativas cuando el valor fue de p≤ 0,05.
RESULTADOS
Los pacientes de la muestra tenían entre 3 y 18 años con una media aritmética de 6,18. El seguimiento promedio fue de un año y dos meses.
Se encontró un predominio de la tibia vara en el grupo de edades de 6 a 8 años con cinco pacientes (45,45 %), mientras que la menor cantidad de pacientes tratados perteneció al grupo de 9 a 18 años (18,18 %), con dos casos solamente. Se observó un discreto predominio del sexo masculino (6 pacientes para 54,5 %).
En cuanto al color de la piel, hubo más pacientes con color de la piel negro (5 casos para 45,45 %). Los de color blanco y mestizo representaron apenas 27,27 % cada uno.
Se intervinieron quirúrgicamente 18 miembros inferiores pues 63,64 % de la casuística estuvo representado por casos bilaterales, mientras que 36,36 % perteneció a casos unilaterales sin diferencias entre ambas extremidades inferiores con 18,18 % para cada una.
La forma clínica de presentación con mayor cantidad de pacientes recogidos fue la infantil con 7 casos (63,64 % de la casuística). Las formas juveniles y del adolescente tuvieron dos casos cada una (18,18 %, respectivamente).
En lo que respecta al estadío radiográfico de Langenskiöld A de la tibia vara, la mayor cantidad de miembros inferiores de los pacientes presentaron un estadío III (12 miembros para 66,67 %); en los estadíos V y VI solo hubo un miembro en cada uno (5,56 %).
]]> El ángulo tibiofemoral preoperatorio se dividió en intervalos de 15º. El mayor número de extremidades (n= 11) se encontró en el intervalo de 15º a 29º para 61,11 %. En el intervalo de 30º a 44º hubo cinco casos (27,77 %), mientras que con 45º o más se observaron dos casos (11,11 %).En total se identificaron nueve complicaciones en los 18 miembros inferiores intervenidos quirúrgicamente, que pudieron o no coincidir en una misma extremidad. La más frecuente fue la recidiva en 4 casos, 44,44 % del total. Se observaron dos casos con corrección insuficiente (22,22 %), que se debió a la gran deformidad en varo que se necesitaba corregir. En un solo caso se produjo dolor postquirúrgico (11,11 %) de moderada intensidad, y dos casos presentaron infección superficial de la herida quirúrgica (22,22 %).
Las extremidades inferiores intervenidas fueron evaluadas según los criterios clínico-radiográficos de Schoenecker PL modificados. Se obtuvo 77,77 % de resultados buenos, 11,11 % regular (se debió a dos casos donde no se alcanzó el valgo deseado) y 11,11 % de resultados malos por dos casos que presentaron infección superficial de la herida quirúrgica.
En relación con la edad y los resultados obtenidos se observó que la mayor cantidad de resultados buenos se alcanzaron en los grupos de edades de 3 a 5 años y de 6 a 8, mientras que por encima de esas edades se obtuvo un mayor número de resultados regulares y malos con X 2= 0,07, el cual no fue significativo para α= 0,05 (tabla 1).
En cuanto a la relación entre el estadío radiográfico y los resultados obtenidos se comprobó que las extremidades que presentaban un estadío III tuvieron mejores resultados que las de los estadíos del IV al VI, donde los resultados fueron más equitativos con X2= 0,008, valor significativo para α= 0,05 (tabla 2).
En la mayoría de las extremidades que tenían ángulos tibiofemorales entre 15º y 29º se obtuvieron buenos resultados, mientras que en el resto no se observó una diferencia entre los resultados obtenidos, con X2= 0,006, valor significativo para α= 0,05 (tabla 3).
]]>
DISCUSIÓN
Numerosos procedimientos quirúrgicos han sido diseñados con la finalidad de corregir las deformidades que caracterizan a la tibia vara, entre los cuales se encuentra la osteotomía proximal con cuña de apertura medial, ya sea con fijadores externos, con injerto de cresta iliaca o con lámina puente.1,9
La osteotomía en cuña de apertura medial tiene la ventaja de no producir acortamiento de la extremidad o disminuir el acortamiento si existe.13
En este caso se le hizo una modificación a la técnica quirúrgica: se utilizó un fragmento de peroné como injerto estructural. Ello le brinda estabilidad a la osteotomía y posibilita no tener que realizar una tercera incisión para tomar el injerto.
La investigación realizada mostró un predominio del sexo masculino, aunque la diferencia fue mínima. Ello se contrapone al estudio de Bright RW en donde hubo superioridad del sexo femenino.14 En otros trabajos también se ha habido predominio del sexo masculino15-17 y, según Sánchez Martín M, afecta por igual a ambos sexos.18
El color de la piel que más se observó fue el negro; ello coincide con los resultados reportados por la mayoría de los autores.1,2,4,7,19-21
En cuanto al miembro inferior afecto, igual que en otros estudios,7,19 el mayor porcentaje correspondió a casos bilaterales, sin predilección por el miembro derecho o el izquierdo.
]]> Las investigaciones de Smith CF y Golding JSR y McNeil-Smith JDG muestran iguales resultados en relación con la forma clínica de presentación: la infantil es más frecuente;19,21 Feldman S y otros, por su parte, encontraron en su muestra un mayor número de casos de tibia vara en el adolescente.15La complicación más frecuente fue la recidiva, aunque esta complicación no depende de la técnica quirúrgica empleada. Se ha demostrado estadísticamente que los factores de riesgo que influyen en la recidiva son la obesidad, un estadío radiográfico avanzado y la realización del tratamiento quirúrgico después de los cinco años de edad.22 En otras series también se reportan varios casos con recidiva de la enfermedad.17,23-25 Los dos casos en los que no se logró el grado de hipercorrección en valgo deseado se debió a que en estos pacientes el varo era excesivamente pronunciado y, por tanto, el rango de corrección necesario era muy amplio con riesgo de producir lesiones asociadas.
Los dos casos que presentaron infección fue a nivel superficial de la herida quirúrgica. Se resolvió con antibiótico oral en un caso y parenteral en el otro. El paciente que presentó dolor postquirúrgico fue de moderada intensidad y se alivió a los cuatro meses de la intervención con fisioterapia.
En nuestra serie no se produjeron lesiones vasculares ni neurológicas, síndrome compartimental, ni retraso de la consolidación. Huyssteen AL van y otros reportaron neuropraxia del nervio peroneo en 15 % y síndrome compartimental en 6 %.26 Fadel M y otros tuvieron seis casos de infección del trayecto de los alambres del fijador y uno de retraso de la consolidación.27 Henderson RC y otros reportaron tres casos de infección de la herida quirúrgica y dos casos con neuropraxia postoperatoria; no se encontró síndrome compartimental ni pseudoartrosis.28
Los resultados obtenidos en el presente trabajo fueron catalogados en su mayoría de buenos con 77,77 %. Los estudios revisados como el de Laurencin CT y otros con la osteotomía oblicua16 y el de Feldman S y otros con el uso de la corrección gradual mediante fijación externa,15 muestran 100 % de resultados buenos. La diferencia se debe a que estos autores no tomaron en cuenta la aparición de complicaciones para evaluar sus resultados.
No hubo una diferencia significativa entre los resultados obtenidos y los rangos de edades de 3 a 5 y de 6 a 8 (grupos de edades con mejores resultados). Ello no concuerda con lo planteado por otros trabajos en los cuales se ha descrito mejores resultados en pacientes de menos de cinco años de edad.25,29
Los niños que presentaron un estadío III y recibieron el tratamiento quirúrgico tuvieron mejores resultados en comparación con los demás estadíos de la enfermedad; la diferencia fue significativa (X2=0,008). Esto significa que, al igual que lo planteado por el resto de los autores, cuando se efectúa el tratamiento en estadíos precoces (estadío II o III), los resultados obtenidos son mejores que cuando se realiza en estadíos avanzados.15,23,29
En cuanto al ángulo tibiofemoral que presentaban los pacientes con tibia vara antes de la operación, se pudo comprobar estadísticamente (X2= 0,006) que en los que la deformidad se encontraba en el rango de 15º y 29º se lograron mejores resultados que los que presentaban una deformidad en varo mayor a ese valor. Rab GT en su estudio determinó que la magnitud del ángulo tibiofemoral no influía sobre los resultados.30 Por otra parte, tanto Kaewpornsawan K y otros como McIntosh AL y otros hallaron que la amplitud del ángulo tibiofemoral sí constituía un factor determinante para la obtención de buenos resultados;22,31 plantean que mientras mayor es el ángulo tibiofemoral los resultados son menos alentadores.
Como se puede apreciar en esta investigación, la edad del paciente no aporta significación estadística con respecto al resultado de la cirugía, mientras que el estadío radiográfico avanzado y el incremento del ángulo tibiofemoral sí influyen desfavorablemente en los resultados. La recidiva de la enfermedad es la complicación que con más frecuencia aparece con la aplicación de la técnica quirúrgica. La osteotomía proximal en cuña abierta medial de tibia con injerto estructural de peroné ofrece buenos resultados clínicos y radiográficos en el tratamiento de la enfermedad de Blount.
]]> Conflicto de intereses
Los autores declaramos que no existen conflictos de intereses.
REFERENCIAS BIBLIOGRÁFICAS
1. Canale ST. Osteochondrosis or epiphysitis and other miscellaneous affections. En: Canale ST, Beatty JH, (eds). Campbell's Operative Orthopaedics. 11th ed. Philadelphia, Pa: Mosby Elsevier; 2007. vol. II. p. 1179-90.
2. Brooks WC, Gross RH. Genu varum in children: Diagnosis and treatment. J Am Acad Orthop Surg. 1995;3(6):326-35.
3. Blount WP. Tibia vara. Osteochondrosis deformans tibiae. Curr Pract Orthop Surg. 1966;3:141.
]]>4. Staheli LT. Tibia vara. En: Ortopedia Pediátrica. Madrid: Ed. Marban; 2006. cap. 4. p. 67-88.
5. Le Merrer M. Tibia vara. Orphanet [Internet]. 2006 [citado: 10 de diciembre de 2009]; [1 página] Disponible en: http://www.orpha.net/consor/cgi-bin/OC_Exp.php?lng=ES&Expert=2768
6. Losada Bardeci P. Alteraciones de los miembros inferiores: deformidades angulares y torsionales. Pediatr Integral. 2002;6(5):397-412.
7. Schoenecker P, Scout L. Rodilla y pierna: Aspectos pediátricos. En: Kenneth JK (ed). Orthopaedic Knowledge Update 7. Nueva York: American Academy of Orthopaedic Surgeons; 2002. p. 440-1.
8. Langenskiöld A. An operation for partial closure of and its experimental basis. J Bone J Surg. 1975;57(3):325-30.
9. Tachdjian MO. Tibia vara. En: Ortopedia pediátrica. 3ra ed. Philadelfia: Ed. Saunders; 2002. vol. 4. p. 3053-69.
10. Schoenecker PL, Meade WC, Pierron RL, Sheridan RL, Capelli AM. Blount's disease. A retrospective review and recommendation for treatment. J Pediatr Orthop. 1985;5(2):181-6.
11. Langenskiöld A. Tibia vara (Osteochondrosis deformans tibiae): A survey of twenty-three cases. Acta Chir Scand. 1952;103(1):1-23.
12. Levine AM, Drennam JC. Physiological bowing tibia vara: the metaphyseal-diaphyseal angle in the measurement of bowleg deformities. J Bone J Surg. 1982;64(A):1158.
13. Johnston CE II, Oetgen ME. Congenital deformities of the knee. En: Insall JN, Norman Scott W. Surgery of the knee. 5ta ed. Philadelphia, Pa: Churchill Livingstone; 2012. p. 816-41.
14. Bright RW. Operative correction of partial epiphyseal plate closure by osseous bridge resection. J Bone J Surg. 1974;56(4):655-64.
15. Feldman S, Madan S, Koval K, Van Bosse JP, Lehman W. Correction of tibia vara with Six - Axis deformity analysis and the Tylor Spatial Frame. J Pediatr Orthop. 2003;23(3):387-91.
16. Laurencin CT, Ferriter PJ, Millis MB. Oblique proximal tibial osteotomy for the correction of tibia vara in the young. Clin Orthop Relat Res. 1996;(327):218-24.
17. Pablos J de, Franzreb M. Treatment of adolescent tibia vara by asymmetrical physeal distraction. J Bone J Surg. 1993;75(4):592-6.
18. Sánchez Martín M. Enfermedad de Blount. Rev Ortop Traum. 1990;34(5):556-63.
19. Smith CF. Tibia vara (Blount`s disease). J Bone J Surg. 1982;64(4):630-2.
20. Langenskiöld A, Riska EB. Tibia vara (Osteochondrosis deformans tibiae): A survey of seventy-one cases. J Bone J Surg. 1964;46(A):1405-20.
21. Golding JSR, McNeil-Smith JDG. Observations on the etiology of tibia vara. J Bone J Surg. 1963;45(B):320-5.
22. Kaewpornsawan K, Tangsataporn S, Jatunarapit S. Early proximal tibial valgus osteotomy as a very important prognostic factor. J Med Assoc Thai. 2005;88(Suppl 5):S72-9.
23. Ferriter P, Shapiro S. Infantile tibia vara: factors affecting outcome following proximal tibial osteotomy. J Pediatr Orthop. 1987;7(1):1-7.
24. González C, Herrera VM, Moscoso L, López DJ. Estabilidad de la osteotomía tibial proximal tipo Coventry. ¿Es necesario usar grapas? Acta Ortop Mex. 2005;19(3):104-8.
25. McCarthy JJ, MacIntyre NR, Hooks B, Davidson RS. Double osteotomy for the treatment of severe Blount disease. J Pediatr Orthop. 2009;29(2):115-9.
26. Huyssteen AL van, Hasting CJ, Olsak M, Hoffman EB. Double elevating osteotomy for late- presenting infantile Blount´s disease: the importance of concommittant lateral epiphysiodesis. J Bone J Surg. 2005;87B(5):710-5.
27. Fadel M, Hosny G, El-Tabie A. Correction of tibia vara using Ilizarov technique. Pan Arab J Orth Trauma. 2006;10(1):16-20.
28. Henderson RC, Kemp GJ, Greene WB. Chapel H. Adolescent tibia vara: alternatives for operative treatment. J Bone J Surg. 1992;74(3):342-50.
29. Loder RT, Johnston CE II. Infantile tibia vara. J Pediatr Orthop. 1987;7(6):639-46.
30. Rab GT. Oblique tibial osteotomy for Blount´s disease (tibia vara). J Pediatr Orthop. 1988;8(6):715-20.
31. McIntosh AL, Hanson CM, Rathjen KE. Treatment of adolescent tibia vara with hemiepiphysiodesis: risk factors for failure. J Bone J Surg [Internet]. 2009 [citado: 5 de julio de 2010];91A:2873-9. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/19952250
Recibido: 12 de mayo de 2017.
Aprobado: 20 de junio de 2017.
]]> Roberto Moré Lozano. Complejo Científico Ortopédico Internacional "Frank País". Ave. 51, No. 19603, e/ 196 y 202, La Lisa, La Habana, Cuba.
]]>