Para la realización de este estudio utilizamos las siguientes variables:
- Número de pacientes a los cuales se les aplicó esta técnica.
- Diagnóstico histológico.
- Clasificación TNM.
- Resultados cosméticos.
- Complicaciones de la cirugía.
- Tiempo de recuperación después de la cirugía.
Resultados
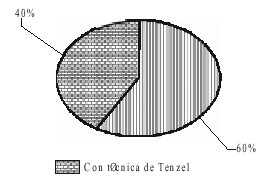
De un total de 60 pacientes operados por tumores malignos, utilizamos el injerto rotado de Tenzel en 24 para el 40 % (fig. 1).
Fig. 1. Aplicación de la técnica de Tenzel.
Según el diagnóstico histológico 22 pacientes fueron operados por carcinoma basocelular para el 91,8 % y 2 por carcinoma epidermoide para el 8,3 %.
En cuanto a la clasificación TNM el 70,8 % fueron incluidos en el estadio T2 (17 pacientes) y el 29,2 % en estadio T3.
Utilizamos la técnica de Tenzel para párpado inferior en 23 casos (95,8 %) y solo fue necesario emplear el proceder en 1 caso con carcinoma epidermoide del párpado superior (4,2 %) (fig. 2).
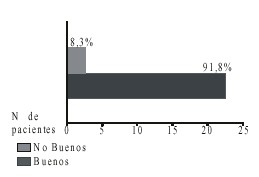
]]> Fig. 2. Localización de la cirugía reconstructiva.Los resultados cosméticos fueron buenos en 22 pacientes para el 91,8 %, solo 2 no tuvieron el resultado cosmético deseado (8,3 %) (fig. 3).
Fig. 3. Resultados cosméticos.
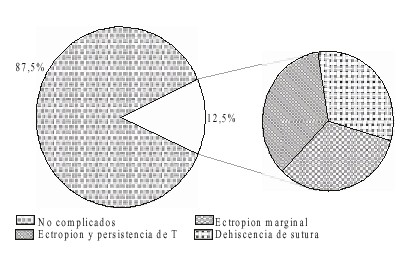
Las complicaciones fueron todas posoperatorias (12,5 %). En 2 pacientes tuvimos un ectropion marginal (8,3 %) y 1 de ellos presentó además persistencia tumoral en el resultado de anatomía patológica. Solo en 1 paciente hubo dehiscencia de la sutura en el nivel del borde libre (4,2 %). En el 87,5 % de los casos no tuvimos ningún tipo de complicación (fig. 4).
Fig. 4. Presentación de complicaciones.
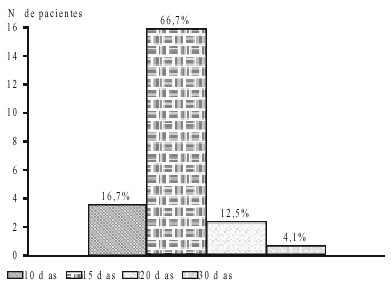
La recuperación quirúrgica fue de 10 días en 4 pacientes (16,7 %) , de 15 días en 16 casos (66,7 %), de 20 días en 3 (12,5 %) y solo 1 caso tardó 30 días para recuperarse (fig. 5).
Fig. 5. Tiempo de recuperación quirúrgica.
]]>Discusión
Utilizamos el injerto rotado de Tenzel en el 40 % de los pacientes operados por tumores malignos palpebrales, es decir en aquellos pacientes que requerían de la cirugía reconstructiva del párpado a causa del tamaño del defecto palpebral y cuyo tumor se localizaba en borde libre sin que tomara canto interno ya que esta técnica, de fácil realización, nos permite dañar lo menos posible el tejido periorbital.1-4
La superioridad en cuanto al diagnóstico, del carcinoma basocelular se debe a que se ha demostrado que es el tumor maligno más frecuente de los párpados. El 90 % se localiza en cabeza y cuello, y representan entre el 88 al 96 % de todos los tumores malignos palpebrales.3,4
Según la clasificación TNM la mayoría de los tumores eran mayores de 5 mm y menores de 10 por lo que resultó fácil y provechoso la realización de esta técnica, teniendo en cuenta que este proceder permite reparar un defecto palpebral en un rango del 35 y hasta el 75 %.1-4 Solo tuvimos 7 pacientes en estadio T3, es decir el tumor era mayor de 10 mm y menor de 15 mm, pero lo pudimos incluir en el rango descrito permisible para la reconstrucción del párpado utilizando este proceder.
A 23 pacientes se les realizó la técnica de Tenzel en el párpado inferior lo cual concuerda con el diagnóstico histológico ya que el carcinoma basocelular tiene predilección por esta localización y por lo general toma el borde libre.3,4
En general, los resultados cosméticos alcanzados con esta técnica fueron buenos, solo 2 casos presentaron un ectropion marginal tardío es decir al mes de habérsele practicado la cirugía y creemos se debe a un acortamiento vertical de la piel del párpado como consecuencia del proceso de cicatrización.
Las complicaciones se presentaron solo en 3 pacientes. Dos con ectropion marginal, 1 de los cuales resolvió en un segundo tiempo quirúrgico y el otro presentó además una persistencia tumoral, por lo que fue necesario tratamiento complementario con Rx superficial. Solo se presentó dehiscencia de sutura en el nivel del borde libre en un paciente a los 14 días de operada al retirarle la sutura, complicación que se resolvió en el momento con buen resultado cosmético final.
La recuperación quirúrgica fue posible en 15 días en más de la mitad de nuestros pacientes, después de habérsele retirado la sutura del borde libre y la del canto externo a los 14 días. Solo 1 paciente que fue la que sufrió la dehiscencia de sutura tardó un mes en recuperarse.
Summary
A descriptive and retrospective study that included 24 patients operated on of eyelid malignant tumor that had to undergo reconstructive surgery by Tenzel rotated graft was conducted from March, 1995, to December, 1999. 91.8 % of the patients were operated on due to basocelular carcinoma. 70.8 % of the cases were in stage T2 and 29.2 % in stage T3. The cosmetic results were good in 22 patients, accounting for 91.8 %. The complications, all of them postoperative, included the marginal ectropion in 2 cases. One of them also had tumoral persistence. Suture dehiscence was only observed in 1 patient. Surgical recovery was of 10 days in 4 patients (16.7 %), of 15 days in 16 (66.7 %), of 20 days in 3 (12.5 %) and of 30 days in only l case. It was possible to use this technique in 40 % of the patients operated on of eyelid malignant tumors. The cosmetic result attained with this technique was good and surgical recovery was possible in 15 days in more than half of the patients.
]]>Subject headings: OPHTHALMOLOGIC SURGICAL PROCEDURES/methods; SURGERY, PLASTIC; EYELID NEOPLASMS/surgery; CARCINOMA, BASAL CELL/surgery; CARCINOMA, SQUAMOUS CELL/surgery; POSTOPERATIVE COMPLICATIONS.
Referencias bibliográficas
1. Flanagan JC, Mazzoli RA, Bigham WJ. Reconstructión of the lower eyelid. En: Surgery of the eyelid, orbit and lacrimal system. San Francisco: American Academy of Ophthalmology 1994:204-24.
2. Mc Cord CD. Reconstruction of the lower eyelid and outer canthus. En: Mc Cord CD. Oculoplastic surgery. 2 ed. New York: Raven, 1987.
3. Gilbert GM. Basic and clinical science course. Orbit, eyelids and lacrimal system. San Francisco: American Academy of Ophthalmology, 1999-2000.
4. Kanski JJ. Clinical ophthalmology. 4 ed. Boston: Butterworth Heinemann, 1999:25-7.
5. Boyd BF. Highligts of Ophthalmology. Atlas de Cirugía Ocular San Francisco: Highlights of Ophthalmology, 1996 (World Atlas Series)
6. Perry MJ, Langtry J, Martin IC. Lower eyelid reconstruction using pedicled skin flap and palatal mucoperiosteum. J Am Acad Dermatol 1997;36(5):174-6.
7. Hawes NJ, Jamell GA. Complications of tarsoconjunctival Grafts. Acta Med Croat 1996;50(1):29-32.
8. Wohlrab TM Rohrbach JM, Thiel HJ. Leaving the eyelid to its own devices. Ohthal Surg Lasers 1996;27(6):422-4.
9. Mc Nab AA. Early division of the conjunctival pedicle in modified Hughes repair of the lower eyelid. Ophthal Plast Reconstr Surg 1996;12(1):51-7.
Recibido: 10 de septiembre de 2001. Aprobado: 22 de octubre de 2001.
Dra. Clara G. Gómez Cabrera. Hospital Clinicoquirúrgico Docente "Ramón Pando Ferrer". Ciudad de La Habana, Cuba.
1 Especialista de I Grado en Oftalmología.
]]>