Consideraciones terapéuticas en el cierre angular primario
Therapeutic options in the primary angle closure
Dra. Liamet Fernández Argones, Dr. Ibraín Piloto Díaz, Dra. Yuderkys Díaz Águila, Dra. Isabel Obret Mendive, Dra. María Teresa Ferrer Guerra, Dr. Germán Álvarez Cisneros
Instituto Cubano de Oftalmología "Ramón Pando Ferrer". La Habana, Cuba.
]]>
RESUMEN
Las opciones de tratamiento en el cierre angular incluyen medicamentos hipotensores oculares, cirugía láser (iridotomía, gonioplastia) y la cirugía incisional (filtrante, remoción del cristalino), en dependencia de la forma clínica de presentación. Dentro de estas, la medicación sistémica, gonioplastia láser, indentación corneal y paracentesis de la cámara anterior han sido efectivas en el control urgente de la presión intraocular. El tratamiento definitivo es la iridotomía periférica, que previene la crisis aguda, pero no la progresión al glaucoma. Posterior al ataque agudo, la cirugía filtrante se relaciona con una mayor probabilidad de complicaciones quirúrgicas y fallo posoperatorio en el control de la presión intraocular. Por otra parte, la facoemulsificación ha mostrado resultados favorables al aumentar la amplitud angular, eliminar el bloqueo pupilar y disminuir la presión intraocular.
Palabras clave: presión intraocular, cierre angular primario, facoemulsificación.
ABSTRACT
The therapeutic options for the angle closure glaucoma cover medical treatment with ocular hypotensors, laser surgery (iridotomy, gonioplasty) and incisional surgery (trabeculectomy and lens extraction) depending on the clinical form of the presentation. Medical treatment, laser gonioplasty, corneal indentation and immediate anterior chamber paracentesis are good effective options to immediately stabilize intraocular pressure in acute primary angle closure. The definitive treatment is the laser iridotomy that avoids the acute attack, although progression to glaucoma may occur. After the acute attack, the filtering surgery fails to reduce intraocular pressure and is associated with more surgical complications. Phacoemulsification has shown good results by increasing the angle depth, eliminating the papillary block and reducing the intraocular pressure.
Key words:intraocular pressure, primary angle closure, phacoemusification.
INTRODUCCION
]]> El glaucoma por cierre angular primario (PACG, según siglas en inglés) persiste como un problema de salud mundial. Aunque su prevalencia es baja según la OMS (0,04 - 0,09 %), en China se ha reportado como causa de ceguera en 91 % de los casos.1 Afecta actualmente 16 millones de personas en todo el mundo, 4 millones de estas son ciegas de ambos ojos.2En su presentación aguda deviene en urgencia oftalmológica no solo por el dolor intenso sino por las graves consecuencias visuales. La revisión del tema se realiza con el objetivo de lograr una actualización en temas polémicos, fundamentalmente relacionados con el rol de la facoemulsificación y las alternativas a la terapia medicamentosa sistémica durante el ataque agudo de glaucoma.
DESARROLLO
La elección de la terapéutica adecuada tendrá en cuenta los factores fisiopatológicos involucrados y la presentación clínica al momento del diagnóstico.
Factores fisiopatológicos involucrados y clasificación de Foster según la forma clínica de presentación
En 90 % de los casos existen condiciones anátomo-fisiológicas que predisponen al bloqueo pupilar, como el diámetro corneal pequeño; iris convexo, de mayor grosor, con alteración en los mecanismos de compensación durante la midriasis; posición anterior del cristalino, de curvatura marcada y/o de mayor grosor en ojo con longitud axial menor y cámara anterior estrecha, esto pone en crisis el equilibrio entre contenido y continente. Una vez que ocurre el bloqueo pupilar, el acuoso acumulado en la cámara posterior abomba el iris y lo posiciona sobre el trabéculo. En 10 % de los casos, es la rotación anterior del cuerpo ciliar o un aumento en su grosor o tamaño lo que eleva la raíz del iris en aposición sobre el trabéculo.
En los últimos años ha ganado importancia la influencia de los cambios morfofuncionales que ocurren en el iris durante la midriasis. Al parecer existe una rápida y considerable pérdida de área y volumen iridiano, al dilatarse la pupila mediante un intercambio extracelular de fluidos con el humor acuoso.2
La clasificación utilizada en publicaciones recientes y validada por la International Society of Geographical and Epidemiological Ophthalmology (ISGEO) es la propuesta por Foster en el año 2002.3 Esta incluye las siguientes categorías: sospecha de cierre angular primario (PACS, primary angle closure suspect), cierre angular primario (PAC, primary angle closure) y glaucoma por cierre angular primario (PACG, primary angle closure-glaucoma).
Se considera PACS cuando más de 270º de la malla trabecular posterior no es visible por aposición de la periferia del iris. El resto del examen oftalmológico es normal. En el glaucoma por cierre angular primario (PACG) la estrechez angular se asocia a cambios glaucomatosos en el disco óptico.
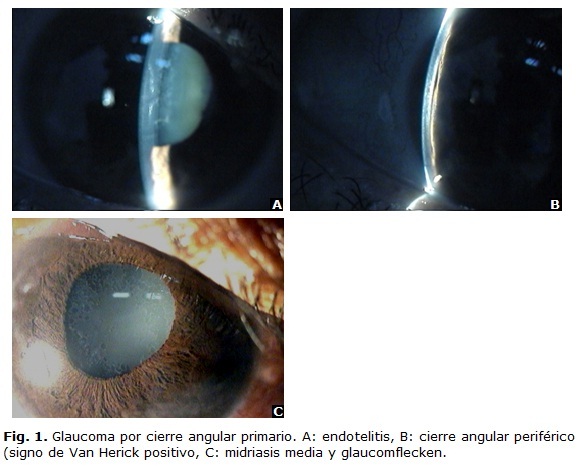
]]> El cierre angular primario se diagnostica en presencia de un cierre angular acompañado de hipertensión ocular o signos como glaucomflecken, atrofia de iris, sinequias anteriores periféricas, entre otros sugerentes de crisis hipertensivas oculares previas. La presentación aguda (Fig. 1) se conoce como cierre angular primario agudo (APAC, acute primary angle closure).Tratamiento en la sospecha de cierre angular primario
En la sospecha de cierre angular primario, la iridotomía láser profiláctica es útil para eliminar el bloqueo pupilar relativo. El cierre angular residual (aquel que persiste posterior a la iridotomía o iridectomía) se presenta con frecuencia en el iris en meseta y se obtienen mejores resultados luego de aplanar el iris periférico mediante gonioplastia láser.
Una vez que se diagnostica la PACS sería ideal realizar la terapia láser para prevenir la aparición de complicaciones. Sin embargo, algunos autores están en desacuerdo. Estos se basan en estudios epidemiológicos que muestran 19 % de prevalencia de PACS y sólo 0,6 % de PAC y PACG (varía en diferentes poblaciones), el costo del tratamiento profiláctico y el riesgo de complicaciones que aunque es bajo, está bien documentado. Friedman4 por ejemplo, indica la iridotomía cuando existen antecedentes patológicos familiares positivos, manifestaciones clínicas y mensuraciones biométricas como amplitud de la cámara anterior central menor de 1,5 mm y/o grosor de la lente mayor de 5,0 mm (Fig. 2).
Los pacientes con riesgo deben ser prevenidos sobre los síntomas de cierre agudo e instruidos en acudir rápidamente al oftalmólogo. También alertar sobre el peligro de uso de medicamentos como descongestionantes nasales, agentes anticolinérgicos, entre otros que pueden causar dilatación pupilar e inducir el ataque agudo.5
En un estudio realizado previamente en Cuba,6 32,3 % de los casos presentaron cierre angular residual posiridotomía láser, 8,1 % diagnosticado como iris en meseta. Estos quedaron protegidos del cierre agudo pero podrían desarrollar glaucoma por cierre angular primario.
Una de las opciones para eliminar definitivamente la posibilidad de cierre angular es resolver el conflicto contenido - continente presente en 90 % de los casos. Piovella y otros7 han obtenido excelentes resultados mediante la cirugía facorrefractiva en hipermétropes elevados. Estos autores consideran que esta solución brinda una alta probabilidad de que el PACG deje de ser una amenaza.
En el iris en meseta, (10 % restante) Nonaka y otros8 describen un desplazamiento posterior del cuerpo ciliar (que aplana la periferia del iris) luego de la facoemulsificación. Parece ser que mejora la condición anatómica incluso en este grupo de pacientes, aunque aún no lo avalan suficientes reportes.5
]]> Tratamiento en el cierre angular primario agudoEl cierre angular primario puede ocurrir de forma aguda en situaciones como estrés emocional, concentración intensa, dilatación farmacológica, traumas, entre otros. La presión intraocular (PIO) puede elevarse en cuestión de minutos a 60 - 80 mmHg y provocar un dolor ocular intenso conocido como "punzada de clavo". Se impone un rápido control de la PIO y la inflamación ocular, además es necesario obtener una miosis pupilar que permita realizar la iridotomía láser. De esta forma se evitan las graves secuelas oculares y se previene la recidiva de la crisis aguda.5
El tratamiento de urgencia utilizado con mayor frecuencia es el medicamentoso, fundamentalmente antinflamatorios e hipotensores oculares. Es importante evaluar si existe alguna contraindicación teniendo presente el efecto sistémico de cada uno de ellos.5
Se pone el paciente en decúbito supino. Esta posición favorece que el diafragma iridolenticular se desplace hacia atrás. Se instilan los colirios de timolol, prednisolona y apraclonidina esperando al menos 5 min entre cada uno, mientras se inyecta un bulbo de acetazolamida vía endovenosa (EV) y lento (cuadro). Media hora después se monitorea la presión intraocular y si aún continúa elevada, se utilizan los agentes hiperosmóticos. Estos aumentan la osmolaridad sanguínea y crean un gradiente osmótico que deshidrata el vítreo y el acuoso acumulado en la cámara posterior; así el diafragma iridolenticular logra posicionarse hacia atrás.9,10
La pilocarpina 2-4 % se inicia cuando la PIO está por debajo de 40 mmHg. Una gota inicial que se repite cada 15 a 30 minutos durante la primera hora, ha de ser suficiente en la mayoría de los casos para lograr la miosis.10,11 En algunos puede existir una midriasis irreversible, fundamentalmente cuando han demorado en acudir al cuerpo de guardia.
Los efectos adversos de la terapia sistémica han incentivado la búsqueda de métodos alternativos para el control urgente de la presión intraocular.
Lam y otros12 obtuvieron, mediante gonioplastia láser, mayor descenso de la PIO que con manitol y acetazolamida. Las principales desventajas radican en el fallo de la disponibilidad del equipo láser de argón o de Nd YAG doblado en el set de urgencia, así como la dificultad al trabajar en un ojo doloroso.
Otra de las técnicas propuestas ha sido la indentación corneal, con el objetivo de empujar el acuoso hacia la periferia y conseguir la abertura angular. Se realiza con un lente de Zeiss u objeto romo y se presiona la córnea central a intervalos de 30 s por 30 s y durante 10 a 15 minutos. Sus resultados han sido controversiales. Según Anderson y otros13 es una técnica dolorosa, de escasa efectividad y no exenta de complicaciones. Sin embargo recientemente Masselos y otros14 han reportado descenso rápido de la PIO e incluso fueron capaces de predecir quien tendría mejor control de la tensión posterior a la iridotomía láser. Se ha recomendado presionar la córnea con el dedo índice a través del párpado, esto resulta más confortable para el paciente.15
La tercera de estas técnicas es la paracentesis inmediata de la cámara anterior. Parece muy peligroso practicarla en un ojo rojo, doloroso y con cámara anterior estrecha. No obstante Lam y otros16,17 la consideran una técnica segura que reduce inmediatamente la PIO, protege el nervio óptico y brinda buenos resultados para ir directo a la iridotomía láser. Es esencial la adecuada preparación del paciente, que al conocer cómo y por qué se practica el proceder cooperará adecuadamente.
]]> Independientemente de la terapéutica inicial escogida, una vez controlado el cuadro hipertensivo y alcanzada la miosis, es prioritario realizar la iridotomía láser en el ojo afectado. El cuadro agudo puede recidivar mientras no se comuniquen ambas cámaras oculares. En el otro ojo se realizará en las primeras 24 h para prevenir el cierre agudo.En algunas situaciones oculares o por falta de disponibilidad de equipo láser en la consulta de urgencia, se hace imprescindible el ingreso hospitalario. Se mantiene el tratamiento tópico con timolol 0,5 % (1 gota cada 12 h) si no existe contraindicación sistémica, prednisolona (1 gota cada 4 h) y pilocarpina 2 % (1 gota cada 4 a 6 h), en ambos ojos. Es necesario recordar el efecto paradójico de la pilocarpina cuando no existe comunicación entre la cámara anterior y posterior, donde el diafragma iridolenticular se desplaza hacia delante y empeora el bloqueo pupilar. Sistémicamente puede utilizarse manitol (1 a 2 g/kg/dosis) endovenoso cada 6-8-12 h (según el estado general del paciente), acetazolamida (1 tableta cada 8 h) con jugo de frutas y cloruro de potasio (1 tableta cada 8 h), según la sintomatología del paciente se indican sedantes, analgésicos y/o antieméticos. Una vez realizada la iridotomía láser o la quirúrgica convencional se indicará alta hospitalaria.5,9
Los autores coinciden en que esta comunicación previene la recidiva de la crisis aguda. Pero, ¿hasta qué punto se está protegido? Jacobi y otros18 reportaron 63 % de ojos con elevación de la PIO posiridectomía quirúrgica, mientras Aung y otros19 evidenciaron una progresión a PACG en 58 % de los casos. Yao y otros20 en un estudio realizado mediante biomicroscopia ultrasónica en ojos no afectados de pacientes con APAC, observaron que posterior a la iridotomía láser, más de un tercio de los ojos mostraban cierre aposicional residual; reportan que los hallazgos anatómicos de mayor estrechez angular, posición más anterior del cuerpo ciliar e iris periférico más grueso, pudieran estar asociados con una mayor probabilidad de cierre angular progresivo. Los resultados anteriores alertan sobre la capacidad limitada de la iridotomía láser para evitar la cronicidad, por lo que el paciente debe ser chequeado periódicamente.
La cirugía filtrante no es la técnica de elección. Se reserva para el cierre angular anatómico secundario a crisis subagudas previas, daño importante del trabéculo y donde el control de la PIO requiere de hipotensores oculares sistémicos. El porciento de complicaciones como atalamia, desprendimiento coroideo, catarata, hipema, entre otros, aumenta en el ojo inflamado con cámara anterior estrecha. La filtración está condenada a fracasar por la fibrosis. Según refiere Aung y otros 21 la PIO se controló a los 2 años del posoperatorio sólo en 56,2 % de los casos.
Una tercera opción ha mostrado resultados favorables en el tratamiento del APAC desde 1985, la remoción del cristalino. Los primeros estudios refieren la técnica de extracción extracapsular.22-24 Desde el año 1999, Teekhasaenee y otros25 reportaron un descenso de la PIO en 90,4 % de los casos luego de la facoemulsificación asociada a viscogonioplastia. Otros autores como Kubota,26 Lam,27 Jacobi18 y Lai,28 lograron controlar la PIO, mejorar la agudeza visual, prevenir la recurrencia del cierre agudo y la progresión a la cronicidad, luego de la facoemulsificación.
Un estudio a largo plazo, de 4 a 10 años posteriores a la crisis de APAC en ojos tratados con iridotomía láser y en 7 % por cirugía filtrante, se observó que alrededor del 16 % de los ojos afectados evolucionaron a la ceguera monocular (cerca del 50 % por opacidad del cristalino) y el 6,5 % de los ojos contralaterales desarrollaron glaucoma en los primeros 5 años.29
¿Se hubiese prevenido esta situación extrayendo el cristalino como terapéutica al cierre angular agudo? Puede que sí se hubiese prevenido, sin embargo la facoemulsificación en el APAC es riesgosa debido a la pérdida de células endoteliales, cámara anterior estrecha, pobre midriasis, iris atrófico y atónico, debilidad zonular y uveítis posoperatoria frecuente.26,30,31 La correcta evaluación del segmento anterior, el grado de dureza del cristalino, y la habilidad y agilidad del cirujano determinarán el éxito de la cirugía.
Algunos cuidados son necesarios, como la hipertensión e inflamación ocular que deben ser controladas en las primeras 4 semanas. Se aconseja realizar previamente iridotomía láser (si miosis) y recuento endotelial en mayores de 40 años de edad. El uso preoperatorio de hiperosmóticos deshidrata el vítreo y desplaza el diafragma iridolenticular hacia atrás, esto facilita las maniobras quirúrgicas. Los viscoelásticos dispersivos y cohesivos permiten mantener los espacios y proteger las estructuras del segmento anterior. En presencia de sinequias anteriores periféricas extensas, se debe realizar viscogonioplastia.
Tratamiento en el glaucoma por cierre angular primario
En el glaucoma por cierre angular primario, a diferencia del glaucoma primario de ángulo abierto, no se está en presencia de un nervio óptico predispuesto al daño glaucomatoso. Es la elevación importante, mayor de 30 mmHg, y crónica de la PIO la que provoca los cambios estructurales y funcionales del disco óptico y la capa de fibras neurorretinianas.3
]]> Es indispensable el tratamiento con iridotomía y/o gonioplastia láser en dependencia de los factores fisiopatológicos involucrados. La pilocarpina 2 % puede disminuir la PIO y ampliar el ángulo camerular. Las sinequias anteriores periféricas y el daño del trabéculo comprometen el flujo de salida del humor acuoso por lo que se indican hipotensores oculares tópicos como betabloqueadores, inhibidores de la anhidrasa carbónica y análogos de prostaglandinas.32 La facoemulsificación es una opción, combinada o no con la cirugía filtrante y antimetabolitos.Tham y otros33 concluyeron que la faco-trabeculectomía obtiene valores de PIO más bajos. Sin embargo, la facoemulsificación logra el control de la PIO con menos complicaciones y mejor agudeza visual en el glaucoma por cierre angular primario.
En ojos ciegos y dolorosos se indican los procederes ciclodestructivos. Los pacientes débiles visuales y ciegos deben ser remitidos a los departamentos de baja visión y servicios sociales con el objetivo de realizar la rehabilitación visual, ocupacional y vocacional.
CONCLUSIONES
En la actualidad no existe consenso sobre el manejo óptimo de la sospecha de cierre angular primario, cierre angular primario y glaucoma por cierre angular primario. Queda por esclarecer el papel de la facoemulsificación frente a la iridotomía láser, gonioplastia láser, tratamiento médico y cirugía filtrante.30,34 Hasta el momento los resultados con la facoemulsificación han sido favorables para casos con catarata y/o hipermetropía, se aumenta la amplitud angular y elimina el bloqueo pupilar.7,18,25-28
REFERENCIAS BIBLIOGRÁFICAS
1. Foster PJ, Johnson GJ. Glaucoma in China: how big is the problem? Br J Ophthalmol. 2001;85(11):1277-82.
]]>2. Quigley HA. Glaucoma de ángulo cerrado, respuestas simples a mecanismos complejos. Explicación de los mecanismos del glaucoma de ángulo cerrado sobre la base de conceptos fundamentados en evidencias. Am J Ophthalmol. 2009;148(5):657-69.
3. The Royal Victorian Eye and Ear Hospital [Internet]. Lance F. Glaucoma [actualizado 2012; citado 10 enero 2012]. Disponible en: http://www.eyeandear.org.au/page/Home/
4. Friedman D. Who needs an iridotomy? Br J Ophthalmol. 2001;85(9):1019-21.
5. Cantos LB. Basic and Clinical Science Course. Glaucoma. San Francisco: American Academy of Ophthalmology; 2008-2009.
6. Fernández L, Piloto I, Padilla CM, Sánchez E. Evaluación del cierre angular primario mediante biomicroscopia ultrasónica. Rev Cubana Oftalmol. 2009;22(Sup 1):41-6.
7. Piovella M. La remoción del lente cristalino en pacientes hipermétropes mayores podría prevenir el glaucoma. Ocular Surgery News Latin America Edition. August 1, 2009. Disponible en: http://www.osnsupersite.com/view.aspx?rid=41289
8. Nonaka A, Kondo T, Kikuchi M, Yamashiro K, Fujihara M, et al. Angle widening and alteration of ciliary process configuration after cataract surgery for primary angle closure. Ophthalmology. 2006;113(3):437-41.
9. Castany M, González M. Glaucoma agudo. Annals d'Oftalmologia. 2005;13(2):104-11.
10. Jack J, Kanski J, Mc Allister JA. Glaucoma: Manual a todo color de diagnóstico y tratamiento. España: Edika Med; 1996.
11. The Merck manuals [Internet]. Rhee DJ. Angle closure glaucoma [acualizado 2012; citado 10 enero 2012]. Disponible en: http://www.merckmanuals.com/home.html
12. Lam DS, Lai JS, Tham CC, Chua JK, Poon AS. Argon laser peripheral iridoplasty versus conventional systemic medical therapy in treatment of acute primary angle-closure glaucoma: a prospective, randomized, controlled trial. Ophthalmology. 2002;109(9):1591-6.
13. Anderson DR. Corneal indentation to relieve acute angleclosure glaucoma. Am J Ophthalmol. 1979;88(6):1091-3.
14. Masselos K, Bank A, Francis IC, Stapleton F. Corneal indentation in the early management of acute angle closure. Ophthalmology. 2009;116(1):25-9.
15. Eke T. Angle Closure Glaucoma. Letter to the Editor. Ophthalmology. 2009;116(7):1415-6.
16. Lam DS, Chua JK, Tham CC, Lai JS. Efficacy and safety of immediate anterior chamber paracentesis in the treatment of acute primary angle-closure glaucoma. Ophthalmology. 2002;109(1):64-70.
17. Lam D. New treatments evolving for acute primary angle-closure glaucoma. OSN Super Site. 18 Mayo 2009. Disponible en: http://www.osnsupersite.com/view.aspx?rid=39937
18. Jacobi PC, Dietlein TS, Lüke C, Engels B, Krieglstein GK. Primary phacoemulsification and intraocular lens implantation for acute angle-closure glaucoma. Ophthalmology. 2002;109(9):1597-603.
]]>19. Aung T, Ang LP, Chan SP, Chew PT. Acute primary angle-closure: long-term intraocular pressure outcome in Asian eyes. Am J Ophthalmol. 2001;131(1):7-12.
20. Yao BQ, Wu LL, Zhang C, Wang X. Ultrasound biomicroscopic features associated with angle closure in fellow eyes of acute primary angle closure after laser iridotomy. Ophthalmology. 2009;116(3):444-8.
21. Aung T. Trabeculectomy for acute primary angle closure. Ophthalmology. 2000;107(7):1298-302.
22. Civerchia LL, Balent A. Intraocular lens implantation in acute angle closure glaucoma associated with cataract. J Am Intraocul Implant Soc. 1985;11(2):171-3.
23. Wishart PK, Atkinson PL. Extracapsular cataract extraction and posterior chamber lens implantation in patients with primary chronic angle-closure glaucoma: effect on intraocular pressure control. Eye. 1989;3(6):706-12.
]]>24. Acton J, Salmon JF, Scholtz R. Extracapsular cataract extraction with posterior chamber lens implantation in primary angle-closure glaucoma. J Cataract Refract Surg. 1997;23(6):930-4.
25. Teekhasaenee C, Ritch R. Combined phacoemulsification and goniosynechiolysis for uncontrolled chronic angle-closure glaucoma after acute angleclosure glaucoma. Ophthalmology. 1999;106(4):669-74.
26. Kubota T, Toguri I, Onizuka N, Matsuura T. Phacoemulsification and intraocular lens implantation for angle closure glaucoma after the relief of pupillary block. Ophthalmologica. 2003;217(5):325-8.
27. Lam DS, Leung DY, Tham CC, Li FC, Kwong YY, Chiu TY, et al. Randomized trial of early phacoemulsification versus peripheral iridotomy to prevent intraocular pressure rise after acute primary angle closure. Ophthalmology. 2008;115(7):1134-40.
28. Lai JS, Tham CC, Cha JC. The clinical outcomes of cataract extraction by phacoemulsification in eyes with primary angle-closure glaucoma (PACG) and coexisting cataract: a prospective case series. Am J Ophthalmol. 2006;42(3):533.
]]>29. Friedman DS, Chew PT, Gazzard G, Ang LP. Long-term outcomes in fellow eyes after acute primary angle closure in the contralateral eye. Ophthalmology. 2006;113(7):1087-91.
30. Lam DS, Tham CC, Lai JS, Leung DY. Current approaches to the management of acute primary angle closure. Curr Opin Ophthalmol. 2007;18(2):146-51.
31. Tham CC, Kwong YY, Lai JS, Lam DS. Effect of a previous acute angle closure attack on the corneal endothelial cell density in chronic angle closure glaucoma patients. J Glaucoma. 2006;15(6):482-5.
32. Saw SM, Gazzard G, Friedman DS. Interventions for angle-closure glaucoma: An evidence-based update. Ophthalmology. 2003;110(10):1869-79.
33. Tham CC, Kwong YY, Leung DY, Lam SW, Li FC, et al. Phacoemulsification versus combined phacotrabeculectomy in medically uncontrolled chronic angle closure glaucoma with cataracts. Ophthalmology. 2009;116(4):725-31.
]]>34. Tarongoy P, Ho CL, Walton DS. Angle-closure Glaucoma: The role of the lens in the pathogenesis, prevention and treatment. Surv Ophthalmol. 2009;54(2):211-25.
Recibido: 8 de marzo de 2012.
Aprobado: 8 de abril de 2012.
Dra. Liamet Fernández Argones. Instituto Cubano de Oftalmología "Ramón Pando Ferrer". Ave. 76 No. 3104 entre 31 y 41 Marianao, La Habana, Cuba. Correo electrónico: lianetfa@infomed.sld.cu
]]>