ARTÍCULO DE REVISIÓN
Factores predictivos para resultados funcionales en la cirugía del agujero macular idiopático
Predictive factors for attaining functional results in the idiopathic macular hole surgery
]]>
Dra. C. Meisy Ramos López,I Dra. Elianne Perera Miniet,I Dra. Magdevis Ruiz Miranda,II Dra. Irsa Lídice Laseria Castillo,III Dr. C. Raúl Hernández SilvaI
I Instituto Cubano de Oftalmología "Ramón Pando Ferrer". La Habana, Cuba.
II Hospital General "Dr. Juan Bruno Zayas Alfonso". Santiago de Cuba, Cuba.
III Hospital General "Dra. Celia Sánchez Manduley". Camagüey, Cuba.
Introducción: el agujero macular idiopático (AMI) es una maculopatía frecuente, caracterizada por una dehiscencia de retina en la zona foveal. Actualmente, aparecen discrepancias morfofuncionales tras su cirugía y el periodo de recuperación visual varía y puede ser largo. Por tal motivo, toma valor la consideración de factores predictivos para la recuperación visual posquirúrgica del agujero macular idiopático.
Objetivo: esta revisión de la literatura pretende mostrar los factores predictivos relacionados con los resultados funcionales de la cirugía del AMI.
Métodos se realizó una búsqueda en diferentes publicaciones y textos básicos de la especialidad.
Resultados: se encontró que las investigaciones recogen dentro de los factores de buen pronóstico para la recuperación funcional: estadío 2 del agujero macular, menor tiempo de evolución, diámetro superior menor de 400 µm, factor forma del agujero macular > 0,9, índice del agujero macular < 0,5, tipo de cierre en U y recuperación de la línea límite de los segmentos externos de los conos en la fóvea, entre otros.
Conclusiones: en esta revisión se exponen con claridad los factores relacionados con la recuperación funcional tras la cirugía del agujero macular idiopático, cuya consideración constante proporcionará a los oftalmólogos las herramientas para brindar una atención médica de excelencia y, por consiguiente, una elevación de la calidad de vida de los pacientes con esta enfermedad..
Palabras clave: agujero macular idiopático, factores predictivos, recuperación visual funcional.
ABSTRACT
Introduction: idiopathic macular hole is a common maculopathy characterized by retinal deshicence in the foveal area. There occur at present some morphofunctional discrepancies after surgery and the visual recovery period could be long. For these reasons, it is important to consider predictive factors for the postsurgical visual recovery of the idiopathic macular hole.
Objective: this literature review was aimed at showing the predictive factors related to the functional results of the idiopathic macular hole surgery, for which a search into different publications and basic textbooks of the specialty was made. ]]>
Methods: search into different publications and basic textbooks of the specialty.
Results: the research works collected some factors of good prognosis for functional recovery such as: staging II of the macular hole, less time of evolution, upper diameter lower than 400 µm, macular hole form over 0.9, macular hole index lower than 0.5, U-type closure and recovery of the limit line of the external segments of cones in the fovea, among other factors.
Conclusions: this review clearly presents the factors related to functional recovery after idiopathic macular hole surgery; the permanent consideration of these factors will provide the ophthalmologists with the necessary tools to render optimal medical care, and consequently, a rise of the life of quality in those patients suffering Keywords: idiopathic macular hole, predictive factors, functional visual recovery.from this disease.
Keywords: idiopathic macular hole, predictive factors, functional visual recovery.
INTRODUCCIÓN
El agujero macular (AM) constituye una maculopatía caracterizada por dehiscencia de retina en la zona foveal, que varía desde ruptura lamelar de capas internas o externas hasta un defecto de espesor total en la retina neurosensorial.1
De acuerdo con la causa de aparición, los agujeros maculares pueden ser idiopáticos y no idiopáticos. Los no idiopáticos aparecen secundarios a alteraciones como: traumas, inflamaciones, retinopatía solar, miopía grave, degeneraciones, afecciones vasculares retinianas, edema crónico retinal, entre otras.2
A lo largo de los años, se pensó que la principal causa de agujero macular eran los traumas oculares. Hoy en día se conoce que más del 80 % son idiopáticos y solo menos del 10 % están asociados a una historia de trauma.3
Según el Beaver Dam Eye Study existe una prevalencia a nivel mundial de agujero macular idiopático (AMI) de 0,7 % en la población mayor de 42 años de edad.4 Otros estudios plantean que la prevalencia del AMI a nivel mundial es de 3,3 por cada 1 000 habitantes de 55 años de edad o más.3,5,6 En Cuba, se desconoce el comportamiento clínico-epidemiológico de esta enfermedad, aunque expertos consideran que coincide con lo reportado en la literatura internacional.3 ]]>
La mayoría de los autores concuerdan en que el AMI suele aparecer entre los 60 y 70 años de edad. En tal sentido, Lizana y otros, en el año 2008 encuentran en un grupo de pacientes que padecían de AMI, que la edad en el momento del diagnóstico oscilaba entre los 54 y 80 años, con una media de 66 años; mientras que en un estudio realizado en el Instituto Cubano de Oftalmología (ICO) durante los años 2006 y 2007, se encontró entre 50 y 70 años de edad.3,5-7Por otra parte, la incidencia de AMI es mucho mayor en mujeres que en hombres, con una relación 3:1.6,8,9 Según los reportes del Eye Disease Case-Control Study Group, el AMI afecta a más del 70 % de las mujeres mayores de 55 años de edad; y de estas, aproximadamente 30 % se presenta entre 55 y 65 años, y un 68 % son mayores de 65 años.4,10 De igual forma, Pareja Ríos y otros plantean que el AMI puede aparecer en 70 % de las mujeres mayores de 55 años.11
En un estudio realizado sobre la evolución clínica de pacientes con AMI en el Hospital Universitario "Faustino Pérez" de Matanzas, durante un período de 5 años, se encontró que de los 50 pacientes estudiados, 66 % fueron mujeres y 34 % hombres (evidencia III, recomendación B).12
El AMI generalmente es unilateral, aunque puede ser bilateral hasta en el 29 % de los casos. Ezra y otros observaron que a los 5 años del diagnóstico, 15,6 % de los casos presentaron bilateralidad (evidencia IIa, recomendación B). Si el ojo contralateral presenta desprendimiento del vítreo posterior, el riesgo de sufrir un AMI es menor de 2 %. Los pacientes que han sufrido AMI en uno de sus ojos y no presentan desprendimiento vítreo posterior en el otro, presentan un riesgo de 10 a 20 % de padecer AMI contralateral a los 5 años.4,6
Las primeras descripciones de un agujero macular se atribuyen a Knapp en 1869, identificándolo como una hemorragia macular.12 En 1897, Noyes publica el caso clínico de una niña de 13 años que había sufrido un traumatismo ocular y presentaba un agujero macular.10,13
En 1901 Fuchs realiza la primera descripción histopatológica de AMI. Unos años después en 1907, Coats describe la presencia de cambios cistoideos en la región macular afecta de AMI.3
Con posterioridad, Lister3 en 1924, señala al vítreo como elemento favorecedor del AMI y en 1988 Gass y Johnson2 postulan la hipótesis de la patogenia y la clasificación (evidencia III, recomendación B).3 Ellos observaron que cuando el vítreo posterior se encuentra aplicado a la retina parece moverla libremente sin significativa tracción anteroposterior a pesar de la presencia de fuertes uniones vítreo-maculares y proponen que al contraerse la corteza vítrea focalmente en el área prefoveal, esta puede traer consigo tracción a nivel foveal y propiciar la aparición del agujero. Gass y Johnson atribuyen un mayor valor a la tracción vítrea tangencial que a la anteroposterior en la aparición del AMI.14
Otros autores coinciden con este planteamiento,3 por lo que en la actualidad se acepta, de manera general, esta etiopatogenia. Sin embargo, ella sugiere que la tracción vítrea a nivel del área foveal induce los primeros cambios para la formación del AMI y con la introducción de la tomografía de coherencia óptica (OCT, por sus siglas en inglés) se ha observado que el desprendimiento de la hialoides posterior alrededor de la fóvea, manteniéndose adherida al centro foveolar, constituye en realidad el primer hecho que aparece en la formación del AMI (evidencia III, recomendación B).15
En 1982, McDonell planteó una teoría hormonal estrogénica, basándose en las altas cifras de mujeres afectadas por esta entidad; esta teoría actualmente ha sido desechada. Se ha encontrado también que los pacientes que sufren de AMI presentan un mayor número de enfermedades cardiovasculares, incluyendo la hipertensión arterial.4
A pesar de los progresos logrados, la ausencia de una terapia eficaz mantenía a esta afección en un segundo plano. Los años 80 del pasado siglo significaron para la cirugía de vítreo-retina una verdadera década prodigiosa al aceptar nuevos retos.4 En 1986, Chigrell publica un trabajo en el cual propugna realizar vitrectomía y taponamiento con SF6 en los agujeros maculares. En 1991, Kelly y Wendel presentan un estudio piloto con pacientes afectos de AM a los cuales se les practicó vitrectomía, hialodectomía y taponamiento postural con SF6, con lo que obtienen el cierre del agujero en 58 % de los casos. Esto constituye un primer hito, y renueva el interés por esta entidad.3,5,13 ]]>
Durante la década de los 90 del siglo pasado, el AM se vuelve un tema estrella. En un intento por mejorar los porcentajes de cierre de los agujeros intervenidos, en 1992 se preconiza el uso de sustancias preoperatorias como coadyuvantes. Dentro de estas, se incluyen suero autólogo, plasma, trombina, concentrado de plaquetas, fibrina y pegamentos. A finales de la década del 90 del siglo XX, debido al desarrollo de técnicas e instrumentos quirúrgicos, se logra alcanzar un porcentaje de cierre de aproximadamente 90 a 95 % de los pacientes sometidos a tratamiento. Es decir, el cierre anatómico ha sido logrado en la mayoría de los casos, excepto en pacientes con agujeros maculares crónicos.16-19Se ha postulado también, dentro de la técnica quirúrgica, la realización de limitorrexis, o eliminación de la membrana limitante interna de la retina, dado que su contracción podría impedir el éxito quirúrgico. En la actualidad se piensa que esta técnica mejora sensiblemente los porcentajes de cierre, y si no se realizó previamente es obligada para muchos cirujanos, en aquellos agujeros que no cerraron o se han vuelto a abrir.20,21 Tal es el caso de Park, quien en 1998, utilizando maculorrexis alcanza éxito anatómico del 100 % en una serie de 13 casos consecutivos.3,22 Sin embargo, en una investigación retrospectiva del Departamento de retina y vítreo del Instituto de Oftalmología Conde de Valenciana, en pacientes sometidos a vitrectomía por AMI de enero 2000 a octubre de 2005 se obtuvo que la vitrectomía sin limitorrexis es capaz de alcanzar un éxito anatómico de cierre de 91,2 %.3,23
Actualmente, la cirugía continúa como el tratamiento de elección para el AMI, constituyendo la vitrectomía con separación de la hialoides posterior y pelado de membranas epirretinales y/o la membrana limitante interna combinada con tamponador de gas intraocular y reposo postural postquirúrgico, la técnica mayormente recomendada.20,24-26
Pero, en relación con esta maculopatía, no solo es de interés la evolución de la técnica quirúrgica. El avance tecnológico ha permitido el surgimiento del OCT, el cual permite el diagnóstico, clasificación por estadios y evolución del AMI, así como la identificación y diferenciación de otras lesiones acompañantes. Es muy útil además en la predicción del riesgo de afectación del ojo contralateral y en el seguimiento posoperatorio para valorar el resultado quirúrgico. La OCT es una técnica no invasiva y de no contacto, objetiva y reproducible, que permite realizar cortes tomográficos micrométricos de la retina con una alta sensibilidad que asemeja un análisis histológico.24 En los últimos años se ha asistido a grandes cambios en la adquisición de la imagen, apareciendo equipos de dominio espectral o Fourier (2004). Esta nueva generación tiene la ventaja de poder medir ecos luminosos con diferentes retrasos de modo simultáneo, lo que aumenta la velocidad de adquisición de la imagen y proporciona imágenes de mayor resolución y más reproducibles. El aumento de la velocidad de adquisición de la imagen reduce los artefactos producidos por el movimiento ocular y mejora la delimitación de las distintas capas de la retina. La OCT de dominio espectral (SD-OCT, por sus siglas en inglés) permite identificar varias estructuras: interfase vítreo-retiniana, limitante interna, capa de fibras nerviosas de la retina, células ganglionares, plexiforme interna, capa nuclear interna, plexiforme externa, capa nuclear externa, limitante externa, segmentos internos de los fotorreceptores, su unión con los segmentos externos, capa de epitelio pigmentario de la retina, y según el aparato y su capacidad de reconocer las señales coroideas, la coriocapilar y capa de grandes vasos.24
Los avances tecnológicos y en las técnicas quirúrgicas han permitido un mejor diagnóstico, así como pronóstico de cierre anatómico elevado para el AMI. No obstante, las mejorías visuales posquirúrgicas no mantienen siempre una correlación directa con el éxito anatómico, y el tiempo de recuperación visual varía y puede ser largo.20,24 Los primeros factores predictivos relacionados con la recuperación funcional propuestos fueron influenciados por el hecho de que durante un largo periodo de tiempo la lámpara de hendidura era el método líder de examen para el diagnóstico del agujero macular. Con el advenimiento y desarrollo del equipamiento, como la microperimetría (MP1) y la SD-OCT, otros aspectos como la sensibilidad retiniana o el estado de la capa de fotorreceptores han comenzado a ser descritos.
Esta revisión de la literatura pretende mostrar los factores predictivos relacionados con los resultados funcionales de la cirugía del AMI, para lo cual se realizó una búsqueda en diferentes publicaciones y textos básicos de la especialidad. Las bases de datos consultadas para localizar artículos a incluir fueron: Biblioteca Cochrane de Revisiones Sistemáticas, PubMed, Ebsco, Hinari, Base de datos de revistas líderes en la publicación de estudios trascendentes dentro de la especialidad de oftalmología: Retina, Ophthalmology, Archives of Ophthalmology. Se emplearon los siguientes términos del MeSH, combinados, mediante la utilización de operadores booleanos: macular hole, surgery, visual acuty. Para seleccionar los artículos que serían incluidos, se utilizaron los siguientes criterios: artículos que contuviesen evidencia específicamente relacionada con el AMI, resultantes de ensayos clínicos aleatorizados, estudios observacionales o series de casos. Los artículos sobre casos aislados no fueron considerados.
DESARROLLO
El agujero macular idiopático, constituye una afección frecuente dentro de las enfermedades de la mácula. Con el avance tecnológico y aparición de equipos como la OCT y la microperimetría, así como el desarrollo de las técnicas quirúrgicas (utilización de vitrectomía pars plana con separación de hialoides posterior y pelado de membranas epirretinales y/o la membrana limitante interna facilitada a través de tinción y combinada con tamponador de gas intraocular) han surgido nuevos horizontes no solo para el diagnóstico, clasificación y evolución del AMI; sino también para las expectativas de pacientes y cirujanos que se enfrentan al tratamiento de elección de esta enfermedad.
Los resultados anatómicos alcanzan hoy porcentajes favorables, entre 90 y 95 % de cierre posquirúrgico; sin embargo, aún aparecen discrepancias morfofuncionales tras la cirugía del AMI. En tal sentido, Kelly y Wendel en 1991 reportaron éxito anatómico (cierre del agujero) en 60 % de los pacientes y éxito funcional en 40 % (mejoría de la agudeza visual de al menos 2 líneas de la cartilla de Snellen). Rosales en el 2005 reporta éxito anatómico en 80 % de los casos y funcional en 60 %.13 Sin embargo, en 1997, Eckardt y otros obtienen mejoría de la agudeza visual (AV) en 77 % de los pacientes, con una tasa de éxito de cierre de 96 %.13,27 ]]>
En adición a estas diferencias entre resultados anatómicos y funcionales, el periodo de recuperación visual varía y puede ser largo.Por tal motivo, toma valor la consideración de factores predictivos que han sido propuestos como causas de discrepancia entre recuperación morfológica y visual, entre ellos:10,13,16,17 19,20,22,28-67
- Estadío del agujero macular.
- Tiempo de evolución.
- Diámetro superior.
- Factor forma del agujero macular (HFF). ]]>
- Índice del agujero macular (MHI).
- Tipo de cierre.
- Recuperación de la membrana limitante externa (MLE), de la unión de los segmentos internos y externos de la capa de fotorreceptores (SI/SO) y de la línea límite de los segmentos externos de los conos en la fóvea (COST, por sus siglas en inglés).
- Parábola de máxima sensibilidad en MP1.
]]>
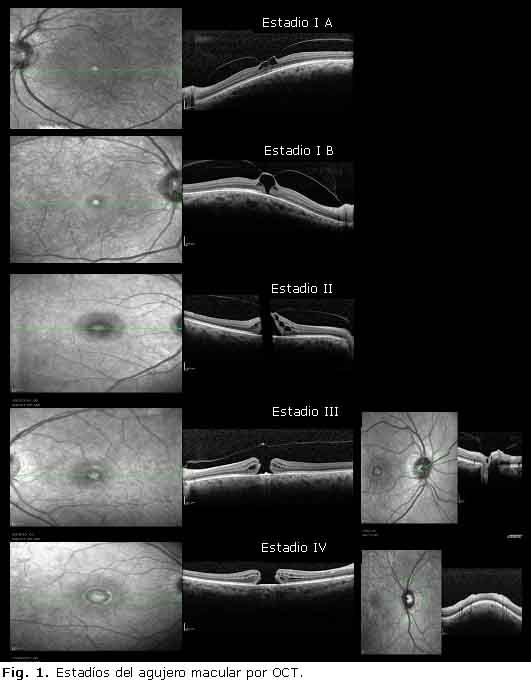
Estadío del agujero macular por OCT
La clasificación en estadíos evolutivos para el AMI por OCT señala (Fig. 1):
- Estadío 1A: Formación de quiste incipiente que ocupa porción interna del tejido foveal.
- Estadío 1B: Agujero inminente, aumento del espacio quístico hacia las capas externas.
- Estadío 2: Apertura excéntrica del techo del agujero y presencia de un opérculo. Espacios quísticos en los borde del agujero.
]]> - Estadío 3: Espesor total. Diámetro mayor de 400 micras. Separación del vítreo posterior a nivel foveal.
- Estadío 4: Espesor total, separación completa del vítreo a nivel del polo posterior incluyendo la cabeza del nervio óptico (anillo de Weiss visible).36
La Academia Americana de Oftalmología, basada en la evidencia de estudios clínicos prospectivos aleatorios, sugiere tratamiento quirúrgico de apoyo a los pacientes portadores de AMI en estadíos 2, 3 y 4.3 Existen informes que no recomiendan la cirugía para el estadío 1, ni el uso de terapia coadyuvante durante la cirugía.4
Generalmente, el estadío 2, progresa hacia los estadíos 3 y 4, esto trae como consecuencia un empeoramiento de la AV. En casos raros, (0-10 %) un AMI completo puede cerrarse espontáneamente con recuperación de la AV.2, 37 La mayoría de los AMI en estadíos 3 y 4 mantienen visión periférica, pero sufren una pérdida de visión central, presentando una AV entre 20/100 y 20/500 o peor. Este deterioro visual puede estar relacionado también con la presencia de edema retinal, cambios cistoideos, o atrofia de los fotorreceptores.3
Respecto al pronóstico anatómico y funcional poscirugía, García-Arumí y otros, en un estudio retrospectivo sobre 235 ojos afectos de AM, observaron una tasa de reaplicación anatómica de 94 % para pacientes con estadío 2, 87 % para los que presentaban estadío 3 y 79 % para los que tenían estadío 4; y una AV final media en los casos con estadío 2 de 6/10, estadío 3 de 4/10 y estadío 4 de 3/10.38-40
Ryan y coautores concluyen que en los AM estadio 2, existía una tasa de reaplicación de 94,4 %, lo que contrastaba con 66,7 % de reaplicación anatómica de los agujeros estadíos 3 y 4. Respecto a la recuperación de la AV, 72,2 % de los agujeros estadío 2 conseguían una AV de 5/10 o mejor, mientras que solamente 58 % de los agujeros estadíos 3 o 4 conseguían una visión final de 5/10 o mejor.17
Tiempo de evolución ]]>
Raramente los pacientes pueden describir el momento exacto de comienzo del AMI. Muchos son asintomáticos y el AMI se le diagnostica en un examen oftalmológico de rutina. Los síntomas más frecuentes en los estadíos 1 y 2 son la disminución de la agudeza visual y metamorfopsias (visión distorsionada de objetos).10, 27 Los pacientes suelen presentar escotomas en el campo visual central que pueden ser demostrados mediante microperimetría.41Mester y otros estudiaron los factores que influían en el pronóstico visual de 135 ojos intervenidos de AM, observando que el factor con mayor significación estadística era el tiempo de evolución del AM.42 Thompson señala que los casos operados que presentan una evolución crónica (igual o mayor de 2 años) tienen mayor dificultad para cerrar y peor pronóstico visual. Roth y otros refieren resultados anatómicos similares en los AMI crónicos a los de aparición reciente pero con mejores resultados funcionales en estos últimos.40,43
Diámetro superior
Según un estudio realizado por Michael y otros, es posible determinar en el preoperatorio mediante la realización de una OCT, el cierre posoperatorio de un AMI de acuerdo con su diámetro superior. Los agujeros menores de 400 micras presentan 92 % de posibilidad de cierre. En los que tienen un diámetro mayor de 400 micras, el porcentaje de cierre se reduce al 56 %. La mejoría de la agudeza visual es también mayor en agujeros con diámetros menores a 400 micras. Estos autores notaron que la reapertura tardía del AMI a los 6 meses o más de la cirugía se observó solo en agujeros mayores a 400 micras.15,30,44,45 Sin embargo, para Mester y otros el diámetro del agujero no fue determinante para la mejoría visual.42
Factor forma del agujero macular (HFF)
Ullrich introdujo el concepto de factor forma del agujero macular para evaluar el papel de la OCT en la predicción funcional y anatómica después de una cirugía de agujero macular. El HFF se calcula dividiendo el diámetro del agujero a nivel del epitelio pigmentario de la retina (diámetro base) entre el de menor diámetro (diámetro mínimo). Los autores comprobaron que se producía un 100 % de cierre del agujero en HFF mayor de 0,9 y 67 % de cierre en HFF menor de 0,5 después de cirugía. El resultado visual fue significativamente menor en ojos con HFF elevado.34 ]]>
Índice del agujero macular (MHI)
El índice del agujero macular es el resultado de la división de la altura y el diámetro base del agujero, es decir, las dimensiones horizontales y verticales del agujero visualizándolas en un corte transversal. El MHI es más fácil de calcular que el HFF y tiene una buena correlación con la mejoría posoperatoria. Un MHI superior a 0,5 significa una mejor agudeza visual corregida (MAVC) que un MHI inferior a 0,5.34
Tipo de cierre
Estudios histológicos y autopsias de ojos con cierre quirúrgico de AM muestran que el agujero puede estar cerrado por células gliales: células de Muller o astrocitos.30,32,46-49 Es decir, puede permanecer o no un defecto en la retina neurosensorial. El tipo de cierre del AMI también ha sido citado como cierre en "U", en el que no existe defecto neurosensorial y cierre en "V" en el que está presente este defecto. Es evidente entonces que el tipo de cierre posquirúrgico guardará relación con los resultados funcionales, lo que ha sido demostrado por múltiples estudios. Tal es el caso del realizado por Kang y otros para evaluar la importancia clínica del tipo de cierre del AMI mediante la OCT, en 34 ojos de 32 pacientes con cierre anatómico del AMI tras cirugía. En este se encontró mayor recuperación visual posoperatoria en los pacientes con cierre anatómico sin defecto en la retina neurosensorial (p= 0,002) y que la recurrencia del AMI solo aparecía en ojos con cierre anatómico con defecto neurosensorial.29
]]>
La SD-OCT ha permitido a los investigadores evaluar la microestructura de los fotorreceptores de manera no invasiva en ojos con diferentes enfermedades de la retina, incluyendo el agujero macular.30,35,50
Sobre la base de que los resultados funcionales no necesariamente acompañan al cierre anatómico y de que puede tomar 1 año o más alcanzar el máximo de recuperación visual, algunos autores han sugerido que el estatus de la capa de fotorreceptores podría ser la clave para la función visual y que el retraso en la recuperación funcional podría estar relacionada con la reorganización de la capa de fotorreceptores.26 La restauración de las características de la microestructura de los fotorreceptores ha sido, por tanto, propuesta como un factor importante en la recuperación visual después de una cirugía de AM exitosa.43,51,52 Esta correlación significativa se ha encontrado también en casos de membrana epirretinal, edema macular diabético, desprendimiento de retina regmatógeno, oclusión de vena de la retina y degeneración macular asociada a la edad.46,47,53-57
Christensen y otros, realizaron un estudio en 64 ojos con cierre posquirúrgico de AM, y utilizaron la OCT para evaluar el espesor de la capa de fotorreceptores en la fóvea central, la discontinuidad de esta capa y la reflectividad relativa de la capa nuclear externa; correlacionando los resultados con la MAVC a los 12 meses de la cirugía. En esta investigación el análisis y la curva de regresión mostraron que el espesor de la capa de fotorreceptores en la fóvea central >33 micras (OR 12,5) y la discontinuidad de la capa de fotorreceptores en la fóvea central <177 micras (OR 9,86) eran factores de buen pronóstico para la recuperación de la vision.58
Se ha sugerido que la presencia de una línea continua de unión IS/OS es un signo de buena restauración de las células fotorreceptoras; y una MLE continua es un signo de integridad de los cuerpos de las células fotorreceptoras y las células de Muller.46,47,59
El cierre del AM restaura la depresión foveal fisiológica pero puede quedar una pequeña apertura en la MLE, con reaproximación de los bordes por la proliferación de células gliales rellenando el pequeño espacio. Los resultados indican que ambos: la MLE y la unión IS/OS pueden recuperarse pero la relación IS/OS raramente es recuperada sin la recuperación de la MLE.59
La mayoría de los primeros estudios realizados sobre el tema reportaron que la integridad de la línea de unión IS/OS estaba significativamente correlacionada con la AV posoperatoria.53,60-62
En tal sentido y con el objetivo de determinar la relación entre la AV posoperatoria y la presencia de la unión IS/OS en OCT después de la cirugía de AM, Takayuki Baba y otros realizaron un estudio en el departamento de oftalmología y ciencia visual de la University Graduate School of Medicine, en Chiba, Japón; desde abril de 2005 a marzo de 2006, en 23 ojos de pacientes con AMI tratados mediante vitrectomía pars plana. Se examinó AV y se realizó la OCT (1, 3 y 6 meses) observándose que el AM cerró satisfactoriamente en todos los pacientes. La unión IS/OS apareció como una línea distinguible, hiperrefléctica sobre la capa de epitelio pigmentario de la retina. Esta línea se mostró en 1 ojo al mes de la cirugía, en 3 ojos a los 3 meses, y en 7 ojos a los 6 meses de la cirugía. La AV fue significativamente mejor en los ojos donde la línea de unión IS/OS normal fue detectada que en la de los que no se detectó, a los 3 y a los 6 meses de la cirugía (p= 0,046 y p= 0,040, respectivamente). Los investigadores concluyeron que la presencia de la unión IS/OS podía ser importante para la recuperación visual tras la cirugía.5 ]]>
Con el propósito de evaluar defectos de la unión IS/OS utilizando SD-OCT y correlacionarlos con la recuperación visual en la cirugía de AM, Oh y otros, del departamento de oftalmología del Bascom Palmer Eye Institute y Miller School of Medicine University of Miami; realizaron un estudio retrospectivo, intervencional de serie de casos. En este se examinaron 23 ojos de pacientes mediante SD-OCT antes de cirugía y después (tiempo de evolución posquirúrgico medio: 2,3 meses), encontrándose que la pobre MAVC preoperatoria y/o posoperatoria se correlacionaba con un largo diámetro de defecto de la unión IS/OS preoperatorio y/o posoperatorio respectivamente.61Sin embargo, otros estudios reportan que la magnitud de interrupción de la unión IS/OS en el fotorreceptor no estaba correlacionada con la MAVC posoperatoria30,63 y señalan que la unión IS/OS en el fotorreceptor no es predictiva de la recuperación visual debido a que este no es un signo de sobrevivencia de las células fotorreceptoras, lo que es probablemente más determinante para la recuperación visual.30,60,62,64
Por otra parte, una línea localizada entre la unión IS/OS y el epitelio pigmentario de la retina en imágenes de ultra-alta-resolución ha sido identificada como el límite de los segmentos externos de los conos en la fóvea. Los análisis histopatológicos muestran que los bastones están ausentes en la fóvea y los segmentos externos de los conos se extienden hasta la región apical del epitelio pigmentario de la retina. La longitud de los segmentos externos de los conos es mayor en la foveola y disminuye a medida que disminuye la excentricidad.30, 65 La relación entre la AV y la integridad de la línea COST foveal detectada mediante SD-OCT ha sido reportada en casos de distrofia macular oculta.30,65,66
A pesar de que existe la posibilidad de que la línea COST no pueda ser detectada en algunos casos por el SD-OCT debido a límites resolutivos o comerciales del equipo, los ojos con una línea COST distinguible y continua deben tener buena MAVC. La restauración de una línea COST es potencialmente mejor indicador de mayor agudeza visual que la recuperación de la unión IS/OS y MLE.30
En tal sentido, Yuji Itoh y otros realizaron un estudio en 41 ojos de pacientes con cierre quirúrgico de AMI de estadío 2, 3 o 4, que habían sido operados entre marzo de 2008 y agosto de 2009 en el Kyorin Eye Center; y correlacionaron la recuperación de la microestructura de la fóvea con la recuperación visual. La microestructura foveal fue evaluada a partir de imágenes obtenidas mediante SD-OCT usando escáner de 6 mm en corte horizontal y vertical, las que permitieron determinar la integridad de la MLE, la unión IS/OS y la línea COST. La línea COST fue clasificada en 3 grados: distinguible y continua, presente pero irregular, e interrumpida. El grado de la línea COST fue comparado con la integridad de la MLE y la unión IS/OS: ambas intactas, MLE intacta y unión IS/OS ausente y ambas ausentes.30
La incidencia de la recuperación de la unión IS/OS, MLE y de la línea COST continua aumentó a medida que aumentaba el tiempo posoperatorio. La línea COST aparecía solo después de la recuperación de la unión IS/OS y de la MLE, pero la línea COST no era completamente recuperada en algunos pacientes con recuperación de la unión IS/OS y MLE. Los ojos con línea COST continua tenían una MAVC significativamente mejor que los que tenían línea COST irregular y estos a su vez presentaban una MAVC significativamente mejor que los que tenían línea COST ausente. Se realizó un análisis de regresión paso a paso para determinar las variables que predecían el estatus de la línea COST a los 12 meses de la cirugía, para lo que se tomaron 2 grupos: los que tenían línea COST y los que no. Una variable que mostró relación significativa con la recuperación de la línea COST fue el tiempo de duración de los síntomas. La edad, sexo, MAVC preoperatoria, longitud axial, diámetro preoperatorio del AM y el tipo de tamponador utilizado durante la cirugía no mostraron asociación significativa. Se encontró relación estadísticamente significativa entre la línea COST y la recuperación de la MAVC, así como entre la recuperación de la línea COST y la previa recuperación de la unión IS/OS; sin embargo no se encontró relación significativa entre la recuperación de la unión IS/OS y la mejoría de la AV. En relación con la recuperación de la MAVC a los 12 meses, la integridad de la línea COST mostró una relevancia estadística superior a la recuperación de la IS/OS. El estudio mostró que el tiempo de duración de los síntomas era significativamente más corto en los ojos con presencia de línea COST. Esto puede ser atribuido a la relación que existe entre la recuperación de la línea COST y la recuperación de la unión IS/OS y MLE. Los investigadores asumen que el retraso de la recuperación de los segmentos externos de los fotorreceptores puede causar retraso en la recuperación de la línea COST.30
Parábola de máxima sensibilidad en MP1
Múltiples investigaciones han relacionado la MP1 preoperatoria con la recuperación visual de pacientes con AMI. En tal sentido, Fujio Amari62 realiza un estudio en el año 2001, en el que correlaciona de manera estadísticamente significativa la parábola de máxima sensibilidad determinada mediante MP1 en el preoperatorio de pacientes con cierre anatómico de AMI, con la MAVC posquirúrgica; estableciendo como parábola de máxima sensibilidad, la intensidad más alta de estímulo a la que el paciente no respondió a cualquiera de los estímulos alrededor del agujero. Sin embargo, es de señalar que este es un estudio preliminar, realizado en apenas 16 ojos de 15 pacientes y no puede ser considerado como concluyente.67 ]]>
A pesar de que el cierre anatómico ha sido logrado en la mayoría de los casos, las mejorías visuales tras la cirugía de agujero macular idiopático no mantienen siempre una correlación directa con el éxito anatómico; y el tiempo de recuperación visual varía, por lo que resulta de suma importancia la evaluación de factores predictivos. La revisión y actualización constante de este tema proporcionará a los oftalmólogos las herramientas para brindar una atención médica de excelencia y, por consiguiente, una elevación de la calidad de vida de los pacientes con esta enfermedad.
REFERENCIAS BIBLIOGRÁFICAS
1. Río Torres M. Manual de diagnóstico y tratamiento en oftalmología. Sección VI: Retina y Vítreo. La Habana: Editorial Ciencias Médicas; 2009. p:367-71.
2. Gass JD. Idiopathic senile macular hole. Its early stages and pathogenesis. Arch Ophthalmol. 1988;106(5):629-39.
3. Molina JC, Rodríguez V, Mendoza C, Hernández Y. Agujero macular idiopático. Revisión de la Literatura. Rev Haban Cienc Med. 2009;8(1):1-17.
4. Altaweel M, Ip M. Macular hole: improved understanding of pathogenesis, staging, and management based on optical coherence tomography. Seminars in Ophthalmology. 2003;18(2):58-66.
5. Baba T, Yamamoto Sh, Arai M, Arai E, Sugawara T, Mitamura Y, et al. Correlation of visual recovery and presence of photoreceptor inner/outer segment junction in optical coherence images after successful macular hole repair. Retina. 2008;28(3):453-8.
6. Gass JD. Reappraisal of biomicroscopic classification of stages of development of a macular hole. Am J Ophthalmol.1995;11(9):752-9.
7. Ezra E, Wells JA, Gray RH, Kinsella FMP, Orr GM. Incidence of idiopathic full-thickness macular holes in fellow eyes. A 5-year prospective natural history study. Ophthalmology. 1998;105(2):353-9.
8. Lizana C. Caracterización clínico epidemiológica de la cirugía del agujero macular idiopático. Rev Mex Oftalmol. 2007;73(2):137-40.
9. Wender J, Lida T, Del Priore LV. Morphologic analysis of stage 3 and stage 4 macular holes: implications for treatment. Am J Opthalmol. 2005;139(1):1-10.
10. Kim NM, Park HJ, Koo GH, Lee JE, Oum BS. Photoreceptor layer assessed in tissue layer image using Spectral-Domain Optical Coherence Tomography after surgical closure of Macular Hole. Retina. 2011;31(8):1483-92.
11. Cassuso LA, Scott IU, Flynn HW. Long-term follow-up of unoperated macular holes. Ophthalmol. 2001;108(6):1150-55.
12. Judson PH, Yannuzzi LA. Macular hole. En: Stephen J. Ryan. Retina, 4ta. ed. St Louis: Mosby; 2006.
13. Lizana C, Quiroz MA, Graue F. Resultados anatómicos y funcionales en cirugía de agujero macular. Rev Mex Oftalmol. 2008;82(4):214-16.
14. Johnson RN, Gass JD. Idiopathic macular holes. Observations, stages of formation, and implications for surgical intervention. Ophthalmol. 1998;95(7):917-24.
15. Gaudric A, Haouchine B, Bassin P, Paques M, Blain P, Erginay A. Macular hole formation. New data provided by Optical Coherente Tomography. Arch Ophthalmol. 1999;117(6):744-51.
16. Haritoglou C, Gass CA. Long-term anatomic and visual acuity outcomes alter inicial anatomic succes with macular hole surgery. Am J Ophthalmol. 2003;135(5):633-47.
17. Ryan EH, Gilbert HD. Results of surgical treatment of recent-onset full-thickness idiopathic macular holes. Arch Ophthalmol. 1994;112(2):1545-53.
18. Tognetto D, Grandin R, Sanguinetti G. Internal limiting membrane removal during macular hole surgery: results of a multicenter retrospective study. Ophthalmol. 2006;113(8):1401-10.
19. Mester V, Kuhn F. Internal limiting membrane removal in the management of full-thickness macular holes. Am J Ophthalmol. 2000;129(6):769-77.
20. Smiddy WE, Feur W, Cordahi G. Internal limiting membrane peeling in macular hole surgery. Ophthamol. 2001;108(8):1471-76.
21. Park DW. Lee JH, Min WK. The use of internal limiting membrane maculorrhexis in treatment of idiopathic macular holes. Korean J Ophthalmol. 1998;12(2):92-7.
22. Park DW, Sipperley JO, Sneed SR, Dugel PU, Jacobsen J. Macular hole surgery with internal-limiting membrane peeling and intravitreous air. Ophthalmol. 1999;106(7):1392-7.
23. Castro Navarro J, González-Castaño C. Macular hole surgery with and without internal limiting membrana peeling. Arch Soc Esp Oftalmol. 2003;78(3):159-64.
24. Scholda Ch, Wirtitsch M, Hermann B, Unterhuber A, Ergun E, Sattmann H. Ultrahigh Resolution Optical Coherence Tomography Of Macular Holes. Retina. 2006;26(9):1034-41.
25. Dhawahir Scala FE, Maino A, Saha K, Mokashi AA, McLauchlan R, Charles S. To posture or not to posture after macular hole surgery. Retina. 2008;28(1):60-5.
26. Villota-Deleu E. Outcomes of Macular Hole Surgery using Three Different Surgical Techniques. Arch Soc Esp Oftalmol. 2006;81(10):581-90.
27. Kakarala V. Foveal structre defined by spectral domain optical coherente tomography correlatos with visual funtion afher macular hole surgery. Eur Oftalmol. 2010;(3):572-7.
28. Ip M, Baker BJ, Reichel E. Anatomical outcomes of surgery for idiopathic macular hole as determined by optical coherence tomography. Arch Ophthalmol. 2002;120(1):29-35.
29. Kang SW, Ahn K, Ham DI. Types of macular hole closure and their clinical implications. Br J Ophthalmol. 2003;87(8):1015-9.
30. Yuji I, Makoto I, Tosho R, Tomoyuki H, And AH. Significant Correlation Between Visual Acuity and Recovery of Foveal Cone Microstructures After Macular Hole Surgery. Am J Ophthalmol. 2012;153(1):111-9.
31. Benson WE, Cruickshanks KC, Fong DS. Surgical management of macular holes: a report by the American Academy of Ophthalmology. Ophthalmology. 2001;108(7):1328-35.
32. Haritoglou C, Reiniger IW, Schaumberger M. Five-year follow-up of macular hole surgery with peeling of the internal limiting membrane: update of a prospective study. Retina. 2006;26(6):618-22.
33. Sjaarda RN, Frank DA, Glaser BM, Thompson JT, Murphy RP. Resolution of an absolute scotoma and improvement of relative scotoma after successful macular hole surgery. Am J Ophthalmol. 1993;116(2):129-39.
34. Christensen UC, Kroyer K, Sander B. Value of internal limiting membrane peeling in surgery for idiopathic macular hole stage 2 and 3: a randomized clinical trial. Br J Ophthalmol. 2009;93(8):1005-15.
35. Leonard RE, Smiddy WE, Flynn HW, Feuer W. Long-term visual outcomes in patients with successful macular hole surgery. Ophthalmol. 1997;104(10):1648-52.
36. Ruiz Miranda M, Ramos López M, Llanes Domínguez S, Vera Vidal EV, Cotorruelo Martinez N. Algunas consideraciones actuales sobre la diagnosis del agujero macular idiopático. Medisan. 2011;15(11):1-3.
37. García M, Udaondo P, Amselem L, Salom D, Cervera E, García S, et al. Cierre espontáneo de un agujero macular idiopático tipo IV: Seguimiento mediante tomografía de coherencia óptica. Arch Soc Esp Oftalmol. 2006;81(4):229-32.
38. García-Arumí J, Martínez V. Tratamiento del agujero macular. En: Corcóstegui, B. Cirugía vitreorretianiana. Indicaciones y técnica. [LXXV Ponencia oficial de la Sociedad Española de Oftalmología]. España: Publicaciones Oftalmológicas. 1999;10.
39. García-Arumí J, Salvador F, Mateo C, Corcóstegui B. Tratamiento quirúrgico del agujero macular idiopático [Internet]. España: Sociedad Española de Oftalmología; 1994 [citado 10 diciembre 2012]. Disponible en: http://www.nexusediciones.com/np_ao_1994_4_3_004.htm
40. García FE. Agujero macular completo. Seguimiento post-cirugía. Gaceta Óptica. 2009;436(1):32-5.
41. Midena E. Microperimetry. Arch Soc Esp Oftalmol. 2006;81(4):185-6.
42. Gupta B, Laidlaw DAH, Williamson TH, Shah SP, Wong R, Wren S. Predicting visual success in macular hole surgery. Br J Ophthalmol. 2009;93(11):1488-91.
43. Thompson JT, Sjaarda RN, Lansing, MB. The Results of Vitreous Surgery for Chronic Macular Holes. Retina. 1997;17(6):493-501.
44. Molina JC, Rodriguez V, Mendoza C, Rivas MC, Leyva R. Caracterización clínica-anatómica de pacientes con agujero macular idiopático. Rev Cienc Med La Habana. 2010;8(1):1-3. ]]>
45. Mirza RG, Johnson MW, Jampol LM. Optical Coherence Tomography Use in Evaluation of the Vitreoretinal Interface: a review. Survey of Ophtalmology. 2007;52(4):406-13.
46. Wakabayashi T, Oshima Y, Fujimoto H. Foveal microstructure and visual acuity after retinal detachment repair. Ophthalmol. 2009;116(3):519-28.
47. Shimoda Y, Sano M, Hashimoto H, Yokota Y, Kishi S. Restoration of photoreceptor outer segment after vitrectomy for retinal detachment. Am J Ophthalmol. 2010;149(2):284-90.
48. Madreperla SA, Geiger GL, Funata M, de la Cruz Z, Green WR. Clinicopathologic correlation of a macular hole treated by cortical vitreous peeling and gas tamponade. Ophthalmol. 1994;101(4):682-6.
49. Liliana N, Marcela V, Alvaro R. Patrón de cierre de agujeros maculares con tomografía óptica coherente. Rev Col Oftalmol. 2007;40(2):1-2. ]]>
50. Madgula IM, Costen M, Functional outcome and patient preferences following combined phaco-vitrectomy for macular hole without prone posturing. Eye. 2008;22(8):1050-3.
51. Hangai M, Ojima Y, Gotoh N. Three-dimensional imaging of macular holes with high-speed optical coherence tomography. Ophthalmology. 2007;114(4):763-73.
52. Imai M, Iijima H, Gotoh T, Tsukahara S. Optical coherence tomography of successfully repaired idiopathic macular holes. Am J Ophthalmol. 1999;128(5):621-7.
53. Oster SF, Mojana F, Brar M. Disruption of the photoreceptor inner segment/outer segment layer on spectral domain-optical coherence tomography is a predictor of por visual acuity in patients with epiretinal membranes. Retina. 2010;30(5):713-8.
54. Otani T, Yamaguchi Y, Kishi S. Correlation between visual acuity and foveal microstructural changes in diabetic macular edema. Retina. 2010;30(5):774-80. ]]>
55. Sakamoto A, Nishijima K, Kita M. Association between foveal photoreceptor status and visual acuity after resolution of diabetic macular edema by pars plana vitrectomy. Graefes Arch Clin Exp Ophthalmol. 2009;247(10):1325-30.
56. Ota M, Tsujikawa A, Kita M. Integrity of foveal photoreceptor layer in central retinal vein occlusion. Retina. 2008;28(10):1502-28.
57. Hayashi H, Yamashiro K, Tsujikawa A. Association between foveal photoreceptor integrity and visual outcome in neovascular age-related macular degeneration. Am J Ophthalmol. 2009;148(1):83-9.
58. Christensen UC, Krøyer K, Sander B, Jorgensen TM, Larsen M, la Cour M. Macular morphology and visual acuity after macular hole surgery with or without internal limiting membrane peeling. Br J Ophthalmol. 2010;94(1):41-7.
59. Wakabayashi T, Fujiwara M, Sakaguchi H, Kusaka S, Oshima Y. Foveal microstructure and visual acuity in surgically closed macular holes: spectral-domain optical coherence tomographic analysis. Ophthalmol. 2010;117(9):1815-24. ]]>
60. Inoue M, Watanabe Y, Arakawa A. Spectral-domain optical coherence tomography images of inner/outer segment junctions and macular hole surgery outcomes. Graefes Arch Clin Exp Ophthalmol. 2009;247(3):325-30.
61. Oh J, Smiddy WE, Flynn HW Jr, Gregori G, Lujan B. Photoreceptor inner/outer segment defect imaging by spectral domain OCT and visual prognosis after macular hole surgery. Invest Ophthalmol Vis Sci. 2010;51(3):1651-8.
62. Sano M, Shimoda Y, Hashimoto H, Kishi S. Restored photoreceptor outer segment and visual recovery after macular hole closure. Am J Ophthalmol. 2009;147(2):313-8.
63. Chang LK, Koizumi H, Spaide RF. Disruption of the photoreceptor inner segment-outer segment junction in eyes with macular holes. Retina. 2008;28(7):969-75.
64. Michalewska Z, Michalewski J, Cisiecki S, Adelman R, Nawrocki J. Correlation between foveal structure and visual outcome following macular hole surgery: a spectral optical coherence tomography study. Graefes Arch Clin Exp Ophthalmol. 2008;246(6):823-30. ]]>
65. Srinivasan VJ, Monson BK, Wojtkowski M. Characterization of outer retinal morphology with high-speed, ultrahigh-resolution optical coherence tomography. Invest Ophthalmol Vis Sci. 2008;49(4):1571-9.
66. Park SJ, Woo SJ, Park KH, Hwang JM, Chung H. Morphologic photoreceptor abnormality in occult macular dystrophy on spectral-domain optical coherence tomography. Invest Ophthalmol Vis Sci. 2010;51(7):3673-9.
67. Amari F, Ohta K, Kojima H, Yoshimura N. Predicting visual outcome after macular hole surgery using Scanning Laser Ophthalmoscope Microperimetry. Br J Ophthalmol. 2001;85(1):96-8.
Recibido: 3 de octubre de 2012.
]]>
Dr. C. Meisy Ramos López. Instituto Cubano de Oftalmología "Ramón Pando Ferrer". La Habana, Cuba. Correo electrónico: jrhs@infomed.sld.cu
]]>