Tratamiento insulínico intensivo versus convencional de la hiperglucemia en el paciente grave
Intensive insulin treatment versus conventional of hyperglycemia in seriously ill patients
Dr. Félix González GonzálezI; Dr. Orlando Nicolau MenaII; Dr. Diosdado Coll BujardónIII; Dr. Juan Roura CarrascoIV; Dr. Raúl Pérez SarmientoV
I Especialista de II Grado en Endocrinología. Máster en Urgencias Médicas. Profesor Auxiliar y Consultante. Hospital Universitario Manuel Ascunce Domenech. Camagüey, Cuba. ggfelix@finlay.cmw.sld.cu II Especialista de I Grado en Endocrinología. Máster en Urgencias Médicas. Profesor Asistente. Hospital Universitario Manuel Ascunce Domenech Camagüey, Cuba. onicolau@finlay.cmw.sld.cu III Especialista de I Grado en Endocrinología. Máster en Longevidad Satisfactoria. Profesor Instructor. Hospital Universitario Manuel Ascunce Domenech. Camagüey, Cuba. coll@finlaycmw.sld.cu IV Especialista de II Grado en Cuidados Intensivos y Emergencias. Máster en Urgencias Médicas. Profesor Auxiliar. Hospital Universitario Manuel Ancunce Domenech. Camagüey, Cuba. sarmientos@mad.cmw.sld.cu ]]>
V Especialista de II Grado en Cuidados Intensivos y Emergencias. Máster en Urgencias Médicas Profesor Auxiliar. Hospital Universitario Manuel Ascunce Domenech. Camagüey, Cuba. sarmientos@mad.cmw.sld.cu
RESUMEN
Fundamento: la hiperglucemia en pacientes en estado crítico se considera un signo de mal pronóstico por lo que es necesario un control glucémico estricto, donde el tratamiento intensivo con insulina es más usado. Objetivo: proponer un esquema de tratamiento insulínico intensivo para el control glucémico en pacientes graves. Método: se realizó un estudio prospectivo observacional en 240 pacientes ingresados en los servicios de atención al grave del Hospital Universitario Manuel Ascunce Domenech desde de junio de 2008 hasta septiembre de 2008, los que representaron el 22,3 % del total de los pacientes ingresados en estas unidades, 125 mujeres y 115 hombres con predominio del grupo de edad de 66 años y más. Se incluyeron todos los pacientes que presentaron dos glucemias mayores de 7,8 mmol/l en las primeras 12h del ingreso y se les aplicó según criterio del médico de asistencia, tratamiento hipoglucemiante intensivo o convencional. Resultados: el tratamiento hipoglucemiante intensivo se utilizó en el 20 % de los casos, reportándose en estos un menor tiempo para lograr el control glucémico. La estadía hospitalaria en este grupo fue menor en un 25 % en comparación con la del grupo que recibió tratamiento convencional. Conclusiones: el tratamiento hipoglucemiante intensivo demostró ser eficaz en pacientes graves con hiperglucemia.
DeCS: DIABETES MELLITUS/terapia; GLUCEMIA; CUIDADOS INTENSIVOS; ATENCIÓN AL PACIENTE; ESTUDIOS OBSERVACIONALES; ANCIANO.
ABSTRACT
]]>Background: hyperglycemia in patients on critical condition is considered a sign of poor prognosis so it is necessary a strict glycaemic control, where the intensive insulin therapy is most commonly used. Objective: to propose a scheme of intensive insulin treatment for glycaemic control in seriously ill patients. Method: an observational prospective study was conducted in 240 patients admitted in the critically ill care service at the University Hospital Manuel Ascunce Domenech from June 2008 to September 2008, which represented the 22,3 % of the total of patients admitted in these units, 125 women and 115 men, the age group of 66 years and over prevailed. All patients presented two glycemia over 7, 8 mmol/l, in the first 12h of admission were included and according to the primary physician criterion, conventional or intensive hypoglycemic treatment was applied. Results: the intensive hypoglycemic treatment was used in 20 % of cases, reporting in a shortest time to achieve glycemic control. The hospital stay in this group was lower than 25 % in comparison with the group that received conventional treatment. Conclusions: intensive hypoglycemic treatment proved to be effective in seriously ill patients with hyperglycemia.
DeCS: GLUCEMIA/blood glucose; INTENSIVE CARE; PATIENT CARE; OBSEVATIONAL STUDIES; AGED.
INTRODUCCIÓN
Desde que en 1877 Claude Bernard, 1 describió la hiperglucemia en pacientes en estado crítico y especialmente en aquellos portadores de shock hemorrágico, cientos de investigaciones se han realizado y en su inmensa mayoría coinciden en la asociación de hiperglucemia y situación crítica, de forma tal que actualmente no se discute dicha asociación, y no como un epifenómeno debido al estrés de una lesión aguda.2
]]>Se plantea como mecanismos subyacentes la insulinoresistencia y el aumento de la intolerancia a la glucosa consecutivo a la liberación de sustancias proinflamatorias como las citoquinas, interleuquinas, factor de necrosis tumoral alfa, aumento de los ácidos grasos libres, la liberación de hormonas contrarreguladoras como las catecolaminas, glucagón, cortisol y hormona del crecimiento con el consiguiente aumento de la neoglucogénesis y glucogenolisis hepática. 3-5 Después de los resultados obtenidos por investigadores belgas, se desechó la teoría que consideraba que la hiperglucemia respondía a un mecanismo adaptativo frente a una situación crítica, que exigía una mayor cantidad de sustrato, y actualmente la presencia de hiperglucemia en el paciente con situación crítica se acepta como signo de mal pronóstico. 6
El criterio de la necesidad de conseguir un control glucémico estricto para mejorar el pronóstico del paciente grave es validado por criterios de medicina basada en la evidencia, llegando a constituir una medida estándar, por lo que el tratamiento antihiperglucemiante intensivo con insulina cada vez es más usado.7 Desde la publicación de Sodi-Pallares,8 en 1962 donde plasmó sus resultados con el uso de la solución de glucosa-insulina-potasio (GIK) en pacientes con infarto del miocardio, demostró la disminución de arritmias por extrasístoles ventriculares y consiguió una disminución representativa de la mortalidad por esta causa al compararla con los otros tratamientos utilizados en ese entonces. Posteriormente en el estudio DIGAMI (Diabetes and Insulin-Glucose Infusión in Acute Myocardial Infarction), permitió llegar a la conclusión de que el estado glucometabólico al ingreso constituye un predictor independiente de mortalidad en el paciente grave. 9
Los numerosos trabajos realizados sobre tratamiento de la hiperglucemia en la enfermedad cerebrovascular demuestran la asociación hiperglucemia y progresión del infarto cerebral, con mayor extensión del área de penumbra isquémica, mejorando el pronóstico con la corrección de la hiperglucemia en las primeras horas.10, 11
Entre los mecanismos negativos de la hiperglucemia está el fenómeno de glucotoxicidad celular, el cual provoca alteración del metabolismo celular, hipoxia citotóxica y liberación de múltiples mediadores proinflamatorios. 12
El control de la hiperglucemia es relativamente fácil, si se cuenta con un protocolo de tratamiento adecuado y buen apoyo de personal debidamente entrenado. El temor a los episodios de hipoglucemia es causa frecuente de rechazo al tratamiento intensivo de la hiperglucemia, pero estos se pueden evitar si se cumple a cabalidad un algoritmo bien diseñado y llegar a ser de fácil manejo.13
]]>En investigaciones realizadas en el hospital se comprobó que la presencia de hiperglucemia, de diferentes causas en personas con Diabetes Mellitus o sin ella, estaba presente en más del 22 % de todos los pacientes ingresados en los diferentes servicios de atención al paciente grave y que no existía un protocolo único de tratamiento para esta situación, basándonos en la hipótesis de que la implementación de un tratamiento intensivo de la hiperglucemia en el paciente grave permitiría la corrección eficiente de la misma, se propuso realizar la presente investigación para comparar los tratamientos hipoglucemiantes utilizados en la atención de pacientes con situaciones críticas portadores de hiperglucemia.
MÉTODO
Se realizó un estudio prospectivo y observacional, en los servicios de atención al grave del Hospital Universitario Manuel Ascunce Domenech desde junio hasta septiembre de 2008. El universo de estudio estuvo constituido 1076 pacientes. La muestra no probabilística quedó conformada por en 240 pacientes graves que presentaron dos glucemias consecutivas en las primeras 12h de su recepción mayores de 7,8 mmol/l (140 mg/dl), y que su historia clínica aportaba los datos solicitados para la investigación (criterios de inclusión)
Se registraron los siguientes datos que representaron las principales variables del estudio: edad, sexo, valores promedio de glucemias al ingreso, servicio de ingreso, tipo de tratamiento hipoglucemiante utilizado (intensivo o convencional), tiempo para conseguir el control glucémico y estadía hospitalaria. Diariamente se recogieron todos los valores de las determinaciones de glucemia y la hora en que se realizaron cada una de ellas.
Durante el mes previo al inicio de la investigación se realizaron reuniones con el personal de asistencia y administrativo de los diferentes servicios y se explicó de forma práctica, el funcionamiento de los algoritmos de las dos modalidades de tratamiento intensivo de la hiperglucemia y se les permitió familiarizarse con él. De esta forma los profesionales implicados estaban listos para poder decidir en cada caso el tratamiento a seguir.
]]>El objetivo del tratamiento hipoglucemiante en todos los casos fue mantener los valores de glucemia entre cifras de 6,1 a 7,8 mmol/l, así como evitar las hipoglucemias y otras complicaciones inherentes al tratamiento. La perfusión continua de insulina se preparó para una concentración de 1 unidad cada 4 ml de suero salino isotónico (25 UI en 100 ml suero salino isotónico). Si por algún motivo fue necesario realizar restricción de volumen se prepararon 50 UI en 100 ml de suero salino isotónico. El volumen a administrar se modificó de acuerdo a los niveles de glucemia determinados cada hora.
La administración en bolo de insulina se realizó según el cálculo resultante de la fórmula: Dosis de insulina a administrar = glucemia real - glucemia ideal (6,1 mmol/L) / 2,2. Esta constante se determinó utilizando un valor medio, atendiendo a que una unidad de insulina es capaz de disminuir la glucemia entre 1,6 y 2,7 mmol/l y la vía de administración estaría determinada por el equilibrio hídrico del paciente, la presencia de cetoacidosis o cetosis. Las glucemias se midieron con tiras Accu-Chek Active de los laboratorios Roche, utilizando una muestra de sangre capilar obtenida a través de una lanceta. En la práctica se utilizó insulina humana soluble y de acción intermedia (Actrapid y NPH, Novo Nordisk, Bagsvaerd, Denmark).
En todos los casos se solicitó el consentimiento informado del paciente o familiares.
Se consideró tratamiento hipoglucemiante convencional cuando se administraba insulina una o más veces al día y no se realizaba modificación inmediata de las dosis en función de las glucemias esporádicas practicadas, no así con el tratamiento hipoglucemiante intensivo (infusión continua de insulina o administración en bolo de múltiples dosis cada cortos periodos de tiempo) con modificación de las dosis de insulina inmediata en relación con los cambios glucémicos.
Se comparó el tiempo necesario para alcanzar el control glucémico, el desenlace, la estadía y la presencia de hipoglucemia en los diferentes servicios y el tipo de tratamiento utilizado. Todos los datos recogidos se introdujeron en una base de datos de Excel. El procesamiento estadístico se realizó mediante el software SPSS para Windows, con el que se determinó la distribución de frecuencia y tablas de contingencia.
]]>RESULTADOS
Se estudiaron 240 pacientes portadores de hiperglucemia, lo que representó el 22,3 % del universo de estudio, 125 del sexo femenino y 115 masculinos, predominó el grupo etáreo de 66 años o más.
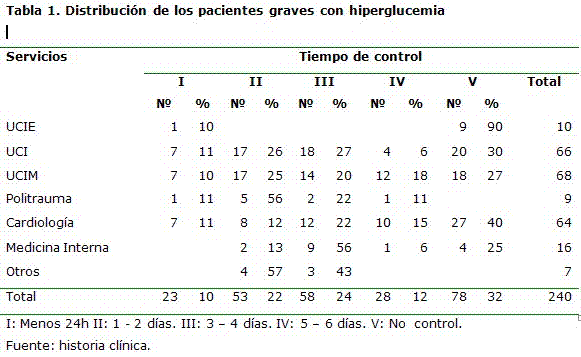
Con respecto a los servicios de intensiva e intermedia se reportó el menor tiempo necesario para alcanzar el control glucémico, mientras el servicio de cardiología reportó el mayor número de pacientes no controlados después de seis días de tratamiento. (Tabla 1)

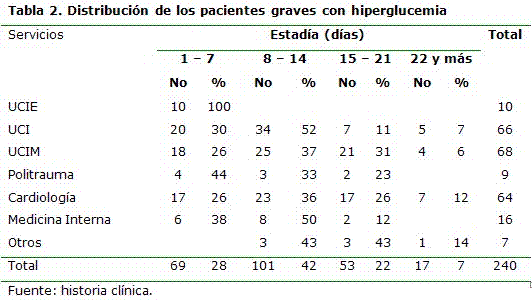
Según el mayor número de pacientes tuvo una estadía hospitalaria menor de 14 días (70 %), se destacaron de forma positiva los servicios de intermedia e intensivo, se observó el mayor por ciento de pacientes con una estadía superior a 21 días en el servicio de Cardiología y otros servicios (12 y 14 %) de los pacientes ingresados en los mismos respectivamente. (Tabla 2)
Según el tipo de tratamiento hipoglucemiante utilizado en los diferentes servicios y el tiempo necesario para alcanzar el control glucémico se demostró que, en la unidad de cuidados intensivos en la cual se practicó el tratamiento hipoglucemiante intensivo en un mayor por ciento, el número de pacientes que consiguieron dicho control fue mayor y en menor tiempo en contraste con lo observado en ese mismo servicio al utilizar el tratamiento hipoglucemiante convencional, así como al compararlo con el resto de los servicios estudiados. (Tabla 3)
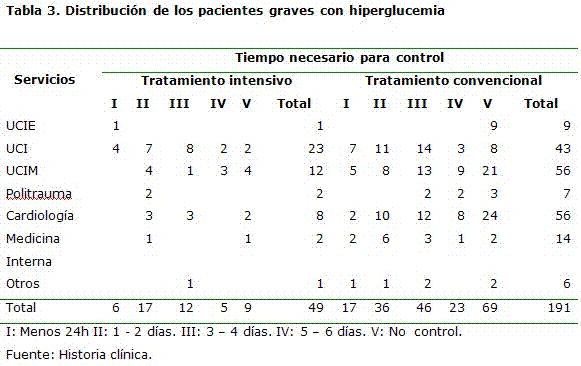
Es importante señalar que aunque solo en un caso del servicio de UCIE se utilizó tratamiento intensivo esto permitió alcanzar un control en las primeras 24h mientras que, en los nueve pacientes restantes que mantuvieron tratamiento hipoglucemiante convencional no se consiguió alcanzar el control. Los servicios de cardiología y medicina interna donde predominó el tratamiento convencional reportaron el mayor por ciento de pacientes sin alcanzar las metas propuestas para el control glucémico adecuado.
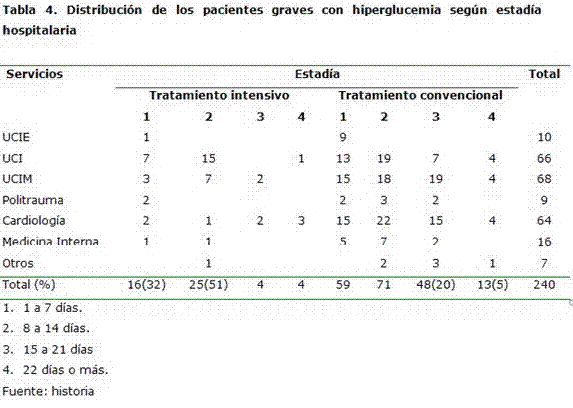
Según la estadía hospitalaria y el tratamiento hipoglucemiante utilizado en los diferentes servicios, se pudo observar los servicios donde se practicó el esquema de tratamiento hipoglucemiante intensivo la estadía fue menor en contraste con aquellos que utilizaron más el tratamiento convencional. (Tabla 4)
]]>
DISCUSIÓN
Múltiples investigaciones se han desarrollado y asociado a la hiperglucemia en el paciente crítico, 14, 15 y es aceptado que su presencia representa un marcador de mal pronóstico en todos los pacientes, incluyendo a aquellos sin una diabetes conocida, la cual se observa en un gran número de pacientes hospitalizados, donde se reporta hasta un 38 % por autores como Umpierrez.16 En la investigación se observó que el 22,3 % del total de los pacientes ingresados, en el periodo analizado en las unidades de atención al grave, diferencia que se puede explicar teniendo en cuenta las cifras de glucemia consideradas, superiores a las de 6,1mmol/L empleadas en el estudio. Marcus17 plantea que la decisión de utilizar la cifra por encima de 7,8 mmol/l se tomó con el objetivo de disminuir los temidos episodios de hipoglucemia por los pacientes y por el personal médico. Según resultados de investigaciones basadas en evidencia, existe un desacuerdo en el rango de glucemia ideal a mantener para evitar complicaciones.
El predominio del sexo femenino coincide con todos los reportes revisados 18 y la mayor frecuencia observada en los grupos de edad mas avanzada, lo cual se puede explicar por el mecanismo de envejecimiento y disminución de receptores a la insulina con la propensión al incremento de la insulinoresistencia que se produce con el decursar de los años, como bien plantea Harris 19 en su trabajo sobre la historia natural de la Diabetes Mellitus Tipo 2.
Se evidenció un franco uso del tratamiento hipoglucemiante convencional, utilizado en el 80 % de los casos, lo cual se explica por el marcado temor a los episodios de hipoglucemia, la falta de entrenamiento y la no existencia de un protocolo único de tratamiento de la hiperglucemia en el paciente con situación crítica, fenómeno en el que no se excluye el centro, y que son reportados por autores como Van den Berghe G, et al,20 y Oeyen, 13 aunque es bueno aclarar que en muchas ocasiones se trató de explicar el no uso de la terapia hipoglucemiante intensiva por infusión debido a la escasez de bombas de infusión continua en algunos de los servicios.
]]> Al analizar el tiempo necesario para conseguir el control glucémico deseado, este varió significativamente en los diferentes servicios estudiados, lo cual se explica por la falta de entrenamiento y la no adhesión a los protocolos sugeridos, además de los factores personales de temor a la hipoglucemia ya expuestos, pero se evidenció cómo en aquellos servicios donde se utilizó más la terapia intensiva, el tiempo necesario para alcanzar las metas glucémicas fue mucho menor, en correspondencia a lo observado por Van den Berghe 21 y Gandhi, et al. 22Es criterio generalizado que el control de la hiperglucemia disminuye la morbimortalidad porque la misma puede asociarse a inmunodepresión, aumento del riesgo de infección, daño endotelial, agresión mitocondrial hepatocítica y potenciación de la isquemia tisular debido a la acidosis o a la inflamación, como plantea Treggiari 23 en su trabajo sobre mortalidad y terapia insulínica en pacientes críticos donde se coincidió con Ahmad 24 y Wilson. 25
Los resultados de la investigación coinciden con los de Garg 26y Thompson, 27 en relación a la disminución del tiempo de estadía con el uso del tratamiento intensivo de la hiperglucemia del paciente grave. Se observó en el estudio una disminución de la misma en los diferentes servicios al emplear dicha modalidad de tratamiento.
CONCLUSIONES
Existió un predominio del sexo femenino en los pacientes estudiados el grupo de edad de 66 años y más. Predominó el uso de tratamiento hipoglucemiante convencional para el control glucémico. Los pacientes que recibieron tratamiento hipoglucemiante intensivo fueron los que requirieron menor tiempo para alcanzar el control glucémico y tuvieron una menor estadía hospitalaria.
REFERENCIAS BIBLIOGRÁFICAS
]]>1.Bernard C. Chives rendus diabetiques. CR Soc Bilo Paris. 1849; 1:10.
2. Siegelaar SE, Hermanides J, Oudemans_van_Straaten HM, Van_der_Voort PH, Bosman RJ, Zandstra DF. Mean glucose during ICU admission is related to mortality by a U-shaped curve in surgical and medical patients: a retrospective cohort study. Crit Care. 2010; 14(6):224.
3. Heise T, Heinemann L, Starke AAR. Simulated postaggression metabolismin healthy subjects: metabolic changes and insulin resistance. Metabolism. 1998; 47:1263-8.
4. Mizock BA. Alterations in carbohidrate metabolism during stress: review of the literature. Am J Med. 1995; 98:75-84.
5.Thorell A, Effendic S, Gutniak M, Häggmark T, Ljungqvist O. Insulin resistance after abdominal surgery. Br J Surg. 1994; 81:59-63.
]]>6.Gunst J,Van_den_Berghe G. Blood glucose control in the intensive care unit: benefits and risks. Semin Dial. 2010; 23(2):157-62.
7.Manzanares W, Aramendi I. Stress hyperglycemia and its control with insulin in critically ill patients: current evidence. Med Intensiva. 2010; 34(4):273-81.
8.Sodi-Pallares A. Effects of an intravenous infusion of a potassium-glucose-insulin solution on the electrocardiographic signs of myocardial infarction: a preliminary clinical report. Am J Cardiol. 1962; 9:166-28.
9.Malmberg K, Norhammar A, Wedel H, Ryden L. Glycometabolic state at admission: important risk marker of mortality in conventionally treated patients with diabetes mellitus and acute myocardial infarction long term results from the Diabetes and Insulin-Glucose Infusion in Acute Myocardial Infarction (DIGAMI) study. Circulation. 1999; 99:2626-32.
10.Hamilton MG, Tranmer BI, Auer RN. Insulin reduction of cerebral infarction due to transient focal ischemia. J Neurosurg. 1995; 82:262-8.
]]>11.Capes SE, Hunt D, Malmberg K. Stress hyperglycemia and prognosis of stroke in nondiabetic and diabetic patients: a systematic overview. Stroke. 2001; 32:2426-32.
12. Ansari G, Mojtahedzadeh M, Kajbaf F, Najafi A, Khajavi MR, Khalili H, et al. How does blood glucose control with metformin influence intensive insulin protocols? Evidence for involvement of oxidative stress and inflammatory cytokines. Adv Ther. 2008; 25(7):681-702.
13.Oeyen U. Adherence to and Efficacy and Safety of an Insulin Protocol in the Critically Ill: Prospective Observational Study. Am J Crit Care. 2007; 16:599-608.
14.Kavanagh BP, McCowen KCN. Clinical practice. Glycemic control in the ICU. Engl J Med. 2010; 363(26):2540-6.
15. Marik PE. Glycemic control in critically ill patients: What to do post NICE-SUGAR?. World J Gastrointest Surg. 2009; 1(1):3-5.
]]>16.Umpierrez GE. Hyperglycemia: an independent marker of in-hospital mortality in patients wirth undiagnoses diabetes. J Clin Endocrinol Metab. 2002; 87(3):978-82.
17.Marcus J. Intensive Insulin Therapy in Intensive Carea n Example of the Struggle to Implement Evidence Based Medice. Plos Medicine Plosmedice 2006; 3(12):456-62.
18.Goldenberg P. Prevalence of Diabetes Mellitus: Gender differences and Sex Equalities. Rev Bras Epidemiol. 2003; 6(1):13-7.
19.Harris MI. Natural History of Tipe Diabetes. Diabetes Care. 1992; 15:815-9.
20. Van_den_Berghe G, Wouters PJ, Bouillon R. Outcome benefit of intensive insulin therapy in the critically ill: insulin dose versus glycemic control. Crit Care Med. 2003; 31:359-66.
]]>21. Van_den_Berghe G. Intensive Insulin Therapy in Mixed Medical/Surgical Intensive Care Units: Benefit Versus Harm. Diabetes. 2006; 55:3151-9.
22. Gandhi GY, Nuttall GA, Abel MD, Mullany CJ, Schaff HV, O'Brien PC. Intensive intraoperative insulin therapy versus conventional glucose management during cardiac surgery: a randomized trial. Ann Intern Med. 2007; 146:233-43.
23.Treggiari M. Intensive Insulin Therapy and Mortality in Critically ill Patients. Crit Care. 2008; 12:29.
24. Ahmad R. Increased Hospital Morbidity Among Trauma Patients With Diabetes Mellitus Compared With Age- and Injury Severity Score-Matched Control Subjects. Arch Surg. 2007; 142:613-8.
25.Wilson M. Intensive Insulin Therapy in Critical Care: A review of protocols. Diabetes Care. 2007; 30:1005-11.
]]>26. Garg L. Hyperglycemia and Length of Stay in Patients Hospitalized for Bone Marrow Transplantation. Diabetes Care. 2007; 30:993-4.
27. Thompson M. Hyperglycemia in the Hospital.Diabetes Spectr. 2005; 18:20-7.
Recibido: 29 de enero de 2009
Aprobado: 3 de mayo de 2011
Dr. Félix González González. Email: ggfelix@finlay.cmw.sld.cu
]]>